Клиническое сравнение эффективности лечения передней и ротационной нестабильности коленного сустава при артроскопическом восстановлении передней крестообразной связки, дополненном пластикой антеролатеральной связки или экстраартикулярным тенодезом у спортсменов
Автор: Гончаров Е.Н., Захаров К.И., Ветошкин А.А., Коваль О.А., Повалий А.А.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Оригинальное исследование
Статья в выпуске: 2 (48), 2022 года.
Бесплатный доступ
Актуальность: на сегодняшний день существует две основные хирургические техники стабилизации передненаружного отдела коленного сустава: пластика антеролатеральной связки (АЛС) аутотрансплантатом и экстраартикулярный тенодез (ЭТ) лоскутом из дистального отдела подвздошно-большеберцового тракта. Данных для оценки клинической эффективности методик и оценки вероятности возврата к спортивным нагрузкам среди спортсменов, и показаний для хирургического лечения на сегодняшний день недостаточно.Материалы и методы: ретро-проспективное клиническое исследование проводилось на базе отделения травматологии и ортопедии ЦКБ РАН с 2016 по 2019 год. В исследование было включено 69 пациентов, занимающихся спортом на любительском и профессиональном уровнях, с диагнозом «Нестабильность коленного сустава 3 ст. Разрыв передней крестообразной связки коленного сустава». Пациенты были разделены на две группы в зависимости от типа операции: в первую группу вошли пациенты, получившие артроскопическое восстановление ПКС, дополненное ЭТ несвободным лоскутом из дистального отдела подвздошно-большеберцового тракта, во вторую группу вошли пациенты, которым было выполнено артроскопическое восстановление ПКС, дополненное пластикой АЛС сухожильным аутотрансплантатом. Оценку результатов лечения проводили через 3 года с момента операции.Результаты: исходы оперативного лечения можно оценить как хорошие и отличные в двух группах. Оба метода укрепления передненаружного отдела коленного сустава с одномоментным восстановлением передней крестообразной связки коленного сустава позволяют восстановить переднюю и ротационную стабильность коленного сустава. Однако, при межгрупповом сравнении результатов хирургического лечения по оцениваемым критериям (шкала Tegner-Lysholm Knee Scoring Scale, объективная и субъективная формы шкалы IKDC-2000), на третий год с момента операции были выявлены статистически значимые различия у пациентов в пользу свободной пластики антеролатеральной связки. Общий рейтинг возврата пациентов к спортивной деятельности составил 73,9%. При этом, в группе 1 на уровень занятий споротом до получения травмы вернулось 70,21% пациентов, в группе 2 - 86,36% пациентов.Выводы: восстановление ПКС может быть дополнено экстраартикулярным тенодезом или пластикой антеролатеральной связки, что позволяет достичь более высоких функциональных результатов у пациентов, активно занимающихся спортом на различных уровнях (любители, профессионалы). Выполнение свободной пластики антеролатеральной связки коленного сустава может быть рекомендовано для спортсменов- профессионалов ввиду большей анатомичности и меньшей вероятности перегрузки наружного отдела сустава.
Коленный сустав, передняя крестообразная связка, антеролатеральная связка, экстраартикулярный тенодез
Короткий адрес: https://sciup.org/142236432
IDR: 142236432 | УДК: 617.3 | DOI: 10.17238/2226-2016-2022-2-7-18
Clinical comparison of the effectiveness of treatment of anterior and rotational instability of the knee joint in arthroscopic anterior cruciate ligament repair, complemented with anterolateral ligament plasty or extraarticular tenodesis in athletes
Relevance: There are two concepts for stabilizing the anterolateral corner: free anterolateral ligament reconstruction and extra-articular anterolateral tenodesis from ilitibial band. There are currently insufficient data to assess long-term clinical efficacy and indications for surgical treatment.Materials and methods: A retro- and prospective clinical study was carried out on the basis of the Department of Traumatology and Orthopedics of the Central Clinical Hospital of the Russian Academy of Sciences from 2016 to 2018. The study included 69 patients involved in sports at the amateur and professional levels of occupation: 4 (5.8%) women and 65 (94.2%) men, whose average age was 27.10 ± 6.84 years, with a diagnosis “rupture of the anterior cruciate ligament of the knee”. The patients were divided into two groups depending on the type of surgery: one group included patients who underwent arthroscopic ACL repair supplemented with ALL plasty with a tendon autograft; the other group included patients who received arthroscopic reconstruction of the ACL, supplemented by ET from ilitibial band. All patients were questioned on the Tegner-Lysholm scale, a subjective form of the IKDC-2000 questionnaire for the 1st, 2nd and 3rd years after surgery.Results: According to the research results, the results of surgical treatment can be assessed as good and excellent in two groups. An intergroup comparison of surgical treatment results at the end of the first year from the moment of surgery to the first and third years from the moment of surgery revealed statistically significant differences in patients playing football and wrestling in favor of ALL plasty according to the Tegner-Lysholm scales (p = 0.000223), Tegner- Lysholm (p = 0.000223) and the subjective form of the IKDC-2000 scale (p = 0.000005416), respectively.Conclusions: Reconstruction of ACL can be supplemented with extra-articular tenodesis or anterolateral ligament plasty, which allows achieving higher functional results in patients actively involved in sports at various levels (amateurs, professionals). Free anterolateral ligament repair of the knee can be recommended for football players and patients involved in sports in which there are multiple changes of movement direction, acceleration and twisting loads.
Текст научной статьи Клиническое сравнение эффективности лечения передней и ротационной нестабильности коленного сустава при артроскопическом восстановлении передней крестообразной связки, дополненном пластикой антеролатеральной связки или экстраартикулярным тенодезом у спортсменов
Артроскопическое восстановление передней крестообразной связки (ПКС) является одним из наиболее распространенных оперативных вмешательств, направленных на восстановление стабильности коленного сустава, которое позволяет пациентам вернуться физической и спортивной деятельности и предотвращает вторичную травматизацию других внутрисуставных структур. Улучшенное понимание анатомии и биомеханики коленного сустава привело к совершенствованию хирургических методов лечения и хорошие послеоперационные результаты могут быть достигнуты у большинства пациентов после артроскопического восстановления ПКС с использованием современных “анатомических” методик [1,2,3]. Однако, несмотря на технические усовершенствования, методы артроскопического восстановления ПКС не позволяют в точности восстановить нативную анатомию и биомеханику коленного сустава, что может проявляться в остаточной ротационной нестабильности коленного сустава [4,5,6,7]. Кроме того, известно, что возврат спортсменов-профессионалов соревновательный спортивный уровень на сегодняшний день возможен менее, чем в 63% случаев в течение 2-х лет с момента оперативного лечения [1,8].
«Идеальным» артроскопическим восстановлением ПКС считается восстановление не только передней, но и ротационной стабильности коленного сустава, которые обеспечивает интактная ПКС. Считается, что удовлетворенность пациентов, возвращение к активным физическим нагрузкам и функциональные показатели коленного сустава во многом зависят от ротационной стабильности, нежели от стабильности поступательного движения [9,10], что делает восстановление ротационной стабильности ключевой краткосрочной и среднесрочной целью. Микронестабильность коленного сустава, связанная с остаточной ротационной нестабильностью может приводить к развитию посттравматического гонартроза в дальносрочной перспективе [11].
С развитием хирургии, одно- и двухпучковые техники восстановления ПКС, в некоторой степени позволили уменьшить ротационную нестабильность коленного сустава [12,13,14,15]. Monaco et al., в своём исследовании отметили, что заднебоковой пучок ПКС в не отвечает в полной мере за ротационную стабильность коленного сустава, как принято считать, однако при пересечении передненаружного отдела капсулы сустава, приводит к значимому увеличению ротационной нестабильности коленного сустава [16]. Это и ряд других биомеханических и анатомических исследований привели к возрождению интереса к поиску новых и обновлению существующих хирургических методик, направленных на укрепление передненаружного отдела коленного сустава, что позволяет уменьшить ротационную нестабильность коленного сустава после артроскопического восстановления ПКС.
На сегодняшний день существует две основных концепции для стабилизации передненаружного отдела коленного сустава: свободная пластика антеролатеральной связки и экстраартику-лярный тенодез из широкой фасции бедра. Артроскопическое восстановление ПКС, дополненное одной из предложенных хирургических процедур, позволяет уменьшить ротационный компонент передней нестабильности коленного сустава. За последние годы количество клинических и экспериментальных данных по теме ротационной нестабильности увеличилось, однако единого мнения относительно дальносрочных перспектив и показаний для выполнения дополнительных хирургических процедур нет.
Цель исследования: провести сравнительное клиническое исследование использования свободной пластики антеролатераль-ной связки и экстраартикулярного тенодеза широкой фасцией при артроскопическом восстановлении ПКС у спортсменов.
Материалы и методы
В период с 2016 по 2018 на базе отделения травматологии и ортопедии ЦКБ РАН прооперировано 69 пациентов, занимающихся спортом на различных уровнях, с диагнозом «раз- рыв передней крестообразной связки коленного сустава». Из них 4 (5,8%) женщины и 65 (94,2%) мужчин, средний возраст пациентов составил 27,10±6,84 лет. Пациенты были разделены на две группы в зависимости от типа операции:
-
• Первая группа была представлена пациентами, получившими хирургическое лечение в объёме артроскопического восстановления ПКС, дополненного экстраартикулярным тенодезом из широкой фасции бедра. В группе было 46 мужчин (97,87%) и 1 женщина (2,13%), средний возраст пациентов составил 26,51±6,89 лет. Из 47 пациентов, 34 (72,34%) пациента занимались спортом на любительском уровне, оставшиеся 13 (27,66%) пациентов являлись спортсменами-профессионалами. В основном, пациенты занимались видами спорта с высокими скручивающими нагрузками: 4 спортсмена представляли баскетбол (8,51%), 25 - футбол (53,19%), 2 - хоккей (4,26%), 5 - единоборства (10,64%), 6 - мотоспорт (12,77%), 5 - волейбол (10,64%).
-
• Вторая группа была представлена пациентами, получившими хирургическое лечение в объёме артроскопического восстановления ПКС, дополненного свободной пластикой антеролатеральной связки аутотрансплантатом из сухожилия полусухожильной мышцы бедра. В группе было 19 мужчин (86,36%) и 3 женщины (13,64%), средний возраст пациентов составил 28,36±6,72 лет. Из 22 пациентов, 11 (50%) пациента занимались спортом на любительском уровне, оставшиеся 11 (50%) пациентов являлись спортсменами-профессионалами. Аналогично первой группе, пациенты занимались видами спорта с высокими скручивающими нагрузками: 2 спортсмена представляли баскетбол (9,09%), 6 - футбол (27,27%), 3 - единоборства (13,64%), 3 - мотоспорт (13,64%), 3 - волейбол (13,64%), 2 – большой теннис (9.09%), 3 – лёгкая атлетика (13.64%). Основные данные по пациентам предоставлены в таблице 1.
Перед хирургическим лечением каждый пациент был осмотрен травматологом-ортопедом: уточнение жалоб, сбор анамнеза, проведение комплексного клинического осмотра, заполнение шкал Tegner-Lysholm Knee Scoring Scale (100 баллов) и субъективной формы шкалы IKDC-2000 (100 баллов), оценка выполненного МРТ-исследования коленного сустава.
Контрольный осмотр с документацией и анкетированием по вышеуказанным шкалам осуществлялся ежегодно, в течение трёх лет с момента операции.
Критериями включения пациента в исследование были:
-
• согласие на участие в исследовании;
-
• пациенты с изолированным разрывом передней крестообразной связки коленного сустава;
-
• занятие спортом на любительском (не менее 3-х раз в неделю, регулярная основа) и профессиональном уровнях;
-
• возраст пациента от 18 до 50 лет;
-
• отсутствие предшествующих хирургических вмешательств на оперируемом коленном суставе;
-
• выполненное МРТ-исследование коленного сустава до оперативного вмешательства;
-
• отсутствие неврологических и психических расст- • мультилигаментарные повреждения, повреждениями
ройств; менисков и иных структур коленного сустава;
-
• Критериями исключения были: • полнослойные дефекты суставного хряща коленного сустава.
Таблица 1
Основные данные по пациентам двух групп
|
Всего пациентов |
Группа № 1 |
Группа № 2 |
||||
|
Пол |
Число |
Процент |
Число |
Процент от группы |
Число |
Процент от группы |
|
*Мужской |
65 |
94,20% |
46 |
97,87% |
19 |
86,36% |
|
*Женский |
4 |
5,80% |
1 |
2,13% |
3 |
13,64% |
|
Уровень занятий спортом |
||||||
|
*Любитель |
45 |
65,22% |
34 |
72,34% |
11 |
50,00% |
|
*Профессионал |
24 |
34,78% |
13 |
27,66% |
19 |
86,36% |
|
Вид спорта |
||||||
|
*Баскетбол |
6 |
8,70% |
4 |
8,51% |
2 |
9,09% |
|
*Футбол |
31 |
44,93% |
25 |
53,19% |
6 |
27,27% |
|
*Хоккей |
2 |
2,90% |
2 |
4,26% |
0 |
0,00% |
|
*Единоборства |
8 |
11,59% |
5 |
10,64% |
3 |
13,64% |
|
*Мотоспорт |
9 |
13,04% |
6 |
12,77% |
3 |
13,64% |
|
*Лёгкая атлетика |
3 |
4,35% |
0 |
0,00% |
3 |
13,64% |
|
*Большой теннис |
2 |
2,90% |
0 |
0,00% |
2 |
9,09% |
|
*Волейбол |
8 |
11,59% |
5 |
10,64% |
3 |
13,64% |
Статистическая обработка данных
Расчет статистических данных мы проводили с использованием программы Statistica v.12 c применением встроенных пакетов расчетов по заданным критериям. Мы применяли критерии Колмогорова и Шапиро-Уилка для определения нормальности распределения выборки по показателям. Для определения непрерывных величин использовался критерий Манна-Уитни для независимых непараметрических выборок и t-критерий Стьюдента для независимых параметрических выборок.
Хирургическая техника
Первым этапом хирургического лечения пациентов обеих групп являлось артроскопическое восстановление передней крестообразной связки коленного сустава. Доступ в сустав через стандартные артроскопические порты (передневнутренний и передненаружный). Первоочерёдно выполняли диагностическую артроскопию коленного сустава: оценка наружного и внутреннего менисков, суставного хряща, иссечение гипертрофированных складок и синовиальной выстилки сустава, подготовка мест проведения костных каналов. Бедренный канал формировали через стандартный передневнутренний артроскопический порт при помощи спицы-проводника, специализированных направителей (отступ от заднего края 6-7 мм), при формировании канала ориентировались на анатомическое крепление ПКС и костные структуры внутренней поверхности наружного мыщелка бедренной кости. Канал формировали в зависимости от диаметра аутотрансплантата. Во всех случаях использовали аутотрансплантат из связки надколенника с двумя костными блоками. Большеберцовый канал формировали при помощи большеберцового направителя с ориентированием на анатомическое место крепления ПКС. Фиксацию аутотрансплантата в костных каналах во всех случаях выполняли биодеградируемымии интерферентными винтами. Размер интерферентных винтов для фиксации выбирали в зависимости от диаметра сформированных костных каналов (в подавляющем большинстве случаев – диаметр винта для фиксации в костном канале бедра 8х25 мм, для фиксации в большеберцовом канале – 8х30 мм).
Пациенты первой группы: экстракаартикулярный тенодез из широкой фасции.
После завершения первого этапа операции – артроскопического восстановления передней крестообразной связки, переходили ко второму этапу: экстраартикулярному тенодезу лоскутом из широкой фасции (дистального отдела подвздошно-большеберцового тракта). После пальпаторного определения бугорка Gerdy на большеберцовой кости и надмыщелка латерального мыщелка бедренной кости, производили разрез кожи, отступя 1.5-2 см. от бугорка Gerdy по направлению к надмыщелку латерального мыщелка бедренной кости. Послойно достигали дистального отдела подвздошно-большеберцового тракта, производили гемостаз (рис. 1)
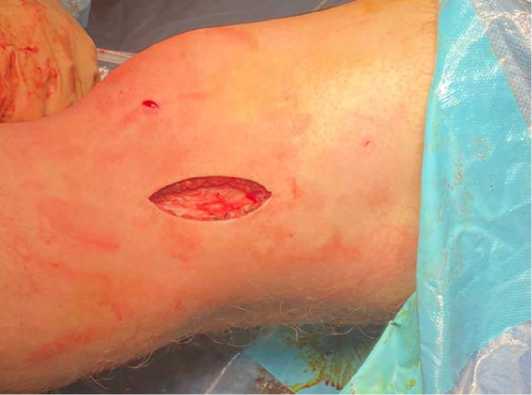
Рисунок 1. Хирургический доступ для выполнения экстраартикулярного тенодеза.
Далее, выкраивали лоскут из дистального отдела подвздошно-большеберцового тракта в средней трети по ходу волокон, шириной 8-10 мм и длиной около 8 см., при этом лоскут не отсекали от бугорка Gerdy (рис. 2).
После, осуществляли гемостаз и тупым способом находили надмыщелок латерального мыщелка бедренной кости и место крепления малоберцовой коллатеральной связки. Свободную часть трансплантата фиксировали хирургическим зажимом. При помощи спицы обозначали точку изометрии (т.е такое положение трансплантата, при котором будет сохраняться равное натяжение при любых сгибательно-разгибательных движениях в коленном суставе). Обычно, точка изометрии расположена кзади и проксимальнее места крепления малоберцовой коллатеральной связки и поиск стоит осуществлять в данной области (рис. 3).
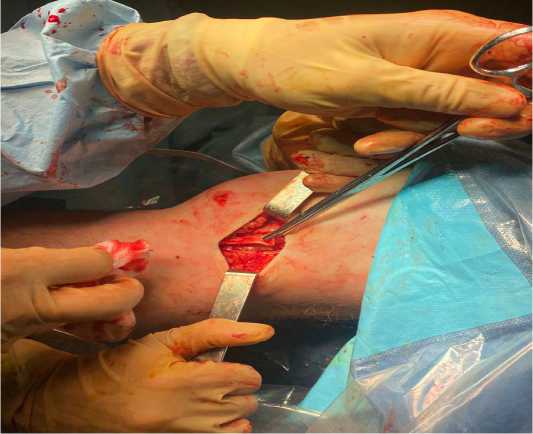
Рисунок 2. Подготовленный лоскут из широкой фасции для экстраартикулярного тенодеза.
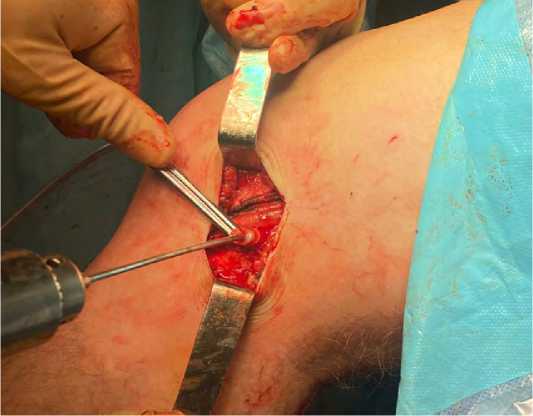
Рисунок 3. Определение точки изометрии для проведения трансплантата.
По нахождению точки изометрии, производили сквозное проведение спицы с ушком, заряженной в дрель, по которой головчатым сверлом диаметром в 7.5 мм формировали канал длиной в 25 мм. Свободную часть трансплантата прошивали краковским швом биодеградируемой нитью на протяжении 25 мм. Нити погружали с ушко спицы-проводника и производили проведение нитей таким образом, чтобы нити были выведены над кожей со стороны внутреннего мыщелка бедренной кости (рис. 4).
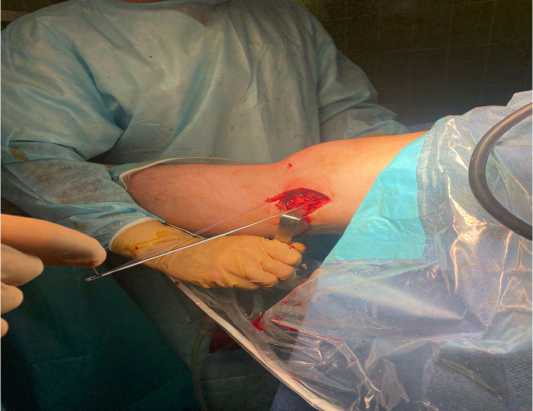
Рисунок 4. Подготовка проведения и погружения трансплантата в сформированный канал.
Осуществляли тракцию за нити и погружали трансплантат в сформированный костный канал. Далее, выполняли фиксацию трансплантата в костном канале биодеградируемым винтом (рис. 5).
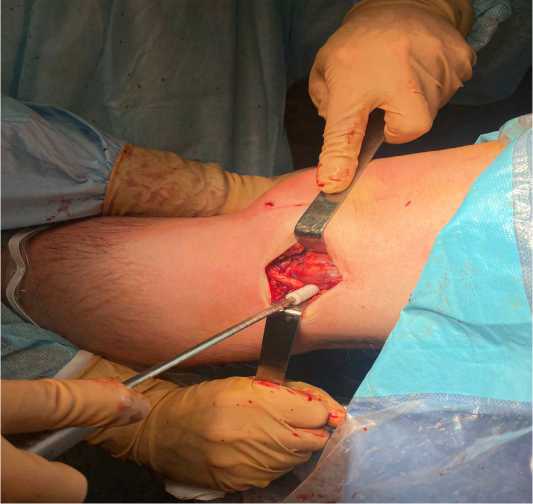
Рисунок 5. Фиксация трансплантата в костном канале биодеградируемым интерферентным винтом.
Промывали рану физиологическим раствором с антисептиком, после чего послойно ушивали рану.
Пациенты второй группы: пластика антеролатераль-ной связки аутотрансплантатом из сухожилия полусухо-жильной мышцы бедра.
Через доступ, используемый для формирования большеберцового канала при восстановлении ПКС, производили забор сухожилия полусухожильной мышцы для подготовки трансплантата АЛС, после чего, находили точку, располагающуюся на середине условной линии, проведённой от головки малоберцовой кости к бугорку Gerdy, отступя на 10 мм ниже линии суставной щели. По спице, проведённой параллельно суставной щели, формировали канал в кости 8х25 мм, после чего осуществляли фиксацию дистального конца трансплантата в сформированном канале интерферентным биодеградируемым винтом (рис. 6).
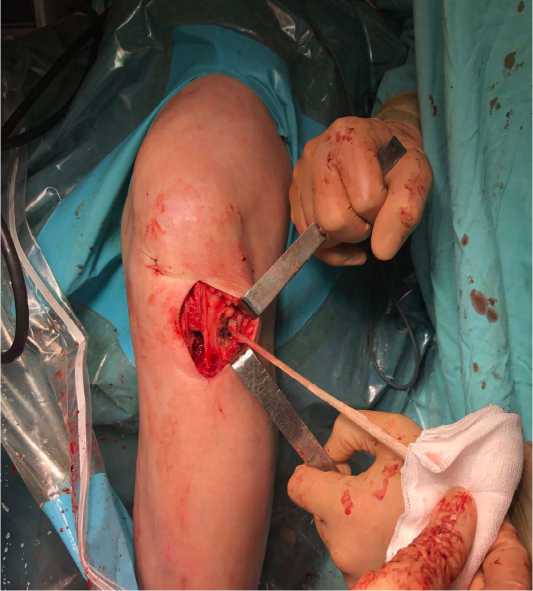
Рисунок 6. Фиксация аутотрансплантата АЛС на большеберцовой кости.
В проекции латерального мыщелка бедренной кости выполняли разрез кожи около 4-5 см, послойно достигали широкой фасции, после чего выполняли продольный разрез фасции по ходу волокон на протяжении 5 см, достигали латерального мыщелка и надмыщелка бедренной кости.
От латерального мыщелка бедренной кости под подвздошнобольшеберцовым трактом проводили зажим таким образом, чтобы бранши зажима вышли в месте сформированного канала на большеберцовой кости. При помощи зажима проксимальный конец трансплантата выводили в области латерального мыщелка бедренной кости (рис. 7).
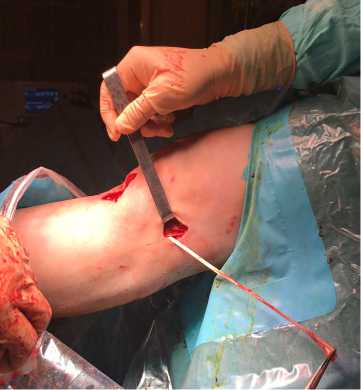
Рисунок 7. Проведение проксимального конца трансплантата.
Определение точки изометрии, формирование костного канала в наружном мыщелке бедренной кости, проведение и погружение трансплантата в сформированный канал с последующей фиксацией биодеградируемым интерферентным винтом были такими же, как при выполнении экстраарти-кулярного тенодеза из широкой фасции. По окончании всех этапов операции осуществляли гемостаз, послойное ушивание послеоперационных ран.
Послеоперационное ведение
Протокол послеоперационного ведения был одинаковым для всех пациентов. Ортезы в послеоперационном периоде не использовались. Разрешалось передвижение с полной опорой на оперированную конечность на следующий день после операции (по необходимости). Пациентам в течение 3-х недель с момента операции был рекомендован охранительный режим – покой для оперированной конечности, возвышенное положение в течение дня и ночи. Пассивное восстановление движений в суставе в пределах «тянущих» ощущений разрешали на следующий день с момента операции. Таким образом, к 8 неделям после операции, большинство пациентов имели практический полный объём движений в оперированном суставе. С 6-8 недели рекомендовали плавание, занятия на велотренажёре, с реабилитологом (при возможности). С 3-го месяца после операции разрешали бег по ровной поверхности без резкого изменения направления движения, занятия в тренажерном зале. Возвращение к спортивным нагрузкам рекомендовали через 8-10 месяцев после операции.
Результаты
Для наблюдения и оценки результатов в послеоперационном периоде были доступны 69 пациентов. В течение периода наблюдений пациенты получали необходимое лечение, обращались на приём для проведения контрольных осмотров. Из включённых в исследование пациентов, в обозначенные сроки нами не было отмечено серьёзных осложнений, связанных с проведённым оперативным лечением, которые могли бы повлиять на среднесрочный результат лечения (инфекционные осложнения, повторные травмы оперированного коленного сустава, повлекшие разрыв аутотрансплантата ПКС).
В раннем послеоперационном периоде отмечалось некоторое преобладание выраженности болевого синдрома в области оперативного вмешательства в группе пациентов, получивших экстраартикулярный тенодез, что можно связать с большим объёмом хирургической травмы и натяжением структур латерального отдела коленного сустава.
При межгрупповой оценке по общим показателям, через год с момента операции по шкале TLKSS (p=0.000223), а также на третий по шкале TLKSS (p=0.000223) и IKDC-2000 (p=0.000005416) была обнаружена статистически значимая разница в пользу использования свободной пластики ан-теролатеральной связки.
При межгрупповой оценке среди спортсменов-любителей через год с момента операции по шкале TLKSS (p=0.000223), а также на третий год по шкале TLKSS (p=0.0006833) и IKDC-2000 (p=0.0004278) была обнаружена статистически значимая разница в пользу использования свободной пластики анетро-латеральной связки.
При межгрупповой оценке профессиональных спортсменов через год с момента операции по шкале TLKSS (p=0.001024), а также на третий год по шкале TLKSS (p=0.02376) и IKDC-2000 (p=0.00148) была обнаружена статистически значимая разница в пользу использования свободной пластики анетролатеральной связки.
Для футболистов на третий год с момента операции при оценке IKDС-2000 (p=0.004405) была обнаружена статистически значимая разница в пользу использования свободной пластики антеролатеральной связки.
Для представителей единоборств на второй год с момента операции при оценке TLKSS (p=0.03571), а также на третий год по шкале IKDC-2000 (p=0.03571) была обнаружена статистически значимая разница в пользу использования свободной пластики антеролатеральной связки.
В подгруппах представителей мотоспорта, волейбола и баскетбола статистически значимой разницы не было выявлено.
Среди пациентов, занимающихся такими видам спорта как хоккей, большой теннис, лёгкая атлетика не проводилось сравнения, так как спортсмены из этих видов спорта были представлены только в одной из групп.
Послеоперационные результаты в различные сроки наблюдений
Таблица 2
|
«8 С К |
Время, прошедшее с операции |
||||||
|
1 год |
2 года |
3 года |
|||||
|
TLKSS (баллы) |
IKDC-2000 (баллы) |
TLKSS (баллы) |
IKDC-2000 (баллы) |
TLKSS (баллы) |
IKDC-2000 (баллы) |
||
|
Общая оценка |
1 |
82.85 ±9.43 |
82.02 ±5.70 |
88.87 ±8.39 |
84.49 ±4.52 |
89.38 ±5.75 |
84.39 ±5.28 |
|
2 |
90.86 ±6.59 |
83.22 ±4.98 |
91.09 ±6.17 |
86.46 ±6.72 |
94.50 ±3.85 |
91.17 ±4.32 |
|
|
P-уровень |
0.000223 |
0.4492 |
0.3459 |
0.07907 |
0.0005721 |
0.000005416 |
|
|
Спортсмены-любители |
1 |
82.44 ±9.56 |
82.62 ±5.77 |
90.02 ±7.75 |
84.98 ±4.21 |
89.29 ±5.75 |
84.38 ±5.32 |
|
2 |
92 ±4.24 |
81.40 ±5.71 |
92.81 ±5.89 |
83.28 ±7.45 |
94 ±4.47 |
90.90 ±4.77 |
|
|
Р-уровень |
0.000223 |
0.4492 |
0.3459 |
0.07907 |
0.0006833 |
0.0004278 |
|
|
Спортсмены-профессионалы |
1 |
83.9 ±9.35 |
80.45 ±5.43 |
85.84 ±9.54 |
83.20 ±5.21 |
89.61 ±5.99 |
84,43 ±5,38 |
|
2 |
89,72 ±8,39 |
85,05 ±3,48 |
89,36 ±6,23 |
89,65 ±4,14 |
95 ±3,25 |
91,43 ±4,02 |
|
|
Р-уровень |
0.001024 |
0.4728 |
0.3394 |
0.5597 |
0.02376 |
0.00148 |
|
|
Футболисты |
1 |
87,66 ±10,32 |
81,14 ±6,36 |
90,92 ±7,48 |
84,96 ±4,66 |
90,2 ±5,71 |
85,70 ±4,48 |
|
2 |
80,68 ±10,64 |
80,45 ±7,23 |
88 ±5,17 |
84,48 ±5,84 |
94,33 ±3,82 |
90,03 ±4,69 |
|
|
Р-уровень |
0.07465 |
0.3117 |
0.433 |
0.476 |
0.09482 |
0.004405 |
|
|
Баскетболисты |
1 |
79 ±6,68 |
85,63 ±3,57 |
96,5 ±7 |
85,91 ±4,33 |
91,25 ±7,88 |
85,91 ±4,33 |
|
2 |
88,5 ±4,94 |
81,03 ±0,81 |
97 ±4,24 |
91,83 ±5,68 |
89±1,41 |
90,80±6,5 |
|
|
Р-уровень |
0.1588 |
0.3476 |
1 |
0.1333 |
1 |
0.5333 |
|
|
Представители единоборств |
1 |
86,2 ±7,42 |
83,67 ±5,47 |
80,2 ±4,54 |
81,83 ±5,22 |
86,6 ±2,88 |
81,37 ±5,10 |
|
2 |
92.66 ±3.78 |
86.20±1.14 |
90.33 ±3.51 |
91.18±1.75 |
93.66 ±3.21 |
93.10 ±1.14 |
|
|
Р-уровень |
0.1771 |
0.76 |
0.03571 |
0.05123 |
0.05123 |
0.03571 |
|
|
Представители мотоспорта |
1 |
82,66 ±8,35 |
84,67 ±3,89 |
87,66 ±7,71 |
82,37±2,01 |
88,5 ±6,34 |
84,86 ±4,44 |
|
2 |
90,33 ±5,50 |
81,22 ±4,78 |
95±1 |
87,73 ±2,65 |
94,66 ±4,04 |
89,65 ±1,99 |
|
|
Р-уровень |
0.1948 |
0.3559 |
0.358 |
0.02688 |
0.2353 |
0.1182 |
|
|
Волейболисты |
1 |
90,8 ±1,92 |
81,83 ±3,18 |
87,6 ±9,09 |
88,04 ±2,99 |
90,4 ±5,77 |
80,91 ±8,99 |
|
2 |
93 ±7,54 |
83,14 1,75 |
88 ±11,53 |
91,9 ±3.04 |
97 ±4,35 |
91,95 ±3,04 |
|
|
Р-уровень |
0.6508 |
0.7628 |
1 |
0.1745 |
0.1771 |
0.05123 |
|
TLKSS – шкала Tegner-Lysholm Knee Scoring Scale
Таким образом, исходя из полученных данных можно отметить, что пластика антеролатеральной связки в некоторых случаях позволяет достигнуть лучших результатов в среднесрочной перспективе, чем при выполнении экстраартику-лярного тенодеза, как у спортсменов-профессионалов, так и спортсменов-любителей. Следует отметить, что пластика антеролатеральной связки позволяет достичь лучших результатов у пациентов, занимающихся футболом и борьбой, что может быть связано с высокой ротационной нагрузкой данных видов спорта и наличием множественных ускорений и смен направлений движений (футбол). Результаты хирургического лечения и уровень удовлетворённости пациентов обеих групп можно оценить как высокий.
Дискуссия
На данный момент существует мало клинических испытаний, в которых реконструкции анетролатеральной связки напрямую сравнивались бы с процедурами экстраартикулярного тенодеза из широкой фасции как дополнение реконструкций ПКС. Выводы, которые можно сделать, являются предварительными.
Экстраартикулярные процедуры и последующие модификации, направленные на ограничение передней трансляции и ротации голени, использовались ещё до эры артроскопического восстановления ПКС [19]. Данные методы хирургического лечения были многочисленны и к наиболее популярным можно отнести: методика Lemaire [18], методика Losee [20], «латеральная реконструкция» MacIntosh [21]. В большинстве методик использовался лоскут из дистального отдела подвздошно-большеберцового тракта различной длины, который проводили над или под малоберцовой коллатеральной связкой с последующим креплением в различных точках наружного мыщелка бедренной кости. В целом, результаты процедур экстраартикулярного тенодеза, выполненные изолировано, оставляли желать лучшего [22]. К примеру, возвращение к прежнему уровню занятий спортом наблюдалось менее чем у половины пациентов с процедурой MacIntosh [21]. Было отмечено, что эти методы приводят к «перенапряжению» бокового отдела коленного сустава, неанатомичному положению большеберцовой кости с ротационной установкой, что в дальнейшем может приводить к развитию артрозных изменений коленного сустава [23,24,25]. «Перенапряжение» наружных отделов коленного сустава изолированным экстраартикуляр-ным тенодезом при невосстановленной ПКС может увеличить риск развития артрозных изменений [26]. В настоящее время в литературе мало исследований, указывающих на отсутствие развития артрозных изменений при одномоментном восстановлении ПКС и выполнении процедуры экстракапсулярного тенодеза. В работе Hewison et al. [27] отмечено, что дополнение восстановления ПКС процедурой экстраартикулярного тенодеза приводит к статистически значимому уменьшению ротационной нестабильности в послеоперационном периоде без каких-либо различий в частоте развития остеоартрита среди включенных исследований.
Spencer et al. [28] в своём исследовании пришли к выводу, что при пересечённой ПКС и антеролатеральной связкой, восстановление антеролатеральной связки не позволило полноценно восстановить ротационную стабильность сустава, а экстраартикулярный тенодез, выполненный по модифицированной методике Lemaire привел к значительному уменьшению передней трансляции и внутренней ротации голени. Schon et al. [29] пришли к выводу, что ни один из рекомендуемых в настоящее время методов анатомического восстановления антеролатеральной связки, не способен восстановить переднюю и ротационную стабильность без значительного перенапряжения коленного сустава. Исследователи обнаружили, что выполненные процедуры MacIntosh и Lemaire при натяжении трансплантата в 20Н, обладали способностью противостоять внутренней ротации голени, по аналогии интактному коленному суставу, в то время как реконструкция антеролатеральной связ- ки не позволяла восстановить родную кинематику коленного сустава и создавала эффект «перенатяжения» по сравнению с интактным коленом.
Недавно было описано несколько методов анатомической реконструкции антеролатеральной связки на основе признанных в настоящее время точек крепления связки [17,30,31].
Метод реконструкции антеролатеральной связки с наибольшими доступными опубликованными клиническими данными принадлежит Sonnery-Cottet et al [31]. Предложено использование комбинированного сухожильного аутотрансплантата для восстановления ПКС с формированием свободного лоскута для пластики антеролатеральной связки, который фиксировался в точке выхода бедренного канала при реконструкции ПКС. Фиксация на голени осуществлялась путём формирования сквозного канала в наружном мыщелке большеберцовой кости, Y-образно. Эта техника отличается от большинства других описанных методов реконструкции антеролатеральной связки, которые, как правило, используют одну точку фиксации на большеберцовой кости [17,30,31]. Возможно, что такая методика может обеспечить большую ротационную стабильность за счёт формирования двух точек фиксации трансплантата на голени, что некоторым образом улучшает изометрию и позволяет достичь большей стабильности при различных углах сгибания и разгибания в коленном суставе, при сравнении с методикой анатомического восстановления антеролатеральной связки. При этом внешний вид трансплантата также имитирует экстраартикулярный тенодез и, как таковой, может вести себя аналогичным образом.
Реконструкция антеролатеральной связки может играть важную роль в комплексном лечении пациентов с разрывом передней крестообразной связки, особенно у молодых пациентов, занимающихся контактными видами спорта и видами спорта с высокими ротационными нагрузками [32].
По некоторым данным, в послеоперационном периоде нет разницы по шкалам TLKSS и субъективной форме IKDC-2000 при изолированном восстановлении ПКС или восстановлении ПКС, дополненном пластикой АЛС [33,34]. Согласно данным, функциональный балл шкалы IKDC-2000 составил 85, а балл шкалы TLKSS - 92 в проспективном исследовании [35] и 86 и 91 балл, соответсвенно, в ретроспективном исследовании [36], что примерно соответствует среднему показателю баллов после изолированной реконструкции ПКС [37,38].
В мета-анализе 2011 года [8 возврат к спортивным нагрузкам был оценен у 5770 пациентов с реконструкцией ПКС, в работу было включено 48 исследований. Из общего количества пациентов, только 63% пациентов вернулись к уровню нагрузок как до получения травмы, а всего 44% пациентов смогли вернуться на соревновательный уровень нагрузок. Статей, посвящённых возврату в спорт после восстановления АЛС на сегодняшний день мало и некоторые авторы не обнаружили разницы между изолированным и дополненным пластикой антеролатеральной связки восстановлением ПКС [39,40].
Другие авторы указывают, что дополнительная пластика антеролатеральной связки, пациентам, занимающимися контактными видами спорта и видами спорта с ротационной нагрузкой, позволяют быстрее восстановить физическую активность и вернуться на привычный уровень спортивной активности, в том числе соревновательный, в 71-77% [31,41,42].
Заключение
По результатам исследования, результаты оперативного лечения можно оценить как хорошие и отличные в двух группах. Восстановление ПКС может быть дополнено экстраартикуляр-ным тенодезом или пластикой антеролатеральной связки, что позволяет достичь более высоких функциональных результатов у пациентов, активно занимающихся спортом на различных уровнях (любители, профессионалы). Выполнение свободной пластики антеролатеральной связки коленного сустава может быть рекомендовано для футболистов и пациентов, занимающихся видами спорта, в которых присутствуют множественные изменения направления движения, ускорения и скручивающие нагрузки.
Ограничения исследования
В настоящем исследовании существует несколько ограничений. Оценка результатов в отсроченном послеоперационном периоде, преимущественно, осуществлена путём заполнения шкал пациентами, что уменьшает объективность исследования. На послеоперационные результаты и течение реабилитационного периода могут повлиять различные факторы, начиная от психоэмоциональных особенностей пациента, заканчивая различными протоколами реабилитации, применяемыми пациентами и реабилитологами. Не большая выборка пациентов не позволяет дать однозначную интерпретацию межгрупповых отличий.


