Клинико-функциональные результаты эндопротезирования голеностопного сустава у пациентов с варусной деформацией
Автор: Бурков Д.В., Мурылв В.Ю., Бобров Д.С., Буркова И.Н., Золовкина А.Г., Пелеганчук В.А.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Оригинальное исследование
Статья в выпуске: 2 (56), 2024 года.
Бесплатный доступ
Обоснование. Внедрение в современную практику методики эндопротезирования позволило улучшить клинико-функциональные результаты лечения. Однако сопутствующие деформации в сегменте являются одним из сдерживающих факторов развития данной методики.Цель. Проанализировать результаты эндопротезирования голеностопного сустава у пациентов с варусной деформацией на уровне пораженного сустава. Разработать алгоритм одномоментной коррекции дополнительных деформаций одновременно с эндопротезированием сустава.Материалы и методы. Исследование основывается на анализе клинико-функциональных результатов у пациентов с остеоартрозом голеностопного сустава с варусной деформацией, которым выполнено эндопротезирование пораженного сустава. В исследование включено 58 пациентов. Всем выполнено тотальное эндопротезирование голеностопного сустава. 51(87,9%) пациенту с основным вмешательством одномоментно выполнялись дополнительные операции, направленные на восстановление оси, баланс связочного аппарат и восстановление амплитуды движений. Оценка проводилась с использование шкал: ВАШ, AOFAS, FAOS. Для инструментальной оценки статических и динамических изменений параметров использовался комплекс «ДиаСлед».Результаты. Наблюдалось улучшение клинических и функциональных параметров по применяемым шкалам. По шкале ВАШ уменьшение с 6,0 в предоперационном периоде до 1,0 балла в послеоперационном периоде. По шкале AOFAS наблюдался прирост с 32,0 до 86,5 баллов. По шкале FAOS c 26,0 баллов прирост до 87,0 баллов в сроки клинического осмотра для оценки результатов лечения. При анализе нагрузки наблюдалось равномерное распределение после операции как стоя, так и при медленной ходьбе. Также отмечено изменение коэффициента медио-латерального отношения во всех отделах стопы после операции и приближение ее к норме.Заключение. Результаты лечения остеоартроза голеностопного сустава с варусной деформацией хорошие и отличные. В большинстве клинических случаев потребовалось проведение дополнительных вмешательств. Использование разработанного алгоритма возможно при любой деформации на уровне голеностопного сустава и ниже линии суставной щели.
Голеностопный сустав, остеоартроз, деформация, эндопротезирование
Короткий адрес: https://sciup.org/142242550
IDR: 142242550 | УДК: 617-089.844 | DOI: 10.17238/2226-2016-2024-2-7-18
Clinical and functional results of total ankle replacement in patients with varus aligmment
Imiting factors in the development of this technique.Materials and methods. The paper analyzes results of the treatment of patients with the end-stage osteoarthritis of the ankle with varus alignment in the Federal Center in Barnaul. 58 patients underwent endoprosthetics of the ankle joint. 51 (87.9%) underwent additional procedures during the base stage of the intervention. All of these manipulations were required to restore the alignment, balance and ankle range of motion. Assessment was performed by means of VAS, AOFAS, and FAOS scales. Preoperative and postoperative static and dynamic characteristic were evaluated with «Dia-Sled Scan».Results. Evaluation of the functional results on the scales (VAS, AOFAS, FAOS) showed a signifi ant improvement in parameters of the postoperative period compared to the preoperative survey (P
Текст научной статьи Клинико-функциональные результаты эндопротезирования голеностопного сустава у пациентов с варусной деформацией
На сегодняшний день остеоартроз крупных суставов является всемирной проблемой. Крузартроз - это заболевание, проявляющееся болью, ограничением подвижности и высокой степенью инвалидизации, заставляет искать оптимальные методы лечения и усовершенствовать имеющиеся [1]. Причиной развития остеоартроза голеностопного сустава, до 70-80% случаев, является травма и ее последствия. Длительное время «золотым стандартом» лечения данной патологии остается артродез пораженного сустава [2, 3, 4]. Тем не менее, в современной литературе появляется все больше публикаций об успешном использовании эндопротезирования с высокими клинико-функциональными результатами [5,6,7,8].
Однако количество выполняемых вмешательств до сих пор смещено в сторону артродезирования пораженного сустава. В работе McKenna B. J. et al. [8] 50% хирургов, которые не выбрали методику эндопротезирования, указали, что не имеют достаточного опыта и навыков для выполнения данной процедуры. Также ограничением для выполнения эндопротезирования голеностопного сустава была и остается деформация, которая является препятствием для имплантации у пациентов с сопутствующими изменениями в пораженном сегменте [2,4,9,10]. Изменения при крузартрозе редко бывают изолированными, это проявляется деформациями на различном уровне: выше суставной щели сустава, на ее уровне, либо ниже на уровне заднего отдела стопы [11,12,13.14]. Поэтому, использование классификации, описывающей поражение только сустава без окружающих структур, бывает недостаточно, так как не отображает истинную картину патологического процесса. Использование классификации COFAS (Canadian Orthopaedic Foot and Ankle Society) [15] с анализом предоперационных изменений и деформаций, показало, что до 50 % случаев развития остеоартроза голеностопного сустава связано с сопутствующими изменениями в параартикулярных структурах и требует дополнительных коррекций. При планировании эндопротезирования голеностопного сустава, от 33% до 44% пациентов имели деформацию в коронарной плоскости более 10 градусов [16,17]. Выживаемость имплантата после установки снижалась до 48% в течение 8 лет при остаточной деформации более 10 градусов [10]. Однако если деформацию можно исправить, успех имплантации приближался к уровню выживаемости эндопротеза с восстановленной анатомической осью [5,7,8,10].
Улучшение результатов тотального эндопротезирования голеностопного сустава зависит от многих факторов. Современные конструкции имплантов, совершенствование операционной техники, выравнивание оси конечности, баланс мягких тканей и восстановление амплитуды движений являются залогом длительного и успешного функционирования эндопротеза и высокой удовлетворенностью результатами лечения у пациентов [18,19,20]. Несоблюдение данных принципов может стать причиной ранней нестабильности и привести к ревизионному эндопротезированию либо к ревизионному артродезу [21].
Концепция баланса связочного аппарата при травматических и дегенеративных заболеваниях голеностопного сустава и стопы не нова. Широкий спектр вмешательств используется для восстановления опороспособности и улучшения функциональной активности при деформациях дистальных отделов нижней конечности [9,11,14,18,19]. Понимание данных изменений и коррекция каждого компонента необходима во время эндопротезирования голеностопного сустав.
Цель:
Целью данного исследования было проанализировать результаты эндопротезирования голеностопного сустава у пациентов с варусной деформацией на уровне пораженного сустава и разработать алгоритм одномоментной коррекции дополнительных деформаций в одну секцию с эндопротезированием сустава.
Материалы и методы:
Исследование основывается на анализе клинико-функциональных результатов у пациентов с остеоартрозом голеностопного сустава терминальной стадии с варусной деформацией на уровне пораженного сегмента, которым выполнено эндопротезирование пораженного сустава.
Все пациенты, вошедшие в исследование, были прооперированы в клинике ФГБУ «Федеральный центр травматологии, ортопедии и эндопротезирования» Минздрава России г. Барнаул в период с 2013 по 2022 год в травматолого-ортопедическом отделении № 1. Оперативные пособия, опрос и осмотр пациентов перед операцией и на этапе оценки клинических и функциональных результатов выполнены одним хирургом, что позволяет утверждать о едином подходе к лечению, и исключает разницу в получении результатов.
Критерии включения в группу исследования:
☐ пациенты с остеоартрозом голеностопного сустава любой этиологии с сопутствующей варусной деформацией на уровне суставной линии и ниже;
☐ пациенты с остеоартрозом голеностопного сустава и дегенеративными изменениями на уровне суставов заднего и среднего отдела стопы;
☐ пациенты, доступные для динамического наблюдения, с возможностью опроса в сроки не менее 12 месяцев с момента оперативного лечения.
Все поступившие в отделение предъявляли жалобы на боли в пораженном суставе, усиливающиеся при физической нагрузке, на ограничение функции конечности, проявляющееся прогрессирующим снижением амплитуды движений, неэффективность консервативного лечения на догоспитальном этапе в условиях поликлиники по месту жительства.
Из 58 прооперированных 38 человек (65,5%) составили женщины и 20 (34,5%) – мужчины. Имплантация правого сустава выполнена у 29. Среднее значение ИМТ (индекс массы тела) составило 32,03 (17,5-49,3). Возраст - от 32 (минимальное значение) до 78 (максимальное), среднее значение 56,4 года.
Диагноз при поступлении у 40 (69%) пациентов – посттравматический остеоартроз, у 18 (31%) – идиопатический остеоартроз. Средние сроки наблюдения составили 46,7 месяца (12,0-108,0).
Сводная характеристика пациентов представлена в таблице 1
Таблица 1
Сводная характеристика пациентов
|
Количество имплантаций |
58 |
|
Возраст (лет) |
56,4 (32-78) |
|
Соотношение муж./жен. |
20/38 |
|
Сторона правая/левая |
29/29 |
|
ИМТ |
33,07 (19,4-47,2) |
|
Посттравматический остеоартроз |
40(69%) |
|
Идиопатический остеоартроз |
18 (31%) |
|
Сроки наблюдения, мес. |
46,7 (12,0-108,0) |
При поступлении в клинику выполнялись рентгенограммы пораженного сустава строго в прямой и боковой проекциях. Также в проекции Зальцмана, для определения деформации на уровне суставной щели и заднего отдела стопы. Дополнительно проводились КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) исследования для оценки состояния мягкотканых структур и вовлеченности в процесс смежных суставов конечности. Для определения деформации на уровне суставной щели важными показаниями являются MDTA (medial distal tibial angle), TTA (tibia talar angle) и talar tilt (разница между MDTA и TTA) (Рисунок 1).
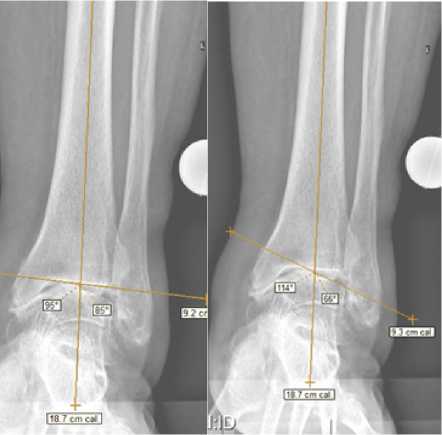
а) б)
Рисунок 1. – Рентгенограммы до оперативного лечения:
а) – измерение угла MDTA (medial distal tibial angle) 85 градусов;
б) – измерение угла TTA (tibia talar angle) 66 градусов
Вид и степень деформации во фронтальной плоскости на уровне сегмента большеберцовая кость - таранная кость – задний отдел стопы складывался при анализе обоих параметров. Нередко при нейтральном выравнивании большеберцовой кости наклон таранной кости был варусный. Значения измерений деформации во фронтальной плоскости составили MDTA 84,0 (81,0-87,0), ТТА 80,0 (76,0-83,0), tilt 2,0 (2,0-4,0).
Всем пациентам, независимо от этиологического фактора, установлен диагноз остеоартроз голеностопного сустава III стадии по Косинской Н.С.. Помимо стадии крузартроза выделялся тип предоперационных дополнительных изменений, учитывающих внутри и околосуставную деформацию, укорочение ахиллова сухожилия, а также изменения рядом лежащих суставов [15]. В таблице 2 представлена классификация COFAS (Canadian Orthopaedic Foot and Ankle Society), в таблице 3 распределение пациентов по группам.
Таблица 2
Классификация предоперационных изменений и деформаций у пациентов с остеоартрозом голеностопного сустава
Распределение в группах согласно классификации
|
Стадии остеоартроза |
Количество |
|
III ст. тип 1 |
6(10,3%) |
|
III ст. тип 2 |
27(46,3%) |
|
III ст. тип 3 |
17(29,3%) |
|
III ст. тип 4 |
8(13,8%) |
|
Всего |
58(100%) |
|
Тип 1 |
Тип 2 |
Тип 3 |
Тип 4 |
|
|
Предоперационные изменения в пораженном сегменте |
Изолированный остеоартроз голеностопного сустава |
Остеоартроз с варусной деформацией на уровне суставной щели, нестабильность сустава, укорочение ахиллова сухожилия |
Остеоартроз с деформацией заднего отдела стопы, неправильно сросшимися перелома большеберцовой кости, деформацией на уровне среднего отдела стопы, деформацией переднего отдела стопы…. |
Тип 3 с дополнительными изменениями подтаранного, таранно-ладьевидного и пяточно-кубовидного суставов |
|
Необходимость выполнения дополнительных вмешательств |
Не требуются. Удаление металлоконструкций |
Релиз дельтовидной связки, реконструкция связочного аппарата, удлинение ахиллова сухожилия, транспозиция сухожилий, релиз капсулы сустава, реконструкция переднего отдела стопы…. |
Остеотомии лодыжек, остеотомии пяточной кости, артродезы на уровне среднего отдела стопы |
Артродезы: подтаранного, таранного-ладье-видного и пяточно-кубовидного сустава |
Таблица 3
После выполненного обследования проведено эндопротезирование голеностопного сустава. Методом выбора данной процедуры являлся остеоартроз любой этиологии с сопутствующей деформацией на уровне суставной линии и ниже. Противопоказанием для выполнения служила деформация на уровне суставной щели более 20 градусов, дефекты таранной и плато большеберцовой кости глубиной более 6 мм и площадью более 30%, а также невозможность восстановления связочного аппарата при его нестабильности. Проводилась имплантация эндопротезов Mobility (DePuy), Hintegra (Integra, Newdeal), Taric (Implantcast) и Infinity (WrightMedical).
Одновременно с основным этапом выполнялись дополнительные вмешательства, направленные на выравнивание оси во фронтальной плоскости, восстановления баланса на уровне суставной щели и увеличения амплитуды движений. В таблице 4 представлены виды и количество одновременных дополнительных вмешательств.
Самыми частыми были вмешательства, направленные на удлинение задних структур – ахиллотомия и апоневротомия икроножной мышцы. Причем тест Сильвершейлд [22] был отрицательный у 35 пациентов, им выполнялась апоневротомия икроножной мышцы в месте сухожильно-мышечного перехода. У 17 выполнена ахиллотомия. Данное вмешательство помимо удлинения задних структур позволяет скорректировать варусную установку стопы. У 5 человек данные вмешательства выполнялись одновременно. С целью восстановления баланса на уровне суставной щели и выведения стопы в нейтральное положение 10 прооперированным выполнена остеотомия внутренней лодыжки. Трем пациентам произведена укорачивающая остеотомия на- ружной лодыжки в сочетании с пластикой наружного связочного комплекса. Всего 18 пациентам с целью коррекции варусного положения стопы и устранения нестабильности голеностопного сустава потребовалась пластика связочного аппарата. Только у четырех из этой группы не отмечено факта травмы в анамнезе, и остеоартроз голеностопного сустава у них расценен как идиопатический. Двум пациентам с варусной деформацией дополнительно выполнены мягкотканые вмешательства: пластика дистального межберцового синдесмоза и транспозиция сухожилий на тыл стопы на фоне повреждения двигательной ветви малоберцового нерва. Шести прооперированным дополнительно одномоментно выполнен артродез подтаранного сустава на фоне дегенеративных изменений. С целью коррекции остаточного варуса пятки троим из прооперированных произведена вальгизирующая остеотомия пяточной кости. Для коррекции положения среднего отдела стопы двум обратившимся произведены вмешательства: артродез таранно-ладьевидного сустава при наличии признаков его дегенеративного повреждения у первого и остеотомия клиновидной кости для низведения первого луча с целью адаптации переднего отдела стопы к поверхности у второго. Всего у 51(87,9%) пролеченных выполнены вмешательства, из них у 34 (58,6%) их сочетание. В данной группе не получено ни одного интраоперационного осложнения.
Таблица 4
Дополнительные одновременные операции, выполненные при эндопротезировании голеностопного сустава
|
Дополнительные одномоментные операции |
Количество вмешательств |
|
Ахиллотомия |
17 |
|
Апоневротомия |
35 |
|
Остеотомия медиальной лодыжки |
10 |
|
Остеотомия наружной лодыжки |
3 |
|
Пластика синдесмоза |
1 |
|
Пластика наружных связок |
18 |
|
Артродез 1 ПФС |
1 |
|
Артродез подтаранного сустава |
6 |
|
Артродез таранно-ладьевидного сустава |
1 |
|
Транспозиция сухожилий |
1 |
|
Вальгизирующая остеотомия пяточной кости |
3 |
|
Остеотомия клиновидной кости |
1 |
|
Другое: удаление металлоконструкции, костная пластика, остеотомия 1 пальца |
1 |
|
Всего манипуляций |
97 |
|
Всего пациентов, которым выполнены дополнительные вмешательства |
51(87,9%) |
Для оценки клинико-функционального состояния и результатов лечения использовались унифицированные шкалы и опросники [23]. Анкеты и опросники заполнялись перед оперативным лечением, далее – каждый визит. Для оценки болевого синдрома использовалась визуальная аналоговая шкала боли - ВАШ. Интерпретация функциональных результатов проводилась по опроснику, предложенному Американским ортопедическим обществом стопы и голеностопного сустава (American Orthopaedic Foot and Ankle Society – AOFAS). Удовлетворенность результатами лечения оценивали по шкале the Foot and Ankle Outcome Score (FAOS) (Institute of Sport Science and Clinical Biomechanics, University of Southern Denmark).
Для определения статических и динамических изменений параметров нагрузки в оперированном сегменте в покое и при ходьбе в предоперационном и послеоперационном периоде использовался комплекс «ДиаСлед» [24, 25]. Анализ основан на оценке показателей распределения нагрузки и выявлении зон перегрузок в разных областях подошвенной поверхности стопы: пятка, свод стопы, головки плюсневых костей. Качественный анализ распределения нагрузки проводился в режиме цветового отображения с цифровой визуализацией.
Для количественной оценки состояния пораженной конечности в предоперационном и послеоперационном периоде были рассчитаны следующие показатели:
☐ парциальная нагрузка на область стопы (пятка, продольный свод стопы, область плюсневых костей, весь носок) – отношение суммарного давления, которое приходится на отдельную область стопы, к давлению, воспринимаемому всей стопой;
☐ медиолатеральный коэффициент опоры – отношение суммарного давления, которое приходится на медиальную часть области стопы, к давлению, воспринимаемому латеральной частью этой области. Коэффициент измерялся в области пятки, продольного свода стопы, области плюсневых костей и носка.
Для сравнения результатов лечения была отобрана группа волонтеров (22 стопы) без жалоб и деформаций в области стопы и голеностопного сустава. Возрастная группа 18 до 43 лет. Нормальное распределение во время статической нагрузки в большей части у них приходилось на область головок плюсневых костей и свод стопы, в меньшей части – на пяточную область и область пальцев стопы. Во время динамической нагрузки происходило перераспределение нагрузки, в большей степени на область переднего отдела стопы. По результатам обследования здоровых добровольцев рассчитан медиолатеральный коэффициент нагрузки на отделы стопы.
Статистический анализ:
Материалы исследования были подвергнуты статистической обработке с использованием методов параметрического и непараметрического анализа. Накопление, корректировка, систематизация исходной информации и визуализация полученных результатов осуществлялись в электронных таблицах
Microsoft Office Excel 2016. Статистический анализ проводился с использованием программы IBM SPSS Statistics v.26 (разработчик - IBM Corporation).
Количественные показатели оценивались на предмет соответствия нормальному распределению, для этого использовался критерий Шапиро-Уилка. Большая часть данных, характеризующая клинико-функциональные результаты, и данные дополнительных исследований отличались от нормального распределения. Решено было описывать при помощи значений медианы (Me) и нижнего и верхнего квартилей (25% и 75%).
При сравнении средних величин в нормально и ненормально распределенных совокупностях количественных данных рассчитывался t-критерий Стьюдента для зависимых и независимых выборок. Различия показателей считались статистически значимыми при уровне значимости p < 0,05.
Результаты:
Все пациенты при поступлении и в сроки наблюдения не менее 12 мес. с момента операции опрошены с использованием опросников и шкал: ВАШ, FAOS и AOFAS. В таблице 5 приведены данные опросников.
Таблица 5
Данные клинико-функционального исследования пациентов клинической группы
|
Шкала |
До операции |
После операции (2022 г.) |
|
ВАШ |
6,0 (7,0-8,0) |
1,0 (0,0-3,0) |
|
FAOS |
32,0 (26,8-38,0) |
86,5 (71,0-93,0) |
|
AOFAS |
26,0 (16,8-42,0) |
87,0 (74,3-95,3) |
Опрос показал значительное улучшение клинических и функциональных параметров по применяемым шкалам в послеоперационном периоде по сравнению с предоперационным опросом (P<0.005):
☐ по шкале ВАШ уменьшение средних показателей с 6,0 в предоперационном периоде до 1,0 балла в послеоперационном периоде.
☐ по шкале AOFAS прирост с 32,0 до 86,5 баллов в сроки клинического осмотра.
☐ по шкале FAOS прирост c 26,0 баллов до 87,0 баллов в сроки клинического осмотра для оценки результатов проведенного лечения.
Измерение амплитуды движений в пораженном суставе проводится до операции, после установки компонентов эндопротеза и в сроки клинического осмотра. В таблице 6 приведены показатели амплитуды движений у пациентов.
Значения тыльной и подошвенной флексий увеличилось после проведенного вмешательства. Несмотря на достигнутое увеличение флексии и экстензии в послеоперационном периоде, в сроки более 12 месяцев наблюдалось снижение амплитуды движений. Снижение величины подошвенного сгибания не отразилось на результате. Уменьшение величины тыльной флексии компенсировалось за счет гипермобильности в таранно-ладьевидном суставе.
Таблица 6
Измерение амплитуды движений в пораженном суставе
|
До операции |
Во время операции |
После операции (2022 г.) |
|
|
Тыльная флексия |
0,0 (0,0-5,0) |
15,0 (10,0-15,0) |
10,0 (5,0-11,3) |
|
Подошвенная |
5,0 |
30,0 |
17,5 |
|
флексия |
(10,0-15,0) |
(20,0-30,0) |
(10,0-25,0) |
По данным рентгенологического исследования проводилось измерение углов установки компонентов эндопротеза во фронтальной и сагиттальной плоскостях. Значения измерений составило: MDTA 89,0 (87,0-90,0), ТТА 89,0 (87,0-90,0), tilt 0,0 (0,0-0,0), угол между осью большеберцовой кости и тибиальным компонентом в сагиттальной плоскости составил 85,0 (83,0-87,3) градуса. Послеоперационное положение компонентов эндопротеза соответствует анатомической норме.
Сравнение показателей распределений нагрузки на стопу в статике и динамике выполнено с группой волонтеров. Данные представлены в таблице 7.
Таблица 7
Показатели нагрузки на стопу и ее распределение при статистике и динамике у пациентов с варусной деформацией
|
Статическая нагрузка |
Динамическая нагрузка |
|||||
|
Норма |
До операции |
После операции |
Норма |
До операции |
После операции |
|
|
Парциальная нагрузка на всю пятку |
16,57 |
9,92 |
18,87 |
15,515 |
8,97 |
15,11 |
|
(12,1225-23,11) |
(7,82-16,11) |
(14,22-30,265) |
(8,6475-19,12) |
(3,3-17,7) |
(12,83-21,35) |
|
|
Парциальная нагрузка на всю область продольного свода |
33,75 |
28,52 |
36,28 |
28,2 |
44,96 |
37,63 |
|
(28,2-40,2275) |
(23,37-40,53) |
(29,2225-39,9625) |
(25,065-34,055) |
(36,48-52,68) |
(31,59-50,57) |
|
Продолжение Таблицы 7
|
Парциальная нагрузка на всю область плюсневых костей |
36,035 |
56,37 |
40,965 |
41,55 |
43,71 |
40,05 |
|
(29,41-45,38) |
(38,19-61,27) |
(31,84-46,045) |
(33,902544,8050) |
(31,93-45,13) |
(22,25-45,29) |
|
|
Парциальная нагрузка на весь носок |
10,17 |
3,69 |
7,39 |
13,935 |
7,43 |
7,16 |
|
(5,3375 13,3950) |
(2,64-6,33) |
(2,7425-9,675) |
(10,7075-15,865) |
(5,66-8,16) |
(4,72-12,84) |
|
|
Основной коэффициент медио-латерального соотношения нагрузки в области пятки |
1,265 |
1,9 |
1,395 |
1,165 |
1,16 |
1,76 |
|
(0,805-2,0075) |
(0,89-5,52) |
(0,96-6,4925) |
(0,8325-1,665) |
(0,35-2,08) |
(0,71-4,03) |
|
|
Основной коэффициент медио-латерального соотношения нагрузки в области свода |
0,61 |
0,64 |
0,685 |
0,63 |
0,69 |
0,69 |
|
(0,515-0,8175) |
(0,47-0,81) |
(0,4975-0,7775) |
(0,485-0,77) |
(0,52-1) |
(0,58-0,78) |
|
|
Основной коэффициент ме-дио-латерального соотношения нагрузки в области плюсневых костей |
0,85 |
1,03 |
0,985 |
0,85 |
1,12 |
0,9 |
|
(0,655-1,065) |
(0,57-1,63) |
(0,8125-1,815) |
(0,715-1,085) |
(0,85-2,24) |
(0,67-0,94) |
|
|
Основной коэффициент медио-латерального соотношения нагрузки в области носка |
1,24 |
0,65 |
1,225 |
1,785 |
3,5 |
1,88 |
|
(0,985-1,6325) |
(0,05-1,33) |
(0,6375-1,9625) |
(1,4575-2,5575) |
(0,86-4,35) |
(1,07-2,24) |
Анализируя данные инструментального исследования о нагрузке, можно сделать вывод, что до операции смещение было к головкам плюсневых костей в положении стоя, а при ходьбе – увеличена в области среднего отдела стопы. При этом, как стоя, так и при ходьбе, увеличивалась нагрузка на весь латеральный отдел. После проведенного лечения распределение нагрузки зонально осталось тем же в статике, но произошло изменение во время ходьбы, приближенное к нормальным показателям. Цветовая визуализация показала улучшение – нагрузка распределена равномерно после операций как стоя, так и при медленной ходьбе. Отмечено изменение коэффициента медио-латерального отношения во всех отделах стопы и приближение его к норме.
Клинико-функциональные результаты лечения и рентгенологические параметры показали значительное улучшение по используемым шкалам в послеоперационном периоде в сравнении с предоперационным (P < 0.005).
У трех пациентов в послеоперационном периоде диагностирована поверхностная инфекция области рубца. Одному из них после длительного курса консервативного лечения потребовалось проведение кожной пластики дефекта. Трем пациентам на фоне хронического болевого синдрома проведена процедура радиочастотной деинервации нервных стволов, получен длительный положительный эффект. У четырех прооперированных в сроки 48 мес., 50 мес., 72 и 96 мес. соответственно, выполнен релиз и удаление гетеротопических оссификатов, получен положительный эффект. Они осмотрены через год после операции, результаты оценены как положительные. Одному пациенту через
12 мес. с момента имплантации эндопротеза и коррекции оси на уровне голеностопного сустава (остеотомия обеих лодыжек) на фоне остаточного варуса пяточной кости выполнена вальгизирующая остеотомия. При динамическом наблюдении, через 52 мес. после первичного эндопротезирования с пластикой наружного связочного комплекса, на фоне травмы голеностопного сустава (нагрузка по оси при спрыгивании с высокого предмета) у пациента диагностирована боковая нестабильность на уровне суставной щели. При ревизии выявлен перелом вкладыша с дислокацией фрагментов и развитием вторичной боковой нестабильности. После обращения в клинику выполнен релиз сустава, укорачивающая остеотомия наружной лодыжки, пластика связочного аппарата с аугментацией, пластика дистального межберцового синдесмоза и замена полиэтиленового вкладыша.
Клинический пример
Пациентка Д., 55 лет. При поступлении в клинику предъявила жалобы на боли, ограничение движений в правом голеностопном суставе. В анамнезе повреждение связочного аппарата голеностопного сустава. Лечение консервативное. Госпитализирована на эндопротезирование голеностопного сустава.
При осмотре ходит с хромотой на правую ногу. Кожные покровы области правой стопы, голеностопного сустава не изменены. Варусная деформация на уровне голеностопного сустава. Передний отдел стопы не деформирован. При осмотре сзади варусная установка пяточной кости. Проба на носках положительная. Стопа пассивно выводится в нормальное положение. Движения в голеностопном суставе 0/0/10. Пальпация болезненная в проекции голеностопного сустава. Ригидность стопы 3+. Нарушений чувствительности и кровоснабжения на стопах не выявлено.
На Р-граммах и серии КТ признаки остеоартроза голеностопного сустава III ст. по Косинской Н.С.. При поступлении оценка по шкалам: ВАШ 7 баллов, FAOS 37 баллов, AOFAS 40 баллов. После подготовки выполнено оперативное лечение – эндопротезирование правого голеностопного сустава эндопротезом Hintegra (Newdeal).
Ход операции: Кожа операционного поля обработана раствором антисептика. Разрез по передней поверхности голеностопного сустава. Произведена капсулотомия. Резекция остеофитов, медиальный релиз сустава от лодыжки и таранной кости. Выраженные остеофиты по передней поверх ности. При помощи резекционных шаблонов произведена подготовка ложа для тибиального и таранного компонентов. Подбор имплантатов. Тибиальный компонент 3, таранный компонент 2, вкладыш 2/7 мм. Выполнена апоневротомия. С целью коррекции баланса выполнена остеотомия внутренней лодыжки. Фиксация винтами. Движения в суставе: тыльное сгибание 15, подошвенное сгибание 30. Установлены компоненты эндопротеза press-fit. Движения в прежнем объеме. Костные ориентиры на стопе восстановлены. Швы на капсулу, швы на кожу.
Ранний послеоперационный период без осложнений. Активизирована и разрешена нагрузка на конечность через 1 месяц с момента операции. Пациентка осмотрена через 60 месяцев. Произведена оценка по шкалам: ВАШ – 2 балла, AOFAS – 71 балл, FAOS – 74 балла. Результат оценен как отличный (Рисунки 2-3-4).
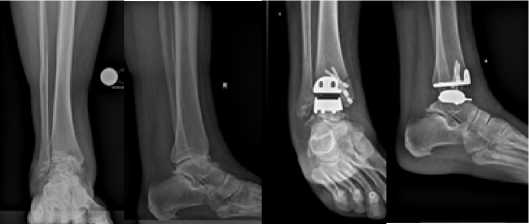
а) б)
в) г)
Рисунок 2. – Пациентка Д.:
а), б) – рентгенограммы до оперативного лечения; в), г) – послеоперационный рентгенконтроль
Определяется увеличение нагрузки на средний отдел стопы, уменьшение нагрузки на область плюсневых костей и пятки, медио-латеральный коэффициент остается симметричный. При ходьбе: увеличение нагрузки на передний отдел и выключение нагрузки с задних отделов, смещение нагрузки на наружный свод стопы.
а)
а)
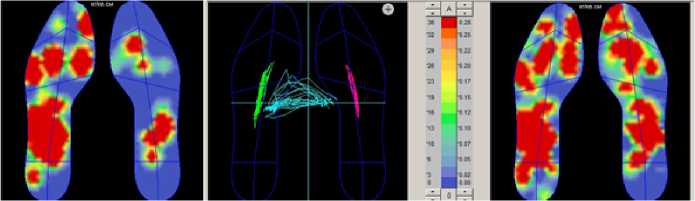
б)
Рисунок 3. – Пациентка Д. Цифровая визуализация распределения нагрузки на стопу до операции: а) – нагрузка стоя; б) – распределение нагрузки при ходьбе.
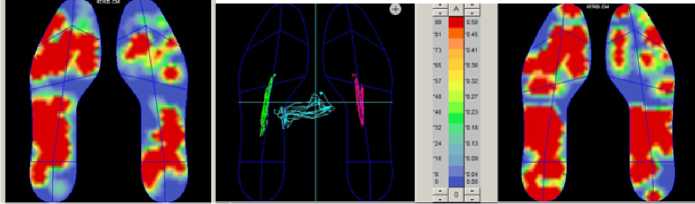
б)
Рисунок 4. – Пациентка Д. Цифровая визуализация распределения нагрузки на стопу после операции: а) – нагрузка стоя;
б) – распределение нагрузки при ходьбе.
Определяется равномерное и симметричное распределение нагрузки на отделы стопы, с увеличением нагрузки на пяточную область и область головок плюсневых костей.
Обсуждение:
Проведен анализ после эндопротезирования голеностопного сустава у пациентов с варусной деформацией на уровне пораженного сустава. Получены хорошие и отличные результаты. Это было достигнуто при условии восстановления оси конечности, балансировки сустава и достижения оптимальной амплитуды движений.
В группе преобладали пациенты с посттравматическими изменениями, но и при идиопатическом крузартрозе наблюдались дополнительные деформации и изменения в параартикуляр-ных структурах. Таким образом, поражение голеностопного сустава при остеоартрозе нельзя рассматривать изолировано, требуется взвешенный подход к сегменту целиком. В связи с чем, был разработан и внедрен в клиническую практику алгоритм одномоментной коррекции дополнительных деформаций при эндопротезировании голеностопного сустава (Рисунок 5).
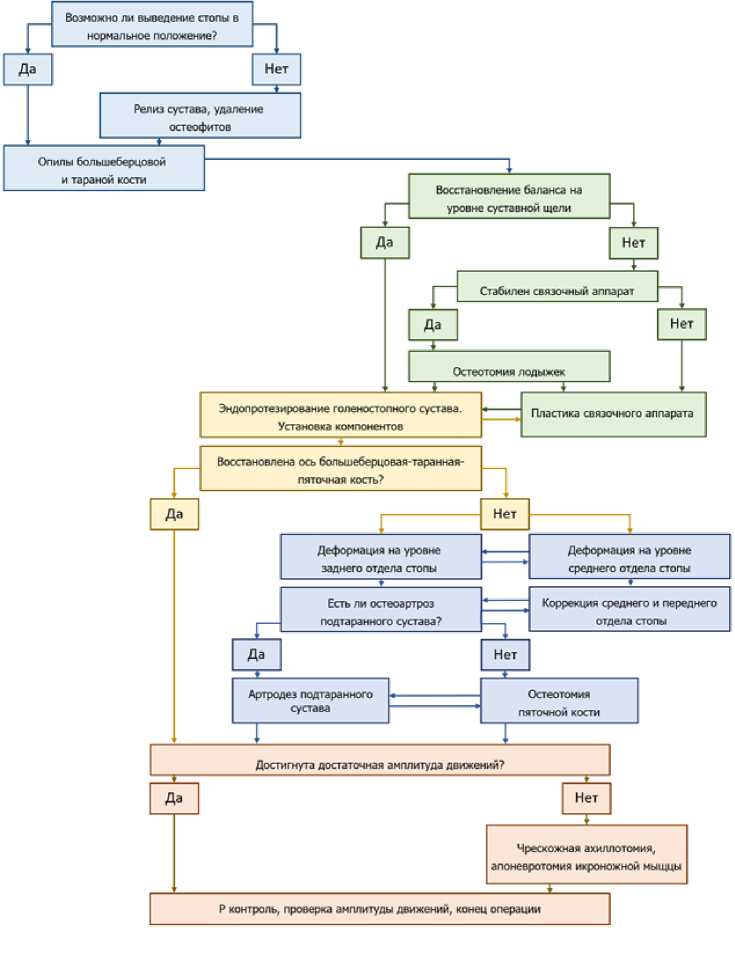
Рисунок 5. – Алгоритм одномоментной коррекции дополнительных деформаций при эндопротезировании голеностопного сустава
Нет единого мнения, какая степень и вид деформации являются противопоказанием к оперативному лечению. Во многих публикациях, посвящённых эндопротезированию голеностопного сустава, указывается на выполнение дополнительных коррекций. При написании данной работы не было выявлено точного указания на этапность. Часть авторов указывает на выполнение их до-, во время или в отсроченном периоде после эндопротезирования [14, 26]. Остаточная деформация в прооперированном сегменте может стать причиной развития ранних осложнений: связочная нестабильность, расшатывание компонентов, вывих полиэтиленового вкладыша. В данной группе пациентов только одному было выполнена повторная операция на устранение варусной установки пяточной кости. Вмешательства в отдаленном периоде выполнялись в виду хронического болевого синдрома и развития оссификатов. Данный факт расценивался, как вторичные изменения пара-артикулярных тканей на фоне посттравматических изменений и не был связан с эндопротезированием сустава. Любое дополнительное вмешательство на различном уровне можно считать риском развития осложнений. В группе исследования, в постоперационном периоде только у одной пациентки потребовалось оперативное лечение. Ей была выполнена пересадка свободного расщепленного кожного лоскута в область операционного доступа основного вмешательства. Можно утверждать, что количество осложнений при одномоментных вмешательствах остается крайне низким. Самым взвешенным решением является выполнение дополнительных коррекций индивидуально [27]. Использование предложенного алгоритма в клинической практике позволяет достичь отличных клинико-функциональных результатов после эндопротезирования голеностопного сустава.
Целью данного исследования было показать необходимость коррекции оси и баланса на уровне суставной щели, что возможно достигнуть только с помощью одномоментных операций.
Данное исследование имеет ряд ограничений. Во-первых, оно проведено ретроспективно, но при этом без возможности влиять на выборку. Во-вторых – взята группа пациентов только с варусной деформацией, но, по собственной практике и по данным большинства авторов, она является самой многочисленной, поэтому результаты можно считать достоверными. В-третьих - отсутствует сравнительное исследование применения дополнительных вмешательств при эндопротезировании у пациентов с вальгусной деформацией и с нейтральной осью, что требует проведения дальнейшего наблюдения и анализа результатов.
Заключение:
Клинико-функциональные результаты лечения остеоартроза голеностопного сустава с использованием методики эндопротезирования у пациентов с варусной деформацией хорошие и отличные. Для достижения положительных результатов по- требовалось проведение коррекции деформацией и изменений в дистальном сегменте нижней конечности. Предложенный алгоритм применим при эндопротезировании голеностопного сустава с деформацией на уровне голеностопного сустава и ниже линии суставной щели.
Список литературы Клинико-функциональные результаты эндопротезирования голеностопного сустава у пациентов с варусной деформацией
- Barg A. et al. Ankle osteoarthritis: etiology, diagnostics, and classification//Foot and ankle clinics. – 2013. – Т. 18. – №. 3. – С. 411-426. DOI: 10.1016/j.fcl.2013.06.001
- Wang B. et al. Does the subtalar joint compensate for ankle malalignment in end-stage ankle arthritis? //Clinical Orthopaedics and Related Research®. – 2015. – Т. 473. – С. 318-325. DOI: 10.1007/s11999-014-3960-8
- Perry T. A. et al. Trends in the utilization of ankle replacements: data from worldwide National Joint Registries //Foot & Ankle International. – 2021. – Т. 42. – №. 10. – С. 1319-1329. DOI: 10.1177/10711007211012947
- Van der Plaat L. W., Haverkamp D. Patient selection for total ankle arthroplasty //Orthopedic Research and reviews. – 2017. – С. 63-73. DOI: 10.2147/ORR.S115411
- Shih C. L., Chen S. J., Huang P. J. Clinical outcomes of total ankle arthroplasty versus ankle arthrodesis for the treatment of end-stage ankle arthritis in the last decade: a systematic review and meta-analysis //The Journal of Foot and Ankle Surgery. – 2020. – Т. 59. – №. 5. – С. 1032-1039. DOI: 10.1053/j.jfas.2019.10.008
- O’Connor K. et al. Republication of “Total Ankle Arthroplasty: Summary of Current Status” //Foot & Ankle Orthopaedics. – 2023. – Т. 8. – №. 3. – С. 24730114231195063. DOI: 10.1177/24730114231195063
- Tai K. et al. A survey for end-stage ankle arthritis treatment: ankle arthrodesis versus ankle arthroplasty //The Journal of Foot and Ankle Surgery. – 2020. – Т. 59. – №. 2. – С. 330-336. DOI: 10.1053/j.jfas.2019.09.007
- McKenna B. J. et al. Total ankle arthroplasty survivorship: a metaanalysis//The Journal of Foot and Ankle Surgery. – 2020. – Т. 59. – №. 5. – С. 1040-1048. DOI:10.1053/j.jfas.2019.10.011
- Kim B. S., Lee J. W. Total ankle replacement for the varus unstable osteoarthritic ankle //Techniques in Foot & Ankle Surgery. – 2010. – Т. 9. – №. 4. – С. 157-164. DOI: 10.1097/BTF.0b013e3181fcde82
- Lee G. W., Wang S. H., Lee K. B. Comparison of intermediate to long-term outcomes of total ankle arthroplasty in ankles with preoperative varus, valgus, and neutral alignment //JBJS. – 2018. – Т. 100. – №. 10. – С. 835-842. DOI: 10.2106/JBJS.17.00703
- Tan K. J., Myerson M. S. Planning correction of the varus ankle deformity with ankle replacement //Foot and ankle clinics. – 2012. – Т. 17. – №. 1. – С. 103-115. DOI:10.1016/j.fcl.2011.11.005
- Mayich D. J., Daniels T. R. Total ankle replacement in ankle arthritis with varus talar deformity: pathophysiology, evaluation, and management principles //Foot and Ankle Clinics. – 2012. – Т. 17. – №. 1. – С. 127-139. DOI:10.1016/j.fcl.2011.11.00
- Dodd A., Daniels T. R. Total ankle replacement in the presence of talar varus or valgus deformities //Foot and Ankle Clinics. – 2017. – Т. 22. – №. 2. – С. 277-300. DOI:10.1016/j.fcl.2017.01.002
- Gauvain T. T., Hames M. A., McGarvey W. C. Malalignment correction of the lower limb before, during, and after total ankle arthroplasty // Foot and Ankle Clinics. – 2017. – Т. 22. – №. 2. – С. 311-339. DOI:10.1016/j.fcl.2017.01.003
- Krause F. G. et al. The postoperative COFAS end-stage ankle arthritis classification system: interobserver and intraobserver reliability//Foot & Ankle Specialist. – 2012. – Т. 5. – №. 1. – С. 31-36. DOI: 10.1177/1938640011433051
- Kim B. S. et al. Total ankle replacement in moderate to severe varus deformity of the ankle //The Journal of Bone & Joint Surgery British Volume. – 2009. – Т. 91. – №. 9. – С. 1183-1190. DOI: 10.1302/0301-620X.91B9.22411
- Trajkovski T. et al. Outcomes of ankle arthroplasty with preoperative coronal-plane varus deformity of 10 or greater //JBJS. – 2013. – Т. 95. – №. 15. – С. 1382-1388. DOI: 10.2106/JBJS.L00797
- Reddy S. C. et al. Correction of moderate to severe coronal plane deformity with the STAR™ ankle prosthesis //Foot & Ankle International. – 2011. – Т. 32. – №. 7. – С. 659-664. DOI: 10.3113/FAI.2011.0659
- Doets H. C., van der Plaat L. W., Klein J. P. Medial malleolar osteotomy for the correction of varus deformity during total ankle arthroplasty: results in 15 ankles //Foot & ankle international. – 2008. – Т. 29. – №. 2. – С. 171-177 DOI: 10.3113/FAI.2008.0171.
- De Keijzer D. R. et al. Influence of preoperative tibiotalar alignment in the coronal plane on the survival of total ankle replacement: a systematic review //Foot & Ankle International. – 2020. – Т. 41. – №. 2. – С. 160-169. DOI: 10.1177/1071100719886817
- Бобров Д. С., Артёмов К. Д. Эндопротезирование голеностопного сустава: особенности и исходы вмешательства (Обзор литературы) //Кафедра травматологии и ортопедии. – 2021. – №. 2. – С. 30-40 [Bobrov D.S., Artyomov K.D., Total ankle replacement: characteristics and outcomes of the operation (Literature review) Department of Traumatology and Orthopedics. 2021.№2(44). pp.30-40.] DOI: 10.17238/issn2226-2016.2021.2.30-40
- DeOrio J. K., Lewis J. S. Silfverskiöld’s Test in Total Ankle Replacement With Gastrocnemius Recession. Foot Ankle Int. 2014;(35) 2:116–122. DOI:10.1177/1071100713510498
- Мо Ц.., Ригин Н.В., Бобров Д.С., Слиняков Л.Ю. Анкеты и шкалы для оцунки состояния стопы и голеностопного сустава. Кафедра травматологии и ортопедии. 2016.№4(20). с.5-11 [Mo J.., Rigin N.V., Bobrov D.S., Slinyakov L.Y. Outcome rating scales for clinical evaluation of foot and ankle. The Department of Traumatology and Orthopedics.2016.№4(20). p.5-11.].
- Долганова Т. И., Мартель И. И., Нарицын В. А. Количественный и качественный анализ динамоплантограмм у пациентов с повреждениями таранной кости после лечения по методу Г.А. Илизарова //Гений ортопедии. – 2010. – №. 3. – С. 105-110. [T.I. Dolganova, I.I. Martel, V.A. Naritsyn. Quantitative and qualitative analysis of dynamoplantograms in patients with talus injuries after treatment according to the Ilizarov method. Genij Ortopedii. 2010;(3). p.105-110]
- Смирнова Л. М., Джомардлы Э. И., Кольцов А. А. Межзональное распределение нагрузки на плантарную поверхность стопы при ходьбе пациентов с ДЦП как объективный критерий тяжести функциональных нарушений //Травматология и ортопедия России. – 2020. – Т. 26. – №. 3. – С. 80-92. [Smirnova L.M., Dzhomardly E.I., Koltsov A.A. The Interzonal Distribution of the Load on the Plantar Surface of the Foot During Walking in the Patients with Cerebral Palsy as an Objective Criterion of Functional Impairment Severity. Travmatologiya i ortopediya Rossii [Traumatology and Orthopedics of Russia]. 2020;26(3):80-92] DOI: 10.21823/2311-2905-2020-26-3-80-92.
- Henricson A., Ågren P. H. Secondary surgery after total ankle replacement: the influence of preoperative hindfoot alignment //Foot and ankle surgery. – 2007. – Т. 13. – №. 1. – С. 41-44. DOI: 10.1016/j.fas.2006.10.002
- Gougoulias N., Maffulli N. Osteotomies for managing varus and valgus malalignment with total ankle replacement //Clinics in Podiatric Medicine and Surgery. – 2015. – Т. 32. – №. 4. – С. 529-542. DOI: 10.1016/j.cpm.2015.06.014


