Клинико-эпидемиологическая характеристика больных с опухолевидными образованиями и доброкачественными опухолями яичников
Автор: Кузнецова Е.П., Серебренникова К.Г., Протопопова Т.А., Хмелевская В.Ф.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.3, 2008 года.
Бесплатный доступ
В исследование включено 427 женщин в возрасте от 10 до 69 лет с образованиями яичников, прооперированных эндоскопическим доступом за период с 2003 по 2006 год в гинекологических отделениях г. Ижевска и гинекологического отделения ЦКБ РАН г. Москва. Проведенное клинико-эпидемиологическое исследование у больных с опухолевидными образованиями и доброкачественными опухолями яичников позволило выявить целый комплекс факторов, влияющих на возникновение данных заболеваний. Наибольшее значение имеет патология менструальной функции, высокий индекс заболеваемости, нарушение фертильности (первичное и вторичное бесплодие), аборты, оперативные вмешательства в анамнезе.
Доброкачественные опухоли яичников, опухолевидные образования, клинико-эпидемиологическое исследование
Короткий адрес: https://sciup.org/140187653
IDR: 140187653 | УДК: 618.11:
Clinical-epidemiological characteristics of patients with masses and benign ovarian tumors
The research involved 427 females from 10 to 69 years of age with ovarian masses who underwent surgery by endoscopic access in the period from 2003 to 2006 in gynecology departments of Izhevsk and the gynecology department of the CCH of the RAS of Moscow. The clinical-epidemiological survey of patients with masses and benign ovarian tumors allowed to identify a whole complex of factors affecting the emergence of these diseases. Most significant is the pathology of the menstrual function, high morbidity index, fertility disorder (primary and one-child sterility), abortions, surgical interferences.
Текст научной статьи Клинико-эпидемиологическая характеристика больных с опухолевидными образованиями и доброкачественными опухолями яичников
Согласно данным мировой статистики, 10–15% женщин репродуктивного возраста переносят оперативные вмешательства на органах малого таза. На первом месте стоят операции по поводу лейомиомы матки, второе место занимают опухоли и опухолевидные образования яичников. Большинство опухолей яичников является доброкачественными, и составляют от 60 до 90% всех овариальных образований.
У большинства больных отсутствуют какие-либо специфичные симптомы заболевания. У каждой пятой женщины с образованием яичника встречается бесплодие. При выборе наиболее эффективного метода лечения немаловажную роль играют комплексные диагностические исследования, включающие как гормональные, иммунологические, биохимические, так и специальные инструментальные исследования.
Современная терапия данной патологии является комплексной и включает себя консервативное предоперационное лечение с применением современных противовоспалительных, гормональных и стимулирующих препаратов, способствующих восстановлению менструальной и репродуктивной функции, так и оперативное лечение с помощью малоинвазивных инструментальных методик, являющихся щадящими и играющих более значительную роль в восстановлении фертильности.
Сочетание органосохраняющей операции и дальнейшего послеоперационного этиопатогенетического медикаментозного лечения снижает риск осложнений, связанных с оперативным вмешательством и способствует сохранению и повышению фертильности.
Материалы и методы
Формирование клинических групп произведено по нозологическим формам заболевания (МКБ X, 1999), выявленным при проведении хирургического вмешательства с последующей гистологической верификацией. Выделены следующие группы больных:
-
I. (n=298) группа наблюдения – женщины с опухолевидными образованиями яичников (ООЯ).
-
II. (n=129) группа наблюдения – женщины с доброкачественными опухолями яичников (ДОЯ).
Размеры удаленных образований колебались от 3 до 12 см (7,5±1,7 см). Оперативные вмешательства были произведены после тщательного клинико-лабораторного обследования, ультразвукового исследования с допплерометрией (по показаниям выполняли магнитно-резонансную томографию).
В случаях небольших образований (до 4 см) проводилась современная противовоспалительная и гормональная терапия. При неэффективности проводимой терапии, либо большого размера образования выполнялось оперативное лечение. Объем оперативного вмешательства зависел от возраста больной, репродуктивных целей, состояния здоровой ткани яичника и наличия сопутствующей гинекологической патологии.
Обсуждение результатов
С 2003 по 2006 год прослеживается тенденция к увеличению количества больных с ООЯ и ДОЯ. За этот период времени количество больных, прооперированных в гинекологических отделениях г. Ижевска и ЦКБ РАН г. Москвы, возросло с 129 до 211 человек, что в 1,6 раза до- стоверно выше (p<0,05). В течение трех лет в структуре опухолей преобладали пациенты с кистами желтого тела и с серозными цистаденомами.
С 2006 года отмечается тенденция к росту количества больных с простыми серозными кистами (19±2%), что достоверно выше, чем в 2003-2005 гг. Вероятно, это связано с поздним обращением женщин в женские консультации с воспалительными заболеваниями придатков матки, неадекватным их лечением, либо длительным и неэффективным консервативным лечением ретенционных образований яичников, которые являются патогенетическим фоном для развития простых серозных кист яичников.
Из анамнеза выяснено, что до обращения в клинику 179 больных (60%) ООЯ и 60 больных (47%) ДОЯ не получали никакого лечения. Остальные больные – 119 (40%) с ООЯ и 69 (53%) с ДОЯ получали консервативное лечение, включающее антибактериальную, противовоспалительную терапию, витаминотерапию и гормональное лечение посредством назначения эстроген-гестагенных препаратов.
При гинекологическом исследовании ООЯ и ДОЯ идентифицированы у 241 (81%) и 101 (78%) больных, соответственно. При этом образования более 5–6 см в диаметре определялись у подавляющего большинства исследуемых – у 322 из 427 женщин (75%). Средний размер ООЯ составил – 5,9±0,1 см, ДОЯ – 6,6±0,1 см. При пальпации ООЯ характеризовались как подвижные и безболезненные образования с плотноэластической консистенцией. Исключения составляли эндометриоидные кисты – ограниченно подвижные образования сбоку или сзади от матки плотноэластической консистенции. ДОЯ определялись как одно-/двусторонние образования тугоэластической консистенции, подвижные, сбоку или спереди (дермоидные кисты) от матки. Основную роль в постановке диагноза играет ультразвуковое исследование.
При оценке состояния репродуктивного здоровья наиболее частыми жалобами у всех больных были боли. Во время менструации они характеризовались как слабые и не требовали приема анальгетиков у 130 (30%) пациенток из 427, из них у 95 (73%) с ООЯ и 35 (27%) с ДОЯ. Умеренно выраженные боли во время менструации, когда больные вынуждены периодически принимать анальгетики и спазмолитики, отмечены у 165 пациенток (39%) из 427 женщин. В основном, выраженные болевые ощущения были выявлены у пациенток с эндометриоидными кистами яичников – 55 (13%) и пациенток с кистозными образованиями – 85 (20%). Характер болей, их локализация и иррадиация были различны в зависимости от нозологии образования яичников и сочетанной патологии в малом тазу (спаечный процесс, наружный генитальный эндометриоз). Эти боли характеризовались как тянущие и распирающие у 175 (41%) женщин, преимущественно у больных эндометриоидными кистами. В основном боли локализовались внизу живота, преимущественно на стороне пораженного яичника, иногда боли иррадиировали в поясничную область.
Боли во время менструации, по данным анамнеза, после проводимого противовоспалительного лечения уменьшились у 111 (26%) женщин, у 100 (23%) боли стали менее интенсивными после начала половой жизни, у 134 (31%) – после приема комбинированных эстроген-гестагенных препаратов в течение 3-6 месяцев. Боли при половом сношении (диспаренуния) испытывали 115 (27%) женщин, из них наиболее часто этот симптом наблюдался у больных с эндометриоидными кистами – 65%, у женщин с серозными и муцинозными цистаденомами – в 19%. У больных в группе ООЯ от 18% у женщин с кистами желтого тела до 32% в группе параовариальных кист. Остальные пациентки периодически испытывали болезненные ощущения при половых сношениях, перед менструациями и в коленно-локтевом положении. Периодически боли внизу живота вне менструации испытывали 169 (40%) женщин. Наиболее часто их отмечали больные с ООЯ (31%).
Таким образом, в группах обследованных больных наиболее частыми клиническими проявлениями заболевания были болезненные менструации; в группе больных с ДОЯ – 25% и в группе с ООЯ – 75%. Боли при половом сношении констатированы у 17% и 83%, соответственно у больных с ДОЯ и ООЯ. Периодические боли внизу живота, не связанные с менструацией, отмечены у женщин с ДОЯ у 22% и 78% – с ООЯ.
Бесплодием страдали 39 (55%) больных с эндометриоидными кистами яичников, в группе ретенционных образований 32 (27%) женщин. В группах с ДОЯ и ООЯ – 22% и 78%, соответственно.
Изучение семейного анамнеза показало, что 186 (44%) из 427 женщин с новообразованиями яичников имели отягощенную наследственность. Наиболее высокая частота соматических и гинекологических заболеваний встречалась у больных с эндометриоидными кистами – у 64 (34%); с фолликулярными кистами – у 37 (20%); у женщин с серозными цистаденомами – у 29 (16%). Из наследственной экстрагенитальной патологии чаще всего наблюдался сахарный диабет – 63 (15%) из всех обследованных женщин, а также опухоли различных систем организма. Кроме того, обращает на себя внимание высокая частота заболеваний щитовидной железы – 35 (8%), в основном за счет злокачественных новообразований. Наследственная предрасположенность к возникновению миомы матки и патологических изменений молочных желез выявлено у 6 (1,4%) и 16 (3,7%), соответственно.
При анализе данных об экстрагенитальных заболеваний обращает на себя внимание высокая частота перенесенных острых респираторных заболеваний, вирусных инфекций не только в детском, но и в более старшем возрасте у больных как с ООЯ (93%), так и с ДОЯ (83%). Наиболее часто встречались такие инфекционные заболевания как коклюш (18%), скарлатина (17%), ветряная оспа (38%), грипп (78%), ангина (50%), хронический тонзиллит (47%), острые респираторные инфекции (88%). Общее количество больных, перенесших инфекционные и воспалительные заболевания, составило 382 человека (89%). Некоторые пациенты имели в анамнезе несколько заболеваний. Высокая частота перенесенных инфекционных и вирусных заболеваний может рассматриваться как преморбидный фон в патогенезе опухолей и ООЯ. Из перенесенных соматических заболеваний патология желудочно-кишечного тракта (гастриты, колиты, сигмои-диты) очень часто встречалась у обследованных больных; с ДОЯ в 41% случаев, с ООЯ – в 39%, 8 случаев. У больных с эндометриодными кистами в 45% наблюдений, с ретенционными образованиями (фолликулярные и кисты желтого тела) – в 43% и 43% наблюдений, соответственно. Заболеваниями печени и почек также наиболее часто страдали женщины с ДОЯ (45% и 22%, соответственно), из группы ООЯ обращали на себя внимание женщины с кистами желтого тела (51% и 14%) и с эндометриоидными (46% и 14%). Учитывая, что детскими инфекциями пациентки болели еще до начала менструации и начала половой жизни, то, как следствие, возникали нарушения в гипоталамо-гипофизарной системе, стероидогенезе яичников, метаболические нарушения.
Таким образом, создались все предпосылки для возникновения патологических процессов в яичниках, а затем и нарушения в менструальной и генеративной функциях. Этому же способствовали и перенесенные заболевания желудочно-кишечного тракта и печени, которые так же способствуют поддержанию нарушений метаболических процессов в организме.
Перенесенные ранее различные оперативные вмешательства на органах малого таза и брюшной полости, в том числе и аппендэктомия (20%), являлись стрессовой нагрузкой для многих пациенток, довольно часто они предшествовали менархе и началу половой жизни. В конечном итоге оперативное лечение также может способствовать нарушению менструальной функции и поражению различных звеньев репродуктивной системы.
Из гинекологических заболеваний в анамнезе у обследованных больных сальпингоофориты отмечены у 170 (40%) пациенток, нарушения менструальной функции различного характера у 249 (58%), патология матки и заболевания шейки матки зафиксированы у 176 (41%) и 182 (43%), соответственно. Изменения со стороны молочных желез выявлено у 115 (27%). Из 170 женщин с воспалительными заболеваниями придатков у 52 (31%) женщин отмечено сочетание фоновыми заболеваниями шейки матки. При тщательном сборе анамнеза было выяснено, что причиной воспалительного процесса чаще являлись хламидии и микоплазмы – 69% (118 случаев из 170). Далее по частоте встречаемости – уреаплазма, трихомонада, гонорея и бактериальный вагиноз.
Бесплодием страдало 117 женщин (27,40%±2,16) из 427. Первичное бесплодие достоверно чаще встречалось у женщин с ООЯ (16%), чем у женщин с ДОЯ (p<0,05). Самая высокая частота бесплодия отмечена у женщин с эндометриоидными кистами яичников (49%). Отношение первичного и вторичного бесплодия 1:1. Длитель- ность бесплодия колебалась от 1 года до 15 лет и в среднем составила 6,2±2,4 года.
Нарушения менструальной функции достоверно чаще встечалось у больных с ООЯ (63%) (p<0,05). Особенно это было выражено у женщин с эндометриоидными кистами яичников (70%) и простыми серозными кистами (65%), из группы с ДОЯ – женщины с муцинозными цистаденомами (57%).
Различные виды патологии молочных желез достоверно чаще (p<0,05) встречались у женщин с ДОЯ – 49% у женщин с муцинозными цистаденомами, из группы ООЯ более половины случаев отмечены у женщин с простыми серозными кистами– 57%.
Характеризуя менструальную функцию у обследованных больных, выявлено, что возраст наступления менархе у обследованных больных варьировал от 10 до 17 лет. В большинстве случаев – в 63% у больных с ООЯ и в 52% случаев у больных с ДОЯ возраст в момент первой менструации у обследованных больных составлял 12-13 лет. В среднем 12,9±0,1 лет у больных с ООЯ и 13,1±0,1 лет у больных с ДОЯ.
Регулярный менструальный цикл с менархе установился у 284 (67%) из 427 обследованных, у 87 (20%) – через 6–18 месяцев после наступления менархе и у 56 (13%) – после начала половой жизни. Продолжительность менструального цикла и характер кровянистых выделений различались у обследованных больных в зависимости от нозологической патологии. Продолжительность менструального цикла в среднем составила 29,4±0,7 дня у больных с ООЯ и 28,7±0,9 дня у больных с ДОЯ. Длительность менструации – 5,2±0,7 дней и 6,9±0,9, соответственно. В частности, продолжительность менструального цикла у больных с эпителиальными опухолями колебалась от 27 до 33 дней, и в среднем составила 29,7±2,9 дня. Наибольшая частота удлинения менструального цикла до 33 дней отмечена у больных с серозными и муцинозными цистаденомами.
У женщин с ДОЯ, наряду с регулярным менструальным циклом, отмечались и нарушения менструального цикла различного характера (47%). В группе больных с ООЯ достоверно чаще позднее начало менархе – старше 14 лет отмечалось у больных с фолликулярными кистами яичников (31%), а у больных с эндометриоидными кистами яичников больше было случаев раннего начала менархе (38%). Скудные кровянистые выделения до и после менструации отмечены в основном у больных с эндометриоидными кистами яичников (44%). У других пациенток мажущие кровянистые выделения были обусловлены за счет другой гинекологической патологии (аденомиоз, полипы эндометрия, хронический эндометрит). Характер менструации изменился с момента ее становления у большинства больных (70%). В основном это были больные с ООЯ (37%) и герминогенными опухолями (32%).
Болезненные менструации были отмечены у 37% больных с ООЯ и у 28% больных с ДОЯ, самое большое число случаев отмечено у пациенток к эндометриоидными кистами яичников – 68%.
Боли во время полового акта отмечены у 32% больных с ООЯ, и у 16% больных с ДОЯ. Наиболее часто диспареуния беспокоила больных с эндометриоидными кистами яичников (65%).
Менструальные кровотечения были расценены как обильные с менархе у 20% обследованных женщин с ООЯ и у 45,73%±4,38 пациенток с ДОЯ. Ациклические маточные кровотечения у 26% и у 18% больных, соответственно.
Средний возраст начала половой жизни обследованных составил – у больных с ООЯ 19,2±0,5 лет (14–39), у больных с ДОЯ – 23,5±0,4 лет (15-31). Каждая восьмая женщина, из наблюдавшихся нами больных, начала ее ранее 16 лет. 51% опрошенных больных начали половую жизнь в возрасте от 17 до 20 лет.
Беременности в анамнезе имели место у 310 женщин (73%), причем большее количество беременностей в анамнезе отмечено у женщин с параовариальными кистами (87%) и зрелыми тератомами (81%). Роды были у 235 женщин (55%). Самое большое число родов зафиксировано у женщин с простыми серозными кистами (61%), а группе больных с ДОЯ – у женщин с муцинозными цистаденомами в 57% случаев. 10 (2,3%) пациенток перенесли внематочную беременность. По-слеабортные и послеродовые осложнения наблюдались у 68 женщин (16%).
Детородная функция была нарушена у 117 больных (27%), из них у 59 (14%) – первичное бесплодие и у 58 (14%) – вторичное. У 32 женщин (7,5%) – невынашивание беременности. Средняя длительность бесплодия составила 4,6±1,2 года.
Именно нарушение репродуктивной функции у большинства пациенток явилось ведущим мотивом обращения к гинекологу. Большинству женщин по поводу бесплодия ранее уже проводилось обследование (УЗИ, ГСГ, гормональное обследование) или лечение (гормональное лечение, гистероскопия, лапароскопия), при котором и был установлен данный диагноз.
Контрацепцию использовали 176 больных (41%) в различные периоды своей жизни: барьерные методы контрацепции – 84 (20%), ВМС – 30 (7%), причем многократно, оральные контрацептивы – 48 (11%), другие методы – 14 (3,3%). При выяснении способов контрацепции выявлено, что достоверно чаще (р<0,05) больные с ООЯ использовали презерватив (19%), на втором месте – оральные контрацептивы (13%). В группе больных с ДОЯ предпочтение также отдавалось барьерным методам контрацепции (20%), на втором месте ВМС (9%). Наименьшей популярностью пользовались спермициды и естественные методы контрацепции. Достоверно чаще предупреждали беременность больные с простыми серозными кистами (р<0,05). У обследованных больных имлось большое количество абортов (51%), что значительно повышает риск возникновения ООЯ и ДОЯ, и бесплодия в дальнейшем.
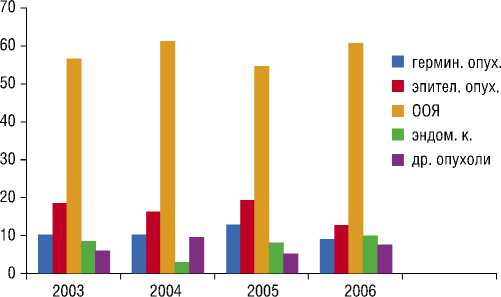
Рис. 1. Структура опухолей яичников
Выводы
Проведенное нами клинико-эпидемиологическое исследование у больных с ООЯ и ДОЯ позволило выявить целый комплекс факторов, влияющих на возникновение данных заболеваний. Наибольшее значение имеет патология менструальной функции, высокий индекс заболеваемости, нарушение фертильности (первичное и вторичное бесплодие), аборты, оперативные вмешательства в анамнезе. В то же время выявлены факторы, более существенно влияющие на возникновение либо ООЯ, либо ДОЯ. Это нерегулярные менструации, аль-гоменорея, полименорея, укорочение менструального цикла до 25 дней, либо удлинение менструального цикла до 35 дней и более, высокая частота самопроизвольных абортов, отсутствие контрацепции, первичное и вторичное бесплодие, миома матки и патология шейки матки в анамнезе, заболевания ЖКТ и печени и нейроэндокринные заболевания, наличие в анамнезе хронических воспалительных заболеваний гениталий, оперативных вмешательств на органах малого таза.
Таким образом, у пациенток рассматриваемых групп предпосылки нарушения деятельности гипоталамо-ги-пофизарной системы имелись в раннем возрасте. Для данной категории больных характерна высокая частота инфекции и воспалительных процессов, различные нарушения менструальной функции, что является отражением нарушения гормональных соотношений, вследствие чего отмечается высокая частота снижения фертильности.
Список литературы Клинико-эпидемиологическая характеристика больных с опухолевидными образованиями и доброкачественными опухолями яичников
- Броварская Ю.М., Вознюк А.В., Мишко А.С. Роль лапароскопии в диагностике и лечении доброкачественных опухолей яичников у нерожавших женщин//Современные технологии в диагностике и лечении гинекологических заболеваний.-М., 2006.-С. 130-131.
- Гатаулина Р.Г., Дуринян Э.Р., Астахова Т.И., Кочиева М.Л. Особенности менструальной функции у больных с опухолями и опухолевидными образованиями яичников, страдающих бесплодием.//Мать и дитя. -М., 2001. -С. 324-325.
- Кулаков В.И., Адамян Л.В. Принципы организации, результаты и перспективы эндоскопической хирургии в гинекологии.//Эндоскопия и альтернативные подходы в хирургическом лечении женских болезней. -М., 2001. -С. 5-15.
- Манухин И.Б., Кушлинский Н.Е., Высоцкий М.М. и др. Роль молекулярнобиологических факторов в патогенезе опухолей яичников и в выборе объема и доступа и операций//Современные технологии в диагностике и лечении гинекологических заболеваний. -М., -2006. -С. 133-135.
- Манухин И.Б., Высоцкий М.М., Кайтукова Е.Р., Харлова О.Г. Ретроспективный анализ выбора объема и доступа оперативного лечения опухолей яичников//Современные технологии в диагностике и лечении гинекологических заболеваний. -М„ 2006. -С. 137-138.
- Радзинский В.Е., Духин А.О. Кисты и доброкачественные опухоли яичников. -М.: Изд-во РУДН, 2001. -42 с.
- Системная энзимотерапия в акушерстве и гинекологии. -М., 2002. -155 с.
- Соломатина А.А., Шабрина О.В., Ширинова С.С. Факторы риска развития опухолевидных образований, доброкачественных и злокачественных опухолей яичников//Материалы 1 Международного конгресса по репродуктивной медицине. -М., 2006.-С. 297.
- Вurkmаn R.T. Oral contraceptives: current status//Clin. Obslet. Gynaecol. -2001. -Vol. 44,(1).-P. 62-72.
- Thomas L.Lyons. Лапароскопическое лечение эндометриоза. Эндоскопия и альтернативные подходы в хирургическом лечении женских болезней. -М., 2001.-С. 241-243.


