Клинико-лабораторная характеристика скарлатины на современном этапе
Автор: Халупко Е.А., Жолдошбекова Ж.Ж., Чечетова С.В., Джолбунова З.К.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 6 т.11, 2025 года.
Бесплатный доступ
В исследование были включены 62 ребёнка, которые были госпитализированы в Республиканскую клиническую инфекционную больницу города Бишкек с диагнозом скарлатины с 2024 по февраль 2025 года. Среди обследованных детей наиболее часто болели скарлатиной дети в возрасте 4–6 лет (52%), с небольшим преобладанием мальчиков (53,8%). Сезонный анализ выявил пики заболеваемости в ноябре, мае и декабре, что указывает на весенне-осеннюю сезонность. Большинство пациентов поступали на 2–4 сутки от начала болезни, что говорит о тенденции к позднему обращению. Клиническая картина варьировала по тяжести, так у половины детей (48,3%) диагностирована тяжёлая форма. Тяжесть течения скарлатины оказывала влияние на клинические проявления. У детей с тяжёлой формой чаще наблюдались выраженная лихорадка, многократная рвота, интенсивный кожный зуд и более длительное течение заболевания. У детей со среднетяжелой формой заболевания регистрировали в основном фолликулярную ангину, тогда как у детей с тяжелой скарлатиной — лакунарную и некротическую. Значимые различия между тяжёлым и среднетяжёлым течением подтверждены статистически (t = -4,23; p<0,001). Осложнения регистрировались в 23,3% случаев при тяжёлой форме и отсутствовали при среднетяжёлой. Отношения шансов (OR) и рисков (RR) стремились к бесконечности, NNT составил 4,286. Связь между тяжестью и осложнениями расценивается как средняя (φ и V Крамера = 0,368). Лабораторные показатели включали лейкоцитоз с нейтрофилёзом (82,6%) и, реже, лейкопению (17,4%). Уровень прокальцитонина выше 0,05 наблюдался у трети детей с тяжёлой формой. Антибактериальная терапия (пенициллин и цефалоспорины) была назначена всем пациентам, глюкокортикостероиды применялись преимущественно при тяжёлом течении (46,2%), инфузионная терапия — у 71,1% больных. Все дети были выписаны с улучшением, средняя длительность госпитализации составила 10 ± 3,3 дня.
Скарлатина, дети, клиника, лечение
Короткий адрес: https://sciup.org/14132809
IDR: 14132809 | УДК: 616.917 | DOI: 10.33619/2414-2948/115/35
Clinical and Laboratory Characteristics of Scarlet Fever at the Present Stage
The study included 62 children who were hospitalized in the Republican Clinical Infectious Diseases Hospital of Bishkek with a diagnosis of scarlet fever from 2024 to February 2025. Among the examined children, children aged 4–6 years (52,0%) most often suffered from scarlet fever, with a slight predominance of boys (53,8%). Seasonal analysis revealed peaks in November, May, and December, indicating a spring-autumn seasonality. Most patients were admitted 2–4 days after the onset of the disease, indicating a tendency for late treatment. The clinical picture varied in severity, with half of the children (48,3%) diagnosed with a severe form. The severity of scarlet fever affected the clinical manifestations. Children with a severe form were more likely to have severe fever, repeated vomiting, intense itching, and a longer course of the disease. In children with a moderate form of the disease, follicular tonsillitis was mainly recorded, while in children with severe scarlet fever - lacunar and necrotic. Significant differences between severe and moderate cases were confirmed statistically (t = -4,23; p < 0,001). Complications were recorded in 23,3% of cases with a severe form and were absent in moderate cases. The odds ratio (OR) and risk ratio (RR) tended to infinity, NNT was 4,286. The relationship between severity and complications is assessed as average (φ and Cramer's V = 0,368). Laboratory parameters included leukocytosis with neutrophilia (82,6%) and, less often, leukopenia (17,4%). Procalcitonin levels above 0,05 were observed in a third of children with a severe form. Antibacterial therapy (penicillin and Cephalosporins) was prescribed to all patients, glucocorticosteroids were used mainly in severe cases (46,2%), infusion therapy — in 71,1% of patients. All children were discharged with improvement; the average duration of hospitalization was 10±3,3 days.
Текст научной статьи Клинико-лабораторная характеристика скарлатины на современном этапе
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 616.917
Скарлатина — это острое инфекционное заболевание, вызванное β гемолитическим стрептококком группы А. Заболевание остается актуальной проблемой в педиатрической практике из-за возможного развития тяжелых осложнений, а также отсутствия специфической профилактики [1, 2].
В последние годы отмечается рост случаев скарлатины во многих странах мира, особенно после пандемии COVID-19. Это связано с воздействием вируса COVID-19 на иммунную систему, что повышает восприимчивость к бактериальным инфекциям, включая скарлатину [3, 4].
Так, в 2022 году в Великобритании было зарегистрировано 54 430 случаев заболевания, что в 20 раз выше, чем в предыдущие годы. В Ирландии, Нидерландах, Франции и Швеции, показатели заболеваемости также выросли в несколько раз .
В России в 2022 году заболеваемость скарлатиной выросла в 3 раза по сравнению с 2021 годом, с показателем 18,7 на 100тыс. населения [5, 6].
Также, следует отметить, что в постковидный период (2022–2025 годы) наблюдается изменение клинического течения скарлатины у детей. Согласно данным учёных Сеченовского университета, у детей, которые в анамнезе перенесли COVID-19, скарлатина протекает в тяжёлой форме в 8,3 раза чаще по сравнению с доковидным периодом. Кроме того, у этих пациентов наблюдается более высокая частота осложнений, таких как постинфекционная кардиомиопатия, отит, острый тубулоинтерстициальный нефрит и синдром токсического шока [7].
Золотым стандартом лечения скарлатины остаются пенициллины, которые сохраняют высокую эффективность. Однако, отмечается рост резистентности S. pyogenes к макролидам, что требует лабораторного подтверждения чувствительности перед назначением этих препаратов [8, 9].
Таким образом, актуальность скарлатины обусловлена увеличением числа случаев заболевания, ростом тяжёлых осложнений и влиянием пандемии COVID-19 на иммунитет детей. Необходим мониторинг антибиотикочувствительности для рационального назначения терапии. Научные исследования направлены на разработку новых методов диагностики, лечения и вакцинопрофилактики.
Материал и методы исследования
Проведен анализ 62 историй болезни детей Скарлатиной в возрасте от 1 года до 10 лет, которые находились под наблюдением в Республиканской клинической инфекционной больнице (РКИБ) г. Бишкек с 2024 г по февраль 2025 г. Для выявления клинических особенностей течения скарлатины все дети были разделены на две группы: 1 группа — со среднетяжелой формой скарлатины (32 ребенка), 2 группа с тяжелой формой (30 больных).
Статистическая обработка проводилась с помощью программы SPSS (описательная статистика, определение средних величин), доверительный интервал, а также определение показателя достоверности (Р≤0,05).
Критерии включения: дети от 1 года до 10 лет, с диагнозом «Скарлатина».
Критерии исключения: пациенты старше 10 лет.
Результаты и обсуждение
В исследование были включены 62 ребёнка, госпитализированных в Республиканскую клиническую инфекционную больницу города Бишкек с диагнозом скарлатина. Распределение по возрастным группам показало, что наибольшее число заболевших составили дети от 4 до 6 лет — 52,0%. В группе от 1 до 3 лет находилось 19,2% пациентов, от 7 до 9 лет — 11,5%, старше 9 лет — 17,3% (Рисунок 1). Соотношение по полу: мальчики — 53,8%, девочки — 46,2%.
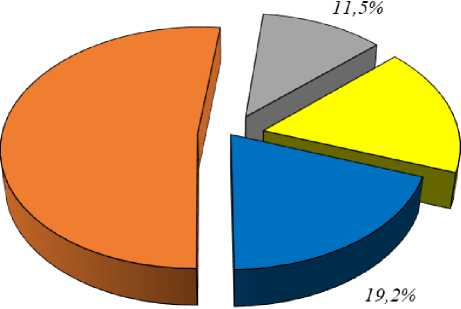
01-3 года Я4-6лет 07-9 лет Остарше9лет
Рисунок 1. Возрастное распределение детей со скарлатиной
Сезонный анализ показал, что наибольшее число случаев скарлатины зарегистрировано в ноябре (27,4%), мае (15,3%) и декабре (13,4%). Повышенная заболеваемость также наблюдалась в марте и августе. Полное отсутствие выявленных случаев в феврале, июле, сентябре и октябре может свидетельствовать о снижении циркуляции возбудителя в указанные месяцы. Данные подтверждают наличие весенне-осенней сезонности скарлатины с пиками в межсезонье, что важно учитывать при планировании профилактических мероприятий (Рисунок 2).
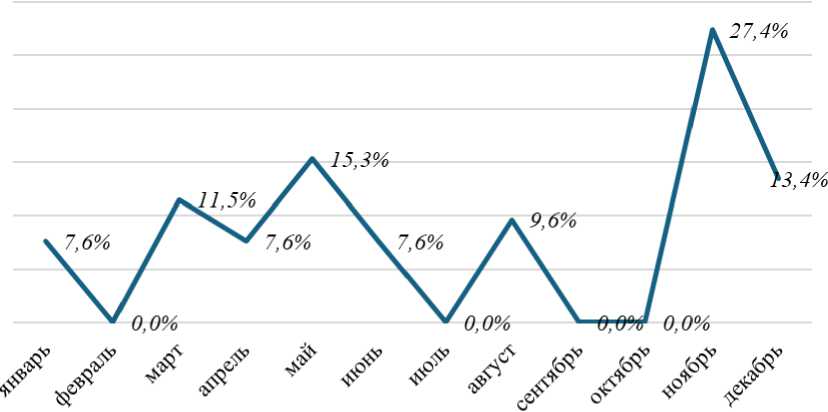
Рисунок 2. Сезонное распределение случаев скарлатины (%)
Антибактериальная терапия до поступления в стационар применялась у 28,8% детей. Наиболее часто пациенты поступали на 3 день болезни — 38,4%. На 2 день поступили 25,0%, на 4–5 дни — 28,7%, и только 7,9% были госпитализированы в первый день заболевания. Средний день поступления составил 3,03 дня, доверительный интервал 95% — от 2,81 до 3,25 дней, что указывает на тенденцию поздней госпитализации и начало лечения после клинического разгара заболевания . Все пациенты были направлены в профильное инфекционное отделение, где получали специализированную медицинскую помощь.
Анализ путей поступления показал, что 50,0% детей обратились за медицинской помощью самостоятельно. Направление из других стационаров получили 19,2% пациентов, 15,4% были направлены Центрами семейной медицины (ЦСМ), и ещё 15,4% — бригадой скорой медицинской помощи.
Клиническая картина заболевания варьировала по степени тяжести и характеру симптомов. Проведённое сравнение клинических проявлений показало достоверные различия между тяжёлым и среднетяжёлым течением скарлатины. Так, у пациентов с тяжёлой формой заболевание протекало с выраженной интоксикацией. Многократная рвота наблюдалась у 56,6% (95% ДИ: 33,04% — 80,16%) детей с тяжелой формой, тогда как при среднетяжёлом течении — лишь у 7,6% (95% ДИ: 29,13% — 44,33%) пациентов. Длительность рвоты у детей первой группы составила 2,0 + 0,6 дней, тогда как во второй группе 4 + 1,0 дней.
Повышение температуры тела наблюдалось у всех пациентов: субфебрильная лихорадка (37-38 °C; 95% ДИ: 40,1%-67,5%) — у 53,8%, фебрильная (38,5-39 °C; 95% ДИ: 10,2%-32,2%) — у 21,2%, и выраженная гипертермия (свыше 39 °C; 95% ДИ: 13,2%-36,8%) — в 25,0% случаев. Температура тела выше 38,5°C отмечалась в 46,1% случаев тяжёлой формы, в то время как у всех пациентов со среднетяжёлой формой заболевания температура не превышала 38°C (p<0,001), что свидетельствует о более выраженном фебрильном синдроме у пациентов с тяжёлой формой скарлатины. Средняя длительность лихорадки у детей со скарлатиной зависела от тяжести заболевания: при среднетяжёлой форме составила 3,5±1,1 дня (n=32), при тяжёлой форме — 6,0±3,0 дня (n=30). Сравнение с использованием t-критерия Уэлча показало статистически значимое различие между группами: t=-4,23, p<0,001
Ангинозный синдром был представлен преимущественно фолликулярной формой ангины, которая диагностирована у 80,7% (95% ДИ: 70,0%‒91,4%) наблюдаемых больных в двух группах. Лакунарную (15,3%; 95% ДИ: 5,8%‒24,8%) и некротическую (4,0%; 95% ДИ: 0,0%‒8,0%) формы ангины регистрировали только у пациентов с тяжелой формой заболевания (p<0,001), что подтверждает более агрессивное течение воспалительного процесса.
У всех пациентов наблюдалась типичная скарлатинозная сыпь (мелкоточечная на гиперемированном фоне кожи), которая появилась в 1 день болезни у 7,6% детей, 2 день — у 46,1% и на 3 день от начала заболевания у 46,1% пациентов и сохранялась в течение 5 + 1,6 дней. Причём в 51,2% (95% ДИ: 37,6%; 64,8%) случаев отмечался выраженный кожный зуд, который значительно чаще (95,8%; 95% ДИ: 87,8%; 100%) встречался при тяжёлом течении (p<0,001), что может быть отражением повышенной сенсибилизации организма. У пациентов со среднетяжелой формой скарлатины зуд выявлен у (17,8% 95% ДИ: 3,4%; 32,2%) детей. Зуд сохранялся в течение 6+2,0 дней в обеих группах. У всех пациентов отмечалась сухость кожных покровов, белый тип дермографизма, положительный симптом Пастиа (сгущение сыпи в местах естественных складок), бледный носогубный треугольник. На 4‒5 день болезни язык приобретал характерную ярко малиновую окраску.
Лабораторные данные продемонстрировали специфические изменения в общем анализе крови: лейкоцитоз (15±5,0×10⁹/л) с нейтрофилёзом (70±23,3%) — у 82,6% пациентов обеих групп. В то же время лейкопения (4,5±1,5×10⁹/л) отмечена у 17,4% детей, что может свидетельствовать о различных вариантах иммунного ответа. Чаще (95,8%) лейкоцитоз с нейтрофилёзом регистрировался у детей с тяжёлой (95% ДИ: 87,8–100%) формой скарлатины, при среднетяжёлом течении — у 71,4% пациентов (95% ДИ: 54,8–88,0%). Различие между группами оказалось статистически значимым (p=0,021 по точному критерию Фишера).
Уровень PCT выше 0,05 отмечен у 30,7% тяжёлых и у 19,3% среднетяжёлых пациентов, однако различия не достигли статистической значимости (p=0,337). Уровень PCT выше 0,05 отражает активный воспалительный процесс и может служить дополнительным маркером тяжести заболевания. Тяжесть заболевания распределилась следующим образом: тяжёлые формы скарлатины зарегистрированы у 48,3% (95% ДИ: 30,42–66,18%) пациентов, среднетяжёлые формы — у 51,7% (95% ДИ: 34,39–69,01%). Следует отметить, что в 23,3% (95% ДИ: — 8,02–54,62%) случаев тяжелой формы скарлатины у детей развились такие осложнение, как: средний отит (42,8%), пневмония (57,1%), а у одного ребенка сепсис. Анализ взаимосвязи между тяжестью течения скарлатины и частотой развития осложнений у детей выявил выраженную зависимость между этими показателями (Таблица).
В группе детей со среднетяжелой формой скарлатины (n=32) осложнения зарегистрированы не были (0%), что указывает на крайне низкий риск неблагоприятных исходов при данной форме заболевания. Напротив, у детей с тяжелым течением скарлатины (n=30) частота осложнений составила 23,3%, с доверительным интервалом от -8,02% до 54,62%, что, несмотря на широкие границы, отражает наличие потенциально значимого риска.
Бюллетень науки и практики / Bulletin of Science and Practice Т. 11. №6 2025
Таблица
ШАНСЫ И РИСКИ РАЗВИТИЯ ОСЛОЖНЕНИЙ
У ДЕТЕЙ СО СРЕДНЕТЯЖЕЛЫМ И ТЯЖЕЛЫМ ТЕЧЕНИЕМ СКАРЛАТИНЫ
|
Влияние тяжести течения скарлатины на развитие осложнений |
Частота осложнений |
|
Дети со среднетяжелой формой скарлатины (n = 32) 95% CI |
0 |
|
Дети с тяжелой формой скарлатины (n = 30) 95% CI |
23,3 + 2,31% -8,02–54,62% |
|
Хи-квадрат, p = 0,004 |
|
|
Шанс найти фактор риска у детей со среднетяжелой формой скарлатины |
0,304 |
|
Шанс найти фактор риска у детей с тяжелой формой скарлатины |
0,000 |
|
OR + S |
∞ |
|
95% CI |
∞ |
|
RR + S |
∞ |
|
95% CI |
∞ |
|
Число больных, которых необходимо лечить (NNT) |
4,286 |
|
Критерий φ Критерий V Крамера |
0,368 (средняя) |
Статистическая значимость различий подтверждена результатами критерия хи-квадрат (p = 0,004), что указывает на достоверное отличие между группами. Вычисленные значения шансов (OS) выявили, что вероятность наличия факторов риска у детей с тяжелой формой скарлатины составляет 0,000, тогда как при среднетяжелом течении этот показатель равен 0,304, что указывает на относительное снижение риска осложнений при менее выраженной клинической картине.
Расчет отношения шансов (OR) и отношения рисков (RR) показал значения, стремящиеся к бесконечности (OR=∞; RR=∞), что свидетельствует о крайне высокой вероятности развития осложнений при тяжелой форме заболевания и невозможности адекватного расчета этих коэффициентов вследствие отсутствия осложнений в сравнительной группе.
Показатель (NNT) составил 4,286, который указывает на то, что для предотвращения одного осложнения при тяжелой форме скарлатины необходимо провести своевременное лечение в среднем четырем пациентам. Сила связи между тяжестью заболевания и развитием осложнений, оцененная при помощи критерия φ и критерия V Крамера (V=0,368), расценивается как средняя, что свидетельствует о наличии статистически и клинически значимой ассоциации между переменными.
У 78,8% пациентов обеих групп в качестве стартовой антибактериальной терапии применялся пенициллин (95% ДИ: 67,6–90,0%), а 21,2% больных получали последовательное назначение пенициллина с последующим переходом на цефалоспорины (95% ДИ: 10,0– 32,4%). Длительность антибактериальной терапии составила 10 + 3,3 дней.
Глюкокортикостероиды использовались в 46,2% случаев (95% ДИ: 40,1–67,5%) преимущественно у пациентов с тяжёлым течением заболевания, для снижения выраженного воспалительного и токсического синдрома, 4 + 1,3 дней.
Инфузионная терапия была проведена 71,1% детей (95% ДИ: 58,7–83,5%) с целью восполнения объёма жидкости, коррекции водно-электролитных нарушений и дезинтоксикации, 5 + 1,6 дней.
Все дети были выписаны из стационара с улучшением общего состояния. Длительность пребывания в стационаре составила 10 + 3,3 дней.
Бюллетень науки и практики / Bulletin of Science and Practice Т. 11. №6 2025
Заключение
Проведённое исследование продемонстрировало, что тяжесть клинического течения скарлатины у детей оказывает существенное влияние на выраженность симптомов, частоту осложнений и объем необходимого лечения. Тяжёлые формы заболевания сопровождаются более выраженным интоксикационным синдромом, длительной лихорадкой, интенсивным кожным зудом и более высокой частотой таких осложнений, как средний отит, пневмония и сепсис. Отсутствие осложнений при среднетяжёлом течении указывает на более благоприятный прогноз при своевременной диагностике и лечении. Статистически значимая связь между тяжестью течения и развитием осложнений (p=0,004), а также расчёт показателей OR, RR и NNT подтверждают клиническую значимость мониторинга степени тяжести заболевания при поступлении. Значение NNT=4,286 подчёркивает важность раннего и адекватного медицинского вмешательства, позволяющего предотвратить развитие осложнений у значительного числа пациентов. Результаты также подтверждают сезонный характер заболеваемости и особенности возрастного распределения, что следует учитывать при организации профилактических мероприятий и планировании медицинской помощи. Применение пенициллина, при необходимости в сочетании с глюкокортикостероидами и инфузионной терапией, обеспечивает эффективное купирование симптомов и стабилизацию состояния пациентов. Все дети были выписаны с улучшением, что свидетельствует об эффективности проводимого лечения. Полученные данные могут быть использованы для оптимизации диагностических и лечебных подходов при скарлатине у детей, особенно в условиях педиатрических инфекционных стационаров.


