Клинико-лабораторная, морфологическая и иммуногистохимическая характеристика муцинозной тубулярной и веретеноклеточной карциномы почки
Автор: Медведева Анна Валентиновна, Маслякова Галина Никифоровна, Аристова Ирина Сергеевна, Воронина Елена Сергеевна
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Морфология. Патология
Статья в выпуске: 4 (28), 2017 года.
Бесплатный доступ
Цель исследования : изучение клинико-лабораторных и морфологических особенностей редкого варианта почечно-клеточного рака (ПКР) - муцинозной тубулярной и веретеноклеточной карциномы. Методы исследования. Анализ историй болезни (клинических, лабораторных, инструментальных данных), данных макро- и микроморфологии, включающей иммуногистохимическое исследование двух случаев муцинозной тубулярной и веретеноклеточной карциномы почки. Результаты. Выявлены факторы риска в возникновении, клинические, лабораторные, инструментальные и морфологические особенности, сформулированы факторы прогноза муцинозного тубулярного и веретеноклеточного варианта ПКР. Заключение. Проведение всестороннего клинико-лабораторного, инструментального, морфологического и иммуногистохимического исследования опухоли почки позволяет провести дифференциальную диагностику муцинозного тубулярного и веретеноклеточного варианта ПКР с другими вариантами ПКР, другими опухолями почки или метастатическими поражениями почек, что принципиально важно в плане прогноза и тактики лечения пациентов с опухолевыми поражениями почек.
Почечно-клеточный рак, муцинозная тубулярная и веретеноклеточная карцинома, клинико-морфологическая характеристика, иммуногистохимия
Короткий адрес: https://sciup.org/14344314
IDR: 14344314 | УДК: 616.61-006-036.22:311(470.44)(045)
Clinical, laboratory, morphological, and immunohistochemical characteristics of the mucinous tubular and spindle cell carcinoma of the kidney
Objective: the study was undertaken to assess clinical, laboratory, and morphological features of the mucinous tubular and spindle cell carcinoma, which is a rare variant of renal cell carcinoma (RCC). Methods: we analysed medical records (that included the results of clinical, laboratory, and instrumental examinations) and the results of immunohistochemical testing (macromorphological and micromorphological) in two patients with mucinous tubular and spindle cell carcinoma. Results. We identified risk factors of developing mucinous tubular and spindle cell carcinoma and revealed specific clinical, laboratory, instrumental, and morphological features of the disease, established its prognostic factors. Conclusion. A comprehensive, clinical, laboratory instrumental, morphological, and immunohistochemical assessment of the renal tumor allows making a differential diagnosis between the mucinous tubular and spindle cell carcinoma and other variants of RCC or other renal tumors and metastatic lesions in the kidney.
Текст научной статьи Клинико-лабораторная, морфологическая и иммуногистохимическая характеристика муцинозной тубулярной и веретеноклеточной карциномы почки
Наиболее распространенным вариантом почечно-клеточного рака является светлоклеточный, он встречается в 60–85 % всех злокачественных поражений почки, реже выявляются папиллярный (7–14 %), хромофобный (4–10 %), и крайне редко обнаруживаются варианты, внесенные в 2004 году в новую классификацию ВОЗ – это рак из собирательных трубочек Беллини; карцинома, ассоциированная с транслокацией хромосомы Хр11; муцинозная тубулярная и веретеноклеточная карцинома; карцинома, ассоциированная с нейробластомой [2, 5]. Редкие варианты почечно-клеточного рака встречаются менее чем в 1 % случаев всех злокачественных новообразований почек [6, 7, 8, 9]. Этот факт доставляет определенные трудности в диагностике редких вариантов почечно-клеточного рака у практикующих врачей: урологов, онкологов и патологоанатомов.
Следует отметить, что в отечественной литературе нами не было обнаружено описания ни одного случая муцинозного тубулярного и веретеноклеточного рака почки. Считается, что этот вариант ПКР развивается из дистального отдела нефрона (петли Генле). В зарубежной литературе мы обнаружили описание муцинозного тубулярного рака почки, с момента внесения его в классификацию ВОЗ 2004 года, в четырех источниках [6, 7, 8, 9]. Мы предполагаем, что отечественные врачи «по-старинке» относят муцинозный тубулярный и веретеноклеточный рак почки к светлоклеточному, саркоматозному или неклассифицируемому варианту, что несколько меняет статистику опухолевых новообразований почек в России.
Целью нашего исследования явилось: всестороннее изучение и анализ клинических, лабораторных, инструментальных, морфологических и иммуногистохимических данных пациентов с муцинозной тубулярной и веретеноклеточной карциномой почки, а также выделение различий этого варианта ПКР с другими опухолями почек (или метастатического поражения почек).
Материалы и методы. Материалом для исследования явились архивные истории болезни и послеоперационный материал пациентов с опухолями почек, оперированных в клинической больнице им. Р.В. Миротворцева г. Саратова. Был проведен анализ клинических, лабораторных, инструментальных и морфологических данных, нами использовались морфометрические, гистологические и иммуногистохимический методы исследования (использование следующих антител: цитокератины СК7 и СК18 – положительное реагирование этих антител указывают на эпителиальный характер опухоли; антитела AMACR, Ki-67, P-53, PCNA, Bcl-2 – это антитела пролиферации и апоптоза; VEGF – показатель васкуляризации опухоли) муцинозной тубулярной и веретеноклеточной карциномы в сравнении с другими опухолями почки. Уровень экспрессии антител осуществлялся путём суммарной оценки выраженности окрашивания опухолевых клеток и общего числа позитивно окрашенных клеток. Случай расценивался как позитивный, если имело место любое по интенсивности окрашивание более 10 % опухолевых клеток. При окрашивании менее 10 % опухолевых клеток результат расценивался как отрицательный. Слабая положительная реакция более чем у 10 % опухолевых клеток со слабым окрашиванием расценивалась как слабоположительная, при умеренном окрашивании более чем 10 % опухолевых клеток – умеренная положительная реакция, выраженное интенсивное окрашивание более чем 10 % опухолевых клеток – выраженная положительная реакция. В качестве группы сравнения выраженность экспрессии цитокератинов определялась в нормальной ткани почки (эпителий канальцев), в светлоклеточном варианте ПКР, саркоматозном варианте ПКР, неэпителиальных опухолях почки.
Результаты. Мы изучали все случаи доброкачественных и злокачественных новообразований в почках за период с 2006 года по 2010 год на базе Саратовской городской клинической больницы им. Р.В. Миротворцева. Всего за указанный период было исследовано 487 случаев, из них 459 являлись злокачественными новообразованиями почек. И только два случая из 459 явились вариантом муцинозного тубулярного и веретеноклеточного рака почки (что составило 0,43 % от общего числа злокачественных опухолей) и подтверждает данные других исследователей [2, 5, 6, 7, 8, 9]. В обоих описываемых нами случаях заболеванием почек страдали женщины 67 и 44 лет. Женщина 67 лет, получавшая оперативное лечение по поводу муцинозного тубулярного и веретеноклеточного рака почки, имела жалобы на отеки нижних конечностей, что косвенно указывает на нарушение выделительной функции почки. После проведения лабораторных и инструментальных исследований (ОАК, ОАМ, биохимическое исследование крови, УЗИ почек, МРТ) было обнаружено объемное образова- ние в среднем сегменте правой почки с четкими границами, размерами 4×3 см, изменений или увеличения каких-либо лимфатических узлов не обнаружено. Женщина 44 лет, получавшая оперативное лечение по поводу объемного образования почки, предъявляла жалобы на боли в области поясницы слева, что является частым клиническим симптомом ПКР. После проведения дополнительных методов исследования (ОАК, ОАМ, биохимического исследования крови, УЗИ почек, ЯМРТ, урографии) было обнаружено объемное образование левой почки в нижнем полюсе, размерами 7,5×7×6 см, также было обнаружено увеличение лимфоузлов в воротах левой почки, что было подозрительным в плане наличия метастазов. Следует отметить, что у обеих женщин II (А) группа крови, положительный резус-фактор, обе женщины не имеют вредных привычек (курение, алкоголь), вредных условий на работе, не страдают лишним весом (46 кг и 56 кг), т.е. имеют нормостеническое телосложение. Какие-либо генетические, онкологические заболевания пациентки как у себя, так и у ближайших родственников, отрицают. Таким образом, отсутствовало большинство известных факторов риска в возникновении рака почки (курение, ожирение, действие вредных факторов окружающей среды, наследственная предрасположенность, генетические дефекты). Однако у обеих женщин из фоновых заболеваний отмечается гипертоническая болезнь, что является одним из факторов риска в возникновении ПКР. Выделительные функции почек по лабораторным показателям у обеих женщин до операции без изменений. Обращает внимание, что у обеих пациенток при анализе ОАК обнаруживались высокие показатели СОЭ – до 44 мм/час, анемия (снижение числа эритроцитов до 3,14×1012 л, гемоглобина до 101 г/л) и сдвиг лейкоцитарной формулы влево (палочкоядерные лейкоциты до 8 %) у 44-летней женщины, имеющей более крупные размеры опухоли и возможные метастазы в лимфатические узлы ворот почек. В ОАМ у обеих пациенток до оперативного вмешательства обнаруживались эритроциты 2–3 в поле зрения, и лейкоциты 5–8 в поле зрения. Таким образом, муцинозная веретеноклеточная карцинома почек вызывает повышение СОЭ, появление эритроцитов и лейкоцитов в ОАМ, как, впрочем, и при других вариантах ПКР [2, 5]. Также нами было отмечено, что больший размер опухоли и наличие метастазов проявляется более тяжелыми изменениями в картине крови – более выраженные показатели СОЭ, анемии и сдвиг лейкоцитарной формулы влево.
Обеим женщинам на врачебном онкоконсилиуме было рекомендовано оперативное лечение – нефрэктомия, а у пациентки 44 лет с возможными метастазами еще дополнительно планировалась лимфаденэктомия пораженных лимфоузлов. Операции и послеоперационный период у обеих пациенток прошли без осложнений. Морфометрические показатели (размеры) опухолей почек у обеих пациенток соответствовали показателям при МРТ, что свидетельствует о высокой точности диагностики этого метода исследования. Границы опухолей в обоих случаях были относительно четкие, цвет – однородный, серо-коричневый, без очагов некрозов и кровоизлияний.
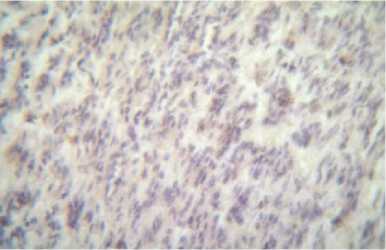
У женщины 67 лет при гистологическом исследовании опухоли почки обнаружена муцинозная тубулярная и веретеноклеточная почечно-клеточная карцинома, G2-3, прорастающая лоханку почки и началом инвазии в окружающую жировую клетчатку (рис. 1). Отмечался выраженный полиморфизм отдельных опухолевых клеток (рис. 2).
У женщины 44 лет при гистологическом исследовании опухоли почки обнаружена муцинозная тубулярная и веретеноклеточная карцинома почки, G2-3, с массивными очагами некроза и преобладанием веретеноклеточного компонента (рис. 3). Лоханка и капсула почки интактны. В присланных удаленных лимфоузлах – метастаз муцинозной тубулярной и веретеноклеточной карциномы почки (рис. 4).
В литературных источниках данный вид ПКР описывается как благоприятный [2, 5], однако в нашем исследовании в обоих случаях отмечалось агрессивное течение опухоли почки: в первом случае – это признаки инвазии в лоханку и окружающую жировую клетчатку, во втором случае – наличие метастазов в лимфоузлах.
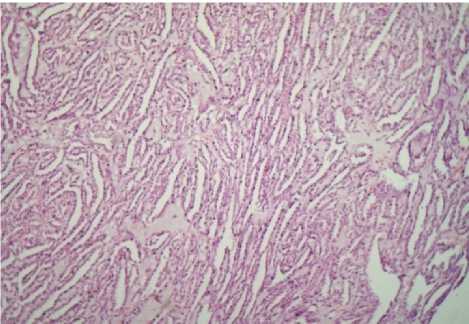
Рис. 1. Муцинозная тубулярная и веретеноклеточная почечно-клеточная карцинома у женщины 67 лет. Гематоксилин-эозин. Ув. 120
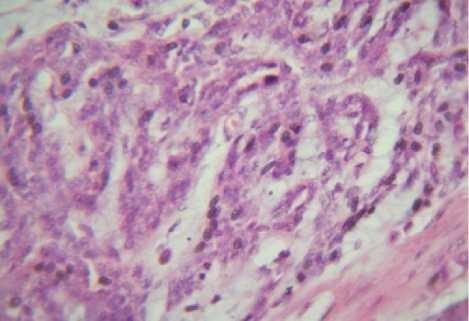
Рис. 2. Полиморфизм клеток опухоли почки у женщины 67 лет. Гематоксилин-эозин. Ув. 450
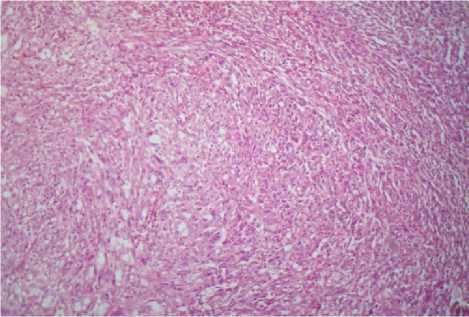
Рис. 3. Муцинозная тубулярная и веретеноклеточная почечно-клеточная карцинома с преобладанием веретеноклеточного компонента у женщины 44 лет. Гематоксилин-эозин. Ув. 120
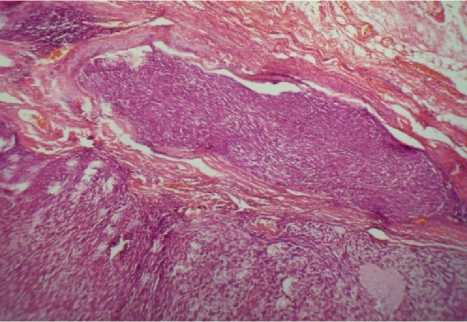
Рис. 4. Метастаз тубулярной и веретеноклеточной почечно-клеточной карциномы в лимфоузел у женщины 44 лет. Гематоксилин-эозин. Ув. 50
Для подтверждения наличия муцинозного компонента в изучаемых случаях была произведена гистохимическая реакция с альциановым синим на наличие кислых мукополисахаридов как основных компонентов слизи. В обоих случаях и в опухоли и в метастазе отмечалась выраженная положительная реакция (рис. 5, 6).
При изучении отечественной литературы по иммуногистохимическому исследованию почечно-клеточного рака было обнаружено описание иммуногистохимического статуса только для основных вариантов рака: светлоклеточного, папиллярного, хромофобного, рака собирательных протоков. Для них характерна экспрессия СК 8,18,19, ЭМА, виментина, кад-герина [1, 3, 4, 5, 10].
В зарубежной литературе описание иммунологического статуса веретеноклеточной тубулярной и муцинозной карциномы нами было обнаружено лишь в одном источнике [6] – отмечается экспрессия СК7. Таким образом, иммуногистохимическое исследование подробно описано лишь для распространенных вариантов ПКР, для редких вариантов рака почки практически не встречается в литературе, либо описание очень скудное.
В обоих исследованных нами случаях было проведено иммуногистохимическое исследование препаратов нормальной почечной ткани, опухолей и метастаза. Использовались следующие антитела: цитокератины – СК7, 18; AMACR, Ki-67, PСNA, VEGR, ВАХ.
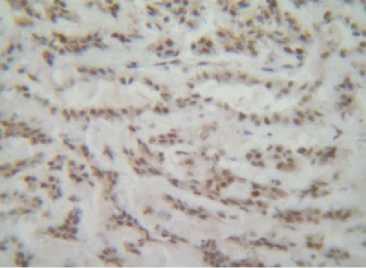
При анализе реагирования антител СК7, 18 в гистологических препаратах отмечалась выраженная положительная реакция в эпителии извитых канальцев нормальной почечной ткани вне опухоли (рис. 7). Известно, что весь ряд цитокератинов дает положительную иммуногистохимическую реакцию на эпителиальные клетки [10]. В пределах опухолевой ткани отмечалась неравномерная реакция (от умеренной до выраженной) в клеточной стенке опухолевых элементов, что свидетельствует об эпителиальной природе муцинозного тубулярного и веретеноклеточного рака почки (рис. 8, 9) даже в веретеноклеточном компоненте, напоминающем мезенхимальные клетки. В метастазах обнаруживалась более резко выраженная положительная реакция на СК7 в клеточной стенке опухолевых клеток (рис. 10).
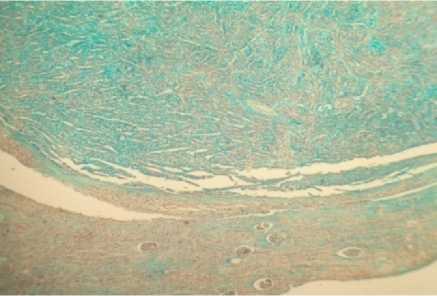
Рис. 5. Муцинозная тубулярная и веретеноклеточная почечно-клеточная карцинома (вверху) на границе с нормальной почечной тканью (внизу) у женщины 67 лет. Альциановый синий. Ув. 50
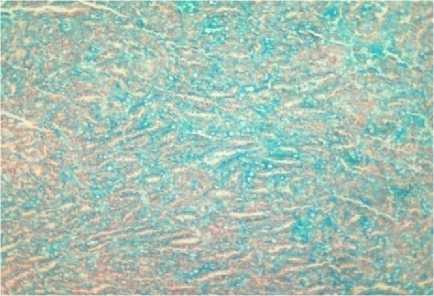
Рис. 6. Метастаз муцинозной тубулярной и веретеноклеточной карциномы почки в лимфоузел у женщины 44 лет. Альциановый синий. Ув. 120
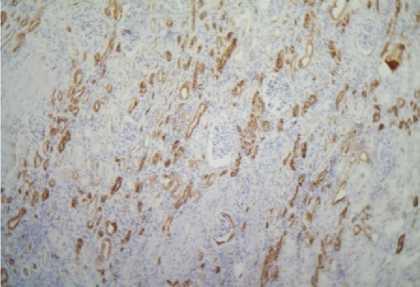
Рис. 7. Положительная реакция СК7 (3+++) в эпителии извитых канальцев в нормальной почечной ткани у женщины 67 лет. Иммуногистохимический метод. Ув. 120
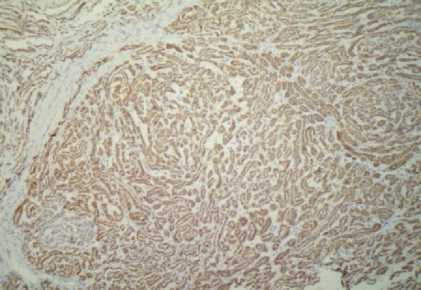
Рис. 8. Выраженная положительная экспрессия СК7 (3+++) опухолевой ткани муцинозной тубулярной и веретеноклеточной карциномы у женщины 67 лет. Иммуногистохимический метод. Ув. 120
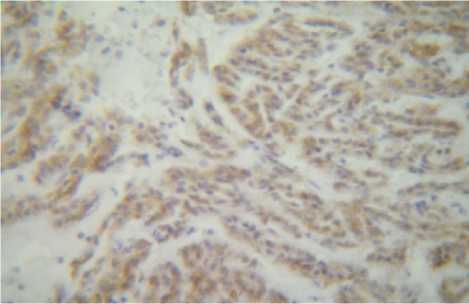
Рис. 9. Умеренная положительная реакция СК7 (2++) в опухоли почки у женщины 44 лет.
Иммуногистохимический метод. Ув. 450
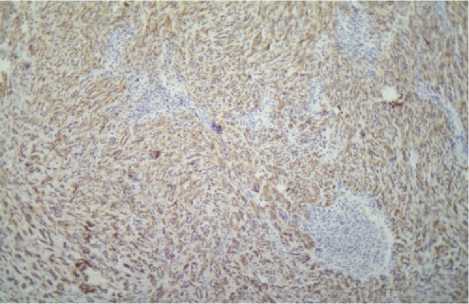
Рис. 10. Выраженная положительная реакция СК7 (3+++) в метастазе опухоли (лимфатический узел) у женщины 44 лет. Иммуногистохимический метод. Ув. 120
При использовании цитоплазматического антитела AMACR отмечалась подобная реакция и в нормальной почечной ткани (выраженная) (рис. 11), и в опухолевых клетках (неравномерная реакция – 2++/3+++) (рис. 12), и более выраженное положительное реагирование антитела AMACR в метастазе опухоли. Отличие состояло лишь в локализации реагирования антител (СК7 реагировал в клеточной стенке, AMACR – в цитоплазме).
При анализе реакции антитела Ki-67, учитывая, что это антитело является ядерным и дает положительный результат на S фазу митоза [4], было выявлено, что в эпителии канальцев нормальной ткани почки реакция отрицательная в ядрах, обнаруживается слабовыраженная положительная реакция в цитоплазме, что можно расценить как артефакт. В ткани опухоли обнаруживается положительная реакция Ki-67 в 10–15 ядрах в поле зрения при увеличении 120, что можно расценить как умеренная реакция (рис. 13, 14). В метастазе же отмечается резко положительная реакция антитела – 100–200 окрашенных ядер при увеличении 120 (рис. 15, 16). Это может свидетельствовать о более высокой митотической активности опухолевых клеток по сравнению с нормальной тканью и чрезмерной активностью клеток опухоли в метастазе, то есть при метастазировании опухоль приобретает более агрессивные свойства и митотическая активность возрастает в десятки раз. Похожая реакция отмечалась и на антитело Р53.
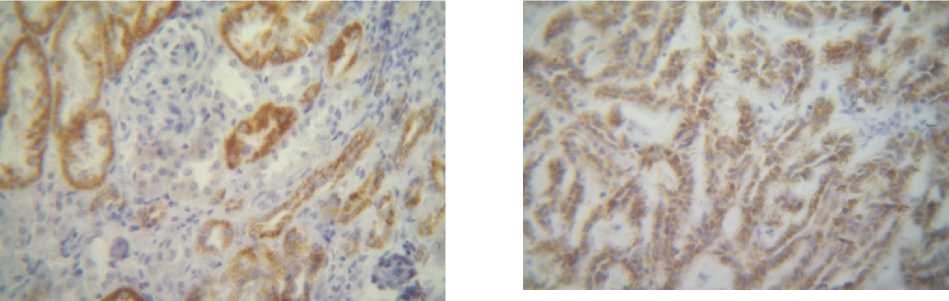
Рис. 12. Положительная реакция AMACR (2++) в цитоплазме опухолевых клеток у женщины 67 лет. Иммуногистохимический метод. Ув. 450
Рис. 11. Положительная реакция антитела AMACR в цитоплазме эпителия извитых канальцев почки в нормальной почечной ткани у женщины 67 лет. Иммуногистохимический метод. Ув. 450
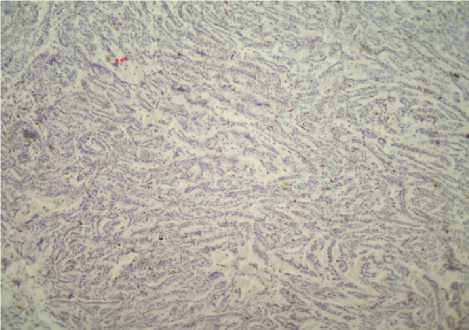
Рис. 13. Умеренно-выраженная положительная реакция (2++\1+, 10-20 ядер) на антитело Ki-67 в ткани опухоли почки у женщины
67 лет. Иммуногистохимический метод. Ув. 120
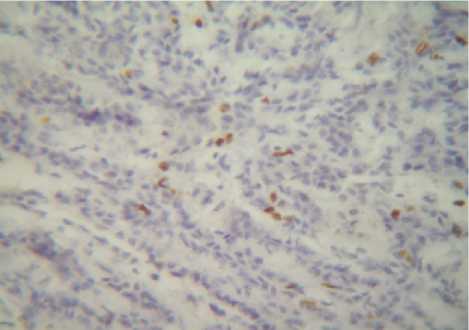
Рис. 14. Тот же случай. Ув. 450
Рис. 15. Выраженная положительная реакция (3+++, 100–200 ядер) на антитело Ki-67 в метастазе опухоли у женщины 44 лет. Иммуногистохимический метод. Ув. 120
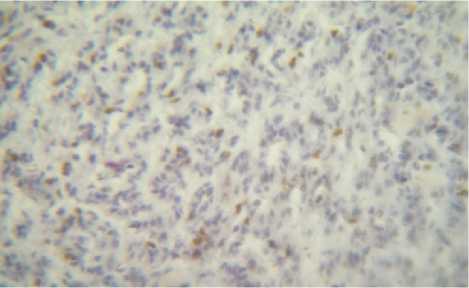
Рис. 16. Тот же случай. Ув. 450
VEGR – это антитело, реагирующее на вновь образованные сосуды и соответственно является маркером агрессивности опухоли (чем больше вновь образованных сосудов, тем лучше кровоснабжается опухоль, быстрее растет, соответственно быстрее может дать метастазы), обнаруживается в цитоплазме, клеточной стенке эндотелия сосудов, в плазме крови [10]. В нашем исследовании VEGR было обнаружено во всех вышеперечисленных элементах, как в нормальной ткани, так же в опухолевой ткани и в метастазах. Реакция на антитело была неравномерной – от слабоположительной до выраженной. Причем в метастазе реакция на антитело была даже несколько менее выраженной (слабо), чем в первичном узле опухоли (от умеренной до выраженной) (рис. 17, 18).
Известно, что антитело PСNA реагирует при раке простаты и является маркером злокачественности опухоли именно в простатической железе [10].
Мы использовали его для анализа агрессивности муцинозного тубулярного и веретеноклеточного рака почки, так как и рак предстательной железы и рак почки являются эпителиальными опухолями. При анализе реагирования PСNA в нашем случае была отмечена резко положительная реакция этого антитела как в первичных узлах опухоли, так и в метастазе, однако реакция была неравномерно выражена. Реакция выявлялась в ядрах опухолевых кле- ток, цитоплазме, муцине. В эпителии почечных канальцев неизмененной ткани почки реакция PСNA была менее выражена (умеренно), чем в опухоли, положительно реагировали эпителиоциты канальцев, капсула клубочков (рис. 19, 20, 21).
При анализе реагирования антитела ВАХ был а отмечена неоднозначная реа к ция: в ЦП опухолевых клеток и слизистом компоненте опухоли реакция антитела бы л а слабой (рис. 22), так же как и в лимфоцитах, на которые антитело должно реагировать гораздо более интенсивно. В нормальной ткани почки, в эпителии извитых канальцев, а также в метастазах опухоли реакция была более выраженной (умеренной – 2++).
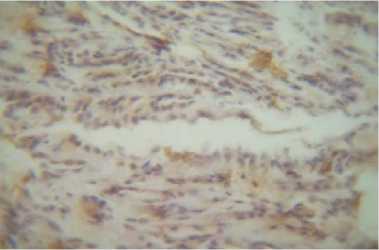
Рис. 17. Умеренно выраженная (2++) реакция на антитело VEGR в ткани опухоли почки у женщины 67 лет. Иммуногистохимический метод. Ув. 450
Ри с . 18. Слабо выраженная (1+) реакция н а антитело
VEGR в метастазе рака почки (лимфоузел) у женщины 44 лет. Иммуногистохимический метод. Ув. 450
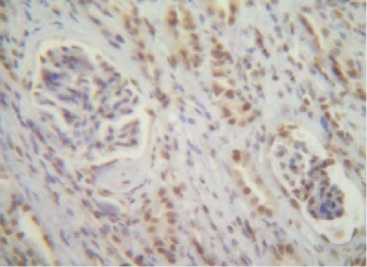
Рис. 19. Положительная реакция (2++\3+++) PСNA в нормальной ткани почки. Женщина 67 лет.
Иммуногистохимический метод. Ув. 450
Ри с . 20. Выраженная положительная реа к ция (3+++) антитела PСNA в ткани опухоли почки у женщины 67 лет. Иммуногистохимический метод. Ув. 450
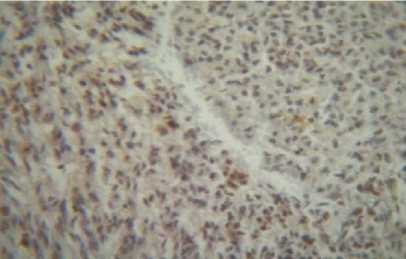
Рис. 21. Выраженная положительная реакция (3+++) на антитело PСNA в метастазе опухоли почки (лимфоузел) у женщины 44 лет. Иммуногистохимический метод. Ув. 450
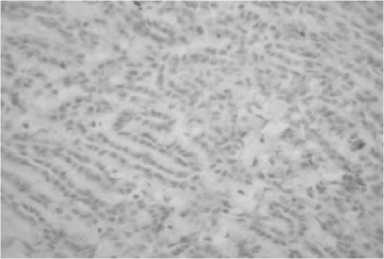
Р ис. 22. Слабая реакция (1+) на антитело ВАХ в ткани опухоли почки у женщины 67 лет.
Иммуногистохимический метод. Ув. 450
Таким образом, следует отметить, что в последнее время чаще стали встречаться редкие формы опухолей, в том числе рака почки и описанные нами случаи муцинозной веретеноклеточной и тубулярной карциномы. Однако клинико-морфологическое описание редких форм рака в отечественной литературе практически не встречается, а между тем, при анализе нами двух случаев этой редкой формы рака почки было отмечено более раннее возникновение опухоли (67 лет и 44 года) – в среднем – 68 лет, отсутствие в анамнезе пациентов известных типичных факторов риска, а также более агрессивное течение этого типа опухоли по сравнению с классическим светлоклеточным вариантом в виде инвазии опухоли в лоханку и жировую клетчатку и метастазирования, что не совпадает с выводами других исследователей, что этот вариант ПКР является более благоприятным в плане прогноза [2, 5]. Перечисленные признаки муцинозной веретеноклеточной и тубулярной карциномы почки позволяют нам определить этот вариант почечно-клеточного рака как прогностически неблагоприятный.
Обсуждение. При анализе проведенного нами исследования было установлено, что за период 5,5 лет в Саратовском регионе получили оперативное лечение по поводу опухоли почки 487 человек. Из них наиболее часто обнаруживаемая опухоль – это злокачественная опухоль из эпителия канальцев – почечно-клеточный рак (ПКР). ПКР имеет большое количество гистологических вариантов: светлоклеточный, хромофобный, папиллярный, муцинозный и другие варианты. Объектом нашего исследования стал муцинозный тубулярный и веретеноклеточный вариант ПКР. Этот вариант ПКР был нами обнаружен только в двух случаях из 459 злокачественных опухолей (что составило 0,43 %). Было отмечено отсутствие наиболее часто встречающихся факторов риска возникновения опухолей почек у пациенток. Жалобы и лабораторные показатели также не были специфическими и могли наблюдать при других заболеваниях. Диагноз устанавливался с помощью МРТ. Было проведено гистологическое, гистохимическое и иммуногистохимическое исследование случаев муцинозной тубулярной и веретеноклеточной карциномы в сравнении с нормальным эпителием канальцев почки и другими вариантами и опухолями в почках. Следует отметить, что использование комплекса антител для иммуногистохимического исследования позволяет дифференцировать муцинозную тубулярную карциному как эпителиальную и выявляет агрессивность данного варианта ПКР, что не совпадает с данными других исследователей.
Заключение. Таким образом, подробное описание нами клинических, лабораторных, морфологических и иммуногистохимических признаков двух случаев муцинозной веретеноклеточной и тубулярной карциномы почки может способствовать улучшению диагностики редких вариантов опухолей почек как патогистологами, так и врачами-урологами, что ускорит постановку диагноза и будет способствовать своевременному назначению лечения, а также профилактике рецидивирования и метастазирования опухоли и улучшит прогноз выживаемости пациента.
Список литературы Клинико-лабораторная, морфологическая и иммуногистохимическая характеристика муцинозной тубулярной и веретеноклеточной карциномы почки
- Клинико-морфологические и молекулярно-биологические особенности почечно-клеточного рака в прогнозировании результатов хирургического лечения/В.С. Дорошенко, А.Ф. Лазарев, С.Ф. Варламов и др.//Проблемы клинической медицины. -2008. -№ 1 (13). -С. 39-48.
- WHO histological classification of tumours of the kidney//Pathology and Genetics of Tumours of Urinary System and Male Genital Organs/Ed. John N. Eble, Guido Sauter, Jonathan I. Epstein, Isabell A. Sesterhenn. -Lyon: IARC Press, 2004. -P. 10.
- Пономарева Ю.А. Клинико-морфологические критерии прогноза при раке почки: автореф. дис. … канд. мед. наук. -СПб., 2007. -19 с.
- Шустицкий Н.А. Факторы апоптоза и пролиферации в течение рака почки: автореф. дис. … канд. мед. наук. -М., 2007. -24 с.
- Юрин А.Г. Опухоли почек (рабочие стандарты патологоанатомического исследования). -СПб.: Издательство Санкт-Петербургского городского патологоанатомического бюро, 2006. -83 с.
- Dhillon J., Amin M.B., Selbs E. et al. Mucinous tubular and spindle cell carcinomatoid change. Am. J. Surg. Pathol. 2009 Jan.; 33(1): 44-9.
- Geramizadeh B., Salehipour M., Moradi A. Mucinous tubular and spindle cell carcinoma of kidney: a rare case report and review of the literature. Indian J. Pathol. Microbiol. 2009. Oct.-Dec.; 52(4): 514-6.
- Kato M., Soga N., Arima K. et al. A case of renal mucinous tubular and spindle cell carcinoma. Int. J. Urol. 2009. Aug.; 16(8): 699-701.
- Pillary N., Ramdial P.K., Cooper K. et al. Mucinous tubular and spindle cell carcinoma with aggressive histomorphology -a sarcomatoid variant. Hum. Pathol. 2008. Jun.; 39(6): 966-9.
- Петров С.В., Райхлин Н.Т. (ред.) Руководство по иммуногистохимической диагностике опухолей человека. -3-е изд., доп. и перераб. -Казань, 2004. -451 с.


