Коллагеновые повязки в лечении длительно незаживающих ран у пациентов с заболеваниями аноректальной области
Автор: Черепенин М.Ю., Лутков И.В., Горский В.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Общая хирургия
Статья в выпуске: 4 (86), 2023 года.
Бесплатный доступ
Введение. Цель исследования. Оценить эффективность применения коллагеновых повязок в комплексном лечении кожных длительно незаживающих ран у пациентов после проктологических операций.Материалы и методы. В исследование были включены 34 пациента после выполненных малых проктологических операций с неосложненными раневыми дефектами перианальной, копчиковой, ягодичной и промежностной областей. Все пациенты получали комплексное лечение с применением коллагеновых повязок при условии наличия раневого дефекта площадью более 2 см2 и глубиной более 3 мм с давностью анамнеза более 1,5 месяцев после проведенной операции с отсутствием признаков активного заживления.Результаты. Комплексная терапия длительно незаживающих послеоперационных ран с применением коллагеновых повязок позволяет достигнуть полной эпителизации хронических ран более чем в 75 % случаев в пределах 2 месяцев. Применение коллагеновых повязок не выявило в нашем исследовании случаев непереносимости или осложнений. В нашем исследовании мы не выявили противопоказаний к их назначению, за исключением осложненных ран. Обладают простотой и удобством в применении по мнению пациентов и врачей.Заключение. Комплексная терапия длительно незаживающих ран с применением коллагеновых повязок характеризуется высокой эффективностью и безопасностью. Коллагеновые повязки не имеют ограничений по применению. Удобны в использовании в том числе в домашних условиях.
Коллаген, коллагеновая повязка, хроническая рана, длительно незаживающая рана
Короткий адрес: https://sciup.org/142239954
IDR: 142239954 | УДК: 006.617-089 | DOI: 10.17238/2072-3180-2023-4-38-43
Collagen bandage in the treatment of long-term non-healing wounds in patients with diseases of the anorectal region
Introduction. To evaluate the effectiveness of the use of collagen bandage in the complex treatment of long-term non-healing skin wounds in patients after proctological operations.Materials and methods. The study included 34 patients after minor proctological operations with uncomplicated wound defects of the perianal, coccygeal, gluteal and perineal regions. All patients received complex treatment with the use of collagen bandage, provided that there was a wound defect with an area of more than 2 cm2 and a depth of more than 3 mm with a history of more than 1.5 months after the operation with no signs of active healing.Results. Complex therapy of long-term non-healing postoperative wounds with the use of collagen bandage allows to achieve complete epithelization of chronic wounds in more than 75% of cases within 2 months. The use of collagen bandage did not reveal any cases of intolerance or complications in our study. In our study, we found no contraindications to their use, with the exception of complicated wounds. They have simplicity and ease of use according to patients and doctors.Conclusion. Complex therapy of long-term non-healing wounds with collagen bandage is characterized by high efficiency and safety. Collagen bandage have no restrictions on use. They are convenient to use, including at home.
Текст научной статьи Коллагеновые повязки в лечении длительно незаживающих ран у пациентов с заболеваниями аноректальной области
Хронические (длительно незаживающие) раны являются актуальной проблемой современной медицины. Пациенты с трофическими нарушениями, диабетом, системными заболеваниями, послеоперационными затяжными раневыми процессами составляют одну из самых сложных групп в решении вопросов выздоровления. Продолжительное и многокомпонентное лечение таких пациентов характеризуется высоким уровнем осложнений, длительностью и затратностью процесса лечения, низким качеством жизни пациента [1]. Причинами длительно незаживающих ран могут быть сосудистые нарушения, связанные с артериальной, венозной, микроциркуляторной недостаточностью изолированного или смешанного генеза. Частой причиной являются эндокринные патологии и первую очередь диабетические состояния. Заболевания системного характера, связанные с нарушениями синтеза и обмена внеклеточного матрикса. Провоцирующими факторами для послеоперационных хронических ран являются длительные стрессовые ситуации, нарушение комплаентности у пациентов, индивидуальные неадекватные реакции на применение послеоперационной терапии (аллергические реакции, идиосинкразии и пр.), отсутствие комбинирования терапии лечащим врачом при слабом репарационном процессе, сопутствующие патологии смежных органов и тканей [2].
Процесс заживления ран последовательный и многокомпонентный. Он состоит из фаз воспаления (первые 12–24 часа), пролиферации-эпителизации и контракции. Разрушение эпителиального покрова, внеклеточного матрикса и эндотелия сосудов приводит к тромбообразованию. Кровяной сгусток вызывает миграцию клеток воспаления. Одними из этих клеток являются моноциты и макрофаги, которые связываются с внеклеточным матриксом и ускоряют процессы пролиферации. В результате этих процессов происходит дифференцировка фибробластов, которые вырабатывают коллаген и другие матриксные составляющие. Это приводит к формированию грануляционной ткани в ране [3]. В хронической (длительно незаживающей ране) нарушаются межклеточные и клеточно-матриксные взаимодействия. Фибробласты снижают выработку компонентов внеклеточного матрикса (в первую очередь коллагена), уменьшается количество проколлагена, нарушается функционирование внутриклеточных ферментных систем, систем ремоделирования внеклеточного матрикса [4].
Коллаген является самым распространенным белком организма человека. Он вырабатывается фибробластами и принимает участие во всех трех фазах раневого процесса. Основными функциями его при этом являются стимуляция миграции клеток и формирование новых тканей [5]. Он отличается низкой частотой иммунного отторжения в связи с универсальностью структуры белковой молекулы. Благодаря ее трехмерной структуре способствует гелеобразованию с образованием влажной среды, что увеличивает скорость заживления [6].
Одним их ведущих патогенетических механизмов хронических ран является высокий уровень матричных металлопротеиназ, которые разрушают коллаген, что нарушает нормальное течение раневого процесса. Дополнительный коллаген в этом случае позволяет в качестве субстрата для разрушения снизить уровень ферментов, а продукты его распада усиливают хемотаксис клеток грануляционной ткани в рану [7].
Коллагеновые повязки доказано влияют на биохимию раны, улучшая и стимулируя процесс репарации, обеспечивают снижение уровня металлопротеиназ, стимулируют ангиогенез, улучшают хемотаксис фибробластов с образованием грануляционной ткани [8].
Важным вопросом в применения коллагеновых повязок является безопасность, так как они биосовместимы с тканями, способны к полной резорбции, не обладают канцерогенными, токсическими и иммуногенными свойствами. А благодаря своей структуре сочетают в своих свойствах характеристики полимерных материалов [9].
Коллагеновые повязки имеют большой мировой практический опыт применения при лечении длительно незаживающих ран [10, 11]. Объективное ускорение сроков заживления хронических ран достигается как при лечении послеоперационных дефектов, так и в терапии осложнений хронических заболеваний (сосудистой, эндокринной, системной патологий и пр.) [12, 13].
Материалы и методы
В исследование были включены 34 пациента после выполненных хирургических малых проктологических вмешательств с длительно незаживающими кожными ранами. Критериями включения в исследование была давность анамнеза более 1,5 месяцев после малой проктологической операции, наличие раневого дефекта площадью более 2 см2 и глубиной более 3 мм, отсутствие признаков активного грануляционного процесса. Критериями исключения были осложненные хронические раны – с признаками активного нагноительного процесса, некроза, аллергических реакций. В исследовании приняли участие пациенты с хроническими ранами после хирургического лечения геморроя (с иссечением наружных геморроидальных узлов), свищей прямой кишки и пилонидальной кисты. Распределение по полу и заболеваниям было следующим (табл. 1).
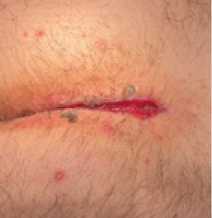
Рис. 2. Рана после хирургического иссечения пилонидальной кисты
Fig. 2. Wound after surgical excision of a pilonidal cyst
Таблица 1
Распределение по полу и заболеваниям
Table 1
Размеры ран прямо коррелировали со сроками заживления и пациенты по этому признаку были условно разделены на 3 группы (табл. 2).
Таблица 2
Распределение по заболеваниям и площади ран
Distribution by gender and diseases
|
Заболевания/disease |
Мужчины/ Men |
Женщины/ Women |
|
Пилонидальная киста / Pilonidal disease |
10 (29,4 %) |
3 (8,8 %) |
|
Геморрой с иссечением наружных узлов / Hemorrhoids with excision of external nodes |
4 (11,8 %) |
7 (20,6 %) |
|
Свищ заднего прохода / anal fistula |
4 (11,8 %) |
6 (17,6 %) |
|
Всего / Total |
18 (52,9 %) |
16 (47,1 %) |
Table 2
Distribution by disease and area of wounds
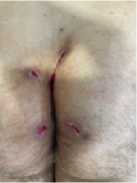
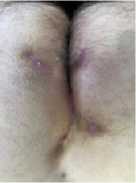
Всем пациентам назначалось местное лечение в виде комбинации пронтосан гель и раствор метрогила. Пациенты фиксировали коллагеновые повязки на раневую поверхность перед сном (рис. 1).
|
Заболевания / disease |
1 группа / 1 group 2-10 см2 |
2 группа / 2 group 11-20 см2 |
3 группа / 3 group 21-27 см2 |
|
Пилонидальная киста / Pilonidal disease |
3 (8,8 %) |
5 (14,7 %) |
5 (14,7 %) |
|
Геморрой с иссечением наружных узлов / Hemorrhoids with excision of external nodes |
9 (26,5 %) |
2 (5,9 %) |
- |
|
Свищ заднего прохода / anal fistula |
4 (11,8 %) |
4 (11,8 %) |
2 (5,9 %) |
|
Всего / Total |
16 (47,1 %) |
11 (32,4 %) |
7 (20,6 %) |
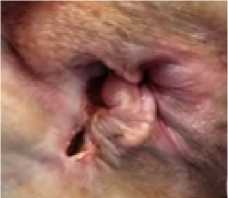
Рис. 1 (а, б). Фиксация коллагеновой повязки на раневую поверхность
Fig. 1 (a, b). Fixation of a collagen bandage on the wound surface
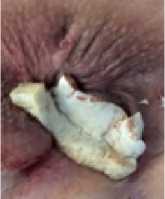
Оценка результатов выполнялась по успешности заживления, его срокам, наличию осложнений, оценке качества жизни пациентов (рис. 3).
а.
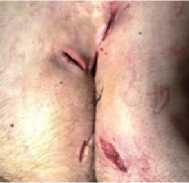
Рис. 3 (а, б, в). Динамика заживления послеоперационных ран
Fig. 3 (a, b, c). Dynamics of postoperative wound healing
У пациентов третьей группы рекомендовалось применять повязки два раза в день.
Размеры ран варьировались от 2 см2 до 27 см2. Наибольшие раны были после иссечения пилонидальной кисты (рис. 2).
При оценке результатов лечения через 1 месяц оценивалась динамика сокращения площади раневой поверхности и актив-
ность грануляционной ткани по визуальным признакам (объем от общей площади раны, насыщенность цвета, характеристики отделяемого, кровоточивость). Низкая динамика сокращения ран (менее 50 %), недостаточный объем грануляционной ткани и (или) признаки ее слабой активности при оценке через 1 месяц являлись показанием для проведения лазерной обработки поверхности ран. Отсутствие полной репарации через 2 месяца было показанием для введения в перифокальную клетчатку PRP-аутоплазмы.
Результаты
Результаты оценивались через 1 неделю, 2 недели, 1 месяц, 2 месяца и 3 месяца. Прослежены были все 34 пациента (рис. 4).
Процесс заживления фиксировался по уменьшению площади раневой поверхности (табл. 3).
Таблица 3
Сроки полной эпителизации
Terms of complete epithelization
Table 3
|
Группы пациентов / Patient groups |
1 неделя / 1 week |
2 недели / 2 weeks |
1 месяц / 1 month |
2 месяца / 2 months |
3 месяца/ 3 months |
|
1 группа / 1 group |
16 (58,8 %) |
14 (52,9 %) |
3 (8,8 %) |
- |
- |
|
2 группа / 2 group |
11 (32,4 %) |
11 (32,4 %) |
9 (26,5 %) |
5 (14,7 %) |
- |
|
3 группа / 3 group |
7 (20,6 %) |
7 (8,8 %) |
7 (20,6 %) |
4 (11,8 %) |
1 (2,9 %) |
|
Всего / Total |
34 (100 %) |
29 (85,3 %) |
19 (55,9 %) |
9 (26,5 %) |
1 (2,9 %) |
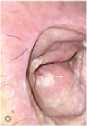
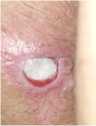
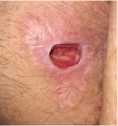
Рис. 4 (а, б, в, г). Процесс эпителизации раневой поверхности
Fig. 4 (a, b, c, d). The process of epithelization of the wound surface
К концу 1 месяца наблюдений полной репарации удалось достичь у 15 пациентов (44,1 %). Сохранялись раневые дефекты у трех пациентов 1-й группы, девяти пациентов 2-й и семи пациентов 3-й группы. Из них эпителизация продвигалась успешно и была на заключительной стадии у двух пациентов 1-й группы, у трех из 2-й и у одного из 3-й группы. Таким образом, при оценке результатов через 1 месяц удовлетворительные результаты были отмечены у 21 пациентов (61,2 %) с длительно незаживающими ранами. В отношении 13 пациентов с неудовлетворительными промежуточными результатами принималось решение о лазерной обработке поверхности ран. Лазерное воздействие проводилось в импульсном режиме с длиной волны 1560 нм и на мощности 8 Вт. Обработка выполнялась точечно под местной анестезией с короткой экспозицией. После обработки менялось местное лечение – назначались мази левометил и пантенол 2–3 раза в день, промывание ран проточной водой с щелочным мылом до 1 месяца. Продолжали применять коллагеновые повязки на ночь до 1 месяца.
Оценка следующих результатов проводилась через 2 месяца от начала лечения. Было выявлено отсутствие полной регенерации у пяти пациентов 2-й группы и четырех – из 3-й. Из них у трех пациентов эпителизация протекала активно, дефекты были поверхностными, и регенерация была признана удовлетворительной, раны окончательно зажили в пределах 1–2 недель после осмотров. У одного пациента из второй группы и одного пациента из третьей группы были выявлены рецидивы заболеваний – пилонидальная киста и свищ прямой кишки соответственно. Было рекомендовано повторное плановое оперативное лечение. У оставшихся четырех пациентов с не удовлетворительными промежуточными результатами заживления спустя 2 месяца от начала лечения принималось решение о введении PRP-аутоплазмы в подкожно-жировую клетчатку, окружающую рану. Аутоплазма вводилась в объеме 7–8 мл в 3–4 точках по периметру незаживающих ран под местной анестезией.
Пациентам с выявленными рецидивами заболеваний (свищ прямой кишки и пилонидальна киста) в плановом порядке были выполнены повторные хирургические вмешательства – лазерная деструкция рецидивной пилонидальной кисты и лазерная деструкция рецидивного подкожного свища интрас-финктерного свища.
При оценке результатов лечения через 3 месяца у одной пациентки из 3-й группы (состояние после иссечения пилонидальной кисты) сохранялся дефект эпителизации площадью около 6 см2 с низкой активностью процесса репарации. Ей была повторно проведена лазерная обработка поверхности дефекта и повторно введена аутоплазма под местной анестезией. Полная эпителизация была достигнута в пределах 3-х недель после проведенной манипуляции.
Плановое послеоперационное ведение двух пациентов с выявленными рецидивами заболеваний проводилось также с применением коллагеновых повязок. Сроки окончательной эпителизации составили у этих двух пациентов около 1,5 месяцев. Рецидивов заболеваний в отдаленном послеоперационном периоде нами выявлено не было.
Случаев осложнений или индивидуальной непереносимости коллагеновых повязок нами не было выявлено ни в одном случае.
Качество жизни пациентов оценивалось по удобству применения коллагеновых повязок, наличию дополнительных субъективных ощущений. Во всех случаях пациенты сообщали об удобстве и простоте применения повязок. Дополнительных субъективных ощущений зафиксировано нами не было.
Обсуждение
Применение коллагеновых повязок в комплексном лечении длительно незаживающих ран имеет большой и положительный мировой опыт в практической медицине. Доказана высокая эффективность коллагена в ускорении процессов заживления, безопасность его применения, простота и универсальность использования. В нашей работе мы провели оценку лечения коллагеновыми повязками хронических ран после выполненных малых проктологических операций. При анализе эффективности, безопасности и удобства применения нами были отмечены положительные результаты по всем критериям. Наши результаты согласовываются с многочисленными научными и практическими результатами изучения репарационных свойств коллагена. У всех исследуемых пациентов был достигнут положительный результат комплексного лечения с применением коллагеновых повязок, местной мазевой терапии, лазерной обработки ран и введением PRP-аутоплазмы по показаниям. Процесс лечения характеризовался сохранением высокого уровня качества жизни пациентов и отсутствием неблагоприятных реакций. Зафиксирован превосходный уровень компла-ентности пациентов в процессе лечения.
Выводы
Местное лечение хронических послеоперационных ран в малой проктологии с применением коллагеновых повязок характеризуется высокой эффективностью и безопасностью. Является важным компонентом комбинированной схемы лечения длительно незаживающих ран наряду с применением комбинаций местного лечения, лазерной стимуляции, плазмо-терапии и прочих методик. Отличается удобством в применении, не вызывает у пациентов сложностей в самостоятельном амбулаторном применении.
Список литературы Коллагеновые повязки в лечении длительно незаживающих ран у пациентов с заболеваниями аноректальной области
- Shomita Mathew-Steiner, Sashwati Roy, Chandan K Sen. Collagen in Wound Healing. Bioengineering, 2021, № 8(5), рр. 63. https://doi.org/10.3390/bioengineering8050063
- Новикова И.С. Сторублевцев С.А. Применение коллагена в медицинских целях. Успехи современного естествознания, 2012. № 6. С. 136-136.
- Engebretson S. Wound Healing. In book: Practical Techniques in Periodontics and Implant Dentistry, 2022, pp.14-17. https://doi.org/10.1002/9781119793588.ch2
- Глухов А.А., Аралова М.В. Патофизиология длительно незаживающих ран и современные методы стимуляции раневого процесса. Новости хирургии, 2015. Т. 23. № 6. С. 673-679.
- Rangaraj A., Harding K., Leaper D. Role of collagen in wound management. Biology, Medicine, 2011
- Pallaske F., Pallaske A., Kurt Herklotz, Joachim Boese-Landgraf. The significance of collagen dressings in wound management: A review. October. Journal of Wound Care, 2018, № 27(10), рр. 692-702. https://doi.org/10.12968/jowc.2018.27.10.692
- Brett David W. A Review of Collagen and Collagen-based Wound Dressings. Wounds: a Compendium of Clinical Research and Practice, 2015, № 20(12), рр. 347-356.
- Anne C. B., Richard Simman. Modern Collagen Wound Dressings: Function and Purpose. The Journal of the American College of Certified Wound Specialists, 2010, № 2(3), рр. 50-54. https://doi.org/10.1016/j.jcws.2010.12.003
- Табуйка А.В., Щитова Е.Н., Труфанова М.В. Первый опыт применения российских коллагеновых покрытий. Раны и раневые инфекции. Журнал имени проф. Б.М. Костючёнка, 2022. № 9(2). С. 18-24. https://doi.org/10.25199/2408-9613-2022-9-2-18-24
- Tronci G. The application of collagen in advanced wound dressings. In book: Advanced Textiles for Wound Care, 2019, pp. 363-389. https://doi.org/10.1016/B978-0-08-102192-7.00013-8
- Liberek I., Podyplomowego K., Galus R., Owczarek W., Włodarsk K.. Collagen based dressings in the treatment of wound healing. Polski Merkuriusz Lekarski, 2013, № 35(205), рр. 51-54.
- Saravanan R., S. Ram Prakash. Study of collagen dressing and conventional dressing in the treatment of diabetic foot ulcer. International Surgery Journal, 2022, № 9(6), рр. 1159. https://doi.org/10.18203/2349-2902.isj20221404
- Мельник С.И., Торикашвили В.Д., Якута К.Д., Лебедева С.А. Раневые повязки и мягкие лекарственные формы на основе коллагена для лечения ран различной этиологии. Фармацевтическое дело и технология лекарств, 2020. № 6. https://doi.org/10.10.33920/med-13-2006-01


