Комбинированное использование методов остеосинтеза при лечении пациента с ревматоидным поражением переднего отдела стопы
Автор: Неретин Андрей Сергеевич, Гохаева Александра Николаевна, Климов Олег Владимирович
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Случай из практики
Статья в выпуске: 1, 2014 года.
Бесплатный доступ
Представлен результат лечения пациентки с метатарзалгией на фоне ревматоидного поражения переднего отдела стопы. Комбинированное использование методики чрескостного остеосинтеза и накостной фиксации винтами позволило провести успешное лечение, сохранив головки плюсневых костей как основные опорные элементы переднего отдела стопы. Кроме того, данный подход способствовал более ранней активизации пациента, возможности опоры на всю стопу и сокращению сроков лечения.
Стопа, метатарзалгия, ревматоидный артрит, аппарат илизарова, винты
Короткий адрес: https://sciup.org/142121735
IDR: 142121735 | УДК: 617.586-002.77-001.5-089.227.84
The combined use of osteosynthesis techniques in treatment of patients with forefoot rheumatoid involvement
The result of treatment of a female patient with metatarsalgia through rheumatoid involvement of the forefoot presented. The combined use of transosseous osteosynthesis technique and screw internal fixation allowed performing successful treatment with maintaining the metatarsal bone heads as the main supporting elements of the forefoot. Moreover, this approach facilitated the patient’s earlier activation, as well as the ability of the whole foot use for support, and the reduction of the periods of treatment.
Текст научной статьи Комбинированное использование методов остеосинтеза при лечении пациента с ревматоидным поражением переднего отдела стопы
Поражение переднего отдела стопы у пациентов с ревматоидным полиартритом представляет особую проблему. По данным ряда авторов, примерно у 65 % больных с данной патологией в течение первых трех лет от начала заболевания в патологический процесс вовлекается передний отдел стопы и плюснефалан-говые суставы [10, 14]. При этом, в 60 % случаев на фоне хронического полиартрита происходит формирование подвывихов и вывихов плюснефаланговых суставов [3, 5]. Причиной возникновения выраженного болевого синдрома в переднем отделе стопы являются деструктивные изменения костной и мягкотканных структур. Начальные изменения в виде синовита приводят к деструкции суставного хряща, а также эрозии головок плюсневых костей и проксимальных фаланг пальцев. В последующем, эрозивный процесс затрагивает места прикрепления связок, тем самым нарушая стабильность сустава, а возникающий на этом фоне мышечный дисбаланс приводит к формированию подвывихов и вывихов в плюснефаланговых суставах [15]. Разгибатели и сгибатели становятся синергистами и тянут пальцы в тыльную сторону, что постепенно ведет к развитию когтеобразной деформации пальцев, опущению плюсневых костей и смещению жировой подушки и мягкотканных структур, расположенных в проекции головок плюсневых костей. Таким образом, возникает ситуация, когда основными точками опоры переднего отдела стопы становятся головки II-IV плюсневых костей (главным образом, II-III), под которыми располагается уже только кожа подошвенной поверхности. Это постоянное давление ведет к развитию метатарзалгии и осложняется формированием выраженных омозолелостей, имеющих склонность к изъязвлению [9].
Главной задачей оперативного лечения в такой ситуации является купирование болевого синдрома, исправление деформации и восстановление опорной функции стопы.
Общепринятый подход до недавнего времени подразумевал выполнение частичной или полной резекции головок плюсневых костей, иногда в сочетании с резекцией основания основных фаланг пальцев [1, 4, 12]. Такие операции дают хороший ближайший результат, но в отдаленном периоде приводят к прогрессированию деформации пальцев, рецидиву метатарзалгии и формированию ещё более выраженных омозолелостей, чем до выполненной операции [6, 11, 12]. Дело в том, что головки плюсневых костей являются важнейшей опорной структурой стопы и «приносить их в жертву» ближайшему результату является ошибкой [7]. Поэтому в настоящее время многие специалисты склоняются к обязательному сохранению головок плюсневых костей. Как правило, выполняется удлинение разгибателей пальцев, дорзальный релиз плюснефалангового сустава, артродез проксимального межфалангового сустава и укорочение плюсневой кости с последующей её фиксацией компрессионными винтами. В послеоперационном периоде нагрузка на стопу разрешается только в ботинке Барука с 3-4 дня после операции в течение 1,5-2 месяцев [2, 8, 13, 16] (рис. 1).

Рис. 1
Поскольку в ортопедическом ботинке стопа находится в положении тыльной флексии 75-80º, ходьба в нём происходит с преимущественной опорой на ее задний и средний отделы. По прошествии двух месяцев такой ходьбы выполняется контрольная рентгенограмма стопы и принимается решение о расширении двигательной активности пациента.
На наш взгляд, для ранней активизации пациента с возможностью опоры на стопу на 2-3 день после операции, а также сокращения сроков лечения пациентов (в частности, периода внешней фиксации стопы), целесообразно использование комбинации двух методов остеосинтеза. У пациентов со стандартной фиксацией зоны остеотомии плюсневых костей винтами рационально выполнить внешнюю фиксацию области оперативного вмешательства аппаратом Илизарова. Это позволяет «защитить» винты и фиксируемые ими костные фрагменты от внешних воздействий и делает возможным раннюю опору на стопу, что, в свою очередь, ускоряет сращение на стыке фрагментов. При этом пациент получает возможность нагружать всю подошвенную поверхность стопы, включая передний отдел, а для получения хорошего сращения достаточно 3-4 недель фиксации аппаратом, после чего осуществляется его демонтаж, и далее фиксация продолжается только винтами.
Приведенный выше подход иллюстрируется следующим клиническим наблюдением.
Пациентка Р. поступила на лечение в ортопедическое отделение № 5 с диагнозом: ревматоидный полиартрит, серопозитивный вариант, прогрессирующее течение, активность 1, R стадия 4, НФС 2. Двустороннее поперечное плоскостопие, болевой синдром.
При поступлении отмечала жалобы на выраженные боли по подошвенной поверхности обеих стоп в проекции головок II-IV плюсневых костей, усиливающиеся при ходьбе.
Ранее пациентка по месту жительства была оперирована по поводу Hallux valgus и вскоре после проведенного лечения стала предъявлять вышеописанные жалобы.
Клинически при поступлении на подошвенной поверхности правой стопы в переднем отделе выявлены выраженные натоптыши в проекции головок II-III плюсневых костей, тыльные подвывихи II-IV пальцев в плюснефаланговых суставах. При нагрузке на передний отдел главными опорными точками являлись головки II-III плюсневых костей (рис. 2, а, б). На рентгенограммах отмечается выраженное отклонение головок II-IV плюсневых костей в подошвенную сторону по отношению к головке I плюсневой кости (рис. 2, в).
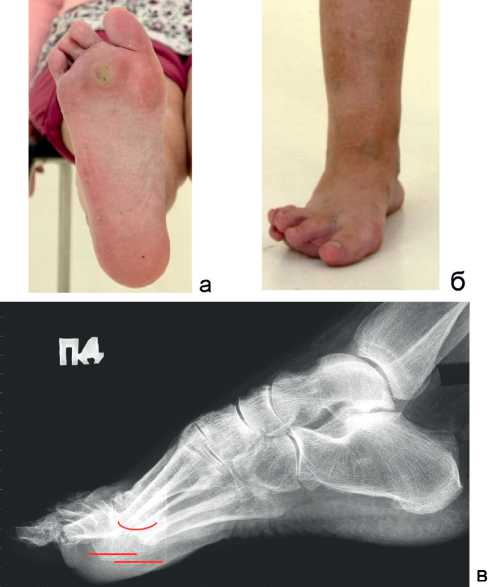
Рис. 2. Фото и рентгенограмма стопы пациентки до лечения: а – вид с подошвенной стороны; б – вид спереди; в – рентгенограмма стопы в боковой проекции
Для уменьшения избыточного давления на головки плюсневых костей и купирования болевого синдрома были выполнены удлинение разгибателей 2-3 пальцев и клиновидная остеотомия оснований II-IV плюсневых костей правой стопы с фиксацией области остеотомии винтами AUTOFIX. Для «защиты» области оперативного вмешательства был наложен аппарат Илизарова, состоящий из двух полуколец, соединенных стержнями, на которых были закреплены спицы, проведенные через средний и передний отделы стопы (рис. 3, a, б, в).
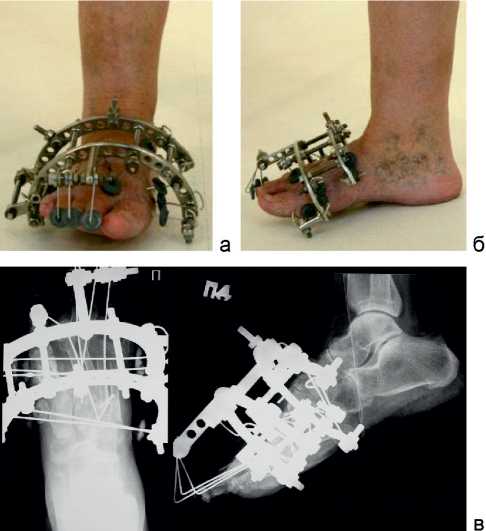
Рис. 3. Фото и рентгенограммы стопы пациентки в процессе лечения: а – вид спереди; б – вид сбоку; в – рентгенограммы стопы в прямой и боковой проекциях
Ходить с полной нагрузкой на стопу пациентка начала со вторых суток после операции. Проводились занятия лечебной физкультурой, проведен курс массажа.
Больная ходила активно, нагружая все отделы стопы, при этом, в качестве вспомогательных средств опоры используя один костыль. Через 30 дней после операции аппарат был демонтирован. Дополнительной иммобилизации гипсовой лонгетой не было. Пациентке было рекомендовано для сохранения результата лечения использование ортопедической стельки с выкладкой свода и валиком Зейтца, массаж мышц голени, ЛФК плюснефа-ланговых и межфаланговых суставов I-V пальцев стопы.
При явке на контрольный осмотр через 18 месяцев жалобы отсутствовали. Клинически отмечается значительное уменьшение подвывихов II-IV пальцев, редукция натоптышей под головками II-III плюсневых костей (рис. 4, а, б). При опоре на стопу нагружаются преимущественно головки первой и пятой плюсневых костей. Рентгенологически – опорная поверхность II-IV плюсневых костей расположена выше уровня опорной поверхности I плюсневой кости (рис. 4, в). Пациентка ходит в обычной обуви, активно занимается спортом. Результатом лечения довольна.
Таким образом, применение комбинированной методики лечения позволяет получить возможность опоры на все отделы стопы в гораздо более ранние сроки по сравнению с традиционной методикой при сохранении полученного анатомо-функционального результата. При этом продолжительность внешней фиксации сокращается до 3-4 недель.
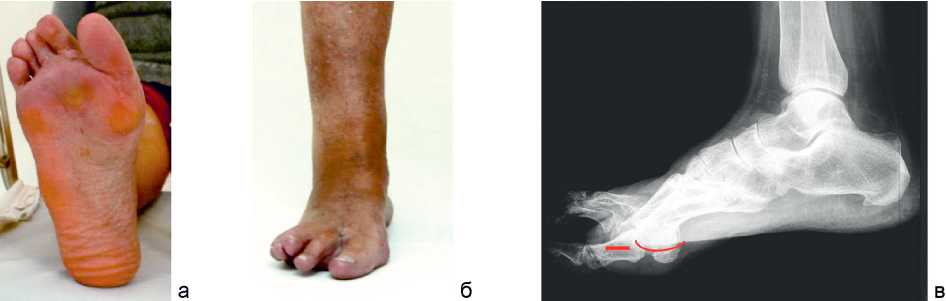
Рис 4. Фото и рентгенограмма стопы пациента после лечения: а – вид с подошвенной стороны; б – вид спереди; в – рентгенограмма стопы в боковой проекции


