Комбинированные технологии в лечении ятрогенного повреждения мочеточника
Автор: Нестеров С.Н., Рогачиков В.В., Ильченко Д.Н.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 4 т.10, 2015 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188479
IDR: 140188479 | УДК: 616.617:681.3
Combined technology in the treatment of iatrogenic uretera
Текст статьи Комбинированные технологии в лечении ятрогенного повреждения мочеточника
УДК: 616.617:681.3
COMBINED TECHNOLOGY IN THETREATMENT OF IATROGENIC URETERA
Актуальность проблемы лечения ятрогенных повреждений мочеточников связана с расширением показаний и объема оперативных вмешательств при онкологических заболеваниях, широким внедрением в последние годы эндоскопических технологий и методов физического воздействия на ткани (электрических, лазерных, ультразвуковых, плазменных).
Встречающийся характер интраоперационных травм мочеточника довольно разнообразен. Его перевязывают, прокалывают иглой, прошивают, раздавливают клеммой, электрокоагулируют, частично или полностью рассекают и даже резецируют [1].
В процентном соотношении, по механизму интраоперационного повреждения мочеточника, можно отметить, что прошивание и лигирование последнего происходит в 52% случаев, электрокоагуляция – в 26%, пересечение мочеточника – в 13%, клипирование и скелетизация – от 3до 5%. Отрыв мочеточника происходит в 1% случаев [3].
Наиболее частой причиной травмы мочеточника является гистерэктомия, на долю которой приходится до 54% из всех ятрогенных повреждений верхних мочевых путей. При этом типичным местом повреждения является уровень пересечения мочеточника с подвздошными сосудами. Риск повреждения мочеточника особенно велик при наличии рубцово-спаечного процесса, изменении его топографии и массивном кровотечении в глубине раны [5]. Выяснено, что 75% всех травм мочеточника имеет ятрогенный характер, от 5 до 30% оперативных вмешательств в зоне малого таза сопровождается ранением мочеточника, интраоперационно повреждение мочеточника распознается только в 20% случаев [3]. К редким травмам мочеточника относятся случаи при аппендэктомии, грыжесечении, аорто-бифеморальном шунтировании, симпатэктомии, ламинэктомии по поводу пролапса межпозвонкового диска (за последние 40 лет, при этом виде вмешательства, опубликовано всего 14 наблюдений).
При этом многие исследователи подчеркивают, что процент травм мочеточника нередко занижен из-за того, что часто его повреждение во время операции распознается далеко не сразу [4].
К сожалению, редкий, активно оперирующий хирург, гинеколог или уролог, избежал данного осложнения в течение своей профессиональной карьеры.
В последние годы, в урологическую практику были внедрены новые малоинвазивные методы оперативного лечения ряда урологических заболеваний почек и мочеточников. Успехи, достигнутые в рентгеноэндоскопической коррекции повреждений верхних мочевых путей (ВМП), разработка и внедрение в повседневную медицинскую практику нового видеоэндоскопического инструментария и оборудования позволяет по новому подойти к лечению ятрогенных повреждений мочеточника. Бурное развитие лапароскопии, совершенствование хирургов, занимающихся данным видом вмешательств, также открывают широкие возможности применения малоинвазивных методов лечения порой не простых последствий интраоперационной травмы ВМП [2].
В качестве примера решения трудной проблемы в клинической практике представляем вам следующее клиническое наблюдение. Пациентка 64 лет, госпитализирована в наш Центр в октябре 2013 г. с жалобами на жгучие боли в области задней поверхности правого бедра, голени и стопы, тупые боли в поясничной области, общую слабость, повышение Т тела до субфибрильных цифр.
Диагноз при поступлении:
Основной: Остеохондроз поясничного отдела позвоночника. Спинальный фораминальный стеноз позвоночного канала на уровне L3–L5. Грыжа межпозвонкового диска L3–L4 справа. Рубцово-спаечный процесс на уровне L3–L4. Компрессионная радикулопатия L3–L4
справа. Операция: Дискэктомия L3–L4 справа, ревизия корешка L4 справа.
Конкурирующий: Травма правого мочеточника V ст. (классификация AUA).
Осложнение: Инородное тело забрюшинного пространства справа. Мочевой затек забрюшинного пространства справа. Гидронефроз справа.
Сопутствующий: Гипертоническая болезнь 2 ст., 2 ст. Риск ССО3. Сахарный диабет 2 типа.
Диагностировано нейрохирургическое заболевание, обусловленное фораминальным стенозом и компрессионной радикулопатией, а также урологическая составляющая в качестве конкурирующей патологии в виде наиболее тяжелой травмы правого мочеточника 5 степени (по классификации Американской Ассоциации Урологов от 2002 г.), подразумевающей отрыв мочеточника с деваскуляризацией его стенки протяженностью более 2 см.
Из анамнеза: в июле 2013 года – появились нарастающие боли в области правого бедра, ограничение двигательной активности, нарушение кожной чувствительности. Консервативная терапия – без эффекта. В сентябре – госпитализация в нейрохирургическое отделение одной из больниц России, где после обследования проведено оперативное вмешательство – дискэктомия L3–4, невролиз L4 корешка. Интраоперационно произошел отлом головки хирургического инструмента, определить локализацию которого не удалось. По поводу чего через 18 суток переведена в Пироговский центр, где при МСКТ выявлено инородное тело и жидкостное образование забрюшинного пространства, расширение ЧЛС правой почки.
С целью понимания механизма травмы представляем схематическое изображение инструментальных манипуляций во время дискэктомии.
Именно на данном этапе операции произошло проникновение в забрюшинное пространство и при попытке извлечения инструмента – размозжение участка мочеточника и отрыв головки хирургической кюретки.
Благодаря специалистам лучевой диагностики мы получили точную информацию об уровне повреждения мочеточника, степени ретенции проксимальных отделов мочевых путей, объеме мочевого затека, функциональном состоянии почки, что позволило спланировать перспективные оперативные манипуляции на 3х мерной модели с учетом стро-

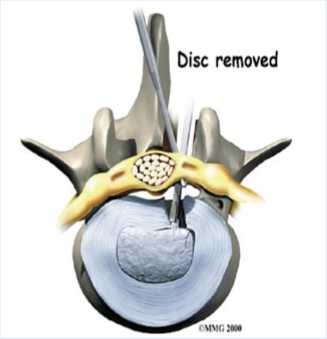
Рис. 1. Дискэктомия (схематическое изображение)
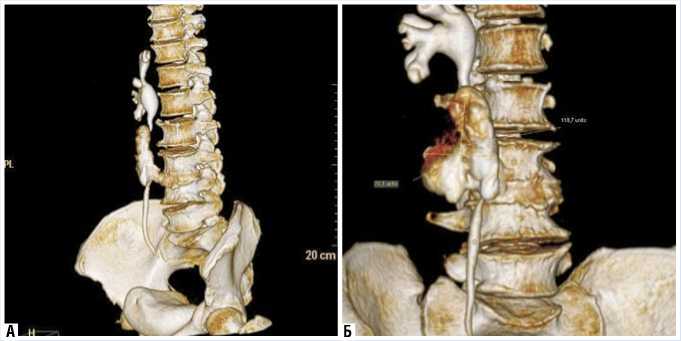
Рис. 2. МСКТ (3-D реконструкция). Затек забрюшинного пространства справа 118 х 79 мм
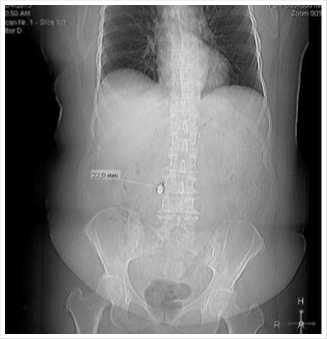
Рис. 3. Обзорная урография. Инородное тело (хирургическая кюретка) 22 мм
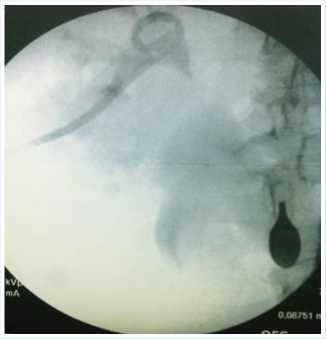
Рис. 4. Антеградная пиелография после
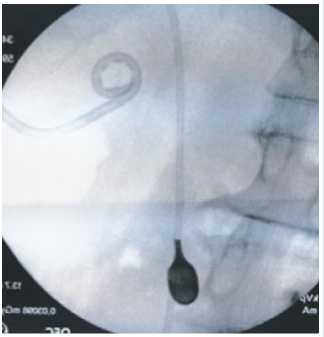
Рис. 5. Стентирование мочеточника установки нефростомы
ения ЧЛС, локализации деструктивного процесса и инородного тела.
Первым этапом, с целью восстановления уродинамики и купирования осложнений обструкции проведена чрескожно-пункционная нефростомия (ЧПНС) под R-телевизионной и УЗ навигацией, а также уретероскопия и стентирование мочеточника. При эндоскопическом осмотре зоны мочевого затека мы увидели ишемизированную заднюю стенку мочеточника шириной 1-2 мм, благодаря которой удалось определить просвет его проксимального отдела и провести уретероскопию до лоханки, с последующей установкой проводника.
После короткого реабилитационного периода, направленного на купирование воспалительного процесса, восстановления функции почки и устранения болевого синдрома в условиях R-операционной под сочетанным видеоэндоско-пическим, УЗ и радиологическим контролем произведена пункция деструктивной полости забрюшинного пространства, установка рабочего и страхового проводников, дилатация пункционного канала и ретроперитонеоскопия. Сочетанные виды навигации позволили выбрать безопасный доступ несмотря на близость магистральных сосудов и органов. Стенками полости служили нижняя полая вена, восходящий отдел толстой кишки, нижний полюс почки.
Операция успешно закончена удалением инородного тела, дренированием забрюшинного пространства.
Применение минимально-инвазивных технологий позволило избежать проведение травматичной люмботомии и сократить сроки реабилитации.
Удаление металлического инородного тела обеспечило возможность проведения дополнительных инструментальных исследований с целью оценки нейрохирургической патологии. Результаты МРТ указали на наличие послеоперационных изменений, дисцита L3–4,

Рис. 6. Извлеченное инородное тело стеноза позвоночного канала на уровне L3–4, грыжи дисков L3–4, L4–5, L5–S1, что определило необходимость в повторном хирургическом вмешательстве, которое было выполнено специалистами нейрохирургического отделения НМХЦ им. Н.И. Пирогова -Ламинэктомии L3, L4, L5. Микрохирургического устранение спинального стеноза на уровне L3–L4–L5,
фораминотомии L3–L4 справа и слева, микрохирургического удаления грыжи межпозвонкового диска L3–L4. Менингорадикулолиза L3–L4–L5. Декомпрессии корешков спинного мозга. Транспедикулярной фиксации L3–L4–L5 титановой системой.
Необходимость длительного срока нейрореабилитации, в связи с сохраняющимся болевым синдромом и нарушением чувствительности, отсрочило оперативное вмешательство на мочевых путях почти на полгода. И наконец, в марте 2014 года пациентка подверглась реконструктивному вмешательству. Следует отметить, что учитывая локализацию и протяженность стриктуры планировалось замещение мочеточника сегментом тонкой кишки. После ревизии в проекции средней трети мочеточника обнаружен выраженный рубцово-спаечный процесс. С техническими трудностями уретеролиз, ориентируясь на мочеточниковый стент, выделена зона стриктуры, которая иссечена до васкуляризированных отделов мочеточника.
При осмотре величины диастаза определена возможность формирования прямого уретеро-уретероанастомоза без натяжения.
Через 3 недели стент мочеточника удален и произведена антеградная пи-елоуретерография, доказавшая состоятельность анастомоза и хорошую проходимость мочеточника. В дальнейшем удалена нефростома и восстановлена физиологическая уродинамика.
Подчеркнем, что с момента травмы прошло 6 месяцев.
Наблюдение в течение 1,5 лет продемонстрировало отсутствие рецидива заболевания и хороший клинический результат.
Рядом авторов разработаны методы профилактики повреждений мочеточников. Это:
-
1. Дооперационная оценка состояния, топографо-анатомических взаимоотношений и степени вовлеченности в патологический процесс органов мочевой системы (Kwias Z., 1992, Velmahos G.,1996).
-
2. Катетеризация мочеточника обычными (Gordon P., 1994, Polat O.,1997) и светящимися (Senagore A.,1994) катетерами.
-
3. Идентификация мочеточника флюо-рохромной люминесценцией (Азику-ри Т.О., 1990).
-
4. Ревизия и выделение мочеточника на протяжении перед основным этапом операции (Краснопольский В.И., 1994).
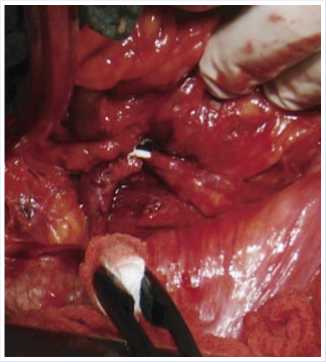
Рис. 7. Уретеролиз
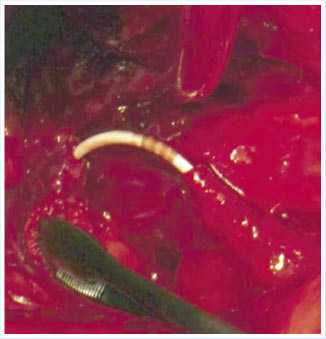
Рис. 9. Формирование анастомоза
5. Использование щадящей оперативной техники (Кан Д.В., 1986).
Но, несмотря на глубокие научные познания о топографической анатомии заинтересованных структур и органов, интраоперационной настороженности возможной травмы мочеточника, предпринимаемых методов профилактики, остается реальная угроза данного осложнения.
Поэтому, ятрогенное повреждение мочеточника до сих пор является сложной и актуальной проблемой, разрешение которой во многом зависит от механизма травмы, сроков выявления, а так же объема поражения и, при лечении которой необходимо применение преимущественно открытых, зачастую нестандартных хирургических вмешательств.
Настоящее клиническое наблюдение продемонстрировало возможности многопрофильного Пироговского Центра на примере использования сочетанных и комбинированных технологий при лечении тяжелой патологии верхних мочевых путей.
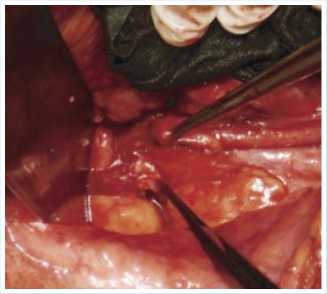
Рис. 8. Иссечение зоны стриктуры, определение длины диастаза
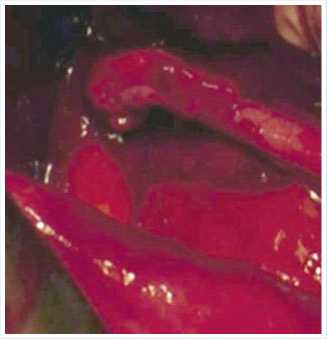
Рис. 10. Окончательный вид
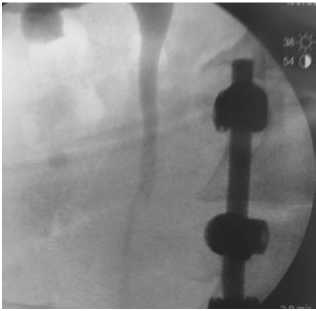
Рис. 11. Контрольная экскреторная урография через 1 год после операции


