Комбинированный подход в хирургическом лечении рака эндометрия у больных с морбидным ожирением
Автор: Каприн Андрей Дмитриевич, Новикова Елена Григорьевна, Анпилогов Сергей Владимирович, Попов Вадим Викторович, Баскаков Данил Сергеевич
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 1 т.19, 2020 года.
Бесплатный доступ
Цель исследования - облегчение выполнения операций у больных с морбидным ожирением путем комбинации хирургических методов. Материал и методы. В гинекологических отделениях МНИОИ им. П.А. Герцена и Воронежского онкологического диспансера с января 2017 г по декабрь 2018 г. выполнено 26 лапароскопических гистерэктомий по поводу рака эндометрия I стадии в комбинации с панникулэктомией на первом этапе. Результаты. Всем пациенткам была выполнена операция в запланированном объеме. Конверсий не было ни в одном случае. Не зарегистрировано интраоперационных эпизодов нестабильной гемодинамики, значимой гипоксемии или недопустимой гиперкапнии. Кровопотеря в среднем составила 236,4 ± 114,8 мл, продолжительность операции - 264,2 ± 57,3 мин, масса удаленного лоскута - 10,52 ± 6,5 кг, сроки госпитализации - 11,2 ± 3,7 койко-дня. Задержек с началом специального лечения (адъювантной лучевой терапии) не отмечалось. заключение. Хирургическое лечение рака эндометрия встречатся с существенными техническими трудностями у больных с морбидным ожирением. Выбор хирургического доступа в таких случаях может зависеть не от стадии и распространенности опухоли, а от конституциональных особенностей пациенток. Некоторые больные получают отказ от операции в различных клиниках и направляются на альтернативное лечение. Классический лапаротомный доступ, ввиду имеющейся коморбидности, сопряжен с высоким риском периоперационых осложнений, лапароскопические методики имеют технические ограничения, связанные, например, с длиной троакаров и рабочих инструментов. Наиболее безопасной признана роботохирургия, однако ввиду низкой доступности метод применяется лишь в крупных клинических центрах. Комбинированный подход в хирургическом лечении рака эндометрия у больных с морбидным ожирением позволяет провести максимально эффективное противоопухолевое лечение.
Рак эндометрия, лапароскопическая гистерэктомия, панникулэктомия, ожирение, тазовая лимфаденэктомия
Короткий адрес: https://sciup.org/140254317
IDR: 140254317 | УДК: 618.14-006.6-056.52-089-059 | DOI: 10.21294/1814-4861-2020-19-1-15-21
Combined approach to surgical treatment of endometrial cancer in patients with morbid obesity
The purpose of the study was to evaluate a combined approach to surgical treatment of patients with morbid obesity. Material and Methods. Between January 2017 and December 2018, 26 women with stage I endometrial cancer underwent laparoscopic gysterectomy in combination with panniculectomy. Results. No episodes of intraoperative hemodynamic instability, significant hypoxemia or hypercapnia were reported. The average blood loss was 236.4 ± 114.8 ml; surgery time: 264.2 ± 57.3 min; mass of the removed flap: 10.52 ± 6.5 kg; length of hospital stay: 11.2 ± 3.7 days. There was no delay in the start of adjuvant radiation therapy. Conclusion. Surgical treatment of endometrial cancer patients with morbid obesity presents significant technical challenges. The choice of surgical access in such cases may depend not on the stage and prevalence of the tumor, but on the constitutional characteristics of the patients. Sometimes surgeons can refuse to perform surgery for such patients and offer them an alternative treatment. Classical laparotomic access is associated with the maximum risk of perioperative complications. Laparoscopic techniques have technical limitations associated, for example, with the length of trocars and surgical instruments. Robotic surgery is considered generally safe, but due to its low availability, it is limited only to large clinical centers. The combined approach to surgical treatment of endometrial cancer patients with morbid obesity is the most effective surgical modality for these patients
Текст научной статьи Комбинированный подход в хирургическом лечении рака эндометрия у больных с морбидным ожирением
В повседневной клинической практике часто приходится сталкиваться с пациентками, у которых лечение онкологической патологии встречается с трудностями, обусловленными сопутствующей соматической патологией. Наиболее ярким примером являются больные, страдающие раком эндометрия. Как известно, данное заболевание в большинстве случаев сопровождается обменными нарушениями, такими как ожирение, сахарный диабет и гипертоническая болезнь. Рак эндометрия характеризуется относительно торпидным течением, что позволяет в полном объеме подготовиться к плановой операции, по возможности максимально компенсировать имеющуюся сопутствующую патологию. Однако избыточная масса тела остается проблемой для хирургического лечения данного заболевания. Классический вариант срединной лапаротомии сопряжен с высоким риском заживления раны передней брюшной стенки и другими серьезными послеоперационными осложнениями.
Один из альтернативных методов – гистероре-зектоскопия и абляция эндометрия – не обладает достаточной радикальностью [1]. Снижение эффективности при инвазивном раке, а также отсутствие возможности контроля за состоянием полости матки ввиду формирования грубых синехий или ее облитерации не позволяют широко применять данную методику. Гистерорезектоскопия, вероятно, может рассматриваться только у функционально неоперабельных больных.
Лапароскопические методики в хирургическом лечении рака эндометрия в последнее время занимают лидирующие позиции, рассматриваются в качестве «золотого стандарта». Однако у больных с выраженным ожирением они имеют существенные технические ограничения. С одной стороны, толщина брюшной стенки у таких пациенток не позволяет использовать стандартные троакары, длиной 10,5 см. Применение удлинённых троакаров (15 см) усложняет манипуляции инструментами из-за массивности тканей передней брюшной стенки. При этом в некоторых случаях длины даже специальных троакаров бывает недостаточно для проведения их в брюшную полость.
Другим фактором негативного влияния чрезмерной толщины жировой клетчатки на брюшной стенке являются трудности в наложении адекватного пневмоперитонеума при стандартном давлении 12 мм рт. ст. Под своим весом (5–20 кг) ткани передней брюшной стенки образовывают значительное сопротивление увеличению объема брюшной полости. На фоне имеющегося висцерального ожирения создаются значительные технические трудности для визуализации зоны операции. Повышенное интраабдоминальное давление в сочетании с ожирением и положением Тренделенбурга также затрудняет осуществление адекватной ИВЛ во время операции. Нарастающее пиковое давление вдоха может привести к баротравме лёгких, а неадекватная искусственная вентиляция – к гипоксемии и дыхательному ацидозу [2, 3].
Особое внимание необходимо уделить гемодинамическим эффектам пневмоперитонеума и их важности с учётом коморбидности данного контингента больных. Известно, что происходит увеличение общего сосудистого сопротивления, а в ответ на уменьшение венозного возврата снижается сердечный выброс, что создаёт дополнительные трудности в обеспечении интраоперационной безопасности пациентки [4–6]. Таким образом, объективные сложности в лечении данной группы больных послужили причиной поиска новых способов оперативных вмешательств у больных раком эндометрия, страдающих выраженным абдоминальным ожирением [7, 8].
Идея объединения пластической хирургии с гинекологическими операциями известна достаточно давно. Впервые данная методика применена в 1994 г. J.A. Cosin et al. в 9 случаях. Авторами были отмечены преимущества такого лечебного подхода у тяжелой группы больных с морбидным ожирением, позволяющего избежать серьезных осложнений [9]. В литературе не так часто встре- чаются описания подобных случаев, а количество больных в отдельно взятых публикациях не превышает 15 клинических наблюдений.
Таким образом, у данной группы пациенток предлагается выполнение симультанного хирургического вмешательства. На первом этапе проводится панникулэктомия, затем лапароскопическая гистерэктомия. За счет первичного иссечения массивного жирового лоскута удается создать больший объем брюшной полости, что позволяет избежать чрезмерного положения Тренделенбурга, облегчает выполнение операции, снижая риски осложнений. Однако данный подход имеет и свои недостатки, обусловленные продолжительностью операции и длительностью заживления подкожной жировой клетчатки.
Материал и методы
В гинекологических отделениях МНИОИ им. П.А. Герцена и Воронежского онкологического диспансера с января 2017 г. по декабрь 2018 г. выполнено 26 лапароскопических гистерэктомий по поводу рака эндометрия I стадии, в комбинации с панникулэктомией на первом этапе.
Критерии включения больных в исследование: 1) клиническая стадия заболевания (по классификации FIGO 2009 г., TNM 7-е издание): IA стадия (T1aN0M0), IB стадия (T1bN0M0); 2) индекс массы тела (ИМТ) > 40, наличие абдоминального ожирения; 3) гистологические варианты: эндометриоидная аденокарцинома, эндометриоидная аденокарцинома с плоскоклеточной дифференцировкой, аденоплоскоклеточный рак; 4) отсутствие распространения опухоли на шейку матки и признаков метастатического поражения регионарных лимфоузлов по данным МРТ и УЗИ.
Основные характеристики больных представлены в табл. 1. Более половины пациенток (77 %) были с IA стадией. В 73,1 % наблюдений опухоль была представлена умереннодифференцированной эндометриоидной аденокарциномой.
После тщательной предоперационной подготовки, непосредственно перед хирургическим вмешательством проводилась разметка на коже живота (рис. 1). Пациентка укладывалась на операционном
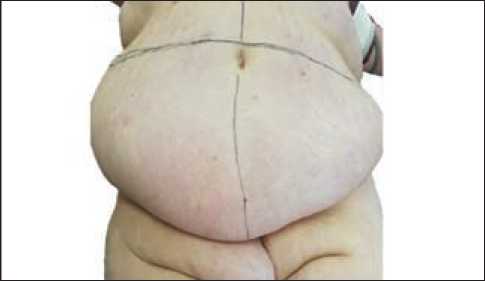
Рис. 1. Разметка границы иссечения кожно-жирового лоскута
Fig. 1. Marking of the border of skin-fat flap excision столе в стандартном положении как для лапароскопической гистерэктомии. На первом этапе проводилось иссечение кожно-жирового лоскута (рис. 2). Для изоляции клетчатки использовались большие салфетки с растворами антисептиков.
После удаления лоскута в стандартных точках устанавливались лапаропорты, длиной 10,5 см: 2 троакара, диаметром 11 мм; 2 троакара, диаметром 5 мм. Методика выполнения гистерэктомии и при необходимости лимфаденэктомии не имела существенных отличий. Для расширения операционного поля использовалось умеренное положение Тренделенбурга (до 30º) в сочетании с плечевыми упорами, предотвращающими диспозицию больного на операционном столе. После частичной мобилизации матки (коагуляция маточных труб, воронок-тазовых вязок и круглых связок матки) на всех операциях использовался маточный манипулятор Clermont-Ferrand Karl Storz (Германия). Матка извлекалась трансвагинально. Всем пациенткам устанавливался дренаж в малый таз.
В послеоперационном периоде в качестве антибиотикопрофилактики, как правило, использовались препараты широкого спектра действия в отношении грамположительной и грамотрица-тельной флоры (например, цефалоспорины III поколения). Предпочтительной являлась ранняя активизация пациенток и питание. Обязательно выполнялось контрольное ультразвуковое иссле-
Таблица 1/table 1
Характеристики группы/Patient characteristics
А
Б
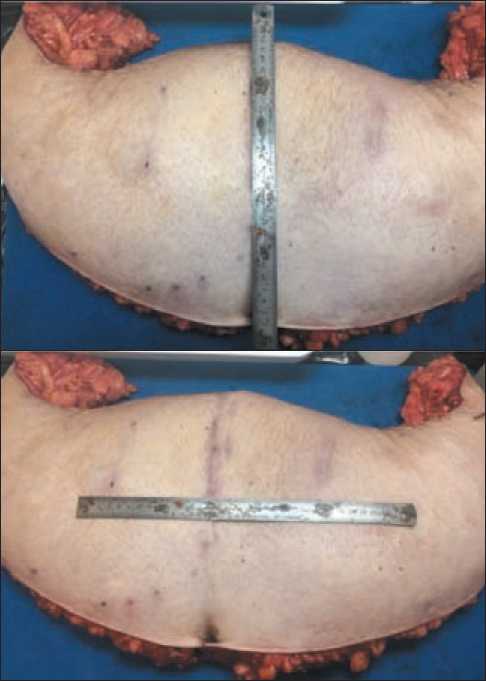
Рис. 2. Вид удаленного кожно-жирового лоскута (А, Б)
Fig. 2. View of the removed skin-fat flap (A, B)
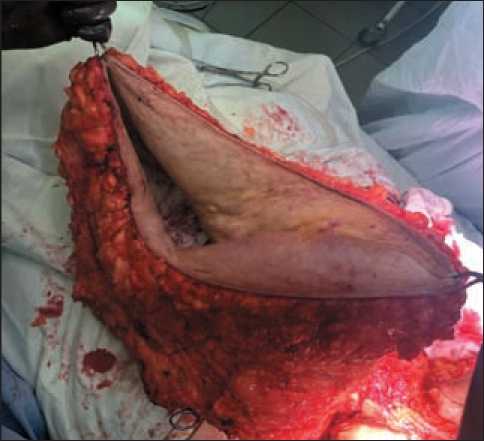
Рис. 3. Вид удаленного кожно-жирового лоскута в ране Fig. 3. The removed skin-fat flap in the wound
дование малого таза, послеоперационного шва и вен нижних конечностей.
Результаты
Всем пациенткам была выполнена операция в запланированном объеме. Конверсий не было ни в одном случае. Не зарегистрировано интраоперационных эпизодов нестабильности гемодинамики, значимой гипоксемии или недопустимой гиперкапнии. Задержек с началом специального лечения (адъювантной лучевой терапии) не отмечалось.
Учитывая двухэтапность операции, целесообразно рассмотреть основные хирургические показатели отдельно. При общей средней кровопотере и длительности операции 236,4 ± 114,8 мл и 264,2 ± 57,3 мин соответственно, лапароскопический этап характеризовался существенно меньшими данными показателями – 64,3 ± 24,4 мл и 92,8 ± 18,9 мин (табл. 2). Таким образом, общая кровопотеря и продолжительность вмешательства были выше, чем только при лапароскопической гистерэктомии.
Нами применялись 2 способа выполнения панникулэктомии: с помощью монополярной коагуляции и скальпелем. Полученные результаты продолжительности данного этапа имели обратную зависимость со средней кровопотерей. При использовании монополярной коагуляции удаление кожно-жирового лоскута проходило дольше (292,5 ± 35,1 мин), чем скальпелем (234,1 ± 37,4 мин). Увеличение продолжительности этапа за счет тщательности гемостаза приводило к уменьшению средней кровопотери на 21 %. В ходе подобных симультанных вмешательств не отмечено конверсий и интраоперационных осложнений.
Масса удаленного лоскута в среднем составила 10,52 ± 6,5 кг, что соответствовало менее 10 % от общей массы тела. Таким образом, данная манипуляция не могла привести к обменным нарушением, связанным с одномоментным чрезмерным удалением жировой клетчатки.
На первых этапах нашей работы всем больным выполнялась панникулэктомия, затем лапароскопическая гистерэктомия. Учитывая выраженное морбидное ожирение, выполнение стадирующей лимфаденэктомии не предполагалось. Однако по мере освоения техники хирургического вмешательства при наличии показаний на основании оценки риска лимфогенного метастазирования объем операции расширялся до тазовой лимфодиссекции. В итоге, у 3 (11 %) пациенток была выполнена ста-дирующая тазовая лимфаденэктомия. Метастатического поражения лимфатических узлов при этом не выявлено. Около трети больных потребовалось проведение адъювантной лучевой терапии.
Длительность заживления послеоперационного шва превышала во всех случаях время нахождения в стационаре. Учитывая обширную раневую поверхность подкожной жировой клетчатки, у большинства больных она составляла 4–6 нед, что требовало наблюдения у хирурга по месту жительства. Анализируя данные амбулаторного наблюдения, удельный вес сером после операции составил 84,6 %. Однако в большинстве случаев существенного клинического значения они не имели. У 5 больных отмечалось длительное заживление подкожной жировой клетчатки, превышающее 12 нед, с формированием рецидивирующих сером. Тщательная санация послеоперационной раны растворами антисептиков и ежедневные перевязки позволили консервативно купировать воспалительные явления. Серьезных гнойных осложнений отмечено не было. В соответствии с международной классификацией Clavien–Dindo лечение раневой инфекции рассматривается как I степень хирургических осложнений.
Таким образом, панникулэктомия позволяет выполнить лапароскопическую гистерэктомию при необходимости и стадирующую лимфаденэктомию с минимальным числом осложнений. Однако учитывая исходные конституциональные особенности больных, существенного косметического результата не достигается.
Обсуждение
Проблема лечения рака эндометрия у пациенток с выраженным абдоминальным ожирением не перестает быть актуальной. Ожирение может рассматриваться как фактор неблагоприятного прогноза, поскольку влияет на выбор плана лечения и осуществление его этапов [10]. Операции у таких больных и ведение послеоперационного периода сопряжены с повышенным риском осложнений.
Около 10 % женщин, страдающих начальным раком эндометрия, рассматриваются как условно неоперабельные. Больные неоднократно обращаются в различные учреждения, где получают отказ от операции и направляются на лучевую и гормональную терапию. При отсутствии альтернатив данный подход к лечению рассматривается как достаточно эффективный [11, 12].
Применение роботоассистированной хирургии у пациенток с выраженным ожирением является более предпочтительной методикой по сравнению с классической лапароскопией [13]. При этом в зарубежных исследованиях было показано значимое снижение продолжительности операции и частоты конверсий, большее количество удаляемых лимфатических узлов. Однако необходимость дорогостоящего оснащения клиники и подготовки квалифицированных специалистов ограничивает использование данной методики [14–16].
Степень тяжести осложнений после комбинированных с панникулэктомией операций ниже, чем при стандартной лапароскопии либо лапаротомии. Однако включение дополнительного этапа операции приводит к увеличению продолжительности хирургического вмешательства и кровопотери [17]. После панникулэктомии у больных с выраженным не только абдоминальным, но и висцеральным ожирением становится возможным выполнение полноценной тазовой лимфаденэктомии [18–20].
Предоставленная методика характеризовалась 20 % риском осложнений, которые на основании классификации Clavien–Dindo могут быть разделены на 5 степеней с увеличением по тяжести [21, 22]. Следует отметить, что в данной работе имела
Таблица 2/table 2
Характеристика результатов лечения/treatment outcome characteristics
|
Показатель/Characteristics |
Значение/Values |
|
Кровопотеря, мл/Blood loss (ml) |
236,4 ± 114,8 |
|
Продолжительность операции, мин/ |
264,2 ± 57,3 |
|
Surgery duration (min) |
|
|
Интраоперационные осложнения/ Intraoperative complications |
|
|
Масса удаленного лоскута, кг/ |
10,52 ± 6,5 |
|
Mass of the removed flap (kg) |
|
|
Послеоперационная стадия заболевания/Postoperative disease stage |
|
|
IA |
77 % |
|
IB |
15,4 % |
|
II |
7,6 % |
|
Необходимость адъювантного лечения/ |
38,5 % |
|
Need for adjuvant treatment |
|
|
Послеоперационный койко-день/ |
11,2 ± 3,7 |
|
Postoperative bed day |
|
|
Послеоперационные осложнения/Postoperative complications |
5 больных/5 patients
Long-term postoperative wound healing место I степень осложнений и отсутствовали более серьёзные, например повторные, операции. В связи с этим правильнее говорить не о снижении осложнений симультанных операций, а об уменьшении степени их тяжести. Таким образом, при планировании панникулэктомии на первом этапе следует помнить о высоком риске длительного заживления послеоперационной раны. Однако это позволяет выполнить последующую гистерэктомию с минимальным числом осложнений III–IV степени.
Список литературы Комбинированный подход в хирургическом лечении рака эндометрия у больных с морбидным ожирением
- Новикова Е.Г., Пронин С.М. Аблация в лечении предрака и начального рака эндометрия: Мед. технология. М.: МНИОИ 2005; 11-14.
- Hirvonen E.A., Nuutinen L.S., Kauko M. Ventilator effects on blood gas changes and oxygen consumption during laparoscopic hysterectomy. Anesth Analg. 1995; 80: 961-966. DOI: 10.1097/00000539-19950500000018
- Rauh R., Hemmerling T.M., Rist M., Jacobi K.E. Influence of pneumoperitoneum and patient positioning on respiratory system compliance. J Clin Anesth. 2001; 13: 361-365. DOI: 10.1016/s0952-8180(01)00286-0
- O'Malley C., Cunningham A. Physiology changes during laparoscope Anesthesiol Clin North Am. 2001; 19: 1-19. DOI: 10.1016/s0889-8537(05)70208-x
- Gutt C.N., Oniu T., Mehrabi A., Schemmer P., Kashfi A., Kraus T., Buchler M.W. Circulatory and respiratory complications of carbon dioxide insuflation. Dig Surg. 2004; 21: 95-105. DOI: 10.1159/000077038


