Комбинированный способ дифференциальной диагностики кистозных неоплазий поджелудочной железы
Автор: Кошель Андрей Петрович, Дроздов Евгений Сергеевич, Дибина Татьяна Викторовна, Клоков Сергей Сергеевич, Миронова Елена Борисовна, Ракина Юлия Юрьевна
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 6 т.17, 2018 года.
Бесплатный доступ
Актуальность. Частота выявления кистозных неоплазий поджелудочной железы (КНПЖ) в последнее время растет. Некоторые из этих образований являются доброкачественными, в то время как другие имеют злокачественный характер. Дифференциальная диагностика доброкачественных и злокачественных КНПЖ остается серьезной клинической проблемой. Цель исследования - разработка комбинированного метода дифференциальной диагностики КНПЖ, а также изучение роли нейтрофильно-лейкоцитарного индекса (НЛИ) как диагностического критерия злокачественных КНПЖ. материал и методы. Произведён ретроспективный анализ лечения 82 пациентов с КНПЖ, проходивших обследование и лечение в период с 2008 по 2018 г. Все пациенты были прооперированы, у 62 из них диагностирован доброкачественный процесс, в 20 случаях обнаружены злокачественные образования на фоне КНПЖ. Произведен анализ НЛИ, уровня СА 19-9 в плазме крови, а также наличия контрастных внутрикистозных образований по данным компьютерной томографии как предикторов злокачественных КНПЖ. Результаты. Наличие контрастных внутрикистозных образований, по данным компьютерной томографии, повышение уровня СА 19-9 более 39 Ед/мл в плазме крови, а также уровня НЛИ >1,867 являются независимыми, статистически значимыми предикторами злокачественных КНПЖ. При сочетании всех трех параметров кистозное образование расценивается как злокачественное. Чувствительность, специфичность и общая точность разработанного комбинированного способа составляют 71,4, 95,6 и 86,5 % соответственно. заключение. Разработанный комбинированный способ дифференциальной диагностики злокачественных КНПЖ является простым в применении, обладает достаточно высокой точностью. Имеется прямая корреляция НЛИ со злокачественными КНПЖ.
Кисты поджелудочной железы, злокачественное новообразование, дифференциальная диагностика, нейтрофильно-лейкоцитарный индекс, прогноз, компьютерная томография, углеводный антиген
Короткий адрес: https://sciup.org/140254224
IDR: 140254224 | УДК: 616.37-006.2-073.756.8-074-079.4 | DOI: 10.21294/1814-4861-2018-17-6-27-34
Combined method for differential diagnosis of pancreatic cystic neoplasm
Objective. The frequency of detection of cystic neoplasm of the pancreas (CNP) has recently increased. Some of these neoplasms are benign, while others are malignant. Differential diagnosis between benign and malignant CNP remains challenging. aim: to develop a combined method for differential diagnosis of CNP and to evaluate the role of the neutrophil to leukocyte ratio (NLR) as a diagnostic criterion of malignant CNP. material and methods. A retrospective analysis of the treatment of 82 patients with CNP, who underwent surgery between 2008 and 2018, was carried out. Benign lesions were detected in 62 patients and malignant tumors were diagnosed in 20 patients. The NLR and the serum levels of CA 19-9 as well as the presence of intracystic lesions were assessed as predictors of malignant CNP. results. The presence of intracystic lesions detected by contrast-enhanced computed tomography and the elevated levels of serum CA 19-9 (>39 U/mL) and NLI (>1.876) were proven to be independent predictors of malignant CNP with statistical significance. The combination of all three criteria indicated malignant cystic neoplasm. The sensitivity, specificity and overall accuracy of the combined method were 71.4 %, 95.6 % and 86.5%, respectively. conclusions. The combined method for differential diagnosis of malignant CNP is easy to use and has high accuracy. There is a direct correlation between NLI and malignant CNP.
Текст научной статьи Комбинированный способ дифференциальной диагностики кистозных неоплазий поджелудочной железы
Частота обнаружения кист поджелудочной железы в последнее время резко возросла в результате широкого внедрения в практику новых методов диагностики с высокой разрешающей способностью, вследствие чего отмечается рост числа пациентов с небольшими бессимптомными кистами, дальнейшая тактика в отношении которых зачастую становится весьма сложной клинической проблемой [1]. Кистозные неоплазии поджелудочной железы (КНПЖ) составляют приблизительно 10–15 % всех кистозных панкреатических образований и приблизительно 1 % от всех новообразований поджелудочной железы [2]. Наиболее частыми формами КНПЖ являются: серозные цистаденомы (SCA), внутрипротоковые папиллярно-муцинозные неоплазии (IPMN) и муцинозные цистаденомы (MCA) [3], встречаются также смешанные кистозные образования [4]. IPMN и MCA являются потенциально злокачественными новообразованиями. Они могут приводить к развитию протоковой аденокарциномы или цистаденокарциномы поджелудочной железы.
Напротив, SCA почти всегда являются доброкачественными образованиями, однако в литературе описаны случаи их малигнизации [5].
На современном этапе развития клинической медицины дифференциальная диагностика доброкачественного или злокачественного характера КНПЖ остается серьезной проблемой. Зачастую только хирургическое лечение является методом окончательной диагностики при подозрении на злокачественные КНПЖ [6]. Важно учитывать, что операции на поджелудочной железе являются технически сложными и сопряжены с высокой частотой тяжелых послеоперационных осложнений [7]. Риск чрезмерно агрессивного хирургического лечения (ненужные резекции поджелудочной железы) должен быть тщательно сбалансирован с риском занижения показаний к оперативному лечению (наблюдение пациентов с резектабельны-ми злокачественными или потенциально злокачественными образованиями) [5]. Дифференцировка злокачественных и доброкачественных кистозных новообразований поджелудочной железы до операции играет важную роль в определении лечебной тактики и выбора объема операции [8]. Большинство авторов рекомендуют использование комбинированных диагностических алгоритмов [6].
К сожалению, на основании существующих клинических рекомендаций диагностика и выбор метода лечения КНПЖ остаются сложной задачей [9]. Предоперационная диагностика КНПЖ в значительной степени зависит от рентгенологических и клинических особенностей, которые зачастую обладают низкой чувствительностью, особенно в случае бессимптомных образований [10]. По данным литературы, даже в крупных специализированных медицинских центрах до одной пятой КНПЖ, диагностируемых как злокачественные на дооперационном этапе, при окончательном морфологическом исследовании оказываются доброкачественными [11]. Гипердиагностика часто приводит к ненужным операциям и как следствие серьезным осложнениям [5].
В настоящее время для дифференциальной диагностики КНПЖ используются разнообразные диагностические методы визуализации, такие как компьютерная и магнитно-резонансная томография с контрастным усилением (КТ и МРТ), контраст-усиленная ультразвуковая диагностика (КУЗИ) и эндоскопическая ультрасонография (ЭУС) с тонкоигольной биопсией и аспирацией кистозного содержимого для дальнейшего цитологического исследования [10]. По данным литературы, КТ, МРТ и КУЗИ имеют практически одинаковую диагностическую точность в характеристике кистозных образований поджелудочной железы [12]. Размер, плотность, расположение образования, характеристики стенок кисты, наличие перегородок, узелков и кальцификатов были предложены как потенциальные критерии наличия злокачественного образования [13]. Однако идеальной диагностической методики пока не существует [12].
Определение уровня опухолевых маркеров в крови, таких как СА 19-9 и раково-эмбриональный антиген (РЭА), как было показано на результатах многочисленных исследований, обладают относительно невысокой чувствительностью и специфичностью для дифференциальной диагностики злокачественных КНПЖ (47 %, 88 % и 41 %, 75 % соответственно) [14].
Нейтрофильно-лейкоцитарный индекс (НЛИ) – простой и удобный показатель системного воспалительного ответа. По данным ряда исследований, повышенный показатель НЛИ был определен как независимый прогностический фактор, связанный с плохим прогнозом у пациентов с некоторыми видами злокачественных опухолей [15]. Исследования показали, что повышенный НЛИ коррелирует с плохим прогнозом у пациентов с раком поджелудочной железы, перенесших радикальное или паллиативное хирургическое лечение [16]. Однако отношения между НЛИ и злокачественными КНПЖ изучены недостаточно.
Цель исследования – разработка комбинированного метода дифференциальной диагностики кистозных неоплазий поджелудочной железы, а также изучение роли нейтрофильнолейкоцитарного индекса как диагностического критерия их злокачественности.
Материал и методы
Произведён ретроспективный анализ лечения 82 пациентов с кистозными неоплазиями поджелудочной железы, проходивших обследование и лечение в ОГАУЗ «Медицинский центр им. Г.К. Жерлова» (г. Северск, Томская обл.) и ОГАУЗ «Томский областной онкологический диспансер» в период с 2008 по 2018 г., в том числе 30 (36,6 %) мужчин и 52 (63,4 %) женщины, в возрасте от 21 до 79 лет (средний возраст – 56,5 года). Все пациенты, включённые в исследование, были прооперированы с последующим морфологическим исследованием удаленных препаратов.
По гистологической структуре у 14 (17,2 %) пациентов обнаружена внутрипротоковая папиллярно-муцинозная неоплазия (IPMN), у 34 (41,4 %) – серозная цистаденома (SCA), у 34 (41,4 %) – муцинозная цистаденома (MCA). У 62 (75,6 %) больных по результатам гистологии диагностирован доброкачественный процесс, в 20 (24,4 %) случаях обнаружены злокачественные образования на фоне КНПЖ (пациенты с IPMN и MCA).
В 34 (41,5 %) случаях заболевание протекало бессимптомно, тогда как у 48 (58,5 %) пациентов отмечено наличие одного или нескольких симптомов, включающих боль (дискомфорт) в животе, рвоту, желтуху, потерю массы тела. Средний диаметр КНПЖ составлял 4,75 ± 2,55 см (диапазон от 1,2 до 16 см). В 42 (51,2 %) случаях кисты располагались в головке или перешейке поджелудочной железы, в оставшихся 40 (48,8 %) случаях – в теле и хвосте.
Ни у одного пациента, включенного в исследование, не было признаков респираторных или других инфекционно-воспалительных заболеваний. Всем пациентам проводили рутинное обследование крови (общеклинические, биохимические анализы). НЛИ рассчитывали по стандартной методике путем деления абсолютного количества нейтрофилов на абсолютное количество лейкоцитов. Средний показатель НЛИ у пациентов с КНПЖ – 2,10 ± 1,34 (диапазон от 0,37 до 5,02).
Анализ крови на опухолевые маркеры CA19–9 и раково-эмбриональный антиген (РЭА) проводили на амбулаторном этапе у всех пациентов за неделю до операции. Отклонение от нормальных показателей CA19–9, РЭА в сыворотке крови наблюдали в 23,2 и 12,2 % соответственно.
Всем пациентам на предоперационном этапе проводили КТ органов брюшной полости с внутривенным контрастированием. Оценивали размеры кист, локализацию, структуру и толщину стенки кисты, наличие внутрикистозных пристеночных образований (накапливающих и не накапливающих контраст). Наличие внутри кисты пристеночных контрастных образований по данным КТ с контрастированием обнаружили у 33 (40,2 %) пациентов.
Для статистического анализа фактического материала использовали пакет обработки данных Statistica 10.0 (StatSoft.Inc.). Результаты представлены в виде M±m, где M – среднее значение, m – стандартное отклонение. Для оценки значимости различий средних величин использовался t-критерий Стьюдента. Межгрупповое сравнение категориальных данных осуществляли с помощью критерия Пирсона (χ2). Статистически значимым различием считали уровень p<0,05. Оптимальное пороговое значения НЛИ в дифференциальной диагностике злокачественных КНПЖ и диагностическую эффективность данного показателя оценивали с помощью рабочей характеристической кривой (ROC-анализ), а также определением площади под кривой (AUROC).
Результаты
Исходя из данных гистологического исследования, все пациенты были разделены на две группы: пациенты с доброкачественными и злокачествен- ными образованиями (табл. 1). Пол пациентов и расположение опухоли не могут считаться предиктором злокачественности у пациентов с КНПЖ (р=0,153 и р=0,054 соответственно), однако старшая возрастная категория (>56 лет) коррелирует с наличием злокачественного образования (р=0,002) Наличие различных симптомов заболевания чаще встречалось в группе пациентов со злокачественными образованиями (15/20; 75 %, р=0,086), так же как и повышение уровня СА 19–9 в сыворотке крови (р<0,001). Наличие внутри кисты пристеночных контрастных образований по данным КТ с контрастированием ожидаемо имело высокую корреляцию со злокачественными КНПЖ (р<0,001).
Для того чтобы определить, коррелировал ли показатель НЛИ до операции с наличием у пациента злокачественной КНПЖ, произведено сравнение данного показателя в группах доброкачественных и злокачественных образований. НЛИ у пациентов с доброкачественными КНПЖ был значительно ниже – 1,87 ± 0,84, чем у пациентов со злокачественными образованиями, – 2,81 ± 2,14 (р=0,009).
Оптимальное пороговое значение НЛИ в дифференциальной диагностике злокачественных КНПЖ оценивали путём анализа характеристической кривой (ROC анализ) (рис. 1). Площадь фигуры под кривой составила 0,671. Оптимальной таблица 1
Характеристические данные пациентов, включенных в исследование
|
Показатель |
Доброкачественные образования (n=62) |
Злокачественные образования (n=20) |
χ2 |
р |
|
Возраст, лет |
56,0 ± 11,2 |
60,4 ± 9,9 |
0,7 |
|
|
Пол |
||||
|
Муж Жен |
20 42 |
10 10 |
2,052 |
0,153 |
|
Локализация кист в поджелудочной железе |
||||
|
Головка/перешеек Тело/хвост |
28 34 |
14 6 |
3,734 |
0,054 |
|
Симптомы |
||||
|
Нет |
29 |
5 |
||
|
Есть |
33 |
15 |
2,954 |
0,086 |
|
Диаметр кист, мм |
||||
|
<30 |
27 |
7 |
||
|
≥30 |
35 |
13 |
0,455 |
0,500 |
|
РЭА, нг/мл |
||||
|
≤5 >5 |
57 5 |
16 4 |
2,205 |
0,138 |
|
Са 19–9, Ед/мл |
||||
|
≤39 >39 |
56 6 |
7 13 |
25,998 |
0,001* |
|
Внутрикистозные пристеночные контрастные образования |
||||
|
Нет Есть |
44 18 |
5 15 |
13,287 |
0,001* |
|
НЛИ (среднее) |
1,87 ± 0,84 |
2,81 ± 2,14 |
||
|
≤ 1,876 > 1,876 |
41 21 |
5 15 |
10,387 |
0,001* |
Примечание: * – различия статистически значимы.
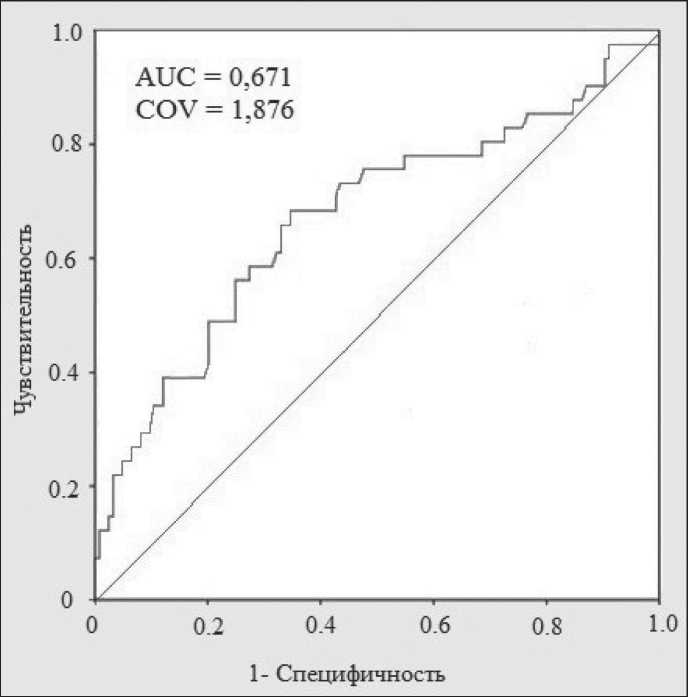
Рис. 1. ROC кривая: диагностическая ценность НЛИ в дифференциальной диагностике злокачественных КНПЖ. AUC – площадь фигуры под кривой, COV – оптимальная точка отсечения
точкой отсечения являлось значение НЛИ=1,876. В соответствии с полученными данными пациенты были разделены на две группы: со значением НЛИ ≤1,876 и >1,876.
Для оценки информативности НЛИ в дифференциальной диагностике злокачественных КНПЖ, а также для выявления дополнительных независимых предикторов злокачественных образований проведен логистический регрессионный анализ с клиническими параметрами, включая НЛИ. Анализ отношения шансов (odds ratio) показал, что, наряду с уровнем НЛИ >1,876, повышенный уровень CA19–9 (>39 Ед/мл), а также наличие внутри кисты пристеночных контрастных образований по данным КТ с контрастированием являются статистически значимыми независимыми предикторами злокачественных КНПЖ (табл. 2).
Основываясь на вышеперечисленных данных, нами разработан способ дифференциальной диагностики кистозных неоплазий поджелудочной железы. Способ заключается в оценке у пациентов с кистозным образованием поджелудочной железы трех показателей: 1) уровня углеводного антигена СА 19–9 в крови, 2) наличия внутри кисты пристеночных контрастных образований по данным компьютерной томографии с контрастированием, 3) измерения НЛИ. При сочетании повышения уровня СА 19–9 более 39 Ед/мл, показателя НЛИ более 1,876 и наличия контраст- таблица 2
|
анализ отношения шансов в дифференциации злокачественных кНПЖ |
|||
|
Факторы |
Отношение шансов |
95 % ДИ |
Р |
|
Возраст (>56 лет) |
1,893 |
0,897–3,993 |
0,094 |
|
Пол (мужской/женский) |
0,476 |
0,171–1,328 |
0,156 |
|
Локализация опухоли |
0.353 |
0,120–1,038 |
0,0586 |
|
Диаметр кисты >30 мм |
1,432 |
0,503–4,082 |
0,5 |
|
Наличие симптомов |
2,636 |
0,853–8,148 |
0,0922 |
|
РЭА >5 нг/мл |
2,85 |
0,684–11,873 |
0,1503 |
|
CA19–9 >39 Ед/мл |
17,333 |
4,984–60,273 |
0,0001* |
|
Внутрикистозные пристеночные |
7,333 |
2,319–23,186 |
0,0007* |
|
контрастные образования |
|||
|
НЛИ >1,876 |
5,857 |
1,872–18,326 |
0,002* |
Примечание: * – различия статистически значимы.
таблица 3
Сравнение точности НЛИ, уровня Са 19–9, наличия внутри кисты пристеночных контрастных образований по данным кт и разработанного комбинированного способа в дифференциальной диагностике злокачественных кНПЖ
Произведено сравнение точности дифференциальной диагностики каждого отдельного критерия, а также разработанного комбинированного диагностического способа. Определены показатели чувствительности, специфичности, прогностич-ности положительного результата, прогностично-сти отрицательного результата и общей точности вышеперечисленных методик в дифференциальной диагностике кистозных образований поджелудочной железы (табл. 3). Полученные результаты показывают достаточно высокую информативность разработанного комбинированного способа в дифференциальной диагностике злокачественных КНПЖ, а также его превосходство над отдельными диагностическими критериями злокачественных КНПЖ. На основании комбинированного способа дифференциальной диагностики в настоящее время нами разработан алгоритм диагностики и лечения пациентов с кистозными неоплазиями поджелудочной железы (рис. 2).
Обсуждение
Частота выявления КНПЖ в последнее время возросла, что, вероятнее всего, связано с широким внедрением и повышением доступности КТ и МРТ. Некоторые из кистозных образований поджелудочной железы обладают потенциалом злокачественности или уже являются злокачественными новообразованиями [3]. Оперативное лечение способно полностью излечить пациента, устранить симптомы заболевания, а также риски малигнизации потенциально злокачественных образований. Однако некоторые КНПЖ являются доброкачественными или медленно растущими, и их потенциал малигнизации является крайне низким. Недавно опубликованные исследования показали, что только 20 % резецированных бессимптомных КНПЖ являются злокачественными [17].
Серозные цистаденомы нередко расположены в теле или хвосте поджелудочной железы и чаще всего встречаются у женщин среднего возраста. Напротив, IPMN чаще встречаются в головке поджелудочной железы у пожилых мужчин, а муцинозные цистаденомы встречаются преимущественно у пожилых женщин [8]. Согласно результатам нашего исследования, пол пациента не может считаться предиктором злокачественности КНПЖ. Пациенты с доброкачественными MCA имеют средний возраст 50 лет, тогда как у пациентов с муцинозной цистаденокарциномой средний возраст составляет 56 лет [3]. В ряде исследований сообщалось, что пациенты со злокачественными КНПЖ были значимо старше пациентов с доброкачественными КНПЖ [10]. Этот факт также подтверждается результатами нашего исследования.
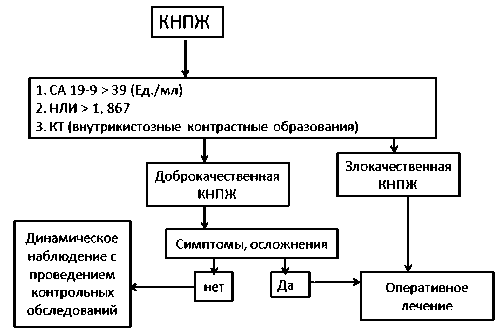
Рис. 2. Алгоритм диагностики и лечения пациентов с кистозными неоплазиями поджелудочной железы
Некоторые авторы рассматривают бессимптомные КНПЖ размером более 3 см в качестве показания к оперативному лечению [8]. С другой стороны, во многих публикациях сообщалось, что размер кисты мало коррелирует со злокачественной природой образования [17]. Sarr et al. не обнаружили различий в среднем размере доброкачественных муцинозных цистаденом и муцинозных цистаде-нокарцином [18]. Lee et al. обнаружили, что 19 % (31/166) КНПЖ менее 3 см оказались злокачественными [19]. В нашем исследовании размер кистозного образования, а также расположение опухоли не были определены как прогностические факторы для злокачественных КНПЖ.
По данным литературы, КТ позволяет правильно дифференцировать только 25–60 % КНПЖ [21]. Присутствие солидного компонента внутри кисты при визуализации является важным предиктором злокачественности, что подтверждается результатами данного исследования.
В клинической практике уровень CA19–9 и РЭА в сыворотке крови являются важными онкомаркерами для пациентов со злокачественными образованиями поджелудочной железы. Уровень СА19–9 в сыворотке повышен более чем у 75 % пациентов с протоковой аденокарциномой поджелудочной железы. Было также установлено, что повышенный уровень CA19–9 специфически коррелирует со злокачественными КНПЖ. Однако, несмотря на то, что специфичность сывороточного CA19–9 высока, чувствительность данного показателя очень низкая [14].
Некоторые исследователи предположили, что ЭУС с тонкоигольной аспирацией и анализом жидкости, полученной из кисты, обещает выявление злокачественных образований с высокой точностью [2]. Однако ЭУС не всегда доступна, методика является инвазивной и зачастую требует общего обезболивания, а цитологическое исследование полученной жидкости обладает низкой чувствительностью [21].
Опубликованы исследования, показывающие диагностическую роль НЛИ при различных типах рака [16]. Считается, что, несмотря на свою неспецифичность, увеличение НЛИ может свидетельствовать о повышенной воспалительной активации в злокачественных КНПЖ. Наше исследование показало, что НЛИ достоверно выше у пациентов со злокачественными КНПЖ, чем у пациентов с доброкачественными образованиями. Также было обнаружено, что значение НЛИ >1,876 является независимым предиктором для дифференциальной диагностики злокачественных КНПЖ. Таким образом, вышеизложенные данные свидетельствуют о том, что высокий уровень НЛИ является вспомогательным предиктором в дифференциации злокачественных КНПЖ.
Список литературы Комбинированный способ дифференциальной диагностики кистозных неоплазий поджелудочной железы
- Lee K.S., Sekhar A., Rofsky N.M., Pedrosa I. Prevalence of incidental pancreatic cysts in the adult population on MR imaging. Am J Gastroenterol. 2010 Sep; 105 (9): 2079-84. DOI: 10.1038/ajg.2010.122
- Atef E., El Nakeeb A., El Hanafy E., El Hemaly M., Hamdy E., El-Geidie A. Pancreatic cystic neoplasms: predictors of malignant behavior and management. Saudi J Gastroenterol. 2013 Jan-Feb; 19 (1): 45-53. DOI: 10.4103/1319-3767.105927
- Паклина О.В., Сетдикова Г.Р., Чекмарева И.А. Морфологическая характеристика кистозных опухолей поджелудочной железы. Анналы хирургической гепатологии. 2012; 17 (1): 26-34. [Paklina O.V., Setdikova G.R., Chekmaryova. I.A. Morphological Characteristic of Pancreatic Cystic Tumors. Annals of Surgical Hepatology. 2012; 17 (1): 26-34. (in Russian)].
- Кошель А.П., Алипов В.В., Базилевич Л.Р., Хващевский А.И., Пурлик И.Л., Дроздов Е.С. Редкое клиническое наблюдение пациента со смешанной серозно-нейроэндокринной кистозной неоплазией поджелудочной железы. Сибирский онкологический журнал. 2018; 17 (3): 115-121. [Koshel A.P., Alipov V.V., Bazilevich L.R., Khvashchevsky A.I., Purlik I.L., Drozdov E.S. A rare clinical case of mixed serous neuroendocrine cystic neoplasm of the pancreas. Siberian journal of oncology. 2018; 17 (3): 115-121. (in Russian)]. -2018-17-3-115-121. DOI: 10.21294/1814-4861
- Plichta J.K., Brosius J.A., Pappas S.G., Abood G.J., Aranha G.V. The changing spectrum of surgically treated cystic neoplasms of the pancreas. HPB Surg. 2015; 2015: 791704. DOI: 10.1155/2015/791704


