Компьютерная томография в диагностике и планировании оперативного вмешательства при вестибулярных шванномах
Автор: Туйбаев А.З.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 2 т.12, 2026 года.
Бесплатный доступ
Роль компьютерной томографии (КТ) в диагностике и планировании хирургического лечения вестибулярных шванном («акустических неврином»). Цель исследования: анализ особенности применения КТ для выявления размеров, локализации и характеристики опухолей, а также оценки их взаимоотношений с окружающими структурами, включая костные компоненты черепа и внутреннее ухо. Представлены современные подходы к использованию КТ для оптимизации планирования операций и повышения их эффективности, что способствует снижению рисков осложнений и улучшению прогноза у пациентов с вестибулярными шванномами. Приведен анализ материалов исследований проведенных на клинической базе кафедры нейрохирургии Кыргызской Государственной Медицинской Академии, нейрохирургических отделениях Ошской области и Национального Госпиталя Министерства здравоохранения Кыргызской Республики. За период с 2013 по 2023 гг. было обследовано и оперировано субокципитальным ретросигмовидным доступом 120 больных с Вестибулярными шванномами. Учитывая все прямые и косвенные признаки КТ изображения, при обычном исследовании (без контрастирования) до 41% ВШ остаются нераспознанными. Полученные данные подтверждают важность и эффективность применения компьютерной томографии как стандартного метода при подготовке к хирургическому лечению вестибулярных шванном, что способствует внедрению современных диагностических технологий в клиническую практику.
Опухоль, слуховой нерв, вестибулярный нерв, тройничный нерв, парестезия, невралгия, гипестезия
Короткий адрес: https://sciup.org/14134442
IDR: 14134442 | УДК: 616.8-089 | DOI: 10.33619/2414-2948/123/30
Computed Tomography in the Diagnosis and Planning of Surgical Intervention in Vestibular Schwannomas
The role of computed tomography (CT) in the diagnosis and surgical planning of vestibular schwannomas (also known as acoustic neuromas). To analyze the specific application of CT for identifying tumor size, location, and characteristics, as well as assessing their relationships with surrounding structures, including the bony components of the skull and the inner ear. The study presents modern approaches to utilizing CT for optimizing surgical planning and improving the effectiveness of procedures. This approach aims to reduce the risks of complications and enhance patient outcomes. The article analyzes data from studies conducted at the Clinical Base of the Department of Neurosurgery at Kyrgyz State Medical Academy, neurosurgical departments of the Osh Region, and the National Hospital of the Ministry of Health of the Kyrgyz Republic. Between 2013 and 2023, 120 patients diagnosed with vestibular schwannomas were examined and operated on using the retrosigmoid suboccipital approach. Considering all direct and indirect signs on CT images, approximately 41% of schwannomas remain undetected with standard (non-contrast) scans. Conclusion: The obtained data confirm the importance and effectiveness of using CT as a standard method during the preoperative preparation for vestibular schwannoma treatment. This promotes the integration of modern diagnostic technologies into clinical practice.
Текст научной статьи Компьютерная томография в диагностике и планировании оперативного вмешательства при вестибулярных шванномах
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 616.8-089
Вестибулярные шванномы (ВШ), также известные как невриномы VIII нерва, являются доброкачественными опухолями VIII краниального нерва. Более часто они растут из оболочечных клеток (клетки Шванна) нижнего вестибулярного нерва [1-3].
Они охватывают около 6% всех интракраниальных опухолей, около 30% опухолей ствола мозга и около 85% опухолей в области мостно-мозжечкового угла. Как новые каждый год диагностируются около 10-12 опухолей на 1 млн. населения, соответственно от 2000 до 3000 новых больных каждый год. У пациентов с асимметрией слуха 1 из 1000 имеет невриному VIII нерва [4-6].
Чаще ВШ развивается во время четвёртой и пятой декад жизни и примерно в 2 раза больше у женщин, чем у мужчин [7].
Обычно рост опухоли начинается вдоль вестибулярного нерва в пределах внутреннего слухового прохода (ВСП) на месте соединения периферической и центральной миелиновой оболочек [9].
Опухоль изначально в большинстве случаев локализуется в вестибулярной порции VIII нерва во ВСП [10].
ВШ является медленно растущей неоплазмой и коварно прогрессивна в своём развитии [11].
Рост опухоли варьирует между 0,3 до 20 мм в год и, в общем медленный. Рост опухоли может поражать все четыре краниальных нерва в области мостомозжечкового угла (лицевой нерв, верхний и нижний вестибулярные нервы, слуховой нерв) и кровеносные сосуды в пределах ВСП [12-14].
Нарушение слуха является более характерным симптомом ВШ. А шум в ухе так же часто представлен при ВШ и может варьировать по характеру. Он является редким поводом исследований и часто затеняется потерей слуха [15].
Головокружение, встречающееся при этой опухоли, может быть описано как иллюзия движения, и оно обычно развивается относительно рано в клиническом течении ВШ, и, продолжаясь днями или неделями, затем спонтанно исчезает [16, 17].
Дисфункция мозжечка обычно вызывается путём постепенной боковой компрессии, так что срединные структуры мозжечка вовлекаются редко [18].
Тригеминальная дисфункция проявляется в виде гипоэстезии или парестезии, преимущественно в средней части лица [19].
Первым, кто внедрил радиологическое обследование в практику в 1895 году, был Ренгген, а Хеншен в 1910 году стал первым, кто использовал этот метод для выявления разрушения porus acusticus [20].
Компьютерная томография (КТ) была предварительно использована как надёжное обследование, но нуждалась в применении контрастного средства для обнаружения опухоли из-за минимального различия денсивности между ВШ и тканью мозга [21, 22].
С помощью внутривенного введения контрастного средства могут быть обнаружены 70% ВШ на КТ. Интраканальные ВШ трудно определить даже после введения контрастного средства, т.к. костная ткань и контрастированная ткань опухоли почти одинаковой денсивности. Только опухоли, проецируемые более чем 5 мм к ММУ, обнаруживаются регулярно [23].
Надёжность КТ в области ММУ снижается из-за артефактов от окружающих костных структур. МРТ является сегодня стандартом в диагностике пациентов с возможной ВШ [24].
На МРТ ВШ имеет одинаковую денсивность, как и ткань мозга. МРТ преобладает над КТ потому, что на МРТ костные структуры выглядят чёрным и вызывают меньше артефактов. ВШ интенсивно усиливается при контрастировании, особенно с гадолиниумом и, таким образом, фактически все опухоли более чем 2 мм, включая тех, которые и во ВСП, проявляются светло-белыми в противовес чёрным костным структурам или (на Т1 взвешенных снимках) чёрной спинномозговой жидкости [25].
Материалы и методы исследования
Представлены современные подходы к использованию КТ для оптимизации планирования операций и повышения их эффективности, что способствует снижению рисков осложнений и улучшению прогноза у пациентов с вестибулярными шванномами. В статье изложен анализ материалов исследований проведенных на клинической базе кафедры нейрохирургии Кыргызской Государственной Медицинской Академии, нейрохирургических отделениях Ошской области и Национального Госпиталя Министерства здравоохранения Кыргызской Республики. За период с 2013 по 2023 гг. было обследовано и оперировано субокципитальным ретросигмовидным доступом 120 больных с Вестибулярными шванномами.
Результаты и обсуждение
КТ является одним из наиболее ценных методов в ранней диагностике ВШ. Все авторы указывают на ценность КТ в диагностике опухолей слухового нерва. При этом они подчеркивают, что отрицательные данные еще не исключают наличия опухоли небольших размеров или ее интраканальной локализации.
С целью определения диагностических возможностей КТ в выявлении различных КТ характеристик опухолей VIII нерва и определения ценности полученных данных, для суждения об истинных размерах опухоли проанализированы КТ картина 79 больных с ВШ (Рисунок 1).
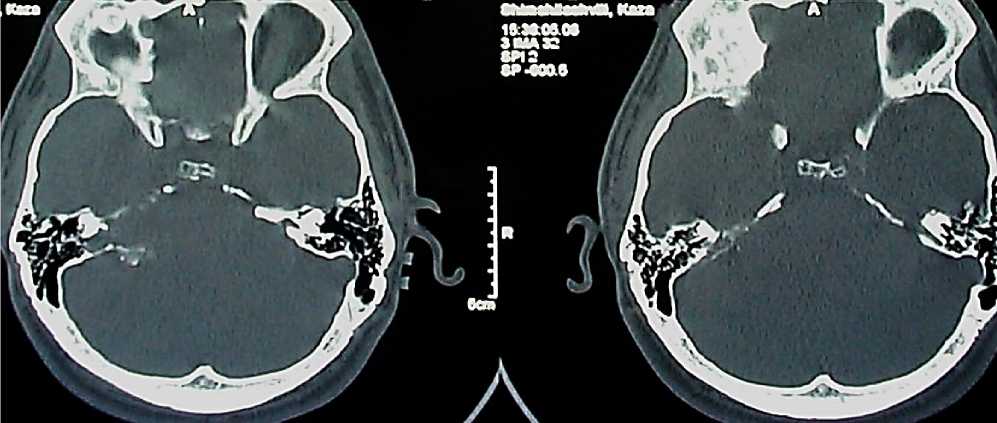
Рисунок 1. КТ головного мозга в костном режиме

Обследование проводилось на компьютерном томографе с коллиматором от 1,5 до 3 мм. Голова пациента располагается в положении антефлексии таким образом, что применяются аксиальные срезы под углом Гентри до 30 градусов к орбитомеатальной линии (линия от нижней границы орбиты до верхней границы наружного слухового прохода) почти параллельно к основанию черепа. Толщина срезов составляла 1-2 мм с высоким контрастным разрешением и со значением шкалы плотности + 3000 Н.Е. (костные окна).
Для визуализации костных структур внутреннего уха были сделаны тонкие срезы до 1,5 мм по шкале плотности через пирамиду височной кости. На этих КТ срезах могут быть обнаружены полукружный канал с ампулами, crus commune, вестибулярный аппарат, внутренний слуховой канал, также, как и мягкотканые образования. Aquaductus vestibule при этом обнаруживается в своем дистальном, широком участке пути в области saccus endolimphaticus (Рисунок 2).

Рисунок 2. Аксиальный КТ-снимок основания черепа через внутренний слуховой проход справа
В преобладающем числе наблюдений (до 75%), при обычном КТ, плотность ВШ была такая же, как и окружающей ткани. В связи с этим все КТ обследования у больных с подозрением на ВШ проводились после внутривенного введения йодсодержащего контрастного вещества с расчетом 1 мл/кг веса. В 64 случаях произведено сопоставление размеров опухоли, полученных по данным КТ и во время оперативного вмешательства. На КТ определяли максимальные размеры опухоли.
Для определения размеров ВШ во время операции на ТМО, покрывающей заднюю поверхность пирамиды височной кости, биполярной коагуляцией наносились отметки в местах соответствующей проекции заднего и переднего полюса опухоли. Поперечный размер опухоли определяли от ее участка, примыкающего к стволу, до внутреннего слухового прохода. При сопоставлении данных разницу в величине опухоли 2 мм считали допустимой.
При анализе КТ выявлены характерные первичные и вторичные признаки опухоли. Выраженность этих признаков, прежде всего, зависит от размеров опухоли. Опухоли, выходящие из внутреннего слухового прохода в мостомозжечковый угол, размером менее 15 мм, с трудом выявляются на КТ.
Начиная с размеров опухоли 20 мм и более, прослеживаются дислокационные симптомы — смещение, деформация или полное отсутствие визуализации IV желудочка и цистерн ЗЧЯ.
Одностороннее расширение цистерн ЗЧЯ после костной деструкции является одним из основных диагностических признаков опухоли, расположенной в ММУ.
В 12 случаях яремная луковица располагалась выше, чем обычно. Ширина ВСП по данным КТ в костном режиме была 9,3±2,6 мм. Возрастающее расширение ВСП отмечалось при ВШ с Т1 до Т2 распространения опухоли, при этом не отмечено дальнейшего расширения ВСП до степени Т5 опухолей (Рисунок 3).
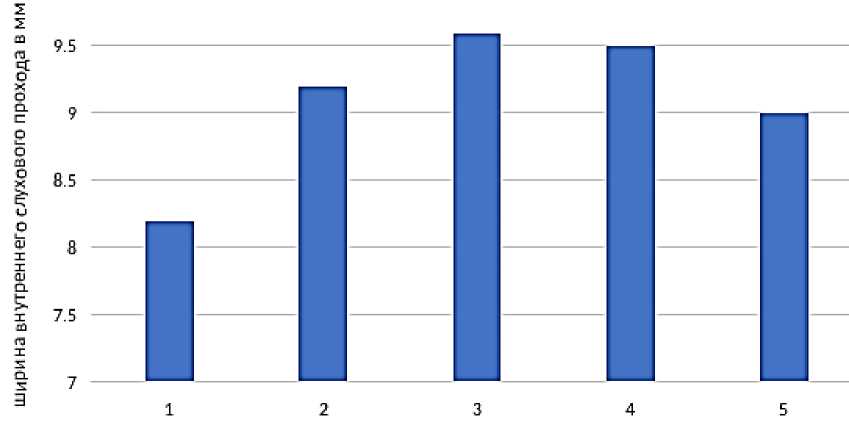
Класс протяженности опухоли
Рисунок 3. Степень расширения ВСП в классах протяженности опухоли
Не менее важными для планирования оперативного вмешательства при ВШ явились такие КТ данные, выполненные в костном режиме, как состояние костных структур внутреннего слухового канала, степень его расширения и наличие очагов костной деструкции и эрозии его стенок, вызванных опухолевым ростом, степень пневматизации воздухоносных ячеек верхушки пирамиды височной кости, высота стояния яремной луковицы. Эти КТ данные необходимы для нейрохирурга, нацелившегося на вскрытие ВСП и полное удаление ВШ не нарушая целостности костных структур внутреннего уха.
В последние годы с применением КТ нового поколения с высокой разрешающей способностью возможность получить перекрестные тонкие срезы костной и мозговой ткани, использование комбинации воздушной цистернографии и КТ, позволяют получить изображение ВШ менее 10мм и диагносцировать их интраканальное расположение.
При обследовании в 14% наблюдений выявлены опухоли небольших размеров — до 25 мм в диаметре, в 46% — опухоли средних размеров — от 25 до 40 мм и в 40% — большие опухоли более 40 мм в диаметре.
При опухолях величиной до 15 мм вторичные признаки – смещение IV желудочка, перифокальный отек, облитерация, расширение или несимметричное заполнение цистерн ЗЧЯ, особенно моста и ММУ, встречается редко. Патогномоничным для ВШ, в том числе и для опухолей небольших размеров, располагающихся во ВСП, является расширение последнего. Необходимо отметить, что на этой стадии развития опухоли в диагностике ведущими являются данные КТ-графии ВСП. В нашем наблюдении во всех случаях отмечалось расширение ВСП в различной степени.
Учитывая все прямые и косвенные признаки КТ изображения, при обычном исследовании (без контрастирования) до 41% ВШ остаются нераспознанными. При внутривенном введении контрастного вещества абсорбционное значение опухоли четко повышается. Следует отметить, что усиление плотности опухоли часто находится в прямой зависимости от размеров опухоли, т.е. чем больше опухоль, тем выше степень ее усиления на КТ исследовании.
На томограммах изображение ВШ обычно имеет округлую форму, с четко ограниченными гладкими краями. При определении плотности в 23% случаев в опухолях имелись участки низкой плотности и в 17% — изоденсивные участки. Последние распознавались с трудом. При сравнении размеров опухоли по КТ изображениям и полученных во время операции обнаружено, что опухоли, превышающие плотность мозговой ткани и хорошо выявленные на КТ, соответствуют истинным размерам опухоли, полученным при измерении во время операции. Опухоли, имеющие низкую плотность и особенно изоденсивные, на КТ выявляются плохо. В этих случаях истинные размеры опухоли, полученные во время операции, значительно превышают размеры, определенные по данным КТ исследования.
Это обстоятельство необходимо всегда учитывать при планировании и выполнении операции у больных с изо- и гиподенсивными опухолями.
В 19% случаев в структуре опухоли обнаружены кисты. Опухоли кольцевидной формы с центральным расположением кисты обнаружены в 8% случаев. Плотность стенок таких кист может быть различной. В ряде наблюдений выявлен небольшой плотный узел опухоли, окруженный кистой значительных размеров.
Выводы
КТ картина ВШ характеризуется наличием гетероденсивной (высокой, низкой или изоденсивной) тени в области ММУ с расширением ВСП. Она позволяет судить о размерах, плотности, направлении роста опухоли, выраженности перифокального и перивентрикулярного отека, степени гидроцефалии.
Точность определения истинных размеров ВШ по данным КТ зависит от плотности ткани опухоли. При высокой плотности ткани истинный размер опухоли точно отображается на КТ, а при гиподенсивной и особенно изоденсивной опухоли истинный размер ВШ может оказаться больше, чем она выявляется на КТ исследовании.


