Комплексная лучевая диагностика рака поджелудочной железы
Автор: Нарантуяа Т., Фролова И.Г., Величко С.А.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Опыт работы онкологических учреждений
Статья в выпуске: 1 (31), 2009 года.
Бесплатный доступ
Представлены возможности ультразвукового исследования и компьютерной томографии в диагностике рака поджелудочной железы. Проанализированы результаты исследования 35 пациентов. Выделены основные и дополнительные признаки, свидетельствующие о наличии злокачественного новообразования поджелудочной железы. Показано, что адекватная диагностика требует использования комплекса методов визуализации.
Рак поджелудочной железы, компьютерная томография, ультрасонография
Короткий адрес: https://sciup.org/14055114
IDR: 14055114 | УДК: :
Diagnostic imaging of pancreatic cancer
Potentials of ultrasound and computed tomography in diagnosis of pancreatic cancer have been presented. The results of examination of 35 patients have been analyzed. The primary and accessory signs characterizing the evidence of pancreatic cancer have been found. The comprehensive diagnostic imaging has been shown to be required for adequate diagnosis of pancreatic cancer.
Текст научной статьи Комплексная лучевая диагностика рака поджелудочной железы
В последние годы отмечается рост числа злокачественных новообразований панкреатодуоденальной области, в том числе рака поджелудочной железы (ПЖ). Диагностика и лечение этой патологии, несмотря на определенные успехи последнего времени, характеризуются неудовлетворительными результатами. В связи с отсутствием специфической симптоматики в большинстве наблюдений (80–85 %) рак поджелудочной железы диагностируют уже на стадии экстраорганного распространения, что является причиной высокой частоты диагностических лапаротомий или паллиативных вмешательств [1, 3, 4, 6, 7, 10]. Рак чаще возникает в головке поджелудочной железы – в 50–60 % случаев, реже – в теле и хвосте ПЖ, примерно у 25 % больных имеется тотальное поражение органа злокачественной опухолью.
Большая часть злокачественных новообразований поджелудочной железы имеет размер свыше 40 мм. При ультразвуковом исследовании опухоль проявляется как участок гипоэхоген-ной структуры с неправильными контурами. Каких-либо специфических эхографических признаков для того или иного гистотипа опу- холи нет. Ряд авторов считают, что эхография имеет ограниченную возможность в выявлении опухолей небольших размеров (менее 2 см), но в целом нет однозначного мнения о роли УЗИ в диагностике малых раков ПЖ [2, 3, 9, 11]. Кроме того, с помощью традиционного ультразвукового исследования невозможно с высокой степенью надежности дифференцировать доброкачественные и злокачественные солидные образования, что в первую очередь связано с неспецифичностью эхографической картины. При условии технически качественного исследования чувствительность и специфичность ультрасонографии могут превышать 75 %, но при этом достаточно высока частота ложноположительных заключений [3, 9, 11].
Наиболее эффективным методом визуализации в диагностике рака поджелудочной железы является компьютерная томография, которая позволяет решать вопросы распространенности опухолевого процесса (вовлечение лимфатических узлов, поражение сосудов и др.), что является существенным в выборе тактики хирургического лечения. Однако на информативность КТ существенное влияние оказывают артефакты движения, недостаточное контрастирование двенадцатиперстной кишки, нечеткое дифференцирование ПЖ и окружающих ее тканей, что в ряде случаев не позволяет вынести однозначное диагностическое заключение [2, 10].
Целью работы явилась оценка возможностей УЗИ и компьютерной томографии в диагностике рака поджелудочной железы.
Материал и методы
Проанализированы результаты обследования 35 больных раком поджелудочной железы, находившихся на лечении в Объединенной больнице государственных департаментных служащих и клинической больнице «Ачтан-Элит» (Монголия) с 2001 по 2006 г. Из них было 15 (42,9 %) мужчин и 20 (57,1 %) женщин в возрасте 32–68 лет, средний возраст составил 43,7 ± 1,2 года. Морфологическая верификация получена во всех случаях.
Ультразвуковое обследование пациентов выполнялось на стационарных и переносных аппаратах Aloka, Toshiba, Hitachi (Япония) с использованием линейных датчиков частотой 3,5 МГц и 5 МГц с применением полипозици-онного серошкального сканирования (В-режим), цветового допплеровского картирования (ЦДК). Выбор параметров датчика был обусловлен локализацией и размерами патологического образования.
Компьютерная томография выполнялась на аппарате ТСТ-300 фирмы Toshiba с применением внутривенного контрастирования омнипаком. Компьютерно-томографическое исследование органов брюшной полости больным раком поджелудочной железы выполняли в комплексе предоперационного обследования для оценки степени распространенности опухолевого процесса.
Результаты и обсуждение
Пациенты с опухолевым поражением поджелудочной железы имели характерные для данной патологии жалобы. Болевой синдром опоясывающего характера или с иррадиацией боли в 90 % случаев, симптомы внешнесекреторной недостаточности в виде поноса и метеоризма – в 59,3 %, признаки общей интокси-
Таблица
Частота встречаемости ультразвуковых признаков опухолевого поражения поджелудочной железы, абс. ч. (%) (M±m)
Анализ эхографических признаков опухолей ПЖ строился на следующих качественных параметрах: локализация процесса, характер роста образования, форма патологического очага, его контуры, эхогенность, структура, изменение эхогенности окружающих тканей, анализ состояния желчевыводящих путей (таблица). В результате
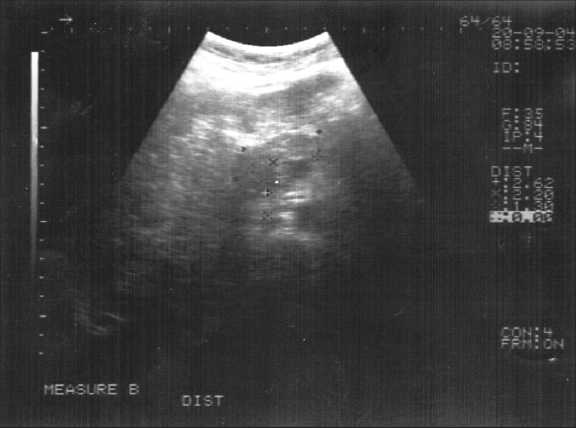
Рис. 1. Сонограмма больной М., 54 лет. Рак головки ПЖ.
Гипоэхогенное образование в головке ПЖ размером 25х26 мм, овальной формы с четким и неровным контуром
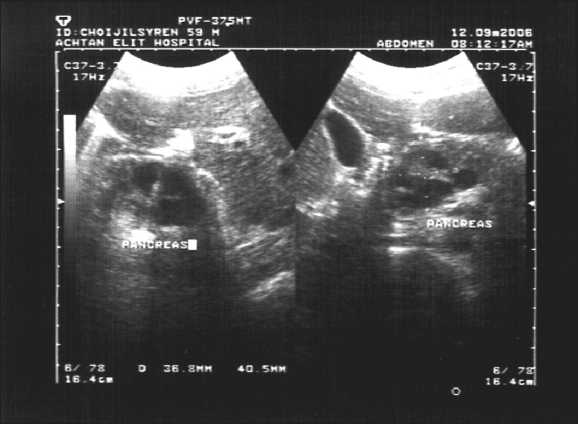
Рис. 2. Сонограмма больной Х., 65 лет. Цистаденома головки ПЖ. Анэхогенное образование в головке ПЖ с гиперэхогенными перегородками и размером 36х40 мм, неправильной формы
при ультразвуковом исследовании злокачественная опухоль поджелудочной железы проявлялась в виде образования, имеющего гипоэхогенную структуру в 68,6 % случаев (рис. 1), реже встречались варианты с анэхогенной структурой и наличием гиперэхогенных перегородок (рис. 2). В большинстве наблюдений опухоль имела неровные контуры (71,4 %), неправильную форму (80,8 %), что в 65,7 % случаев сопровождалось расширением общего желчного протока и увеличением размеров желчного пузыря (57,1 %). Расширение общего желчного протока и панкреатического протока было выявлено при локализации опухоли в головке поджелудочной железы.
Анализируя полученные результаты, мы разделили сонографические признаки, характеризующие злокачественную опухоль поджелудочной железы, по диагностическому значению на основные и дополнительные:
-
1. Основные признаки рака ПЖ:
-
- неправильная форма;
-
- неровные и нечеткие контуры;
-
- пониженная эхогенность;
-
- размер объемного образования более 2 см.
-
2. Дополнительные признаки:
-
- расширение общего желчного протока;
-
- увеличение размеров желчного пузыря;
-
- расширение внутрипеченочных желчных протоков;
-
- увеличение размеров лимфатических узлов.
При диагностике злокачественной опухоли ПЖ точность ультрасонографии оказалась равной 73,3 %, чувствительность – 75,6 %, специфичность – 53,3 %. Однако следует отметить, что при ультразвуковой диагностике опухолей данной локализации имеется ряд сложностей, затрудняющих как само исследование, так и интерпретацию полученных данных, к ним относились небольшие размеры объемного образования, не проявляющегося дополнительными признаками, пневматоз кишечника, порой препятствующий детальному осмотру поджелудочной железы, и ряд других.
С целью уточнения распространенности процесса всем больным после УЗИ выполнялась
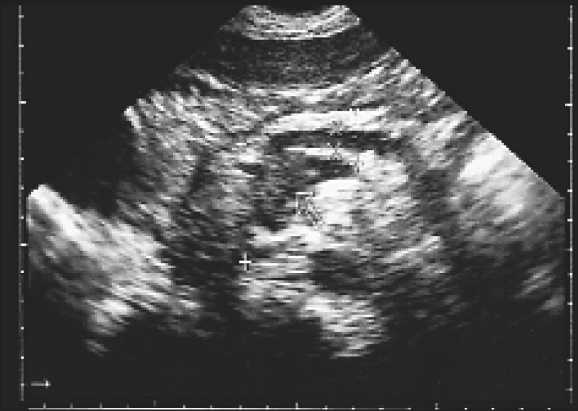
Рис. 3. Сонограмма больной К., 55 лет. Рак головки ПЖ.
Объемное образование пониженной эхогенности в головке ПЖ, прорастающее в расширенный панкреатический проток
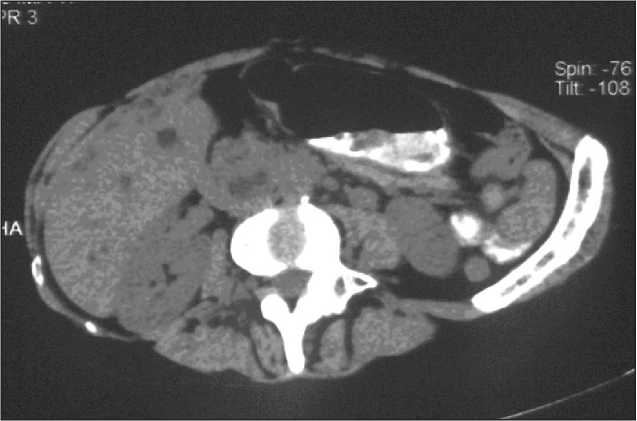
Рис. 4. КТ органов брюшной полости в условиях внутривенного контрастирования омнипаком. Больной М., 56 лет. Рак головки ПЖ с расширением внутри- и внепеченочных протоков
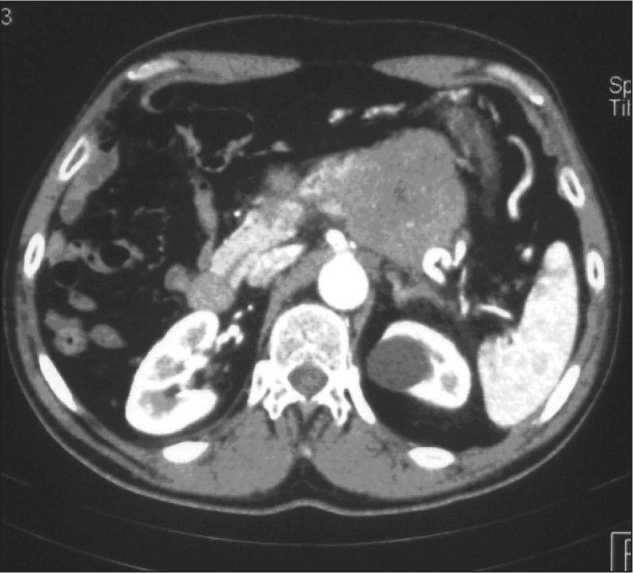
Рис. 5. КТ органов брюшной полости. Больной Ф., 66 лет. Рак дистальных отделов ПЖ с инфильтрацией прилежащих сосудов компьютерная томография, результаты которой анализировались в сравнительном аспекте. По данным КТ опухоль локализовалась в головке ПЖ в 46,6 %, в теле – в 25,0 %, в хвосте – в 15,6 % случаев. У 18,8 % больных имелось тотальное поражение поджелудочной железы.
Наиболее характерными признаками рака поджелудочной железы при КТ-исследовании являлись деформация контуров и увеличение размеров органа, что зарегистрировано в 68,9 % случаев, при этом в большинстве наблюдений увеличение размеров железы коррелировало с интрапаренхиматозным расположением опухо- левого узла. Соответственно, у этой категории больных имелась выраженная клиническая симптоматика. Денситометрическая плотность опухолевого узла при исследовании в нативном режиме в 46,9 % случаев была снижена, в пределах 35HU. При выполнении КТ-исследования в условиях внутривенного контрастирования омнипаком плотность опухоли почти не изменялась (рис. 4), но на этом фоне хорошо визуализировались участки некроза (36,2 %), более четко выявлялась граница между опухолью и непораженной паренхимой ПЖ (65,6 %).
Расширение желчевыводящих и вирсунгова протоков также является одними из косвенных признаков опухоли головки поджелудочной железы и было отмечено в 65,6 %. В 43,2 %
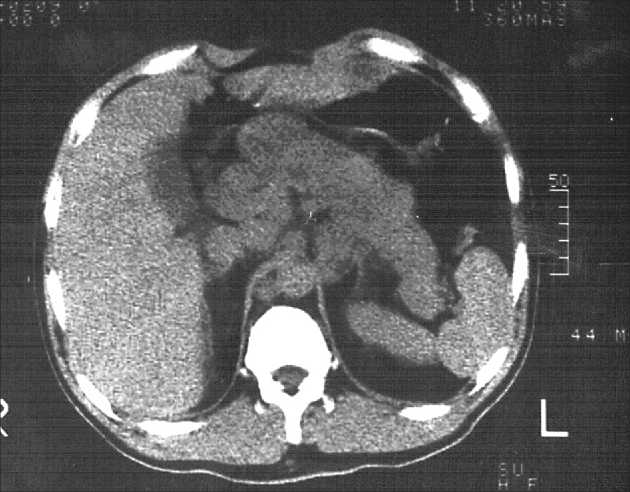
Рис. 6. КТ органов брюшной полости. Больная Ё., 56 лет. Рак головки и тела ПЖ с метастазированием в парааортальные лимфатические узлы случаев выявлено увеличение лимфатических узлов (рис. 6), расположенных в воротах печени, в парааортальной области, вокруг чревного ствола и верхней брыжеечной артерии.
Таким образом, использование КТ в выявлении злокачественного процесса ПЖ позволило нам одновременно с исследованием первичного очага оценить взаимосвязь опухоли с магистральными сосудами, прилежащими органами, оценить состояние паренхимы печени, выявить метастатические лимфоузлы, что имело решающее значение для определения тактики хирургического лечения в 46,7 % случаев. Точность КТ оказалась равной 87,3 %, чувствительность – 85,6 %, специфичность – 73,3 %.
Заключение
Таким образом, основными неинвазивными методами исследования пациентов с предполагаемым раком поджелудочной железы являются ультразвуковое исследование и компьютерная томография. При этом целесообразно включать в алгоритм исследования оба диагностических метода, которые благодаря различным физическим свойствам позволяют более детально оценить характер и распространенность опухолевого процесса. По нашим данным, компьютерная томография, обладает более высокими показателями диагностической эффективности, но сонография благодаря отсутствию лучевой нагрузки, позволяет выполнять диагностиче- ский мониторинг на этапах динамического наблюдения.


