Комплексная оценка функционального состояния печени в остром периоде инфекционного мононуклеоза у детей
Автор: Крамарь Л.В., Карпухина О.А., Арова А.А.
Журнал: Волгоградский научно-медицинский журнал @bulletin-volgmed
Рубрика: Клиническая медицина
Статья в выпуске: 1 (29), 2011 года.
Бесплатный доступ
В статье содержатся результаты собственных наблюдений за 82 больными в остром периоде инфекционного мононуклеоза. Выделены особенности течения данного заболевания в зависимости от возраста. Особое внимание уделяется проблеме раннего выявления клинических и лабораторных признаков поражения печени.
Инфекционный мононуклеоз, эпштейн-барр вирусная инфекция, гепатит, дети
Короткий адрес: https://sciup.org/142148876
IDR: 142148876 | УДК: 616.988.55-053.2
A complex functional assessment of liver in acute infectious mononucleosis in children
The article presents results of our own observations of 82 patients in the acute period of infectious mononucleosis. Specific features of the course of this disease depending on age were revealed. Special attention is given to the problem of early detection of clinical and laboratory signs of hepatic lesion.
Текст научной статьи Комплексная оценка функционального состояния печени в остром периоде инфекционного мононуклеоза у детей
Инфекционный мононуклеоз (ИМ) — широко распространенное заболевание, обусловленное вирусом Эпштейн-Барр (ВЭБ), для которого характерна системность поражения с вовлечением в патологический процесс лимфоидной, ретикулярной ткани, костного мозга, сердечно-сосудистой, центральной и периферической нервных систем, печени, селезенки и других органов [2].
Вирус Эпштейн-Барр относится к герпесвирусу 4-го типа. Его носителями является 95—100 % взрослого населения планеты. В развивающихся странах и социально неблагополучных семьях большинство детей инфицируется до 2 лет. В развитых странах первая встреча с ВЭБ может произойти в школьном и даже юношеском возрасте.
После первичного инфицирования, протекающего в бессимптомной, субклинической или манифестной формах, вирус, как правило, пожизненно персистирует в эпителиальных клетках дыхательных путей, пищеварительного тракта и В-лимфоцитах крови [4].
В педиатрической практике наиболее распространенной формой Эпштейн-Барр вирусной инфекции продолжает оставаться манифестная, протекающая в виде острого мононуклеоза. Основными симптомами данного заболевания у детей являются: пролонгированная лихорадка, выраженная интоксикация, увеличение периферических лимфатических узлов, особенно шейной группы, поражение рото- и носоглотки, с развитием острого тонзиллита и аде-ноидита, гепато- и спленомегалия, астено-вегетатив-ный синдром, количественные и качественные изменения показателей периферической крови [1].
При ИМ, обусловленном Эпштейн-Барр вирусом, вовлечение в патологический процесс печени и селезенки достигает 90 %, сердца — 15 %. При патомор-фологическом исследовании лимфоидно-ретикулярной ткани больных определяется ее множественная гнездная инфильтрация бласттрансформированными элементами и атипичными мононуклеарами [3]. Это проявляется возникновением целого ряда функциональных изменений в этих органах, с развитием мононуклеоз-ного гепатита и кардиомиопатии. Синдрому гепатита при ИМ посвящено значительное количество работ, однако до настоящего времени полное понимание регистрируемых биохимических и морфологический сдвигов в этом органе отсутствует. Известно, что состояние печени при этой патологии манифестируется уникальными энзимологическими сдвигами с обязательным превалированием «холестатической» пары (щелочная фосфатаза и гамма-глутамилтрансфераза) над «цитолитической» (АСТ + АЛТ), что не соответствует представлениям о банальном цитолизе и не находит клинико-функционального подтверждения.
В связи с этим представляет несомненный интерес прицельное исследование гепатобилиарной системы у больных инфекционным мононуклеозом детей с целью ранней диагностики осложнений и коррекции проводимой терапии.
ЦЕЛЬ РАБОТЫ
Комплексная оценка функционального состояния печени у детей в остром периоде инфекционного мононуклеоза по результатам клинических и лабораторно-инструментальных методов исследования.
МЕТОДИКА ИССЛЕДОВАНИЯ
Под нашим наблюдением находилось 82 ребенка в возрасте от 1 года до 15 лет, проходивших стационарное лечение в Волгоградской областной детской клинической инфекционной больнице № 1 с диагнозом инфекционный мононуклеоз. Всем больным проводилось полное клиническое и лабораторно-инструментальное обследование, включая общие анализы крови и мочи, биохимические тесты (АЛТ, АСТ, коэффициент де Ритиса, тимоловые пробы), ультразвуковое исследование (УЗИ). Верификацию возбудителя осуществляли с помощью серологических [иммуноферментный анализ (ИФА) крови на выявление специфических антител IgM и IgG) и молекулярно-генетических [полимеразная цепная реакция (ПЦР)] методов исследования.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Для изучения особенностей протекания ИМ в зависимости от возраста, все больные были распределены на группы: от 1 года до 3 лет, от 4 до 6, от 7 до 10 и от 11 до 15 лет (рис. 1).
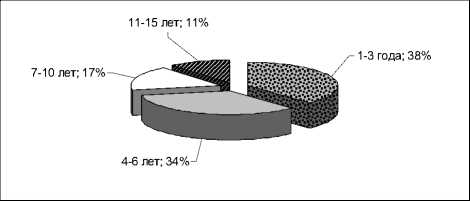
Рис. 1. Возрастная структура больных инфекционным мононуклеозом, %
Оценка полученных данных показала, что наиболее часто заболевание регистрировалось в млад- шей возрастной группе — от 1 года до 3 лет (38 %), дети дошкольного возраста составляли 34 %. Значительно реже ИМ выявляли в популяции школьников — 17 и 11 % от 7 до 10 и 11—15 лет соответственно.
Анализируя принадлежность детей к определенному полу, выявили, что мальчики, по сравнению с девочками, болели ИМ вдвое чаще (61 и 39 % зарегистрированных случаев).
Клиника ИМ была весьма разнообразной. Частота встречаемости отдельных симптомов в различные возрастные периоды представлена в табл. 1.
При анализе ее данных видно, что самым частым проявлением ИМ была лихорадка. Однако у детей дошкольного возраста она возникала остро, быстро достигала фебрильных цифр, сохранялась в течение (7,3 ± 0,7) дней. Тогда как у школьников заболевание чаще развивалось подостро, а выраженность и продолжительность температурной реакции были умеренными [37—38 °С, средняя длительность (3,4 ± 0,4) дня]. Симптомы интоксикации, такие как слабость, вялость, сонливость, снижение аппетита, в младшей возрастной группе, по сравнению со старшей, регистрировались вдвое реже (33,9 и 65,5 % соответственно).
ТАБЛИЦА 1
Частота встречаемости отдельных симптомов инфекционного мононуклеоза в зависимости от возраста больных, %
|
Симптом |
Встречаемость |
|||
|
1—3 года ( N = 27) |
4—6 лет ( N = 32) |
7—10 лет ( N = 14) |
11—15 лет ( N = 9) |
|
|
Интоксикация |
14,8 |
53,1 |
64,3 |
66,7 |
|
Лихорадка |
96,3 |
96,8 |
100 |
88,9 |
|
Тонзиллит |
77,8 |
96,8 |
100 |
100 |
|
Заложенность носа |
63,0 |
90,6 |
85,7 |
77,8 |
|
Лимфаденопатия |
55,6 |
78,1 |
85,7 |
88,9 |
|
Гепатомегалия |
74,0 |
87,5 |
71,4 |
66,7 |
|
Спленомегалия |
29,6 |
34,3 |
21,4 |
22,2 |
|
Желтуха |
3,7 |
0 |
0 |
11,1 |
|
Сыпь |
37,0 |
25,0 |
7,14 |
33,3 |
Клиника поражения лимфоидной ткани была более характерна для детей старше 6 лет. У них чаще выявляли аденоидит, шейный лимфаденит, тонзиллит, при этом у школьников от 7 до 15 лет в 100 % наблюдений диагносцировали активацию бактериальной флоры ротоглотки в виде лакунарной или пленчатой ангины. Высыпания на коже отмечались у 25,6 % детей в остром периоде мононуклеоза, при этом в 100 % случаев их появление было связано с введеним антибактериальных препаратов пенициллинового ряда. Симптомы гепато- и спленомегалии наиболее часто регистрировали в возрастной группе от 4 до 6 лет.
Несмотря на наличие типичной симптоматики, госпитализация в стационар в большинстве случаев происходила на 5—8-е сутки от начала развития заболевания. При поступлении ИМ диагностировался на основании клинических данных и специфических изменений в крови, основными из которых были лейкоцитоз (от 10,5 до 26 x 109 в 1 мкл), лимфоцитоз (до 65—80 %), нейтропения. Атипичные мононуклеары — гематологический маркер инфекции — наблюдали у 87 % больных. Их количество колебалось в широких пределах (от 3 до 68 %), составляя в среднем (14,4 ± 6,5) %. У 42,2 % наблюдаемых выявляли тромбоцитопению, у 24,5 % — гипохромную анемию.
У 34 человек (41,5 %) отмечали ускоренную скорость оседания эритроцитов (СОЭ), из них у 17 (52 %) ее значение превышало 25 мм/ч, составляя в среднем (18 ± 5,5) мм/ч. Это свидетельствовало о грубом повреждении форменных элементов крови и подтверждалось выраженной спленомегалией и появлением билирубина в моче. Образующиеся продукты разрушения гемоглобина еще больше увеличивали функциональную нагрузку на печень, связанную с детоксикацией, что у 14,8 % детей проявлялось в виде неконъюгиро-ванной гипербилирубинемии.
Эпштейн-Барр вирусная этиология мононуклеоза методом ПЦР или ИФА была подтверждена у 85 % заболевших. Обращала на себя внимание высокая частота встречаемости микст-ин-фекции, обусловленной ВЭБ и цитомегаловирусом одновременно (11 %). В 15 % возбудителя мононуклеоза определить не удалось (ИМ неуточ-ненный).
Диагноз острого гепатита ставился на основании клинических и лабораторных данных. Основными проявлениями вовлечения в патологический процесс печеночной ткани были гепатомегалия (75,2 %), снижение или отсутствие аппетита (82,9 %), боли в правом подреберье (28 %), субиктеричность склер или желтушность кожных покровов (1,2 %), структурные изменения при УЗИ (65 %) (рис. 2).
Было установлено, что в большинстве случаев (62,2 %) край печени выступал из-под реберной дуги на 1,5—2 см, в 12,2 % случаев — на 3—4 см и в 1,2 % — более чем на 4 см.
Лабораторно диагноз гепатита подтверждали повышением уровня печеночных ферментов, изменением коэффициента де Ритиса и тимоловой пробы. В табл. 2 приводятся основные биохимические показатели крови у участников исследования.
ТАБЛИЦА 2
Биохимические показатели крови детей, больных инфекционным мононуклеозом
|
Показатель |
Размах значений показателей (Ед, Ед/л) |
Среднее значение ( М ± m ) (Ед, Ед/л) |
Количество пациентов с измененными показателями |
|
|
абс. |
% |
|||
|
АСТ |
37,63—313,5 |
86,08 ± 0,30 |
32 |
76,8 |
|
АЛТ |
41,1—430,4 |
146,1 ± 0,7 |
22 |
52,4 |
|
Тимоловая проба |
7—19 |
9,06 ± 0,50 |
24 |
58,5 |
У здоровых лиц контрольной группы активность аминотрансаминаз была низкой и колебалась в пределах 5—40 Ед/л. Увеличение АСТ наблюдалось у 63 (76,8 %) из 82 больных, причем ее нарастание более чем в 2 раза было зарегистрировано у 49,3 % детей, в 3 раза — у 6,1 %, в 4 раза и более — у 17,2 % обследованных. Повышение уровня активности АЛТ выявлялось реже и было зафиксировано только у 43 детей (52,4 %), из них у 20 (24,4 %) уровень аланинаминотрансферазы повышался более чем в 2 раза, у 5 человек (6,1 %) — в три раза и у 17 (20,7 %) — более чем в 4 раза.
Анализ полученных данных показал, что нарастание тимоловой пробы отмечалось у 58,5 % обследованных. Это свидетельствовало о выраженных диспротеинемических процессах, происходящих в гепатоцитах, которые вероятно были связаны с появлением в крови дополнительных белковых фракций.
Данные по величине коэффициента де Ритиса у наблюдаемых больных представлены в табл. 3.
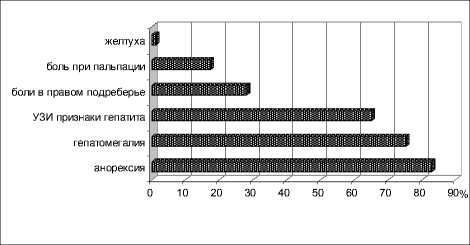
Рис. 2. Частота встречаемости симптомов поражения печени при ИМ, %
ТАБЛИЦА 3
Значения коэффициента де Ритиса у больных инфекционным мононуклеозом
|
Коэффициент де Ритиса (АСТ/АЛТ) |
Частота встречаемости |
|
|
абс. |
% |
|
|
Норма 1,33 ± 0,42 ЕД |
37 |
45 |
|
Больше 2 ЕД |
14 |
17 |
|
Меньше 1 ЕД |
31 |
38 |
Анализ полученных данных показал значительный разброс показателей коэффициента от 0,3 до 3,05. Поскольку ACT и АЛТ в наиболь-
шем количестве содержатся в клетках печени, сердца и, в меньшей степени, скелетных мышц, определение их уровня используют для диагностики болезней этих органов. В кардиомиоцитах содержание ACT значительно превышает АЛТ, а в гепатоцитах имеет место обратное соотношение, поэтому одновременное измерение активности обоих ферментов особенно информативно. При повреждении миокарда концентрация ACT в крови увеличивается в 8—10 раз, а АЛТ — в 1,5—2 раза.
Таким образом, полученные данные свидетельствовали не только о признаках поражения печени, но и о вовлечении в патологический процесс при ИМ сердечной мышцы, что было обнаружено у 13,3 % больных. Клинически это проявлялось появлением боли в области сердца, учащением или урежением пульса, систолическим шумом на верхушке больных. На электрокардиограмме у всех этих детей выявлялись неспецифические изменения в виде синусовой тахикардии, отклонения электрической оси сердца влево, нерезких нарушений внутрижелудочковой проводимости.
При тщательном изучении коэффициента де Ритиса стало возможным выделение биохимически двух типов цитолиза — «сердечного» с преобладанием АСТ и значением коэффициента де Ритиса больше 2 ЕД и «печеночного» с наибольшим увеличением АЛТ и снижением коэффициента де Ритиса ниже 1 ЕД.
Таким образом, многие исследователи, занимающиеся проблемой ИМ в педиатрии, считают гепатомегалию и повышение активности печеночно-клеточных ферментов в сыворотке крови обязательным компонентом клинической картины данного заболевания, а к осложнениям относят только желтушные формы гепатита. Однако, по нашим наблюдениям, степень гепато- и спленомегалии, а также уровень повышения печеночных аминотрансфераз во многом определяют тяжесть течения инфекционного мононуклеоза у детей. Анализ био- химических показателей выявил неполное соответствие лабораторных и клинических показателей (компенсированный вариант цитолиза), однако значительная вариативность биохимических изменений в общем соответствует клиническому, иммунологическому и гуморально-клеточному полиморфизму ИМ.
ЗАКЛЮЧЕНИЕ
Таким образом, проведенное исследование позволяет заключить, что:
-
1. Инфекционный мононуклеоз Эпштейн-Барр вирусной этиологии у детей в большинстве случаев протекает с вовлечением в патологический процесс паренхимы печени, что чаще всего сопровождается умеренным увеличением органа и возникновением биохимических сдвигов в крови.
-
2. Гепато- и спленомегалия наиболее часто развиваются у детей в преддошкольном возрасте (4—6 лет).
-
3. В остром периоде инфекционного мононуклеоза происходит сочетанное цитолитическое поражение и печени и миокарда, о чем свидетельствует значительное повышение активности печеночных аминотрансаминаз и вариабельность коэффициента де Ритиса.


