Комплексная оценка системного и локального иммунитета, факторов воспаления и клинических показателей у больных раком желудка
Автор: Хакимова Г.Г., Трякин А.А., Заботина Т.Н., Хакимова Ш.Г.
Журнал: Злокачественные опухоли @malignanttumors
Рубрика: Собственные исследования
Статья в выпуске: 4 т.10, 2020 года.
Бесплатный доступ
Цель. Изучить состояние системного иммунитета и локального иммунитета у больных аденокарциномой желудка. Материалы и методы. С 2017 по 2018 г. в ФГБУ НМИЦ онкологии им. Н.Н. Блохина 45 первичных больных с аденокарциномой желудка (25 пациентов имели I-III стадии, 20 - IV стадию) получили хирургическое лечение или химиотерапию, соответственно. Забор биологического материала (периферической крови, опухолевой ткани) осуществлялся перед лечением. Методом проточной цитометрии оценивали процентное содержание степени инфильтрации опухолевой ткани лимфоцитами (CD45 +CD14-TILs), число Т-клеток (CD3 +CD19-TILs), В-клеток (CD3-CD19 +TILs), NK-клеток (CD3-CD16+CD56+TILs), CD16 и CD8 эффекторных клеток и их цитотоксического потенциала (ЦТП) (CD16+Perforin +TILs; CD16ЦТПTILs), (CD8 + Perforin + TILs; CD8ЦТПTILs), регуляторных Т-клеток - NKT-клеток (CD3 + CD16 + CD56 + TILs), CD4 (CD4 +CD25 +CD127-TILs) и CD8 (CD8 +CD11b-CD28-TILs) регуляторных клеток и данные параметры системного иммунитета. Методом иммуногистохимии исследовались интратуморальные и стромальные CD4 +TILs, CD8 +TILs субпопуляции лимфоцитов, их соотношение (CD4 + / CD8 + TILs). Проведена оценка прогностической значимости иммунных клеток, факторов воспаления (нейтрофильно-лимфоцитарного индекса, тромбоцитарно-лимфоцитарного индекса) и клинических характеристик (возраст пациента, стадия заболевания, степень дифференцировки, тип по Lauren и статус MSI для общей выживаемости (ОВ) и выживаемости без прогрессирования (ВБП). Результаты. Фактором благоприятного прогноза в отношении ВБП у пациентов с локализованными и местно-распространенными формами рака желудка явилось повышение числа CD3 +CD19-TILs (ОР 0,865,95%ДИ 0,782- 0,957, р = 0,005), а неблагоприятного прогноза - повышение NK-клеток (ОР 1,382, 95%ДИ 1,087-1,758, р = 0,008). Отмечено негативное влияние увеличения содержания NK-клеток, уровня нейтрофилов в периферической крови на ОВ пациентов с метастатическим раком желудка (мРЖ) (ОР 1,42, 95% ДИ 1,06 -1,89, р = 0,017), (ОР 1,64, 95% ДИ 1,12-2,40, р = 0,011). Увеличение возраста больных, уровня нейтрофилов и тромбоцитов (ОР 1,106, 95%ДИ 1,002-1,199, р = 0,015; ОР 1,714, 95% ДИ 1,063-2,764, р = 0,027 и ОР 1,017, 95% ДИ 1,006-1,029, р = 0,003) снижают показатель ВБП у пациентов с мРЖ. Вывод. Показатели локального иммунитета, клеточного состава периферической крови, характеризующие системную воспалительную реакцию, и показатели системного иммунитета служат дополнительными прогностическими факторами при раке желудка.
Аденокарцинома желудка, клеточный иммунитет, локальный иммунитет, субпопуляция лимфоцитов, нейтрофильно-лимфоцитраный индекс, тромбоцитарно-лимфоцитарный индекс
Короткий адрес: https://sciup.org/140257648
IDR: 140257648 | DOI: 10.18027/2224-5057-2020-10-4-5-15
Comprehensive assessment of the systemic and local immunity, inflammatory factors and clinical indicators in patients with gastric cancer
Objective. To study the state of cellular immunity and local immunity in patients with gastric adenocarcinoma. Materials and methods. From 2017 to 2018 45 primary patients with gastric adenocarcinoma (25 - with stages I-III, 20 - with stage IV) received surgical / combined treatment or chemotherapy at the Blokhin Scientific Research Center of Oncology, respectively. Peripheral blood and tumor tissue were collected before starting treatment. The percentage of the degree of infiltration of tumor tissue by lymphocytes (CD45 + CD14-TILs) was assessed by flow cytometry: T-cells (CD3 + CD19-TILs), B-cells (CD3-CD19 + TILs), NK-cells (CD3-CD16 + CD56 + TILs), effector cells CD16 and CD8 and their cytotoxic potential (CD16 + Perforin + TILs, CD16CTPTILs), (CD8 + Perforin + TILs; CD8CTPTILs); subpopulations of regulatory T-cells - NKT-cells (CD3 + CD16 + CD56 + TILs), regulatory CD4-cells (CD4 + CD25 + CD127-TILs) and CD8 (CD8 + CD11b-CD28-TILs) and parameters of systemic immunity. Intratumoral and stromal subpopulations of CD4 + TILs, CD8 + TILs, CD4 + / CD8 + TILs ratios were studied by immunohistochemistry. Also, the cellular composition of peripheral blood was investigated. The prognostic significance of immune cells, inflammation factors (neutrophil-lymphocyte index, platelet-lymphocyte index) and clinical characteristics (patient»s age (both by years and by groups: up to 45 years, 46-60 years, over 60 years), disease stage, differentiation (G), Lauren type and MSI status were evaluated for overall survival (OS) and progression-free survival (PFS). Results. The factor of a favorable prognosis for PFS in patients with local and locally advanced forms of gastric cancer was an increase in the number of CD3 + CD19-TILs (HR0.865, 95 %CI 0.782-0.957, p = 0.005), and for poor prognosis - an increase in NK-cells; HR1.382, 95 %CI 1.087-1.758, p = 0.008. There was a negative effect of the relative content of NK-cells, an increase in the level of neutrophils in the peripheral blood on the OS of patients with metastatic GC (HR1.42, 95 %CI 1.06-1.89, p = 0.017 and HR1.64, 95 %CI 1.12-2.40, p = 0.011). At the same time, an increase in the age of patients, the level of neutrophils and platelets (HR1.106, 95 %CI 1.002-1.199, p = 0.015; HR1.714, 95 %CI 1.063-2.764, p = 0.027 and HR1.017, 95 %CI 1.006-1.029, p = 0.003) reduce PFS in patients with metastatic gastric cancer. Conclusion. Indicators of local immunity, the cellular composition of peripheral blood, characterizing the systemic inflammatory response, as well as indicators of systemic immunity can serve as additional prognostic factors in gastric cancer.
Текст научной статьи Комплексная оценка системного и локального иммунитета, факторов воспаления и клинических показателей у больных раком желудка
МАТЕРИАЛЫ И МЕТОДЫ
Лабораторные методы
Анализ показателей субпопуляций лимфоцитов периферической крови и опухолевой ткани осуществлялся методом проточной цитометрии в целях определения структуры иммунных клеток: степени инфильтрации опухолевой ткани лимфоцитами (CD45+CD14-TILs), число Т-клеток (CD3+CD19-TILs), В-клеток (CD3-CD19+TILs), NK-клеток (CD3-CD16+CD56+TILs), эффекторных клеток CD16 (CD16+Perforin +TILs), CD8 (CD8+Perforin +TILs)
и их цитотоксического потенциала — CD16ЦТПTILs и CD8ЦТПTILs, субпопуляций регуляторных Т-клеток — NKT-клеток (CD3+CD16+CD56+TILs), регуляторных CD4 (CD4+CD25+CD127-TILs) и CD8 (CD8+CD11b-CD28-TILs) клеток и данных показателей клеточного иммунитета. В целях определения пространственного распределения интратуморальных (iTILs) и стромальных (sTILs) субпопуляций лимфоцитов методом иммуногистохимии исследовались показатели субпопуляций CD4+TILs, CD8+TILs и соотношения CD4+/CD8+TILs. Для выявления прогностической ценности клинических маркеров воспаления был проведен расчет следующих соотношений (по результатам клинического анализа крови на этапе исходной оценки): 1) нейтрофильно-лимфоцитарный индекс (НЛИ); 2) тромбоцитарно-лимфоцитарный индекс (ТЛИ).
Проточно-цитометрический анализ
Структуру субпопуляций иммунокомпетентных клеток оценивали по связыванию с моноклональными антителами различной специфичности методом многопараметро-вого количественного анализа на проточном цитометре FACSCalibur (BD Biosciences). Для каждого образца анализировали не менее 500–5000 клеток в CD45+гейте. Использовали DotPlot-анализ цитограмм с коммерческим программным обеспечением BD CellQuest PRO software (BD Biosciences). Дальнейшую обработку FSC-файлов первичных цитометрических данных проводили с использованием программного пакета WinMDI, версия 2.8.
Иммуногистохимический анализ
На образцах из парафиновых тканей, фиксированных формалином, использовались следующие первичные моноклональные антитела: клон анти-CD4 113 (разведение 1:200; Sino Biological, BDA, Beijing, PR China) и клон анти-CD8SP16 (разведение 1:150; Thermo Scientific, Fremont, CA). Количество иммунных клеток определяли отдельно в интратуморальной и перитуморальной ткани. С помощью микроскопического исследования (×400; BX51; Olympus, Токио, Япония) каждое сечение оценивали на наличие иммунных клеток. Количество иммунных клеток в 10 полях накапливалось и затем усреднялось для расчета среднего числа для 1 компьютеризированного 400-кратно увеличенного микроскопического поля (0,1590 мм 2 /поле).
Статистическая обработка результатов
Статистическая обработка материала и расчеты показателей проведены с использованием статистического пакета программ Statistica for Windows v. 10 и SPSS v21. Достоверность различий между количественными показателями вычисляли по критерию t Стьюдента для нормально распределенных величин или по непараметрическим критериям Манна–Уитни и Вилкоксона. Для сравнения качественны × 2 параметров применяли точный критерий Фишера и χ2. Различия считали значимыми при p <0,05 (95% точности). Степень взаимосвязи параметров оценивали с помощью корреляционного анализа по Спирмену.
Статистическая обработка материала и расчеты показателей проведены с использованием статистического пакета лицензионных программ Statistica для Windows v. 10 (однофакторный анализ, корреляционный анализ по Спирмену, описательная статистика сравнения количественных показателей по Манну–Уитни, анализ Каплана–Майера) и SPSS v21 (ROC-кривые, многофакторный анализ). Количественные переменные отклонялись от нормального распределения (тест Колмогорова–Смирнова) и представлены медианой с указанием 25-го и 75-го квартилей. Категориальные переменные выражали в процентах и абсолютных значениях.
Статистическую значимость различий между количественными показателями вычисляли по t-критерию Стьюдента по непараметрическим критериям Манна–Уитни и Вилкоксона. Для сравнения качественных параметров применяли точный критерий Фишера и χ 2 . Различия считали значимыми при p <0,05 (допустимый уровень α-ошибки 5%). Степень взаимосвязи параметров оценивали с помощью корреляционного анализа по Спирмену. Определение границ с оптимальным соотношением чувствительности и специфичности выполняли методом построения ROC-кривой.
Основные оцениваемые параметры
Основными конечными точками в данном исследовании были ОВ и ВБП. ОВ определяли как время от момента постановки диагноза РЖ до момента смерти пациента от любой причины либо до даты последнего контакта с больным. ВБП определяли как время от начала лечения заболевания до времени регистрации роста имеющихся проявлений болезни либо появления новых метастатических очагов. Сравнение кривых выживаемости — с использованием log-rank-теста. Показатели выживаемости рассчитывали из реальных данных о длительности жизни каждого больного на момент завершения исследования с использованием методики Каплана–Мейера.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Характеристика пациентов
В исследование было включено 45 пациентов РЖ — 19 (42,2%) мужчин и 26 (57,8%) женщин. Возраст пациентов варьировал от 37 до 80 лет (средний возраст 60,9±10,9 года, медиана 62 года). В зависимости от разбиения пациентов на возрастные группы — до 45 лет, 46–60 лет и старше 60 лет — пациенты преимущественно относились к III группе (18 (72,0 %) и 9 (45%) к I и II группам, соответственно. Двадцать пять (55,6%) пациентов с локализованным РЖ получили на первом этапе хирургическое лечение (из них 16 (64%) пациентов получали адъювантную терапию) и 20 (44,4%) пациентов с IV стадией получили химиотерапию (II группа) в ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» в 2017–2018 гг. Среднее время наблюдения за больными составило 16,4±6,2 мес. (от 0,7 до 23,6 мес, медиана 18,5 мес). В I и II группах, по гистологическому строению опухоль была преимущественно низкодифференцированной (56% и 60%) и представлена кишечным типом Lauren (64% и 60%). В хирургической группе у 2 пациентов (4%) имел место высокий уровень MSI.
Исследование клеточного иммунитета в периферической крови
Полученные результаты представлены в табл. 1.
|
Показатели клеточного иммунитета в крови |
Хирургическая группа (I) (n= 25) |
Химиотерапевтическая группа (II) (n= 20) p |
P |
||
|
медиана |
квартили |
медиана |
квартили |
||
|
CD3 +CD19 - |
74,3 |
71,4–84,7 |
72,5 |
64,2–81,8 |
0,560 |
|
CD3-CD19 + |
1,6 |
1,3–2,2 |
1,0 |
0,6–1,5 |
0,017 |
|
CD3-CD16 +CD56 + |
11,8 |
7,3–25,0 |
21,3 |
9,4–30,4 |
0,140 |
|
CD3 +CD4 + |
39,7 |
29,6–45,5 |
37,3 |
32,0–49,1 |
0,828 |
|
CD3 +CD8 + |
32,8 |
23,0–41,2 |
24,7 |
20,5–33,6 |
0,074 |
|
CD16 +Perforin+ |
12,1 |
8,5–18,7 |
19,1 |
14,6–27,2 |
0,016 |
|
CD16ЦТП |
66,7 |
42,5–75,5 |
81,9 |
63,0–90,3 |
0,010 |
|
CD8 +Perforin+ |
19,0 |
14,6–25,3 |
23,5 |
12,8–27,3 |
0,515 |
|
CD8ЦТП |
55,6 |
42,9–66,3 |
64,3 |
52,0–72,7 |
0,084 |
|
CD3 +CD16 +CD56 + |
15,9 |
8,7–25,1 |
11,1 |
8,7–18,4 |
0,167 |
|
CD4 +CD25 +CD127 - |
7,7 |
6,2–9,1 |
6,9 |
5,4–8,4 |
0,134 |
|
CD8 +CD11b-CD28 - |
9,5 |
6,2–13,7 |
11,3 |
7,7–13,2 |
0,457 |
Исследование клеточного состава опухолевой ткани методом проточной цитометрии
Полученные результаты представлены в табл. 2.
Подгрупповой анализ опухоль-инфильтрирующих лимфоцитов (TILs) у 45 пациентов РЖ показал, что медиана процентного содержания TILs (CD45+CD14-TILs) достоверно выше у пациентов с I–III стадиями заболевания по сравнению с мРЖ — 6,8% против 3,4% (р =0,001). Напротив, медиана процентного содержания NK-клеток (CD3-CD16+CD56+TILs) повышается по мере увеличения стадии заболевания с 3,2% в I группе до 6,9% во II группе (р =0,019). Медиана процентного содержания эффекторных CD16 (CD16+Perforin +TILs)
у пациентов мРЖ достоверно выше по сравнению с пациентами с локализованными формами РЖ 4,3–0,5%, (р =0,002). Схожая закономерность выявлена и для клеток-эффекторов CD8 (CD8+Perforin + TILs) и CD8ЦТП, составив 7,7–1,8% (р =0,002) и 16,7–4,6% (р =0,034), соответственно. Высокое содержание NKT-клеток (CD3+CD16+CD56+TILs) отмечено у больных мРЖ по сравнению с I–III стадиями заболевания (11,2% и 5,1%, р =0,002).
Исследование клеточного состава опухолевой ткани методом иммуногистохимии
Полученные результаты представлены в табл. 3.
При проведении подгруппового анализа субпопуляций лимфоцитов CD4+TILs, CD8+TILs, соотношения CD4+/CD8+TILs методом иммуногистохимии выявлено, что число стромальных TILs статистически значимо выше в I группе по сравнению со II, у пациентов которой данные субпопуляции sTILs не встречались (медианы 21,9 про-
|
Показатели клеточного иммунитета в ткани |
Хирургическая группа (I) (n= 25) |
Химиотерапевтическая группа (II) (n= 20) |
p |
|||
|
Медиана |
Квартили |
Медиана |
Квартили |
|||
|
CD4+ TILs (кл/п. зр.) |
CD4 +TILs |
22,2 |
10,5–38,5 |
0,4 |
0–1,1 |
0,001 |
|
CD4 +iTILs |
1,1 |
0,4–7,4 |
0,2 |
0–1,1 |
0,021 |
|
|
CD4 +sTILs |
21,9 |
7,7–26,5 |
0 |
0–0 |
0,003 |
|
|
CD8+ TILs (кл/п. зр.) |
CD8 +TILs |
53,5 |
39,1–106,9 |
3,0 |
0–9,0 |
0,002 |
|
CD8 +iTILs |
24,1 |
4,9–37,3 |
3,0 |
0–9,0 |
0,0027 |
|
|
CD8 +sTILs |
38,0 |
11,7–54,9 |
0 |
0–0 |
0,004 |
|
|
CD4+/CD8+ TILs |
CD4+/CD8+TILs |
0,35 |
0,19–0,54 |
0,04 |
0–0,32 |
0,001 |
|
CD4+/CD8+iTILs |
0,06 |
0,007–0,59 |
0,04 |
0–0,27 |
0,157 |
|
|
CD4+/CD8+sTILs |
0,48 |
0,20–0,61 |
0 |
0–0 |
0,002 |
|
Исследование показателей клинических маркеров воспаления
Полученные результаты представлены в табл. 4.
За время наблюдения с медианой 18,5 (15,2–20,4) месяцев от прогрессирования основного заболевания умерли 3 (12%) из 25 больных I группы и 10 (50%) из 20 пациентов II группы (р =0,007). Прогрессирование заболевания зарегистрировано у 29 (62,2%) пациентов: у 20 (100%) во II группе и у 9 (36%) в 1-й. В I группе 1-годичная ОВ составила 92,0 ± 5,4%, во II-й — 70,0 ± 10,2%; 1-годичная ВБП — 64,0 ± 9,6% и 10,0 ± 6,7%, соответственно.
Для определения независимых прогностических признаков, влияющих на показатели ВБП и ОВ, выполнен последовательный регрессионный анализ Кокса. В него были включены показатели системного и локального иммунитета, а также показатели системного воспаления, определенные методом проточной цитометрии и иммуногистохимии.
Для оценки прогностической ценности индексов на выживаемость, мы использовали:
— НЛИ <1,43 — низкий, НЛИ =1,43–3,05 — нормальный и НЛИ >3,05 — высокий уровень;
— ТЛИ <111,6 — низкий, ТЛИ = 111,6–208,7 — нормальный и ТЛИ >208,7 — высокий уровень.
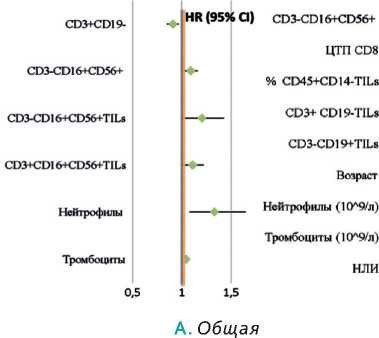
По данным однофакторного анализа (ОФА) для ОВ I группы достоверно значимыми оказались CD3+TILs (относительный риск (ОР) 0,894; 95% доверительный интервал (ДИ) 0,813–0,983; р =0,021), CD3+CD8+TILs (ОР 0,782; 95%ДИ0,631–0,970; р =0,026) и CD8+CD11b-CD28-TILs (ОР 0,935; 95%ДИ0,885–0,989; р =0,018), соответственно (рис. 1).
Для ВБП больных I группы достоверно значимыми оказались CD3+TILs (ОР 0,915, 95%ДИ0,862–0,971, р =0,003), CD3-CD16+CD56+TILs (ОР 1,195; 95%ДИ 1,042–1,369; р =0,011), ТЛИ по диапазонам (ОР 0,21; 95%ДИ 0,06–0,72; р =0,013), CD4+/CD8+iTILs (ОР 3,26; 95%ДИ 1,09–9,78; р =0,035), соответственно (рис. 1, 2).
По данным однофакторного анализа для ОВ II группы достоверно значимыми оказались уровни нейтрофилов (ОР 1,33; 95%ДИ 1,08–1,65; р =0,008), тромбоцитов (ОР 1,01; 95%ДИ 1,00–1,02; р =0,006), CD3+CD19- (ОР 0,91; 95%ДИ 0,085–0,97; р =0,007) и CD3-CD16+CD56+ (ОР 1,09; 95%ДИ 1,02–1,16; р =0,007) периферической крови, а также CD3-CD16+CD56+TILs (ОР 1,202; 95%ДИ 1,011–1,429;
СПЗ+TILs
CD3+CD8+TILS
CD8-KD1 1Ь-CD28-TILS

А. Общая выживаемость
CD3+TlLs
CD4+/CD8+iTILs
ТЛИ по диапозонам
CD3-CD16+CD56+TILS

Б. Выживаемость без прогрессирования
Рисунок 1. Величина рисков, влияющих на ОВ и ВБП у больных I группы.
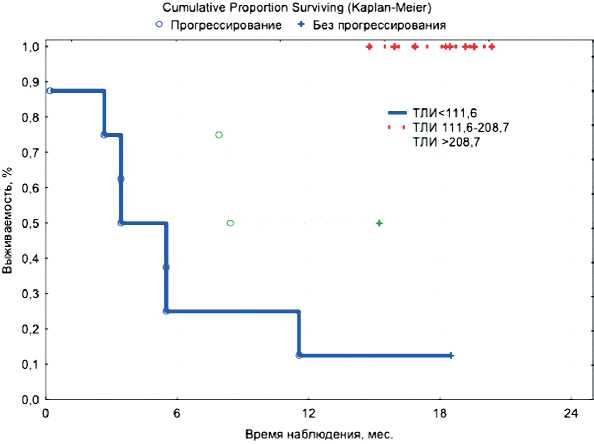
Рисунок 2. Влияние тромбоцитарно-лимфоцитарного индекса на ВБП у больных I группы.
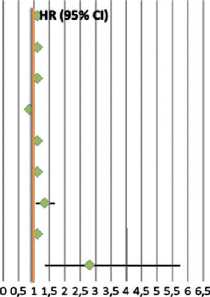
р =0,037) и CD3+CD16+CD56+TILs (ОР 1,112; 95%ДИ 1,012– 1,221; р =0,027) опухолевой ткани (рис. 3).
Для ВБП II группы достоверно значимыми оказались возраст пациентов (ОР 1,06; 95%ДИ 1,01–1,12; р =0,012), уровень нейтрофилов (ОР 1,34; 95%ДИ 1,07–1,67; р =0,010), тромбоцитов (ОР 1,01; 95%ДИ 1,01–1,02; р =0,0006), НЛИ (ОР 2,80; 95%ДИ 1,36–5,75; р =0,005), CD3-CD16+CD56+ (ОР 1,05; 95%ДИ 1,01–1,10; р =0,023) и ЦТПCD16 (ОР 1,06; 95%ДИ 1,01–1,11; р =0,018) периферической крови, а также CD45+CD14-TILs (ОР 1,003; 95%ДИ 1,000–1,006; р =0,041), CD3+CD19-TILs (ОР 0,952; 95%ДИ 0,908–0,998; р =0,041), CD3-CD19+TILs (ОР 1,058; 95%ДИ 1,001–1,117; р =0,045) опухолевой ткани (рис. 3–6).
Выполнение многофакторного регрессионного анализа по Коксу для ОВ I группы не позволило построить значимую математическую модель с независимыми факторами. Однако многофакторный регрессионный анализ по Коксу
выживаемость
Рисунок 3. Величина рисков, влияющих на ОВ и ВБП у больных II группы.
Б. Выживаемость без прогрессирования
для ВБП показал, что увеличение относительного содержания Т-клеток (CD3+CD19-TILs) является благоприятным фактором прогноза у больных I группы (ОР 0,865, 95% ДИ 0,782–0,957, р =0,005). Напротив, повышение NK-клеток (CD3-CD16+CD56+TILs) ухудшает показатель ВБП (ОР 1,382, 95% ДИ 1,087–1,758, р =0,008).
Многофакторный регрессионный анализ по Коксу для ОВ II группы показал, что увеличение уровня нейтрофилов в периферической крови (ОР 1,64, 95% ДИ 1,12–2,40, р =0,011), а также увеличение инфильтрации опухолевой ткани NK-клетками (CD3-CD16+CD56+TILs) (ОР 1,42, 95%ДИ 1,06–1,89, р =0,017) являются факторами неблагоприятного прогноза для ОВ у больных мРЖ.
Многофакторный регрессионный анализ по Коксу для ВБП II группы продемонстрировал, что увеличение возраста (ОР 1,106, 95%ДИ 1,020–1,199, р =0,015), уровня нейтрофилов (ОР 1,714, 95%ДИ 1,063–2,764, р =0,027) и тромбоцитов (ОР 1,017, 95%ДИ 1,006–1,029, р =0,003) ухудшают показатель выживаемости без прогрессирования у больных мРЖ.
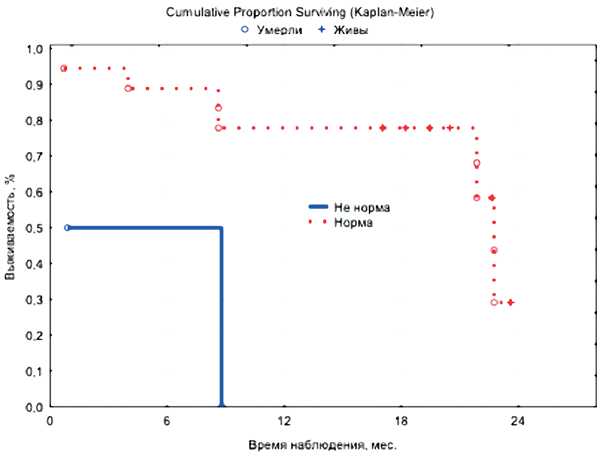
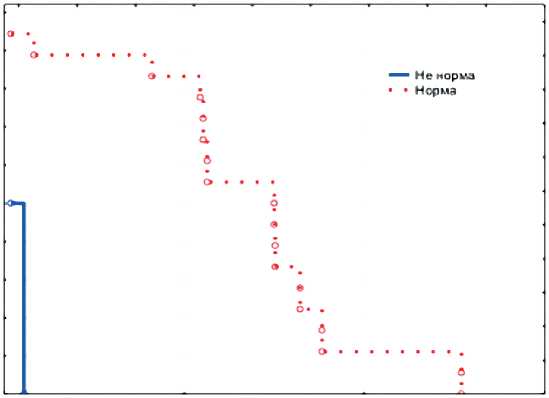
Рисунок 4. Влияние уровня нейтрофилов (норма/не норма) на показатели выживаемости: А — ОВ; Б — ВБП у больных II группы
0,0
Cum^a’w Proportion SurvMng (Kaplan-Meter) о Прогрессирование ♦ Без прогрессмроавамия
VO
0.9
0.8
0.7
0.4
0.3
0.2
0.1
£ 0.6
Время наРлодемя, мае
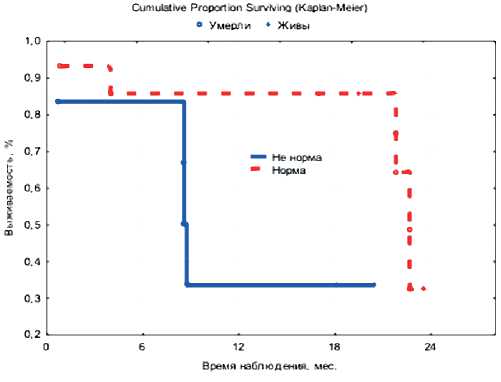
Рисунок 5. Влияние уровня тромбоцитов (норма/не норма) на показатели выживаемости: А — ОВ; Б — ВБП у больных II группы
uumuiaiive иоролюп surviving (карап-ме-ег) о Прогрессиревание ♦ Без прогрессирования
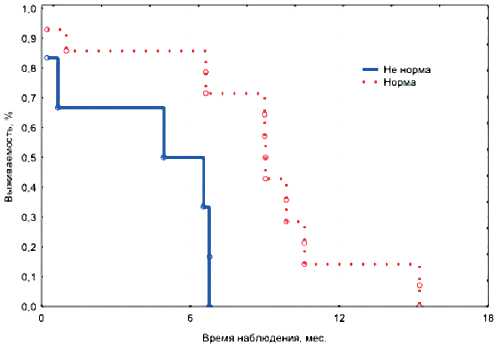
ОБСУЖДЕНИЕ
Развитие злокачественной неоплазии является сложным процессом, зависящим от взаимодействия отдельных клеток в опухоли, микроокружения и иммунной системы, которые могут как стимулировать, так и подавлять рост и инвазию опухоли [12]. Результаты данного исследования, где содержание Т-клеток является фактором благоприятного прогноза для ОВ больных мРЖ, а увеличение NK-клеток ухудшает показатели ОВ и ВБП у больных мРЖ согласуются с исследованием Bass et al. [13]. Исследование сопряженности 2-х групп (Т-клеток и NK-клеток) 152 образцов периферической крови больных РЖ показало, что у пациентов группы Т-клеток в сравнении с группой NK-клеток значимо чаще наблюдается инвазия опухоли в пределах слизистой (Т1) — 32,6% против 14,3% (р =0,03) — и чаще диагностируется I стадия заболевания:
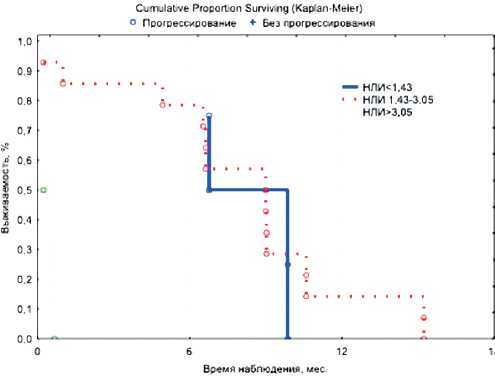
Рисунок 6. Влияние нейтрофильно-лимфоцитарного индекса на ВБП у больных II группы.
36,8% против 19%, (р =0,01). У пациентов группы NK-клеток чаще наблюдаются метастазы в лимфатические узлы второго порядка — 38% против 17,6% (р = 0,02) — и отдаленные метастазы (19,5% против 4%, р =0,03) в сравнении с противоположной группой [13]. С одной стороны, приведенные выше данные позволяют предположить, что существуют процессы взаиморегуляции между указанными направлениями дифференцировки предшественников Т-и NK-клеток. Возможно, подобный баланс является одним из механизмов адаптации при развитии стресс-реакции. С другой стороны, такая сопряженность может говорить об обратном: указанные клетки близки по происхождению, но их лимфопоэз идет независимо, поэтому факторы, вызывающие угнетение Т-клеток, не влияют на NK-клетки, которых продуцируется «нормальное» количество, и их становится «относительно» больше (и наоборот).
Полученные нами результаты свидетельствуют о возможности использования показателей клеточного иммунитета опухолевой ткани, системного иммунитета и воспалительного ответа у больных РЖ в качестве дополнительных прогностических маркеров оценки ВБП и ОВ.
Список литературы Комплексная оценка системного и локального иммунитета, факторов воспаления и клинических показателей у больных раком желудка
- Бережная Н. М. Взаимодействие клеток системы иммунитета с другими компонентами микроокружения. Онкология. 2009; 1 (2): 86–93.
- Mantovani A. et al. Tumor immunity: effector response to tumor and role of the microenvironment. Lancet 2008; 371 (9614): 771–83.
- Тупицын Н. Н. Иммунофенотип рака молочной железы. В кн.: Рак молочной железы. Под ред. Н. Е. Кушлинского, С. М. Портного, К. П. Лактионова. М.: Издательство РАМН, 2005; с. 174–97.
- Balch C., Riley L., Bae T. et al. Patterns of human tumor infiltrating lymphocytes in 120 human cancers. Arch Surg 1990; 125 (2): 200–5.
- Galon J., Pages F. et al. Cancer classification using the immunoscore: a worldwide task force. J Transl Med 2012; 10: 205.
- Zamarron B. F., Chen W. Dual roles of immune cells and their factors in cancer development and progression. Int J Biol Sci. 2011; 7 (5): 651–658.
- Ruffell B., DeNardo D. G., Affara N. I. et al. Lymphocytes in cancer development: polarization towards protumor immunity. Cytokine Growth Factor Rev. 2010; 21: 3–10.
- Shen Z. Zhou S., Wang Y. et al. Higher intratumoral infiltrated Foxp3 + Treg numbers and Foxp3 + / C8 + ratio are associated with adverse prognosis in resectable gastric cancer. J Cancer Res Clin. Oncol. 2010; 136:1585–1595.
- Mori M., Shuto K., Kosugi C. et al. An increase in the neutrophil to lymphocyte ratio during adjuvant chemotherapy indicates a poor prognosis in patients with stage II or III gastric cancer. BMC Cancer. 2018;18 (1):1261.
- Passardi A., Scarpi E., Cavanna L. et al. Inflammatory indexes as predictors of prognosis and bevacizumab efficacy in patients with metastatic colorectal cancer. Oncotarget 2016;7 (22):33210–9. DOI: 10.18632 / oncotarget. 8901.
- Gunaldi M., Goksu S., Erdem D. et al. Prognostic impact of platelet / lymphocyte and neutrophil / lymphocyte ratios in patients with gastric cancer: a multicenter study. Int J Clin Exp Med. 2015;8 (4):5937–42.
- Zheng X., Song X., Shao Y. et al. Prognostic role of tumor-infiltrating lymphocytes in gastric cancer: A meta-analysis. Oncotarget. 2017; 8. 10.18632 / oncotarget. 18065.
- Cancer Genome Atlas Research N. Comprehensive molecular characterization of gastric adenocarcinoma. Nature.2014; 513: 202–209.
- Müller P., Rothschild S. I., Arnold W. et al. Metastatic spread in patients with non-small cell lung cancer is associated with a reduced density of tumor-infiltrating T cells. Cancer Immunol Immunother 2016; 65: 1–1.
- Kollmann D., Ignatova D., Jedamzik J. et al. Expression of programmed cell death protein 1 by tumor-infiltrating lymphocytes and tumor cells is associated with advanced tumor stage in patients with esophageal adenocarcinoma. Ann Surg Oncol 2017; 24: 2698–706.
- Huszno J., Nożyńska E. Z., Lange D. et al. The association of tumor lymphocyte infiltration with clinicopathological factors and survival in breast cancer. Pol J Pathol 2017; 68: 26–32.
- Lu J., Xu Y., Wu Y. et al. Tumor-infiltrating CD8 + T cells combined with tumor-associated CD68 + macrophages predict postoperative prognosis and adjuvant chemotherapy benefit in resected gastric cancer. BMC Cancer 2019; 920 (19).
- Ebihara T., Sakai N., Koyama S. Suppression by sorted CD8 + CD11b-cells from T-cell growth factor-activated peripheral blood lymphocytes on cytolytic activity against tumor in patients with gastric carcinoma. Eur J of Cancer 1991; 27 (12): 1654–7 / 19. Hou J., Yu Z., Xiang R. et al. Correlation between infiltration of FOXP3 + regulatory T cells and expression of B7‑H1 in the tumor tissues of gastric cancer. Exp Molecular Pathol 2014; 96 (3): 284–91.
- Yuan X. L., Chen L., Li M-X. et al. Elevated expression of Foxp3 in tumor-infiltrating Treg cells suppresses T-cell proliferation and contributes to gastric cancer progression in a COX - 2‑dependent manner. Clin Immunol 2010; 134 (3): 277–88.
- Peng L. S., Mao F. Y., Zhao Y. L. et al. Altered phenotypic and functional characteristics of CD3 + CD56 + NKT-like cells in human gastric cancer. Oncotarget 2016; 7 (34): 55222–30. DOI: 10.18632 / oncotarget. 10484
- Takeuchi H., Maehara Y., Tokunaga E. et al. Prognostic Significance of Natural Killer Cell Activity in Patients With Gastric Carcinoma: A Multivariate Analysis. Am J Gastroenterol 2001; 96 (2): 574–8.


