Комплексное лечение больного высокоагрессивной формой немелкоклеточного рака легкого с метастазами в желудочно-кишечный тракт
Автор: Коржук М.С., Суров Д.А., Новикова М.В., Демко А.Е., Хомутова Е.Ю., Еселевич Р.В., Андабеков Т.Т., Балюра О.В., Дымников Д.А., Резина А.И.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 1 т.17, 2022 года.
Бесплатный доступ
Представлено клиническое наблюдение больного немелкоклеточным раком левого легкого III В стадии (НМРЛ). Диагноз установлен в 2018 г. В 2018-2020 гг. пациент получил комплексное лечение, включавшее проведение иммунотерапии пембролизумабом, оперативное лечение в объеме расширенной нижнедолевой лобэктомии с лимфаденэктомией, стереотаксическую лучевую терапию. Достигнута стабилизация процесса. В 2021 г., несмотря на проводимое комплексное лечение, выявлено прогрессирование высокозлокачественного (PD-1L позитивная реакция в 90% опухолевых клеток) НМРЛ-метастазы в тощую кишку и ее брыжейку. В июле 2021 г. проведено хирургическое лечение по поводу гастроинтестинальных метастазов, предположительно осложненных некрозом и кровотечением. При установлении показаний приняты во внимание высокий риск вероятности этих предположений. В техническом исполнении оперативного вмешательства применены приемы эмбриональнообоснованной хирургии. В послеоперационном периоде использована методика ускоренной реабилитации пациента с выпиской на 8-е сутки. При гистологическом исследовании удаленных тканей подтверждены метастазы рака легкого с некрозом. Достигнутые, несмотря на объективные трудности, результаты расценены как благоприятные.
Немелкоклеточный рак легкого, комплексное лечение, метастазирование рака легкого, гастроинтестинальные метастазы, иммунотерапия, pd-l1, оперативное лечение
Короткий адрес: https://sciup.org/140293873
IDR: 140293873
Complex treatment of patient suffering high-grade non-small cell lung cancer with metastases in gastrointestinal tract
A clinical observation of a patient with stage IIIB of non-small cell carcinoma of the left lung (NSCLC) is presented. The diagnosis was established in 2018. In 2018-2020, the patient received complex treatment, which included immunotherapy with pembrolizumab, surgical treatment in the amount of extended lower lobectomy with lymphadenectomy, and stereotaxic radiation therapy. Process stabilization has been achieved. In 2021, despite the ongoing complex treatment, progression of high-grade (PD-1L positive reaction in 90% of tumor cells) NSCLC was revealed - metastases to the jejunum and its mesentery. In July 2021, surgical treatment was performed for gastrointestinal metastases complicated by necrosis and bleeding. The indications, surgical technique and its results are discussed in detail.
Текст научной статьи Комплексное лечение больного высокоагрессивной формой немелкоклеточного рака легкого с метастазами в желудочно-кишечный тракт
Рак легкого лидирует в структуре заболеваемости и смертности взрослого населения в мире и представляет значимую медицинскую и социальную проблему, занимая первое место среди причин смерти онкологических больных в России [3].
Сообщается, что примерно у 30–40% пациентов с НМРЛ и у 60% мелкоклеточным раком легкого (МРЛ) на момент постановки диагноза выявляются отдаленные метастазы.
Наиболее частыми локализациями отдаленных метастазов НМРЛ являются головной мозг (14,7%), кости (22%) и легкие (10%), а в 25% случаев метастазы имеют множественный характер [4]. Метастазы НМРЛ в органы желудочнокишечного тракта встречаются довольно редко и, как правило, на поздних стадиях заболевания. Данные литературы

свидетельствуют, что частота симптом-ных гастроинтестинальных метастазов НМРЛ составляет 1,8%, в тоже время их встречаемость при вскрытии умерших от НМРЛ больных оказалась значительно выше — от 4,7% до 14% [5; 6]. Данное обстоятельство связано в первую очередь с отсутствием специфических симптомов метастазирования НМРЛ в органы желудочно-кишечного тракта.
Li J., Zhu H., Sun L., Xu W. (2019) сообщают, что в 64 документированных случаях 59 пациентов имели определенные клинические проявления, из которых у 22 (37,3%) была перфорация, у 19 (32,2%) непроходимость, у 10 (16,9%) кровотечение и у 8 (13,6%) инвагинация [4]. В 50,9% наблюдений выявлены метастазы в тощей кишке, в 33,3% в подвздошной и у 15,8% больных в двенадцатиперстной кишке. Наиболее вероятными путями гастроинтестинального метастазирования являются гематогенный через спинномозговые вены и лимфогенный — из средостения через лимфатические коллекторы забрюшинного пространства и брыжейки тонкой кишки [6].
В настоящее время стандартные подходы к лечению больных НМРЛ распространенных стадий (RUSSCO, AОР, ESMO, NCCN) не дают значимого улучшения общей и безрецидивной выживаемости, что обусловливает необходимость разработки новых терапевтических подходов, в том числе таких, как таргетная и иммунотерапия [9–11].
В ряде клинических испытаний была показана многообещающая клинически значимая активность моноклональных антител к PD-1 и PD-L1(ниво-лумаба, пембролизумаба, атезолизумаба) у больных распространенным НМРЛ. В связи с этим стала очевидной необходимость скрининга с целью отбора пациентов с высокой экспрессией PD-1/PD-L1, у которых следует ожидать значительной терапевтической эффективности применения моноклональных антител [8].
В результате прогресса современной химио- и иммунотерапии появились пациенты со стабилизацией первичного очага, но с прогрессией отдаленных метастазов. Эта группа является субстратом острой к дискуссии по вопросам показаний и противопоказаний к циторедуктивным операциям [12]. Один из таких случаев мы предлагаем для обсуждения.
Пациент К., 67 лет, европиоид-ной расы 06.07.2021 госпитализирован в клинику военно-морской хирургии Военно-медицинской академии им. С.М. Кирова.
Из анамнеза известно, что в декабре 2017 г. появились жалобы на кровохарканье. При СКТ обнаружено объемное образование в нижней доле левого легкого. В начале 2018 года пациент обратился в онкологическую клинику AV-Medical-Group.
01.06.2018 при ПЭТ-КТ в РНЦРХ им. А.М. Гранова выявлено накопление РФП с метаболической активностью в нижней доле левого легкого и поражение медиастинальных лимфатических узлов. 12.06.2018 г. выполнена ФБС с трансбронхиальной биопсией лимфатических узлов в НИИ Фтизиопульмонологии. Гистологическое и иммуногистохимическое (ИГХ) исследование (№24586) — аденокарцинома легкого солидного типа, Grad 3. PD-1L в 90% опухолевых клеток, без нарушения репарации ДНК. В результате установлен диагноз: Рак нижней доли левого легкого с T4N3M0 IIIB ст.
Учитывая иммунологические особенности опухоли (PD-1L в 90% опухолевых клеток) и связанный с ними неблагоприятный прогноз, пациенту первым этапом лечения была назначена иммунотерапия (Pembrolizumab «Keytr-uda»), которая проводилась с 06.2018 по 04.2019 гг. Лечение переносил хорошо, побочных реакций отмечено не было. На фоне проводимой терапии был получен выраженный ответ, в связи с чем принято решение о возможности проведения оперативного лечения.23.04.2019 г. выполнена нижняя левосторонняя расширенная лобэктомия, лимфаденэктомия. В результате гистологического исследования в легочной ткани и лимфатических узлах опухолевого роста не обнаружено. Констатирована стабилизация опухолевого процесса.
Однако через 8 месяцев при контрольной ПЭТ/КТ в верхней доле левого легкого выявлен метастаз НМРЛ (PD-1L позитивная реакция в 90% опухолевых клеток). Возобновлена иммунотерапия, проводившаяся с 12.2019 по 06.2020 гг. и обеспечившая полный регресс опухоли. Время до прогрессирования опухоли составило 4 месяца.
В октябре 2020 г. вновь выявлен метастаз в верхней доле левого легкого и ло-корегионарный рецидив опухоли в культе нижнедолевого бронха, в связи с чем в ноябре 2020 г. проведена стереотаксическая лучевая терапия (СОД 48 ГР., РОД 12Гр) и достиг нута стабилизация опухолевого процесса. Время до прогрессирования опухоли составило 6 месяцев.
В мае 2021 г. пациент стал отмечать слабость, периодическое появление сту- ла черного цвета. 02.06.2021 выполнена ПЭТ-КТ, которая не выявила признаков местного и регионарного распространения опухоли, но позволила обнаружить метаболически активные образования в тонкой кишке и в ее брыжейке.
С 09.06.2021 по 16.06.2021 гг. больной находился на стационарном лечении в многопрофильном стационаре скорой помощи в связи с тяжелой анемией (гемоглобин 67 г/л) и подозрением на желудочно-кишечное кровотечение. В результате обследования (ФГДС, ФКС) источник кровотечения выявлен не был. Анемия корректирована гемотрансфузией (гемоглобин 105 г/л). Метаболически активные очаги, выявленные при контрольной ПЭТ-КТ, были расценены как проявление метахронного метастазирования НМРЛ, а процесс в тонкой кишке резектабельным с возможностью выполнения R0-резекции. Учитывая развитие жизнеугрожающих осложнений в виде некроза метастаза НМРЛ и кишечного кровотечения, а также высокий риск нарушений тонкокишечной проходимости и перфорации тонкой кишки с развитием перитонита, больной был подготовлен к проведению хирургического этапа комбинированного лечения.
Состояние больного при поступлении в клинику военно-морской хирургии удовлетворительное. После проведения предоперационной подготовки 09.07.2021 г. выполнена лапаротомия. При ревизии в 20 см от связки Трейт-ца выявлена опухоль тонкой кишки 2,5 x 2 см, с признаками некроза. В брыжейке пораженной петли тощей кишки на фоне выраженной лимфоваскулярной инфильтрации обнаружен опухолевый узел 4,0 x 3,5 см также с признаками некроза и распада (Рис. 1).
Другой патологии в брюшной полости не обнаружено. Выполнен маневр Каттеля-Брааша, в границах фасции слияния мобилизован корень брыжейки тонкой кишки и осуществлен широкий доступ к нижней горизонтальной и восходящей ветвям двенадцатиперстной кишки. Связка Трейтца пересечена, мобилизован дуоденоеюнальный переход. Локализация опухолевого узла в брыжейке проксимального отдела тощей кишки, особенности его взаимоотношения с первой еюнальной артерией и ее ветвями потребовали перевязки последних. В связи с закономерно возникшими ишемическими изменениями тощей и дистальных отделов двенадцатиперстной кишки выполнена резекция пораженного сегмента тощей кишки с клиренсом 20 см
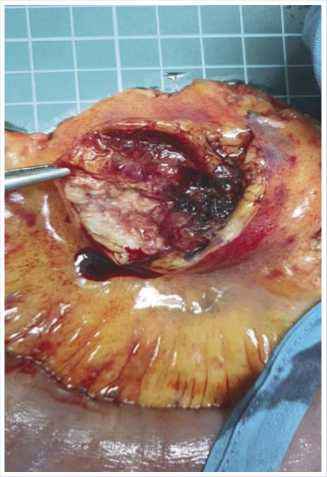
Рис. 1. Макропрепарат. Метастаз немелкоклеточного рака легкого в лимфатическом узле брыжейки тощей кишки, некроз метастаза.
в оральном и аборальном направлениях (Рис. 2).
Сформирован дуодено-еюноана-стомоз бок-в-бок, за который установлен термолабильный зонд для ранней нутритивной поддержки и энтеральной терапии.
В послеоперационном периоде реализована программа быстрой реабилитации пациента, которая обеспечила условия для его выписки в удовлетворительном состоянии на восьмые сутки.
При гистологическом исследовании удаленного препарата выявлено разрастание низкодифференцированного рака солидного строения с повышенной пролиферативной активностью. Иммуногистохимическая реакция позитивная: TTF1; негативная: Synaptophysin, Chromogranin, CD56, CK7, CK5/8, Ki-67 85%. PD-L1: TPS = 95. Морфологическая картина и иммунофенотип соответствуют метастазу рака легкого.
Обсуждение
Тактические подходы к диагностике и лечению больных распространенным раком легкого до сих пор остаются предметом дискуссий. Данное клиническое наблюдение позволяет сделать ряд заключений.
Во-первых, рутинное применение стандартных методов лучевой диагностики (СКТ с внутривенным контрастированием) в рамках контрольных обследова-
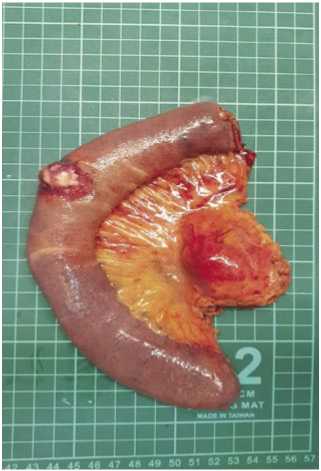
Рис. 2.
Макропрепарат. 1 — метастаз немелкоклеточного рака легкого в стенке тощей кишки; 2 — метастаз немелкоклеточного рака легкого в брыжейке тощей кишки.
ний в ходе динамического наблюдения за онкологическим больным, как правило, не позволяет визуализировать метахронные гастроинтестинальные метастазы рака легкого. В связи с этим представляется целесообразным более широкое применение ПЭТ-КТ, не входящее в стандарт диагностики, с целью динамического наблюдения за больными НМРЛ, в первую очередь, имеющими высокий уровень экспрессии PDL/PDL1.
Во-вторых, метастазы данной локализации, даже незначительных размеров, могут стать источником жизнеугрожающих осложнений (кровотечение, нарушение кишечной проходимости, перфорация кишки), которые неизбежно требуют активной хирургической тактики.
Кроме того, механизмы резистентности к проводимой ранее противоопухолевой терапии, закономерно развивающиеся в метахронных метастатических опухолевых клетках, обусловливают потенциально высокую эффективность хирургического метода в рамках комбинированной терапии, обеспечивающей лучшие отдаленные результаты лечения данной категории больных.
На момент написания работы показатель общей выживаемости пациента составил 30 месяцев с момента выявления высокоагрессивной формы рака нижней доли левого легкого IIIB ст. Без-рецидивная выживаемость на момент написания статьи составила 3 месяца.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Комплексное лечение больного высокоагрессивной формой немелкоклеточного рака легкого с метастазами в желудочно-кишечный тракт
- Аксель Е.М., Давыдов М.И. Злокачественные новообразования в России и странах СНГ. — М.: РОНЦ им. Н.Н. Блохина РАМН, 2002. — С.85-106. [Aksel' EM, Davydov MI. Zlokachestvennye novoobrazovaniya v Rossii i stranah SNG. M.: RONC im. N.N. Blohina RAMN, 2002. Р.85-106. (In Russ).]
- Давыдов М.И., Полоцкий Б.Е. Современные принципы выбора лечебной тактики и возможность хирургического лечения немелко-клеточного рака легкого // Новое в терапии рака легкого. — М., 2003. — С.41-53. [Davydov MI, Polockij BE. Sovremennye principy vybora lechebnoj taktiki i vozmozhnost' hiru-rgicheskogo lecheniya nemelkokletochnogo raka legkogo. Novoe v terapii raka legkogo. M., 2003. Р.41-53. (In Russ).]
- Трахтенберг А.Х., Колбанов К.И. Рак легкого /Под ред. В.И. Чиссова. — М.: ГЭОТАР-Ме-диа, 2014. — 160 с. [Trahtenberg AH, Kolba-nov KI. Rak legkogo. V.I. CHissov, editor. M.: GEOTAR-Media, 2014. 160 р. (In Russ).]
- Li J, Zhu H, Sun L, Xu W, et al. Prognostic value of site-specific metastases in lung cancer: A population based study. J Cancer. 2019; 10(14): 3079-3086. doi:10.7150/jca.30463.
- Yang CJ, Hwang JJ, Kang WY, Chong IW, Wang TH, Sheu CC, Tsai JR, Huang MS. Gastro-intestinal metastasis of primary lung carcinoma: clinical presentations and outcome. LungCancer. 2006; 54: 319-323.
- Yoshimoto A, Kasahara K, Kawashima A. Gastrointestinal metastases from primary lung cancer. Eur J Cancer. 2006; 42: 3157-3160.
- Antler AS, Ough Y, Pitchumoni CS, Davidian M, Thelmo W. Gastrointestinal metastases from malignant tumors of the lung. Cancer. 1982; 49: 170-172.
- Management of stage III non-small cell lung cancer, Samer Tabchi Elie Kassouf Elie El Rassy Hampig Raphael Kourie Jocelyne Martin MariePierre Campeau Mustapha Tehfe Normand Blais, Seminars in Oncology. 2017; 44(3): 163-177.
- Real world progression, treatment, and survival outcomes during rapid adoption of imm-unotherapy for advanced non-small cell lung cancer. Cancer. 2019; 125(22): 4019-4032.
- Is heterogeneity in stage 3 non-small cell lung cancer obscuring the potential benefits of dose-escalated concurrent chemo-radiotherapy in clinical trials. Lung Cancer. 2018;118: 139-147.
- Definitive radiochemotherapy versus surgery within multimodality treatment in stage III non-small cell lung cancer (NSCLC) — a cumulative meta-analysis of the randomized evidence. Oncotarget. 2017; 8(25): 41670-41678.
- Tsao AS. Updates in Local-Regionally Advanced Non-Small Cell Lung Cancer. Am Soc Clin Oncol Educ Book. 2019; 39: 553-562.
- Hu Y, Feit N, Huang Y, Xu W, Zheng S, Li X. Gastrointestinal metastasis of primary lung cancer: An analysis of 366 cases. Oncol Lett. 2018; 15(6): 9766-9776. doi: 10.3892/ol.20-18.8575.


