Концепция осложнений комбинированного лечения с предоперационным облучением
Автор: Привалов А.В., Важенин А.В.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 1 (5), 2003 года.
Бесплатный доступ
Большая часть осложнений комбинированного лечения представлена лучевыми реакциями, которые являются прехо-дящими и не требуют коррекции. Уровень хирургически обусловленных осложнений комбинированного лечения сопос-тавим с таковым при оперативном лечении. Предложенная классификация таких состояний позволила систематизиро-вать подходы к учету и анализу осложнений. Структура и частота осложнений комбинированного лечения мало зависят от локализации опухоли и объема операции и являются своеобразной константой, свойственной комбинированному ле-чению вообще. Наиболее эффективный способ профилактики осложнений - тщательное индивидуальное планирование лечения, использование прецизионной предлучевой подготовки и схем среднего фракционирования дозы предопераци-онного облучения. Лечение развившихся осложнений комбинированного лечения должно проводиться согласно предло-женной программе, что позволит эффективно купировать осложнения и проводить лечение без перерывов.
Короткий адрес: https://sciup.org/14054066
IDR: 14054066
Conception of complications of the combined treatment with preoperative radiation
Most of the complications of the combined treatment are related with radiation injuries which are transient and requiring no any correction. Surgery-related complications of the combined treatment are comparable with those of surgery alone. The presented classification of surgery-related complications has allowed us to systematized the approaches to the registry and analysis of complications. The structure and the incidence of complications of the combined treatment depend not significantly on the tumor localization and the extent of surgery. The careful individual treatment planning, the use of precision pre-radiation preparation and schedules of the mean dose fractionation of preoperative radiation are the most effective methods for avoiding complications. The treatment of complications following the combined treatment should be performed according to the presented program that allows one to stop complications and to perform the treatment without intervals.
Текст научной статьи Концепция осложнений комбинированного лечения с предоперационным облучением
Большая часть осложнений комбинированного лечения представлена лучевыми реакциями, которые являются преходящими и не требуют коррекции. Уровень хирургически обусловленных осложнений комбинированного лечения сопоставим с таковым при оперативном лечении. Предложенная классификация таких состояний позволила систематизировать подходы к учету и анализу осложнений. Структура и частота осложнений комбинированного лечения мало зависят от локализации опухоли и объема операции и являются своеобразной константой, свойственной комбинированному лечению вообще. Наиболее эффективный способ профилактики осложнений - тщательное индивидуальное планирование лечения, использование прецизионной предлучевой подготовки и схем среднего фракционирования дозы предоперационного облучения. Лечение развившихся осложнений комбинированного лечения должно проводиться согласно предложенной программе, что позволит эффективно купировать осложнения и проводить лечение без перерывов.
Conception of complications of the combined treatment with preoperative radiation
A.V. Privalov, A.V. Vazhenin Regional
Oncology Center, Chelyabinsk
Most of the complications of the combined treatment are related with radiation injuries which are transient and requiring no any correction. Surgery-related complications of the combined treatment are comparable with those of surgery alone. The presented classification of surgery-related complications has allowed us to systematized the approaches to the registry and analysis of complications. The structure and the incidence of complications of the combined treatment depend not significantly on the tumor localization and the extent of surgery. The careful individual treatment planning, the use of precision pre-radiation preparation and schedules of the mean dose fractionation of preoperative radiation are the most effective methods for avoiding complications. The treatment of complications following the combined treatment should be performed according to the presented program that allows one to stop complications and to perform the treatment without intervals.
Комбинированным лечением называется использование у одного больного для одной опухолевой локализации двух или более специальных методов лечения через определенные, строго фиксированные промежутки времени. Определяющим при этом является скрупулезное соблюдение тщательно выверенного временного графика в чередовании этапов лечения, что позволяет получить не просто суммацию эффектов, а выйти на принципиально иной качественный уровень результатов. По мнению большинства авторов [4, 5, 8, 9], наиболее целесообразным представляется комбинированное лечение в форме лучевой терапии с последующей операцией.
Одним из важнейших критериев эффективности любого метода лечения, в том числе и комбинированного, наряду с отдаленными результатами, является уровень осложнений [7, 10,14-16,18]. В современной литературе понятие «осложнения комбинированного лечения» практически отсутствует. Радиологам достаточно хорошо известны осложнения лучевого лечения [2,3], а хирургам - хирургические осложнения [6].
Целью настоящего исследования является разработка концепции учета, профилактики и лечения осложнений комбинированного лечения злокачественных опухолей основных локализаций.
Материалы и методы
Комбинированное лечение выполнялось в форме предоперационного облучения с последующей операцией. Подготовка к лучевому этапу комбинированного лечения проводилась в 2 вариантах:
-
1. Традиционная предлучевая подготовка -выполнение рентгенографии органа с контрас тированием. На основе снимка на коже нано сятся границы полей, которые выкладываются свинцовыми пластинами, с последующим по строением среза на основе распределения глу бинных изодоз.
-
2. Прецизионная предлучевая подготовка выполнялась с использованием специализиро ванного рентгеновского аппарата «Philips Simulator SLR-23», компьютерного томографа «Philips Tomoscan SR-5000», аппарата УЗИ эк спертного класса «Hewlett Packard Image Point HX», которые обеспечивают цифровое пред ставление информации об объеме облучаемой мишени и синтопии ее со смежными органами, что дает возможность выполнять компьютер ный расчет полей облучения и дозных распре делений с помощью планирующей системы Philips 3D и программного пакета Focus HP-UX (Computing Medical Systems, USA).
Хирургический компонент лечения проводился традиционно , объемы операций диктовались распространенностью процесса и общепринятыми требованиями онкологической радикальности (табл. 2).
Учет осложнений комбинированного лечения с предоперационным облучением проводился по оригинальной классификации (Привалов А.В., Важенин А.В., 2002):
-
1. Связанные с лучевым компонентом:
-
1.1. Лучевые реакции.
-
1.1.1. Кожные проявления I ст. (эритема).
-
1.1.2. Желудочно-кишечные проявления I ст. (тошнота, рвота 1раз/сут).
-
1.1.3. Гематологические проявления 0-1 ст. (лейкопения не ниже 3,0х109/л, купирующаяся самостоятельно).
-
1.1.4. Гипертермия (общая лучевая реак ция).
-
1.1.5. Цистит.
-
1.1.6. Ректит.
-
-
Таблица 1
Характеристика групп больных, включенных в исследование
Таблица 2
Объемы операций в исследуемых группах
Проанализированы результаты лечения 307 пациентов, получивших лечение в период 1989-
2000 гг. Все больные были распределены на 2 группы: I группа -134 больных, которым было проведено комбинированное лечение ; П группа (контрольная) -173 больных с изолированным хирургическим лечением.
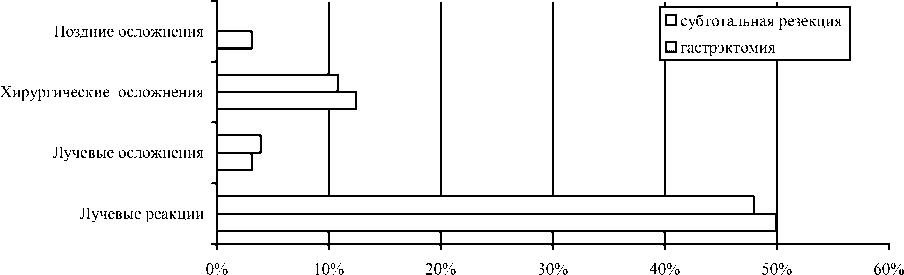
Согласно принятой классификации лучевые реакции отмечены в 60% случаев, лучевые осложнения - в 5%, в группе больных с комбинированным лечением хирургические осложнения составили 15%> и 19% во II группе, поздние осложнения были у 1% больных I группы.
Выявленное благоприятное соотношение лучевых реакций и лучевых осложнений во время комбинированного лечения (60 и 5 соответ-
60%
ственно) мы также склонны объяснять применяемой методикой облучения (СФД) и адекватной предлучевой подготовкой. В нашем исследовании не зафиксировано осложнений комбинированного лечения, приведших к отказу от его продолжения.
Осложнения комбинированного лечения рака прямой кишки с предоперационным облучением
Исследование охватило период с 1990 по 2000 г. и включало 323 пациента. Все больные были распределены на 2 группы: I группа -174 больных, у которых было выполнено комбинированное лечение, П группа (контрольная) - 149 больных с хирургическим лечением в моноварианте.
Согласно принятой классификации лучевые реакции отмечены в 67% случаев, лучевые осложнения в 2% в группе больных с комбиниро- ванным лечением, хирургические осложнения составили 16% в I группе и 18% во II группе, поздние осложнения -1,4 и 3,6% соответственно.
Существенным и во многом определяющим качество жизни пациентов после сфинктеросохраняющих операций является состояние функции континенции (удерживания кала и газов). При оценке тяжести инконтиненции в зависимости от вида лечения использовалась классификация А.Н. Рыжих и Ю.В. Дульцева [17]. Оценку функции держания проводили через 1 год, результаты представлены в табл. 3.
Таким образом, при брюшно-анальных резекциях сочетание с предоперационным облучением не приводит к значимому повышению частоты инконтиненции в сравнении с хирургическим лечением.
Одной из наиболее распространенных методик послеоперационного ведения промежнос-
Таблица 3
Частота и тяжесть инконтиненции после брюшно-анальной резекции прямой кишки
|
Комбинированное лечение |
Хирургическое лечение |
|
|
Количество больных |
33 |
27 |
|
Прослежено после 1 года |
29 |
25 |
|
Континенция |
16 (55,2%) |
13 (52%) |
|
Инконтинеция I ст. |
7 (24,1%) |
5 (20%) |
|
Инконтинеция II ст. |
6 (20,7%) |
6 (24%) |
|
Инконтинеция III ст. |
- |
1 (4%) |
Таблица 4
Сроки заживления промежностной раны после брюшно-промежностной экстирпации прямой кишки
Из приведенных показателей следует, что комбинированное лучение рака прямой кишки не вызывало замедления заживления промежностной раны и удлинения периода болевого синдрома в сравнении с монохирургическим лечением.
Обобщая данные по осложнениям комбинированного и хирургического лечения рака прямой кишки, можно отметить, что общее их число значительно отличается (84,5 и 18% соответственно). Основную долю (2/3) осложнений комбинированного лечения составили преходящие лучевые реакции, которые не потребовали медикаментозной коррекции и не изменяли стратегии лечения. Число летальных осложнений для комбинированного и хирургического лечения практически одинаково и составляет 12%, подтверждая, что присоединение лучевого компонента не ухудшает непосредственных результатов лечения.
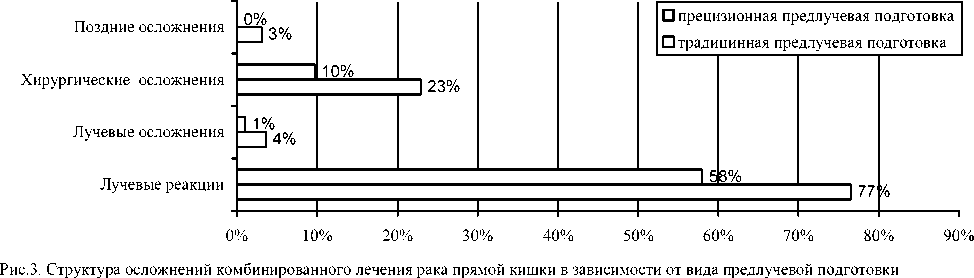
Напротив , проведение разработанного в клинике комплекса прецизионной предлучевой подготовки привело к значимому снижению осложнений, связанных и с лучевым, и с хирургическим компонентом при комбинированном лечении (рис. 3). Объем оперативного этапа комбинированного лечения рака прямой кишки практически не изменяет показателей осложнений (рис. 4).
Соотношение лучевых реакций и лучевых осложнений во время комбинированного лечения 67 и 2% соответственно получено за счет применяемой методики облучения (СФД) и прецизионной предлучевой подготовки. При этом не было осложнений комбинированного лечения рака прямой кишки, приведших к отказу от его продолжения.
Не выявлено существенных различий в сроках и динамике заживления промежностной раны после экстирпации прямой кишки при комбинированном и монохирургическом лечении. Комбинированное лечение не оказало значимого воздействия на функцию держания при брюшно-анальных резекциях прямой кишки (в сравнении с изолированным оперативным лечением).

Осложнения комбинированного лечения рака молочной железы с предоперационным облучением
Осложнения комбинированного лечения рака молочной железы были изучены у 211 пациенток (132 - комбинированное лечение с предоперационным облучением, 79 - изолированное хирургическое лечение). Согласно принятой классификации лучевые реакции отмечены в 69% случаев, лучевые осложнения - в 12% в группе больных с комбинированным лечением, хирургические осложнения составили 7,6% при комбинированном лечении и 8% при хирургическом, поздние осложнения отмечены в 11,4 и 12% случаев соответственно .
Частота иммобилизирующих рубцов после комбинированного лечения рака молочной же- лезы составила 5 случаев (3,8%), при хирургическом лечении - 3 наблюдения (3,8%). Распределение по видам операций и вариантам предоперационного облучения не выявило факторов риска в развитии этого осложнения. Частота лимфостаза верхней конечности после комбинированного и хирургического лечения рака молочной железы одинакова. В рамках комбинированного лечения в качестве «фактора риска» в развитии лимфостаза верхней конечности можно рассматривать динамическое фракционирование предоперационного облучения и мастэктомию по Холстеду.
В качестве резюме необходимо отметить , что частота осложнений комбинированного лечения рака молочной железы почти в 4 раза превышает аналогичный показатель при хирургическом лечении (рис. 5). Более 2/3 всех осложнений комбинированного лечения представлено
Поздние осложнения
Хирургические осложнения
Лучевые осложнения
г^^^^
Лучевые реакции
0 5 10 15 20 25 30 35
В Среднее фракционирование+радикальная секторальная резекция
Динамическое фракционирование+мастэтомия по Пейти
-
□ Среднее фракционирование+мастэтомия по Пейти
Динамическое фракционирование+мастэтомия по
Холстеду
-
□ Среднее фракционирование+мастэтомия по Холстеду
Рис. 5. Осложнения комбинированного лечения рака молочной железы в зависимости от вида облучения и объма операции преходящими лучевыми реакции, не требующими медикаментозной коррекции и не изменяющими стратегии лечения.
Схема предоперационного облучения значимо влияет на частоту осложнений комбинированного лечения. При динамическом фракционировании дозы осложнения встречаются практически у каждой больной, у части пациенток имеются сочетания двух - трех видов осложнений. Режим среднего фракционирования дозы дает значительно меньшее количество осложнений и, как правило, не более одного осложнения у одной больной.
Сочетания вариантов комбинированного лечения в порядке убывания риска осложнений таковы:
-
1. Большой объем операции и большой объем облучения.
-
2. Большой объем операции и малый объем облучения.
-
3. Любой объем операции и малый объем облучения.
Сопоставимость осложнений комбинированного лечения
Учитывая определенную общность номенклатуры и частоты осложнений при разных опухолевых локализациях, решено сопоставить по этому критерию все рассмотренные опухолевые локализации. И хотя различия в конкретной нозологической структуре были незначительные, четко прослеживается однотипность распределения осложнений независимо от локализации опухоли. Таким образом, осложнения комбинированного лечения с предоперационным облучением сопоставимы по спектру и частоте для опухолей разных локализаций. Локализация опухоли и объем оперативного этапа не оказывают значительного влияния на спектр и частоту осложнений. 60-70% осложнений представлено преходящими, не требующими коррекции лучевыми реакциями, 5-10% - лучевыми осложнениями, 7-15% - хирургическими осложнениями, поздние осложнения составляют от 1 до 12%. Подобное распределение можно считать константой, обусловленной комбинированным лечением вообще.
Профилактика и лечение осложнений комбинированного лечения
Исходя из данных литературы [12, 16,19] и собственного опыта (см. рис. 1, 3), прецизионную предлучевую подготовку с комплексным использованием специализированных рентгеновских симуляторов, УЗ-сканирования, КТ-сканирования можно рекомендовать как методику выбора в профилактике и снижении тяжести всех видов осложнений комбинированного лечения.
Несмотря на профилактику и выявленные особенности структуры осложнений, часть из них, не относящаяся к лучевым реакциям, все же требует лечения. Для уже развившихся осложнений срок начала лечения не должен превышать 1 сут для комбинированного лечения с предоперационным облучением методом сред- него фракционирования и 7 сут - для комбинированного лечения с предоперационным облучением методом динамического фракционирования.
Исходя из практической направленности предложенной классификации осложнений, лечебные мероприятия можно условно разделить на несколько групп:
-
1) лечение кожных осложнений;
-
2) лечение желудочно-кишечных осложне ний;
-
3) лечение гематологических осложнений;
-
4) лечение кардиопульмональных осложне ний;
-
5) лечение хирургических осложнений;
-
6) лечение поздних осложнений.
Кожные осложнения - проявления лучевого ожога II степени, с интенсивной гиперемией, отеком кожи, болями. Многочисленные работы указывают на высокую эффективность расфокусированного низкоинтенсивного лазерного излучения в лечении такого рода патологии [1,2,11, 13]. В своей работе мы использовали лазерный физиотерапевтический аппарат АФЛ-2 (длина волны излучения 0,63 мкм, мощность на выходе световода 15 мВт). Результаты лечения представлены в табл. 5.
Таким образом, использование лазерного физиотерапевтического аппарата АФЛ-2 продемонстрировало высокую эффективность в купировании кожных осложнений II степени. Небольшое число наблюдений не позволяет сделать однозначных выводов, однако большее количество сеансов и замедленную динамику у больных раком молочной железы мы связываем со схемой динамического фракционирования.
Желудочно-кишечные проявления I степени, согласно представленной классификации, рас сматривались нами как лучевые реакции. Эти состояния не требовали коррекции и купировались самостоятельно. Желудочно-кишечные осложнения П-Ш степени встретились в 1,7-3% случаев и требовали лечения, которое заключалось в использовании инфузионной терапии с препаратами калия и витаминами группы В. Объем инфузии зависел от тяжести водно-электролитных расстройств и не превышал 12001600 мл в день. Введение препаратов калия выполнялась из расчета 0,5-1 ммоль (0,5-1 мл 7,5% раствора КС1) на 1 кг веса/сут, но не более 40 мл. Применение препаратов, улучшающих эвакуацию из верхних отделов желудочно-кишечного тракта (церукал, метоклопрамид и пр.) и антиэметиков - блокаторов 5НТ3-гистаминовых рецепторов (зофран, китрил, осетрон и пр.) -оказывало существенное лечебное действие.
Для категоричных выводов наблюдений недостаточно, однако субъективно применение блокаторов 5НТ3-гистаминовых рецепторов позволяет быстрее и надежнее купировать осложнения, что согласуется и с литературными данными. Во всех случаях лечение желудочно-кишечных осложнений было успешным, что способствовало завершению лучевого и переходу к хирургическому этапу без коррекции межэтапного интервала и плана лечения в целом.
Гематологические осложнения традиционно считаются трудно поддающимися коррекции и лимитирующими продолжение лечения [20]. Преимущественное применение в комбинированном лечении сжатых, компактных курсов предоперационного облучения, наличие коротких межэтапных интервалов предъявляет высокие требования к эффективности используемых в лечении гематологических осложнений препаратов. По данным литературы, препараты колониестимулирующих факторов эффек-
Таблица5
Лечение кожных осложнений комбинированного лечения
Гематологические осложнения имели место только при комбинированном лечении рака молочной железы, отмечены в 4,5% случаев. Данное обстоятельство может быть объяснено попаданием в поле облучения грудины, ребер, тел позвонков, в которых содержится значительная часть активного костного мозга. Количество гематологических реакций зависело от схемы предоперационного облучения: динамическое фракционирование дозы привело к развитию лейкопенических осложнений в 5 случаях, среднее фракционирование - в 1. У всех пациенток применение дексаметазона в дозе 1 мг 2 раза в день с момента начала лейкопении до окончания лучевого этапа и/или стабилизации лейкоцитов позволило справиться с осложнениями. Перерыв в лучевом лечении потребовался лишь у 2 из 5 больных при схеме динамического фракционирования, при схеме среднего фракционирования перерывов в лечении не потребовалось.
Кардиопульмональные осложнения можно разделить на:
-
1) кардиальные осложнения (с нарушениями ритма и проводимости, ишемическими изменениями, гемодинамическими расстройствами, изменениями на ЭКГ длительностью более 1 сут, тромбоэмболия легочной артерии);
-
2) бронхолегочные осложнения (острый бронхит, острая пневмония, бронхиальная астма).
Очевидно, что лечение таких состояний должно проводиться с обязательным участием терапевта и кардиолога. Более того, в лечении кардиопульмональных осложнений эти специалисты должны играть главенствующую роль. Лечение таких осложнений проводится по общим принципам терапии, кардиологии и пульмоно- v логии и особенностей не имеет. Очень важным считаем то обстоятельство, что решение о продолжении комбинированного лечения или об I изменении его плана принимается не под руководством онкологов, а специалистов-интернистов.
В нашем исследовании подобные осложнения встречались только при комбинированном лечении рака молочной железы (табл. б).
Собственно кардиальное осложнение в виде нарушения ритма сердца по типу суправентрикулярной тахиаритмии встретилось в 1 случае. Нормализация ритма достигнута лидокаином, I лечение продолжено без перерыва и далее успешно завершено.
Пульмонологические осложнения имелись у 3 больных: у 2 пациенток при облучении динамическим фракционированием в конце лечения диагностирована междолевая пневмония на стороне облучения, лечение ее проводилось согласно общепринятым канонам пульмонологии. Межэтапный интервал у этих больных был уве-1 личен с 2 до 3 нед, хирургический этап проведен в должном объеме и осложнениями не со-1 провождался. При схеме динамического фракционирования у одной пациентки имел место приступ удушья (в анамнезе - бронхиальная астма, последний приступ - несколько лет назад). Осложнение купировано бронхолитической терапией без коррекции плана комбинированно-1 го лечения.
Таблица 6
Кардиопульмональные осложнения комбинированного лечения при раке молочной железы
|
Динамическое фракционирование предоперационного облучения |
Среднее фракционирование предоперационного облучения |
|
|
Кардиальные осложнения |
1 (2,0%) |
- |
|
Бронхо-легочные осложнения |
2 (4,0%) |
1 (1,2%) |
Особенностей, кардинально отличающих лечение хирургических и поздних осложнений при комбинированном и хирургическом лечении, в нашем исследовании не зафиксировано .


