Коронарное шунтирование у пациентов с сердечной недостаточностью с сохраненной фракцией выброса
Автор: Клышко Н.К., Кунназарова Н.А., Сорокин В.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Сердечно-сосудистая хирургия
Статья в выпуске: 3 (93), 2025 года.
Бесплатный доступ
Введение. Цель исследования. Оценить особенности течения интра- и послеоперационного периода у пациентов с сердечной недостаточностью с сохранённой фракцией выброса (СНсФВ), перенёсших операции коронарного шунтирования, и сравнить их с пациентами с низкой фракцией выброса (СНнФВ) и без признаков сердечной недостаточности. Материалы и методы. В исследование были включены 154 пациента с ишемической болезнью сердца, разделённые на три группы: с СНсФВ (n = 62), СНнФВ (n = 54) и без СН (n = 38). Всем пациентам выполнены изолированные операции коронарного шунтирования с применением искусственного кровообращения. Сравнивались интраоперационные параметры, частота нарушений ритма и показатели раннего послеоперационного периода. Результаты. У пациентов с СНсФВ отмечена более высокая частота послеоперационной фибрилляции предсердий (35,5 % против 15,8 % у пациентов без СН; p = 0,040), увеличенная продолжительность ИВЛ (6,5 [5,1–8,0] ч против 5,5 [4,0–6,5] ч; p = 0,003) и более длительная госпитализация (11 [8,25–15] дней против 9 [8–10,75] дней; p = 0,013). Также у пациентов с СНсФВ наблюдалась тенденция к снижению вероятности спонтанного восстановления ритма после реперфузии. Выводы. СНсФВ оказывает значимое влияние на течение послеоперационного периода у пациентов, перенёсших коронарное шунтирование. Повышенный риск осложнений и удлинение восстановительного периода подчёркивают необходимость индивидуального подхода к ведению этой категории пациентов.
Коронарное шунтирование, сердечная недостаточность, сохранённая фракция выброса, СНсФВ, послеоперационный период, ишемическая болезнь сердца
Короткий адрес: https://sciup.org/142245631
IDR: 142245631 | УДК: 616.12-089 | DOI: 10.17238/2072-3180-2025-3-69-78
Coronary artery bypass grafting in patients with heart failure with preserved ejection fraction
Introduction. Objective. To assess the intraoperative and postoperative course in patients with heart failure with preserved ejection fraction (HFpEF) undergoing coronary artery bypass grafting (CABG), and to compare their outcomes with those of patients with reduced ejection fraction (HFrEF) and patients without signs of heart failure (HF). Materials and methods. A total of 154 patients with coronary artery disease were included in the study and divided into three groups: HFpEF (n = 62), HFrEF (n = 54), and no HF (n = 38). All patients underwent isolated CABG with the use of cardiopulmonary bypass. Intraoperative parameters, incidence of rhythm disturbances, and early postoperative outcomes were analyzed. Results. Patients with HFpEF had a higher incidence of postoperative atrial fibrillation (35,5 % vs. 15,8 % in patients without HF; p = 0,040), longer duration of mechanical ventilation (6,5 [5,1–8,0] h vs. 5,5 [4,0–6,5] h; p = 0,003), and longer hospital stay (11 [8,25–15] days vs. 9 [8–10,75] days; p = 0,013). There was also a trend toward a lower rate of spontaneous rhythm recovery after reperfusion in the HFpEF group. Conclusions. HFpEF significantly affects the postoperative course in patients undergoing CABG. The increased risk of complications and prolonged recovery period highlight the need for an individualized approach to managing this patient population.
Текст научной статьи Коронарное шунтирование у пациентов с сердечной недостаточностью с сохраненной фракцией выброса
Introduction. Objective. To assess the intraoperative and postoperative course in patients with heart failure with preserved ejection fraction (HFpEF) undergoing coronary artery bypass grafting (CABG), and to compare their outcomes with those of patients with reduced ejection fraction (HFrEF) and patients without signs of heart failure (HF).
Materials and methods. A total of 154 patients with coronary artery disease were included in the study and divided into three groups: HFpEF (n = 62), HFrEF (n = 54), and no HF (n = 38). All patients underwent isolated CABG with the use of cardiopulmonary bypass. Intraoperative parameters, incidence of rhythm disturbances, and early postoperative outcomes were analyzed.
Results. Patients with HFpEF had a higher incidence of postoperative atrial fibrillation (35,5 % vs. 15,8 % in patients without HF; p = 0,040), longer duration of mechanical ventilation (6,5 [5,1–8,0] h vs. 5,5 [4,0–6,5] h; p = 0,003), and longer hospital stay (11 [8,25–15] days vs. 9 [8–10,75] days; p = 0,013). There was also a trend toward a lower rate of spontaneous rhythm recovery after reperfusion in the HFpEF group.
Conclusions. HFpEF significantly affects the postoperative course in patients undergoing CABG. The increased risk of complications and prolonged recovery period highlight the need for an individualized approach to managing this patient population.
Contribution of the authors: Klyshko N.K. – statistical analysis and preparation for publication, Sorokin V.A. – study concept and design, Kunnazarova N.A. – editing.
Введение Цель исследования
Сердечная недостаточность с сохранённой фракцией выброса (СНсФВ), при которой фракция выброса левого желудочка (ФВЛЖ) составляет ≥ 50 %, составляет около половины всех случаев сердечной недостаточности по данным крупных эпидемиологических исследований [1]. За последние десятилетия доля СНсФВ продолжает увеличиваться: с 41 % в 1985–1994 гг. до 56 % в 2005–2014 гг. [2]. Отечественные данные свидетельствуют о ещё более высокой распространённости СНсФВ, достигающей 83 % среди больных хронической сердечной недостаточностью [3].
Ишемическая болезнь сердца (ИБС) является важным патогенетическим фактором, влияющим на развитие и течение СНсФВ. По результатам анамнестических и неинвазивных методов, ИБС выявляется у 50 % пациентов с СНсФВ, а при проведении селективной коронарографии гемодинамически значимые стенозы обнаруживаются в 68 % случаев [4].
Некоторые исследования указывают на то, что у пациентов с СНсФВ, перенёсших операции коронарного шунтирования, отмечается более высокая частота неблагоприятных исходов по сравнению с пациентами без признаков сердечной недостаточности [5]. Наличие СНсФВ может осложнять отлучение от искусственного кровообращения, повышать риск гемодинамической нестабильности и увеличивать потребность в инотропной и вазопрессорной поддержке как во время операции, так и в раннем послеоперационном периоде. Также сообщается о тенденции к удлинению пребывания в отделении реанимации и в стационаре у данной категории пациентов. Эти данные позволяют рассматривать СНсФВ как потенциальный фактор риска осложнённого течения и повышенной внутригоспитальной летальности при кардиохирургических вмешательствах, однако число таких исследований остаётся ограниченным.
Следует подчеркнуть, что в отечественной литературе недостаточно клинических исследований, посвящённых результатам аортокоронарного шунтирования у пациентов с СНсФВ и диастолической дисфункцией левого желудочка, несмотря на растущую распространённость данной формы сердечной недостаточности и её значимость для кардиохирургической практики.
Оценить особенности течения интра- и послеоперационного периода у пациентов с сердечной недостаточностью с сохранённой фракцией выброса (СНсФВ), перенёсших операции коронарного шунтирования, и сравнить их с пациентами с низкой фракцией выброса (СНнФВ) и без признаков сердечной недостаточности.
Задачи
Изучить влияние различных форм сердечной недостаточности на интраоперационное течение и послеоперационный период, сопоставить частоту осложнений и клинические результаты хирургического лечения в исследуемых группах; оценить особенности раннего восстановления и потребность в интенсивной терапии у пациентов с различным функциональным состоянием миокарда.
Материалы и методы
В исследование включены пациенты с ишемической болезнью сердца и признаками сердечной недостаточности, которым выполнялось аортокоронарное шунтирование в условиях искусственного кровообращения и кардиоплегии. Основной акцент был сделан на анализе клинических особенностей в зависимости от формы сердечной недостаточности — с сохранённой (СНсФВ) и сниженной фракцией выброса (СНнФВ). Во всех случаях проводилось изолированное коронарное шунтирование.
В соответствии с типом сердечной недостаточности все пациенты были распределены на три группы:
-
– группа I (n = 62) – пациенты с СНсФВ,
-
– группа II (n = 54) – с СНнФВ,
-
– группа III (n = 38) – без признаков сердечной недостаточности.
Хирургическая техника и перфузия. Все вмешательства выполнялись одной хирургической и анестезиологической бригадой через срединную стернотомию в условиях искусственного кровообращения с пережатием аорты. Кардиоплегический раствор вводился антеградно и охлаждался до 4–6 °C. Дистальные анастомозы формировались в условиях кардио- плегии, проксимальные – при частичном пережатии аорты. После восстановления устойчивой спонтанной гемодинамики осуществлялась поэтапная остановка ИК, введение протамина и удаление канюль. В случаях фибрилляции желудочков или желудочковой тахикардии выполнялась электрическая дефибрилляция. При отсутствии самостоятельного восстановления ритма использовалась эпикардиальная стимуляция.
Статистический анализ. Анализ данных проводился с использованием пакета R (версия 4.0.2, RStudio 1.3.1073). Для оценки соответствия распределения нормальному применялся тест Шапиро-Уилка. При нормальном распределении использовались дисперсионный анализ (ANOVA) и t-критерий для независимых выборок; данные представлены в виде «M ± σ». При отклонении от нормальности использовались критерий Краскела–Уоллиса и тест Манна–Уитни с представлением в формате «Me [25–75 %]». Для анализа категориальных переменных применялись критерий хи-квадрат Пирсона и точный тест Фишера. Уровень статистической значимости устанавливался при p ≤ 0,05.
Характеристика выборки. Наиболее выраженные клинические проявления сердечной недостаточности отмечались у пациентов группы II (СНнФВ), что отражено в более высоких значениях функционального класса по шкале NYHA. В противоположность этому, пациенты группы III – без признаков СН — имели наименьший операционный риск, подтверждённый расчётами по шкале EuroSCORE II. Расширенные демографические и клинические характеристики представленной выборки приведены в таблице 1.
Таблица 1
Сравнительная характеристика групп
Table 1
Comparative characteristics of groups
|
Параметр Parameter |
Группа I (СНсФВ) Group I (HFpEF) n = 62 |
Группа II (СНнФВ) Group II (HFrEF) n = 54 |
Группа III (без СН) Group III (without signs of HF) n = 38 |
p-значение p-value |
|
Пол (муж.), % (n) Gender(male), % (n) |
68 % (42) |
85 % (45) |
79 % (30) |
I и II: 0,057 I и III: 0,259 II и III: 0,598 Все, All: 0,130 |
|
Возраст, годы Age, years |
66,74 ± 5,47 |
63,31 ± 7,14 |
62,76 ± 5,63 |
I и II: 0,004 I и III: 0,001 |
|
II и III: 0,692 |
||||
|
Все, All: 0,002 |
||||
|
Площадь поверхности тела (ППТ), м2 Body surface area (BSA), m2 |
1,89 ± 0,18 |
1,97 ± 0,18 |
1,96 ± 0,16 |
I и II: 0,054 |
|
I и III: 0,066 |
||||
|
II и III: 0,872 |
||||
|
Все, All: 0,067 |
||||
|
Клиренс креатинина, мл/мин Creatinine clearance, ml/ min |
73,7 [63–93] |
84,1 [66–104] |
83,6 [72–97] |
I и II: 0,155 |
|
I и III: 0,061 |
||||
|
II и III: 0,562 |
||||
|
Все, All: 0,134 |
||||
|
Класс стенокардии 3 или 4 по CCS, % (n) CCS angina class 3 or 4, % (n) |
81% (50) |
85% (45) |
71% (26) |
I и II: 0,811 |
|
I и III: 0,228 |
||||
|
II и III: 0,130 |
||||
|
Все, All: 0,201 |
||||
|
Функциональный класс СН 3 или 4 по NYHA, % (n) Heart failure functional class 3 or 4 according to NYHA, % (n) |
53% (32) |
91,0% (49) |
0,0% (0) |
I и II: <0,001 |
|
I и III: <0,001 |
||||
|
II и III: <0,001 |
||||
|
Все, All: <0,001 |
||||
|
EuroSCORE II |
1,22 [0,89– 1,77] |
1,40 [1,07– 2,26] |
0,85 [0,65–1,06] |
I и II: 0,034 |
|
I и III: <0,001 |
||||
|
II и III: <0,001 |
||||
|
Все, All: <0,001 |
Многососудистое поражение коронарных артерий преобладало во всех исследуемых группах, однако статистически значимых различий по его частоте выявлено не было (p = 0,153). В то же время, при анализе характера поражения выявлены отличия. Пациенты с СНсФВ и СНнФВ чаще имели окклюзию одной коронарной артерии по сравнению с пациентами без СН (54,8 % и 40,7% против 28,9 %; p = 0,035), причём разница между группами I и III достигала статистической значимости (p = 0,020). Более выраженное поражение в виде окклюзии двух коронарных артерий значительно чаще встречалось в группе СНнФВ (37%), тогда как в группах СНсФВ и без СН такие изменения наблюдались лишь у 8,1 % и 15,8 % пациентов соответственно (p < 0,001). Частота стеноза ствола левой коронарной артерии и окклюзий трёх сосудов статистически значимо не различалась между группами (табл. 2).
Таблица 2
Характер поражений коронарных артерий
Nature of coronary artery lesions
Table 2
|
Параметр Parameter |
Группа I (СНсФВ) Group I (HFpEF) n = 62 |
Группа II (СНнФВ) Group II (HFrEF) n = 54 |
Группа III (без СН) Group III (without signs of HF) n = 38 |
p-значение p-value |
|
Двухсосудистое поражение, % (n) Two-vessel lesion, % (n) |
4,8 % (3) |
3,7 % (2) |
13,2 % (5) |
I и II: 1,000 |
|
I и III: 0,268 |
||||
|
II и III: 0,199 |
||||
|
Все, All: 0,153 |
||||
|
Многососудистое поражение, % (n) Multivessel lesion, % (n) |
95,2 % (59) |
96,3 % (52) |
86,8 % (33) |
I и II: 1,000 |
|
I и III: 0,268 |
||||
|
II и III: 0,199 |
||||
|
Все, All: 0,153 |
||||
|
в т. ч. со стенозом ствола ЛКА, % (n) including with stenosis of the left coronary artery trunk, % (n) |
29 % (18) |
18,5 % (10) |
21,1 % (8) |
I и II: 0,270 |
|
I и III: 0,517 |
||||
|
II и III: 0,972 |
||||
|
Все, All: 0,380 |
||||
|
в т. ч. с окклюзией одной коронарной артерии, % (n) including with occlusion of one coronary artery, % (n) |
54,8 % (34) |
40,7 % (22) |
28,9 % (11) |
I и II: 0,184 |
|
I и III: 0,020 |
||||
|
II и III: 0,347 |
||||
|
Все, All: 0,035 |
|
в т. ч. с окклюзией двух коронарных артерий, % (n) including with occlusion of two coronary arteries, % (n) |
8,1 % (5) |
37 % (20) |
15,8 % (6) |
I и II: <0,001 |
|
I и III: 0,385 |
||||
|
II и III: 0,046 |
||||
|
Все, All: <0,001 |
||||
|
в т. ч. с окклюзией трех коронарных артерий, % (n) including with occlusion of three coronary arteries, % (n) |
1,6 % (1) |
7,4 % (4) |
2,6 % (1) |
I и II: 0,283 |
|
I и III: 1,000 |
||||
|
II и III: 0,598 |
||||
|
Все, All: 0,246 |
Показатели предоперационной эхокардиографии. Анализ данных эхокардиографии выявил выраженные межгрупповые различия. Наиболее низкие значения фракции выброса левого желудочка (ФВЛЖ) зафиксированы в группе СНнФВ (медиана – 45 %), что достоверно отличает её от групп СНсФВ и без СН, где медиана ФВЛЖ составляла около 64 % (p < 0,001).
Индекс объёма левого предсердия (ИОЛП) был значительно ниже у пациентов без СН, что указывает на меньшую выраженность ремоделирования сердца в этой группе. Различия между группами I и II по ИОЛП отсутствовали, отражая сопоставимое увеличение объёма предсердия при наличии СН независимо от ФВ.
Индекс массы миокарда левого желудочка (ИММЛЖ) был повышен у пациентов с СН, особенно в группе СНнФВ, что отражает более выраженную гипертрофию миокарда в этой категории (p = 0,003). Давление в лёгочной артерии (СДЛА) также оказалось существенно выше у пациентов с СН, особенно при сниженной ФВ (в группе II – до 37,6 мм рт. ст.), что указывает на наличие сопутствующей лёгочной гипертензии. Сравнение некоторых показателей предоперационной ЭхоКГ представлены в таблице 3.
Результаты
Среди клинических параметров наибольшие различия между группами отмечены по частоте осложнённого течения ИБС, признаков застойной недостаточности и необходимости в диуретической терапии (p < 0,001). Пациенты с СНсФВ занимали промежуточное положение по выраженности клинических проявлений: по сравнению с группой без СН у них достоверно чаще выявлялись одышка, пастозность голеней и смещённый верхушечный толчок, что отражает наличие перегрузки объёмом при сохранённой сократительной функции. В то же время, по ряду признаков они уступали пациентам с СНнФВ, у которых клиническая симптоматика была наиболее выраженной (табл. 4).
(p > 0,05), что указывает на однородность хирургической техники и стандартизированный характер вмешательств.
Таблица 4
Клиническая характеристика пациентов
Таблица 3
Показатели предоперационной ЭхоКГ
Clinical characteristics of patients
Preoperative echocardiography parameters
Table 3
|
Параметр Parameter |
Группа I (СНсФВ) Group I (HFpEF) n = 62 |
Группа II (СНнФВ) Group II (HFrEF) n = 54 |
Группа III (без СН) Group III (without signs of HF) n = 38 |
p-значение p-value |
|
ФВЛЖ, % LVEF, % |
64 [60 -66,75] |
45 [39 - 48] |
63,5 [60–66,5] |
I и II: <0,001 |
|
I и III: 0,808 |
||||
|
II и III: <0,001 |
||||
|
Все, All: <0,001 |
||||
|
ИОЛП, мл/ м2 LAVI, ml/m2 |
42,6 [40,1–51] |
45 [41,7– 47,4] |
35,7 [35,1–37,4] |
I и II: 0,922 |
|
I и III: <0,001 |
||||
|
II и III: 0,035 |
||||
|
Все, All: 0,009 |
||||
|
ИММЛЖ, мг/м2 LVMi, mg/ m2 |
158 [143–173] |
194,5 [160–238] |
135 [100–142] |
I и II: 0,035 |
|
I и III: 0,011 |
||||
|
II и III: 0,006 |
||||
|
Все, All: 0,003 |
||||
|
СДЛА, мм рт.ст. PASP, mm Hg |
34,7 ± 2,2 |
37,6 ± 4,9 |
29,1 ± 3,2 |
I и II: 0,030 |
|
I и III: <0,001 |
||||
|
II и III: <0,001 |
||||
|
Все, All: <0,001 |
Интраоперационные показатели. Продолжительность пережатия аорты, общее время операции и длительность ИК оказались сопоставимыми между всеми тремя группами
Table 4
|
Параметр Parameter |
Группа I (СНсФВ) Group I (HFpEF) n = 62 |
Группа II (СНнФВ) Group II (HFrEF) n = 54 |
Группа III (без СН) Group III (without signs of HF) n = 38 |
p-значение p-value |
|
Осложненное течение ИБС, % (n) Complicated course of CHD, % (n) |
64,5 % (40) |
90,7 % (49) |
31,6 % (12) |
I и II: <0,001 |
|
I и III: 0,002 |
||||
|
II и III: <0,001 |
||||
|
Все, All: <0,001 |
||||
|
Анамнез АГ, % (n) History of hypertension, % (n) |
80,6 % (50) |
87 % (47) |
84,2 % (32) |
I и II: 0,453 |
|
I и III: 0,791 |
||||
|
II и III: 0,766 |
||||
|
Все: 0,646 |
||||
|
Прием диуретиков, % (n) Taking diuretics, % (n) |
76,6 % (49) |
92,6 % (50) |
28,9 % (11) |
I и II: 0,063 |
|
I и III: <0,001 |
||||
|
II и III: <0,001 |
||||
|
Все, All: <0,001 |
||||
|
Одышка/ ортопноэ, % (n) Dyspnea/ orthopnea, % (n) |
88,7 % (55) |
100 % (54) |
21 % (8) |
I и II: 0,014 |
|
I и III: <0,001 |
||||
|
II и III: <0,001 |
||||
|
Все, All: <0,001 |
||||
|
Хрипы в легких, % (n) Wheezing in the lungs, % (n) |
24,2 % (15) |
37 % (20) |
18,4 % (7) |
I и II: 0,158 |
|
I и III: 0,621 |
||||
|
II и III: 0,065 |
||||
|
Все, All: 0,112 |
Продолжение Таблицы 4
|
Пастозность голеней, % (n) Swelling of the shins, % (n) |
80,6 % (50) |
87 % (47) |
15,8 % (6) |
I и II: 0,453 |
|
I и III: <0,001 |
||||
|
II и III: <0,001 |
||||
|
Все, All: <0,001 |
||||
|
Сердечный шум при аускультации, % (n) Heart murmur on auscultation, % (n) |
16,1 % (10) |
16,7 % (9) |
5,3 % (2) |
I и II: 1,000 |
|
I и III: 0,125 |
||||
|
II и III: 0,116 |
||||
|
Все, All: 0,222 |
||||
|
Смещенный верхушечный толчок, % (n) Displaced apex beat, % (n) |
83,9 % (52) |
92,6 % (50) |
15,8 % (6) |
I и II: 0,168 |
|
I и III: <0,001 |
||||
|
II и III: <0,001 |
||||
|
Все, All: <0,001 |
|
II и III: 0,858 |
||||
|
Все, All: 0,703 |
||||
|
Время ИК, мин. Artificial circulation time, min. |
87 [77 -96,5] |
88,5 [80,2 - 106] |
84,5 [76,2 -107] |
I и II: 0,100 |
|
I и III: 0,851 |
||||
|
II и III: 0,316 |
||||
|
Все, All: 0,264 |
||||
|
Время ИК после, мин. Time of artificial circulation after, min. |
29 [24 -34,5] |
33 [29 - 38] |
30 [25 - 34] |
I и II: 0,004 |
|
I и III: 0,955 |
||||
|
II и III: 0,011 |
||||
|
Все, All: 0,006 |
||||
|
Время операции, мин. Operation time, min. |
216,5 ± 39,5 |
219,7 ± 38,2 |
225 ± 47 |
I и II: 0,651 |
|
I и III: 0,352 |
||||
|
II и III: 0,569 |
||||
|
Все, All: 0,600 |
Однако этап ИК после восстановления коронарного кровотока показал статистически значимые различия. Наиболее длительным он был у пациентов с СНнФВ (медиана – 33 мин), что, вероятно, связано с необходимостью более длительной стабилизации гемодинамики в условиях выраженной систолической дисфункции. У пациентов с СНсФВ и без СН этот показатель был ниже и сопоставим (29 и 30 мин соответственно; p = 0,006) (табл. 5).
Таблица 5
Продолжительность этапов оперативного пособия
Table 5
Duration of the stages of the operational assistance
|
Параметр Parameter |
Группа I (СНсФВ) Group I (HFpEF) n = 62 |
Группа II (СНнФВ) Group II (HFrEF) n = 54 |
Группа III (без СН) Group III (without signs of HF) n = 38 |
p-значение p-value |
|
Пережатие аорты, мин. Aortic clamping, min. |
52 [45,25 - 58] |
55 [45 - 62] |
51 [45,25 -62,8] |
I и II: 0,374 |
|
I и III: 0,704 |
После возобновления коронарного кровотока пациенты с сердечной недостаточностью реже демонстрировали спонтанное восстановление нормального ритма по сравнению с пациентами без СН (рис. 1), что может указывать на нарушение реполяризации и замедление восстановления электрической активности миокарда в этой группе. Несмотря на более частые эпизоды фибрилляции желудочков и потребность в интраоперационной дефибрилляции у пациентов с СН, различия между группами не достигли статистической значимости.
Спонтанное восстановление нормального ритма сердца
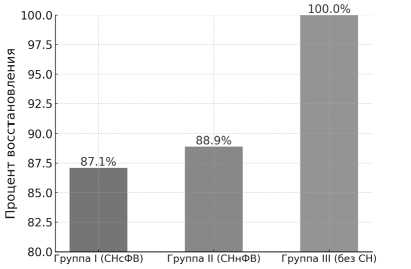
Рис. 1. Спонтанное восстановление нормального ритма сердца после возобновления коронарного кровообращения
Fig. 1. Spontaneous restoration of normal heart rhythm after resumption of coronary circulation
Послеоперационные результаты . Желудочковые аритмии и зависимость от искусственного водителя ритма в послеоперационном периоде отмечались редко и не демонстрировали значимых различий между группами.
В то же время частота пароксизмов фибрилляции предсердий была выше у пациентов с СН, особенно в группе с сохранённой фракцией выброса (35,5% против 25,9 % и 15,8 % в группах СНнФВ и без СН соответственно; рис. 2). Это подчёркивает необходимость повышенного внимания к профилактике наджелудочковых аритмий у пациентов с СНсФВ.
Пароксизмы ФП в послеоперационном периоде
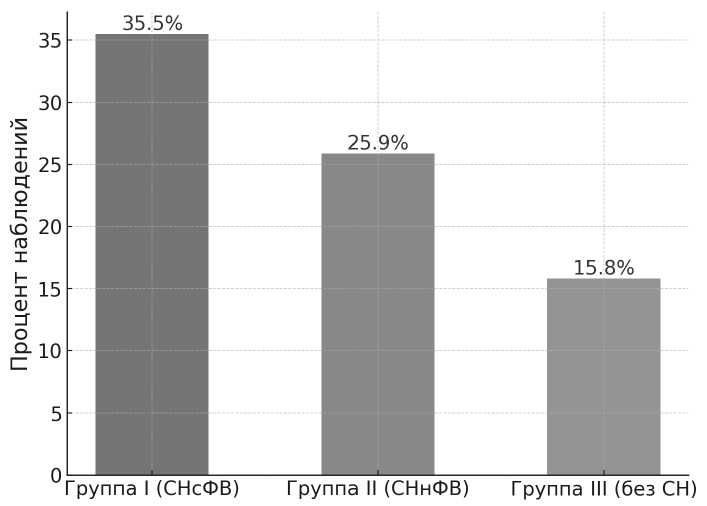
Рис. 2. Пароксизмы ФП в послеоперационном периоде
Fig. 2 . Paroxysms of AF in the postoperative period
У пациентов с сердечной недостаточностью, особенно в группе СНсФВ, отмечалась тенденция к удлинению послеоперационного восстановления. Так, длительность ИВЛ была статистически значимо выше у пациентов с СНсФВ по сравнению с группой без СН (p = 0,003), что может отражать более сложное течение раннего послеоперационного периода. В то же время потребность в инотропной поддержке и продолжительность пребывания в ОРИТ не различались между группами.
Продолжительность госпитализации была достоверно дольше у пациентов с СНсФВ (медиана — 11 дней), чем у пациентов без СН (9 дней; p = 0,013), что подчёркивает необходимость более длительного наблюдения и восстановительного лечения у этой категории больных (табл. 6).
Обсуждение
Диагностика сердечной недостаточности с сохранённой фракцией выброса (СНсФВ) остаётся сложной задачей, прежде всего из-за неспецифичности клинических проявлений. Наличие типичных симптомов СН при нормальной ФВЛЖ может наблюдаться при других патологиях, что затрудняет верификацию диагноза [6].
Таблица 6
Продолжительность этапов послеоперационного периода
Table 6
Duration of the stages of the postoperative period
|
Параметр Parameter |
Группа I (СНсФВ) Group I (HFpEF) n = 62 |
Группа II (СНнФВ) Group II (HFrEF) n = 54 |
Группа III (без СН) Group III (without signs of HF) n = 38 |
p-значение p-value |
|
ИВЛ, часы ALV, hours |
6,5 [5,1–8] |
6 [5–8] |
5,5 [4–6,5] |
I и II: 0,265 |
|
I и III: 0,003 |
||||
|
II и III: 0,051 |
||||
|
Все, All: 0,012 |
||||
|
Инотропная поддержка, часы Inotropic support, hours |
10 [2–20] |
17 [6–20] |
17 [6–20] |
I и II: 0,375 |
|
I и III: 0,398 |
||||
|
II и III: 0,915 |
||||
|
Все, All: 0,588 |
||||
|
Пребывание в ОРИТ, часы Stay in the intensive care unit, hours |
31,5 [23,5– 45] |
26 [23–48] |
27 [23–44] |
I и II: 0,666 |
|
I и III: 0,628 |
||||
|
II и III: 0,892 |
||||
|
Все, All: 0,858 |
||||
|
Госпитализация, дни Hospitalization, days |
11 [8,25– 15] |
11 [8–13] |
9 [8–10,75] |
I и II: 0,338 |
|
I и III: 0,013 |
||||
|
II и III: 0,083 |
||||
|
Все, All: 0,039 |
Около 50 % пациентов с сердечной недостаточностью имеют сохранённую фракцию выброса (≥50 %) [7], однако традиционная оценка сократительной функции по ФВЛЖ недостаточна для выявления СНсФВ. Это обосновывает необходимость поиска дополнительных критериев. Более того, клиническое сходство между СНсФВ и СНнФВ ещё больше усложняет дифференциальную диагностику.
В настоящем исследовании определены клинические признаки, наиболее надёжно ассоциированные с наличием СН: осложнённое течение ИБС, длительный приём диуретиков, одышка, смещённый верхушечный толчок и пастозность голеней. Эти признаки демонстрировали высокую статистическую значимость (p < 0,001), что подчёркивает их ценность в диагностике СН [6].
Таким образом, для верификации СНсФВ требуется интегративный подход, включающий не только эхокардиографическую оценку, но и анализ клинических симптомов и признаков диастолической дисфункции. Полученные данные согласуются с рекомендациями литературы о необходимости пересмотра традиционных диагностических алгоритмов [8].
Для подтверждения диагноза СНсФВ клинические данные должны быть дополнены результатами инструментальных исследований. Одной лишь фракции выброса недостаточно – требуется анализ признаков диастолической дисфункции и ремоделирования сердца.
Наше исследование подтвердило, что повышение ИОЛП у пациентов с СН, особенно с СНсФВ, коррелирует с данными литературы о структурных изменениях левого предсердия при перегрузке объёмом [6, 8]. Кроме того, ИММЛЖ был достоверно выше у пациентов с СНнФВ, отражая более выраженную гипертрофию миокарда. Однако и при СНсФВ отмечалось его увеличение, что подчёркивает роль гипертрофии в патогенезе диастолической дисфункции.
Функциональные параметры, такие как снижение e и повышение E/e , а также рост давления в легочной артерии, оказались чувствительными признаками дисфункции миокарда у пациентов с СНсФВ и СНнФВ. Эти изменения отражают повышение давления наполнения ЛЖ и перегрузку малого круга кровообращения, что согласуется с результатами предыдущих исследований [8].
Таким образом, комплексная оценка структурных и функциональных эхокардиографических показателей необходима для корректной диагностики СНсФВ, особенно в условиях сомнительной клинической картины при нормальной ФВЛЖ.
Различия в продолжительности этапа ИК после восстановления коронарного кровотока между группами указывают на более сложный выход из ИК у пациентов с сердечной недостаточностью, особенно с СНнФВ. Это, вероятно, связано с выраженной систолической дисфункцией и потребностью в более продолжительной поддержке гемодинамики [9]. У пациентов с СНсФВ этот этап был сопоставим с контрольной группой, что может отражать более стабильное восстановление кровообращения при сохранённой ФВ.
Частота самопроизвольного восстановления синусного ритма после реперфузии также была ниже у пациентов с СН, что подчёркивает повышенный риск интраоперационных нарушений ритма и проводимости у данной категории больных. Это требует усиленного мониторинга и готовности к коррекции электрофизиологических нарушений.
Наши результаты подтверждают данные зарубежных работ, согласно которым у пациентов с СНсФВ и диастолической дисфункцией чаще возникает гемодинамическая нестабильность в периоперационном периоде, увеличивается потребность в инотропной и вазопрессорной терапии [10]. Это подчёркивает необходимость более тщательного ведения таких пациентов.
Интересно, что наибольшая частота интраоперационной фибрилляции желудочков наблюдалась в группе СНсФВ (17,7 %). Эти данные соответствуют литературным сообщениям о повышенной чувствительности таких пациентов к нарушениям ритма, особенно тахиаритмиям [11].
Продолжительность ИВЛ была достоверно выше у пациентов с СНсФВ по сравнению с пациентами без СН, что свидетельствует о более сложном восстановлении и потребности в пролонгированной респираторной поддержке. В группе СНнФВ также отмечалась тенденция к увеличению продолжительности ИВЛ, однако статистически значимого различия не получено.
Кроме того, пароксизмы ФП чаще встречались у пациентов с СН, особенно в группе СНсФВ (35,5 % против 15,8 % в контрольной группе; p = 0,040). Это подчёркивает важность профилактики нарушений ритма у данной категории больных. Повышенный риск и худшая переносимость аритмий, отмеченные в предыдущих исследованиях [12], требуют более активного мониторинга и своевременной коррекции ритма в послеоперационном периоде. Эти данные подтверждают, что наличие СН, особенно с сохранённой ФВ, может осложнять ранний послеоперационный период, увеличивая потребность в интенсивной терапии [5].
Продолжительность госпитализации у пациентов с СНсФВ была статистически значимо выше, чем у пациентов без СН (11 против 9 дней; p = 0,013), что отражает более сложное течение послеоперационного периода и необходимость в продлённом наблюдении. Эти результаты подчёркивают, что даже при сохранённой ФВ пациенты с СН требуют особого внимания в послеоперационном ведении. Полученные данные согласуются с результатами зарубежных исследований, где СНсФВ рассматривается как независимый предиктор неблагоприятных исходов и повышенной летальности после кардиохирургических вмешательств, в том числе с учётом стратификации по EuroSCORE II [5].
Выводы
Пациенты с сердечной недостаточностью с сохранённой фракцией выброса (СНсФВ), несмотря на нормальные значения ФВЛЖ, демонстрируют более сложное течение послеоперационного периода после коронарного шунтирования. Для них характерны повышенная встречаемость нарушений ритма, необходимость в более длительной респираторной поддержке и увеличенная продолжительность госпитализации. Эти данные подтверждают, что СНсФВ следует рассматривать как клинически значимое состояние, оказывающее влияние на исходы хирургического лечения, и требуют выделения данной группы в отдельную категорию с индивидуализированным подходом к периоперационному ведению.


