Коррекция дефектов мягкой ткани посредством аутологической трансплантации жировой ткани после операции по липоксации
Автор: Байрамлы Г.Р., Алиев Э.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Абдоминальная хирургия
Статья в выпуске: 4 (74), 2020 года.
Бесплатный доступ
Цель: рассмотреть вопросы осуществления коррекции дефектов мягкой ткани посредством аутологической трансплантации жировой ткани после операции по липоксации.Материалы и методы. Исследование проводилось авторами с 2016 по 2020 годы и включало 26 последовательно проведенных операций у женщин-пациенток. Возрастные ограничения пациентов варьировались от 20 до 59 лет. Предоперационный индекс массы тела пациентов составлял 17,4-26,5 кг/м2, в среднем 21,6 кг/м2 и был определен во время первого применения. Операция липоксации проводилась 1-3 раза на всех пациентах, включенных в исследование. Общее количество пересаженной аутологической жировой ткани составило 20-200 мл.Результаты. На протяжении 24 месяцев 58,8 % пациентов оценили свой вид после аутологической пересадки жировой ткани как «очень хорошо» и «отлично» и 29,4 % оценили свой вид как «хорошо». Только 11,8% пациентов посчитали, что их вид сначала был хорошим, а затем ухудшился.Обсуждение. Для того, чтобы получить прогнозируемый результат, хирург должен вводить жировую ткань в живую ткань в стерильных условиях и воздержаться от внешних контактов с целью предотвращения инфекции. Трансплантация с высоким процентным показателем компонентов, таких как кровь и местные факторы, снижают возможность прогнозировать точный объем тела.Выводы. Ввиду принятия эстетической хирургии в целом и увеличения числа липосакционных пациентов очевидно, что пластические хирурги в будущем столкнутся с пациентами, обратившимися за вторичной контурной хирургией. Фактором успешной аутологической пересадки жировой ткани является применение соответствующей техники, осознание ограничений и понимание целей пациента.
Липоксация, жировая ткань, коррекция, абдоминальная область, канюля, корешковые клетки
Короткий адрес: https://sciup.org/142230008
IDR: 142230008 | УДК: 616-001.4-039.22-08:615.832.93 | DOI: 10.17238/issn2072-3180.2020.4.9-15
Correction of soft tissue defects through autological fat tissue transplantation after lipoxation operation
The aim of considered the implementation of soft tissue defects correction by means of autologous adipose tissue transplantation after liposuction surgery.Materials and methods. The study was conducted by the authors from 2016 to 2020 and included 26 consecutive operations in female patients. The age limits of the patients ranged from 20 to 59 years. The preoperative body mass index of the patients was 17.4-26.5 kg/m2, on average 21.6 kg/m2 and was determined during the first application. Liposuction surgery was performed 1-3 times on all patients included in the study. The total amount of transplanted autologous adipose tissue was 20-200 ml.Results. Over 24 months, 58.8 % of patients rated their appearance after autologous adipose tissue transplantation as «very good» and «excellent» and 29.4 % rated their appearance as «good». Only 11.8% of patients felt that their appearance was good at first, and then worsened.Discussion. In order to obtain a predictable result, the surgeon must inject adipose tissue into living tissue under sterile conditions and refrain from external contact in order to prevent infection. Transplants with a high percentage of components, such as blood and local factors, reduce the ability to predict accurate body volume.Conclusion. Have shown that the degree of satisfaction observed in patients after autologous adipose tissue grafting gives aesthetically acceptable results in terms of correction of deformities after liposuction. With the acceptance of aesthetic surgery in general and the increasing number of liposuction patients, it is clear that plastic surgeons in the future will face patients seeking secondary contouring surgery. Successful autologous adipose tissue transplantation is based on the appropriate technique, awareness of limitations and understanding of the patient's goals.
Текст научной статьи Коррекция дефектов мягкой ткани посредством аутологической трансплантации жировой ткани после операции по липоксации
Материал и методы
В последние годы во многих странах липосакция стала самой частой эстетической операцией. Развитие липосакции предоставило пластическим хирургам возможность приукрашать структуру тела человека безопасным и эффективным образом [1, 2]. За последние 4 десятилетия, после представления Иллоузом Я.Г., такой метод существенно распространился [4]. Целью липосакции является уменьшение локализованных жировых тканей для создания пропорциональных контуров тела. Хотя липосакция считается безопасной хирургической операцией, некоторые источники указывают на то, что у нее может быть много осложнений. Увеличение числа операций липосакции, выполняемых врачами-неспециалистами, привело к увеличению числа осложнений ятрогенного характера после липосакции. Операции классифицируются в зависимости от размера выявленных дефектов, серьезности деформации, сложности коррекции и визуального воздействия [5]. Дефекты от «чрезмерного поглощения жира» до неровного кожного покрова и асимметрии связаны с недостаточным опытом хирурга. Работа на абдоминальной поверхности, изгибах и эстетических треугольниках представляет собой трудную задачу, и коррекция может привести к серьезным местным осложнениям [2, 6]. В жировой ткани концентрируются мезенхимальные стромальные клетки, что делает возможным ее применение для лечения осложнений. Для достижения эстетически привлекательного результата после операции липосакция требует тщательного планирования и глаз художника. Правильный подбор пациентов, правильный метод хирургического вмешательства и внимание к пациентам во время операции помогают предотвратить осложнения контурной деформации. Прогнозы по результату должны основываться на реальной оценке возраста пациента, эластичности кожи, объема выводимого жира и предоперационной активности липосакционной области.
В целом за 2016–2020 годы было последовательно проведено 26 операций у женщин-пациенток. Возрастные ограничения пациентов варьировались от 20 до 59, а средний возраст составлял 30,4. Предоперационный индекс массы тела пациентов составлял 17,4-26,5 кг/м2, в среднем — 21,6 кг/м2 и был определен во время первого применения. Операция по липокса-ции проводилась 1–3 раза на всех пациентах, включенных в исследование. Для коррекции послеоперационных дефектов липосакция оценивалась по шкале от 1 до 5 балла общего одобрения относительно внешнего вида тела после аутологической трансплантации жировой ткани. Здесь, показатель 1 указывает на слабую оценку, показатель 2 — на среднюю оценку, показатель 3—на хорошую оценку, показатель 4—на очень хорошую оценку и показатель 5—на отличный результат [7, 8]. Шкала удовлетворенности пациента была использована и рассмотрена в опубликованных документах.
Хирургический метод
У пациента с дефектом мягких тканей абдоминальной полости липосакция выполняется в положении стоя, помечаются области для пересадки жировой ткани, выполняется предоперационные обозначения. В операционной выполняется седация. Операция начинается с инфильтрации жидкости. В первую очередь в липосакционные области вводят жидкость Тюменсан. На поверхности кожи открываются входные отверстия. Такие отверстия должны быть на линиях Лангер или на изгибах кожи. При помощи шприца выполняется аспирация жировой ткани из областей в соответствии с предоперационными обозначениями. Жировая ткань, подвергшаяся аспирации, заполняется в вертикально удерживаемый шприц с открытым концом (Рис. 1).
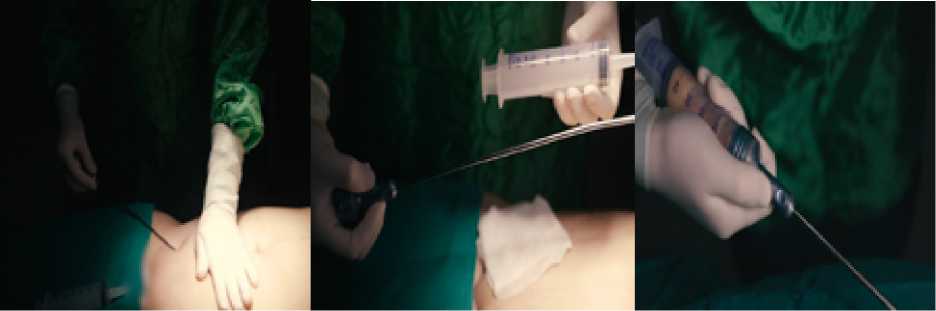
Рис. 1. Получение аутологической жировой ткани посредством липоксации
Аспирация жировой ткани завершается. Важно не то, сколько жира подверглось аспирации, а то, сколько жира осталось. Для этого используется тест «pinch». При помощи такого теста определяется толщина подкожной жировой ткани посредством
сжимания между большим и указательным пальцами, она должна быть примерно между 1–2 см и должна быть везде равномерной. После окончания липосакции через те же разрезы переходят к другим участкам. Изначально рубцовая ткань разрушается. Затем создается глубокий участок при помощи трубки диаметром 3 мм, так как перемещаемый жир легко распространяется по участкам, где меньше сопротивление. На разных траекториях всегда создаются другие участки с такой же трубкой, от более глубокого участка к более поверхностным частям. По мере удаления трубок вводят жир. Изображение липосакцинированных и аутологичных жировых тканей зрительно выравнивается. Таким образом, восстановление передней брюшной стенки, пересадка жировой ткани выполняется в порядке, описанном выше.
Пациент остается в больнице на протяжении 24 часов. В последующие 5 дней назначается прием антибиотиков и анальгетиков. На третьей недели после операции разрешается вернуться к средней физической активности. На 1-й день после операции пациенту надевается корсет и рекомендуется не снимать его в течение 1 месяца.

Рис. 2. Введение аутологической жировой ткани в участки с дефектами мягкой ткани
Результаты
Общее количество пересаженной аутологической жировой ткани составило 20–200 мл. На участке выполнения трансплантации некрозы кожи не отмечались, ни у одного пациента не была выявлена липонекротическая опухоль (вывих) в ходе оценивания при помощи пальпации после операции. На участке донорства или трансплантации целлюлит, глубокий сосудистый тромбоз и жировая эмболия легочной артерии не отмечены. В 3 случаях понадобился 1 дополнительный сеанс для пересадки 5–25 мл жировой ткани. Для таких пациентов понадобилась пересадка дополнительной жировой ткани и заполнение впадин в брюшной области. После операции индекс массы тела (ИМТ) составил 19,1–26,2 кг/м², через 1 год такой показатель в среднем составил значение в пределах 21,1 кг/м². На протяжении 24 месяцев 58,8 % пациентов оценили свой вид после аутологической пересадки жировой ткани как «очень хорошо» и «отлично» и 29,4 % оценили свой вид как «хорошо». Только 11,8% пациентов посчитали, что их вид сначала был хорошим, а затем ухудшился.
Клинический случай 1
Пациентка в возрасте 33 лет, перенесшая липоксацию. Она родила ребенка три года назад и изъявила желание иметь «нормальный живот». Ее последняя липоксация была выполнена 7 месяцев назад, однако пациентка не была довольна своим видом. Пациентка жалуется на «впалую брюшную область» и заявляет, что не может надевать бикини на пляже.
a b
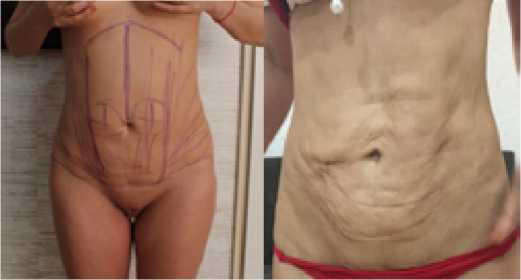
Рис. 3. Вид брюшной области до липосакции (a) и после липосакции (b)
Фото (a) было снято до первой операции пациента, а фото (b) — через 7 месяцев после операции. Во время осмотра были отмечены ятрогенные надпупочные и абдоминальные впадины.
С целью коррекции абдоминального фасада была осуществлена пересадка жировой ткани в вышеописанном порядке. Сначала была выполнена коррекция надпупочной впадины, а затем коррекция других абдоминальных деформаций. В целом, в абдоминальную область было введено 200 мл жировой ткани. В результате, деформация была частично восстановлена, но полный желаемый результат не был достигнут.
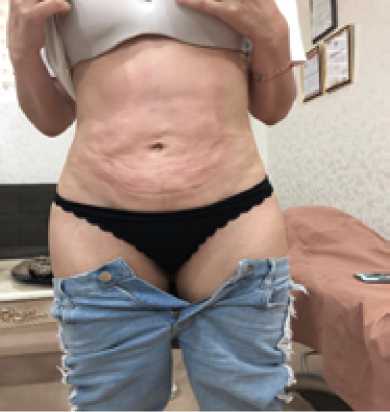
Рис. 4. Вид брюшной полости через 2 месяца после выполнения 1-й аутопической трансплантации
Пациентке была выполнена аутологическая трансплантация жировой ткани во 2-й раз, поскольку размер деформации был меньше по сравнению с предыдущей трансплантацией, было распределено 100 мл жировой ткани. На фотографиях, сделанных после операции, было отмечено отсутствие осложнений и получение удовлетворительного эстетического результата.
a b
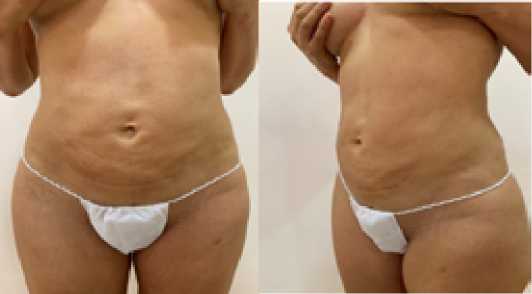
Рис. 5. Вид после 2-й аутологической пересадки жировой ткани: a – спереди, b – сбоку
Клинический случай 2
Пациентка –молодая женщина в возрасте 26 лет. Обратилась с желанием иметь спортивное телосложение.
a b
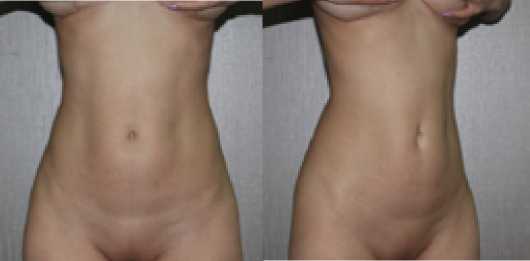
Рис. 6. Вид брюшной полости до липосакции: a – спереди, b – сбоку
На фотографиях представлено изображение тела такой пациентки через 7 месяцев после первой операции. Как видно, жировая ткань была полностью удалена с области живота, но такие впадины привели к ухудшению результата.
Пациентке была выполнена повторная операция в целях коррекции. Для исправления впадин была выполнена аутологическая пересадка 100 мл жировой ткани в те же участки. Теперь наша пациентка удовлетворена результатом.
a b

Рис. 7. Вид брюшной области после липосакции: a – спереди, b – сбоку
b
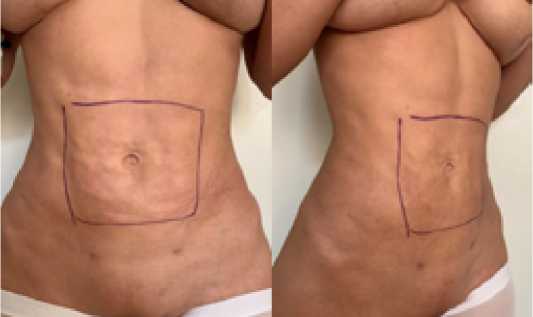
Рис. 8. Вид брюшной полости через 1 месяц после аутологической пересадки жировой ткани: a – спереди, b – сбоку
Пациент 3
a b
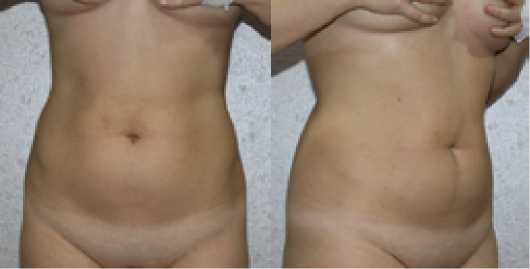
Рис. 9. Вид брюшной области до липосакции: a – спереди, b – сбоку
Нашей пациенткой является женщина в возрасте 46 лет. У нее 2 детей. Обратившись к нам, она изъявила желание убрать жировые участки на животе, поскольку испытывает комплекс в связи с ношением одежды. Мы предложили ей также выполнить операцию по абдоминопластике для устранения мышечного диастаза. Однако наш пациентка заявила, что не хочет след от разреза, и ей будет достаточно удалить жировые участки.
После нашей первой операции в области живота отмечались неровности под пупком. С целью восстановления результата пациентке была выполнена повторная операция через 6 месяцев.
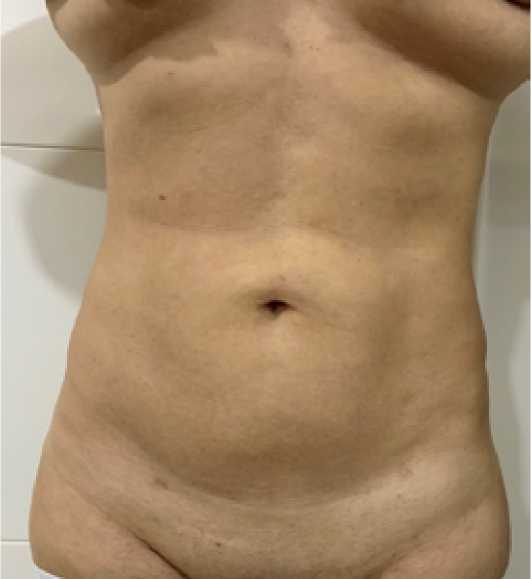
Рис. 10. Вид брюшной области через 6 месяцев после липосакции
С некоторых участков на теле пациента была взята жировая ткань и в области, в соответствии с дооперационными обозначениями, была введена жировая ткань в количестве 90 мл. Рельеф живота выровнялся.
a b
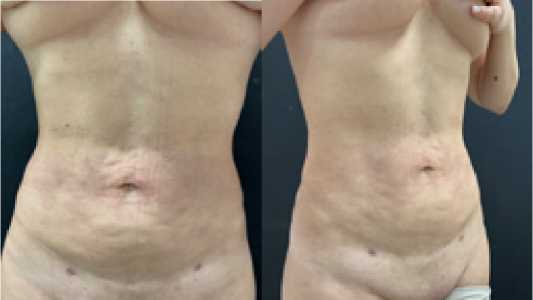
Рис. 11. Вид брюшной полости через 1 месяц после аутологической пересадки жировой ткани: a – спереди, b – сбоку
Обсуждение
Формирование телосложения во время липосакции требует понятия о трехмерном (3D) представлении анатомии тела и хирургических жировых слоев [11]. Это необходимо для предотвращения осложнений при выполнении липопластики посредством высасывания [9]. У пациентов с нормальным весом достигаются высокие результаты во время липосакции локализованных жировых запасов, которые не могут быть удалены посредством диеты или занятия спортом. Врач, проводящий операцию липосакции, должен обладать достаточным опытом и знаниями в данной области [10].
В ходе подготовки к аутологической пересадке жировой ткани основным моментом для пересадки и исправления контуров является сохранение структуры живой жировой ткани. Любое механическое или химическое повреждение нежной структуры жировой ткани приведет к некрозу вживленной жировой ткани. Пересаживаемая жировая ткань должна иметь доступ к кровообращению [16]. Создание многочисленных туннелей в деформациях и устранение рубцовой ткани после липосакции обеспечивает адекватное снабжение кровью для пересаженной жировой ткани. Нельзя вводить в такую область жировую ткань в избыточном количестве. Для того, чтобы получить прогнозируемый результат, хирург должен вводить жировую ткань в живую ткань в стерильных условиях и воздержаться от внешних контактов с целью предотвращения инфекции. Трансплантация с высоким процентным показателем компонентов, таких как кровь и местные факторы, снижают возможность прогнозировать точный объем тела.
Статистические различия в жизнеспособности жировой клетки не наблюдались у донорских частей жировой ткани абдоминальной области, бедренной области, ягодичной или коленной области [17,18]. Не отмечались случаи полного растворения пересаженной аутологической жировой ткани, а также случаи отсутствия каких-либо положительных результатов. В последних исследованиях было отмечено значительное различие в концентрации жировых клеток, полученных из разных областей. Концентрация жировых клеток была выше в нижней области живота по сравнению с другими областями [19].
В ходе лечения различных недостатков ткани наш опыт в области липосакции и аутологической трансплантации жировой ткани привел к применению такого метода в целях коррекции ятрогенных деформаций ткани после липосакции [20–22].
Мы рекомендуем проводить любую повторную хирургическую операцию минимум через 6 месяцев. Такой период важен для спадания опухолей и отеков с целью правильного оценивания контурной деформации.
Известно, что невозможно сделать долгосрочный прогноз относительно ограничений трансплантации жировой ткани, в особенности относительно поддержания объема [23, 24]. Хирург, основываясь на своем опыте, может прогнозировать объем, необходимый для пересадки в целях достижения же- лаемого результата [25, 26]. Данное исследование показывает, что аутологическая трансплантация жировой ткани в деформациях после липосакции проявляет эстетически приемлемые результаты, и это отражается в процентном показателе удовлетворенности пациента. Однако необходимо уведомить пациента о том, что может потребоваться вторая трансплантация жировой ткани. В большинстве случаев одна процедура по аутологической трансплантации жировой ткани бывает достаточной для коррекции недостатков. Совсем в редких случаях, несмотря на оперативное улучшение в абдоминальном рельефе после первичного вмешательства, контурная деформация все же остается и требуется 2-я процедура. В качестве кожи на участках тела, подвергшихся деформации в результате липосакции, отмечается существенный прогресс после аутологической трансплантации жировой ткани.
Бывают также случаи, когда встречается небольшой запас жира или его отсутствие. Это наблюдается у молодых пациенток, прошедших обширные липосакционные процедуры. В таких случаях задача, стоящая перед хирургом, заключается в том, чтобы получить максимально возможное количество жира, не создавая больше дефектов контура. Регенеративные стратегии на основе корней, которые предполагают использование стволовых клеток, дают большие обещания по увеличению площади мягких тканей [27]. На основании предварительных клинических исследований и обследования группы пациентов на ранней стадии было определено, что стволовые клетки, полученные из жира, наконец, позволяют выполнять основной принцип, такой как замена эстетически «сходного компонента со сходным», без недостатков текущей технологии [28]. Стволовые клетки, полученные из жира во время липотрансферы на клеточной основе, используются вместе с липоинъекцией. Стромальная васкулярная фракция, состоящая из стволовых клеток, отделяется от аспирационной половины жировой прослойки и затем снова соединяется с другой половинкой. Такой процесс превращает аспирационный жир в жировую ткань, богатую стволовыми клетками. Согласно результатам, липотрансфера на клеточной основе является эффективным и безопасным методом увеличения мягких тканей [29, 30].
Вывод
Ввиду принятия эстетической хирургии в целом и увеличения числа липосакционных пациентов, очевидно, что пластические хирурги в будущем столкнутся с пациентами, обратившимися за вторичной контурной хирургией. Ключ к успешной аутологической пересадке жировой ткани заключается в ознакомлении с соответствующей техникой, осознании ограничений и понимании целей пациента. Данное исследование показало, что степень удовлетворенности, наблюдаемая у пациенток после аутологической пересадки жировой ткани, дает эстетически приемлемые результаты относительно коррекции деформаций после липосакции.
Список литературы Коррекция дефектов мягкой ткани посредством аутологической трансплантации жировой ткани после операции по липоксации
- Triana L., Triana C., Barbato C., Zambrano M. Liposuction:25 years of experience in 26, 259 patients using different devices. Aesthet. Surg., 2009, 29(6), pр. 509–512.
- Pereira L.H., Sterodimas A. Correction for the iatrogenicform of banana fold and sensuous triangle deformity. Aesthetic Plast. Sur., 2008, 32(6), pр. 923–927.
- Stephan P., Kenkel J. Updates and advances in lipo-suction. Aesthet. Surg., 2010, 30(1), p. 83.
- Pitanguy I. Evaluation of body contouring surgery today: a 30-year perspective. Plast. Reconstr. Surg., 2008, 105(4), pp. 1499–1514.
- Chang K.N. Surgical correction of postliposuction con-tour irregularities. Plast. Reconstr. Surg., 2016, 94(1), pp. 126–136.
- Illouz Y.G. Liposuction of the abdomen. Ann. Chir. Plast. Esthet., 2020, 44(4), pp. 481–495.
- Citarella E.R., Sterodimas A., Conde-Green A. Endoscopi-cally assisted limited-incision rhytidectomy: a 10-year prospective study. Plast. Reconstr. Aesthet. Surg., 2018, 63(11), pp. 1842–1848.
- Nicareta B., Pereira L.H., Sterodimas A., Illouz Y.G. (2011) Autologous gluteal lipograft. Aesthetic Plast. Surg., 2018, 35(2), pp. 216–224.
- Sterodimas A., Radwanski H.N., Pitanguy I. Aestheticplastic surgery: junior plastic surgeons’ confidence in a training program. Aesthetic Plast. Surg., 2018, 33(1), pp. 131–132.
- Sterodimas A., Boriani F., Bogetti P., Radwanski H.N., Bruschi S., Pitanguy I. Junior plastic surgeon’s confidence in aesthetic surgery practice: a comparison of two didactic systems. Plast. Reconstr. Aesthet. Surg., 2019, 63(8), pp. 1335–1337.
- Rohrich R.J., Smith P.D., Marcantonio D.R., Kenkel J.M. The zones of adherence: role in minimizing and preventing contour deformities in liposuction. Plast. Reconstr. Surg., 2015, 107(6), pp. 1562–1569.
- Pereira L.H., Radwanski H.N. Fat grafting of the buttock sand lower limbs. Aesthetic Plast. Surg., 2016, 20(5), pp. 409–416.
- Avelar J. Abdominoplasty combined with lipoplasty without panniculus undermining: abdominolipoplasty: a safe technique. Clin. Plast. Surg., 2006, 33(1), pp. 79–90.
- Pereira L.H., Sterodimas A. Treatment of iatrogenic abdominal contourir regularities. Aesthetic Plast. Surg., 2017, 34(2), pp. 129–135.
- Pereira L.H., Sterodimas A. Free fat transplantation for the aesthetic correction of mild pectus excavatum. Aesthetic Plast. Surg., 2017, 32(2), p. 393–396.
- Lewis C.M. Transplantation of autologous fat. Plast. Reconstr. Surg., 2016, 88(6), pp. 1110–1111.
- Ullmann Y., Shoshani O., Fodor A., Ramon Y., Carmi N., Eldor L., Gilhar A. Searching for the favourable donor site for fat injection: in vivo study using the nude mice model. Dermatol. Surg., 2018, 31(10), pp. 1304–1307.
- Rohrich R.J., Sorokin E.S., Brown S.A. In search of improved fat transfer viability: a quantitative analysis of the role of centrifugation and harvest site. Plast. Reconstr. Surg., 2013, 113(1), pp. 391–395.
- Padoin A.V., Braga-Silva J., Martins P., Rezende K., Rezende A R., Grechi B., Gehlen D., Machado D.C. (2008) Sources of processed lipoaspi rate cells: influence of donor site on cell concentration. Plast. Reconstr. Surg., 2016, 122(2), pp. 614–618.
- Pereira L., Sterodimas A. Composite body contouring. Aesthetic Plast. Surg., 2009, 33(4), pp. 616–624.
- Illouz Y.G. Present results of fat injection. Aesthetic Plast. Sur., 2018, 12(3), pp. 175–181.
- Fontdevila J., Serra-Renom J.M., Raigosa M., Berenguer J., Guisantes E., Prades E., Benito-Ruiz J., Martinez E. Assessing the long-term viability of facial fat grafts: an objective measure using computed tomography. Aesthet. Surg., 2008, 28(4), pp. 380–386.
- Illouz Y.G., La Sculpture Par Lipoplastie Ed. Churchill Livingstone, London, 1988, pp. 193–198.
- Pereira L.H., Sterodimas A. Autologous fat transplantation and delayed silicone implant insertion in a case of Mycobacterium breast infection. Aesthetic Plast. Surg, 2010, 34(1), pp. 1–4.
- Coleman S.R. Structural fat grafting: more than a permanent filler. Plast. Reconstr. Surg., 2010, 118(3 Suppl), pp. 108S–120S.
- Guerrerosantos J. Evolution of technique: face and neck lifting and fat injections. Clin. Plast. Surg., 2008, 35(4), pp. 663–676.
- Sterodimas A., de Faria J., Correa W.E., Pitanguy I. Tissue engineering in plastic surgery: an up-to-date review of the current literature. Ann. Plast. Surg., 2009, 62(1), pp. 97–103.
- Sterodimas A., De Faria J., Nicaretta B., Papadopoulos O., Papalambros E., Illouz Y. Cell-assisted lipotransfer. Aesthet. Surg., 2010, 30(1), pp. 78–82.
- Cardenas-Camarena L. Lipoaspiration and its complications: a safe operation. Plast. Reconstr. Surg., 2016, 112(5), pp. 1435–1441.
- Matarasso A., Wallach S., Rankin M., Galiano R. Secondary abdominal contour surgery: a review of early and later operative surgery. Plast. Reconstr. Surg., 2015, 115(2), pp. 627–632.


