Лабораторные показатели и выживаемость пациентов, страдающих раком мочевого пузыря
Автор: Державец Л.А.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 4 (58), 2013 года.
Бесплатный доступ
Современными лабораторными методами проведено исследование опухолевых маркеров, факторов роста, ангиогенеза, межклеточной адгезии в биологических жидкостях 549 больных немышечно-инвазивным раком мочевого пузыря (у 264 пациентов имелась единичная опухоль, у 285 – множественные опухолевые очаги). Проводился анализ взаимосвязи четырех показателей, максимально коррелирующих с количеством опухолевых очагов в мочевом пузыре, с выживаемостью пациентов. При проведении лог-ранк теста установлена взаимосвязь уровней UbC, sICAM, TPS, p185 в биологических жидкостях с выживаемостью (Р
Рак мочевого пузыря, выживаемость, лабораторные показатели, биологические жидкости
Короткий адрес: https://sciup.org/14056343
IDR: 14056343
Laboratory indices and survival of urinary bladder cancer patients
Current laboratory techniques were used for evaluation of tumor markers, growth factors, angiogenesis, intercellular adhesion in biological fluids of 349 patients with nonmusculo-invasive urinary bladder cancer (264 patients had a single tumor and 285 presented with multiple tumor foci). An analysis was made of the correlation between four indices most closely related with the number of tumor foci in the bladder, and patient survival. The log-rank test found a correlation between the levels of UbC, sICAM, TPS, p185 in biological fluids, and survival (P
Текст научной статьи Лабораторные показатели и выживаемость пациентов, страдающих раком мочевого пузыря
Для прогноза выживаемости пациентов, страдающих раком мочевого пузыря (РМП), важное значение имеют глубина инвазии, степень дифференцировки опухолевых клеток, поражение регионарных лимфатических узлов, наличие кар- циномы in situ, размер и количество первичных новообразований, а также продолжительность безрецидивного периода [1, 7]. Однако отдаленные результаты лечения пациентов с опухолями, составляющими одну классификационную группу
(мышечно-инвазивный РМП или немышечноинвазивный РМП), существенно различаются [2]. Особенно это заметно при немышечно-инвазивном раке мочевого пузыря, который не является гомогенной группой злокачественных новообразований, а включает: папиллярные новообразования, ограниченные слизистой оболочкой мочевого пузыря (Та); опухоли, прорастающие в подслизистый слой (Т1); интраэпителиальные новообразования с низкой степенью дифференцировки [4, 8]. Кроме того, течение и прогноз заболевания во многом зависят от количества опухолевых очагов в мочевом пузыре [3]. Общая 5-летняя выживаемость пациентов, страдающих немышечно-инвазивным РМП, по данным разных авторов, варьирует в пределах от 68 до 80 %, а частота рецидивов после трансуретральной резекции составляет 50–80 % [5, 6]. Поэтому в последние годы предпринимаются попытки выявить дополнительные прогностические факторы, которые позволили бы отличить опухоли с высоким риском прогрессирования и рецидивирования и своевременно применить дифференцированный лечебный подход.
Цель исследования – проанализировать взаимосвязь уровней лабораторных показателей в биологических жидкостях пациентов, страдающих немышечно-инвазивным раком мочевого пузыря, с выживаемостью и оценить их значение для прогноза заболевания.
Материал и методы
Материалом для исследования служили сыворотка и плазма крови, моча 549 пациентов (495 мужчин и 54 женщины) с диагнозом немышечноинвазивный рак мочевого пузыря. Возраст пациентов варьировал от 30 до 85 лет, большинство относилось к возрастной категории старше 60 лет. Диагноз РМП установлен на основании рентгенологических, эндоскопических, клинических методов исследования с обязательной морфологической верификацией. Пациенты были разделены на две группы в зависимости от количества опухолевых очагов: I группа (n=264) – у пациентов имелась единичная опухоль мочевого пузыря, II группа (n=285) – множественные опухолевые очаги. У всех пациентов, обследованных современными лабораторными методами (иммуноферментным, иммунотурбидиметрическим, спектрофлуориме-трическим), проводилось определение в биологических жидкостях концентрации опухолевых маркеров, факторов роста, ангиогенеза, межклеточной адгезии и растворимых форм их рецепторов, факторов повреждения эндотелия, продуктов воспаления, окислительной модификации белков и липидов.
Статистическая обработка данных выполнялась с помощью программного обеспечения R-statistica, версия 2.6.2. Для оценки прогностической значимости лабораторных показателей в зависимости от отдаленных результатов лечения рассчитаны значения общей выживаемости (ОВ), скорректированной (онкоспецифической) выживаемости (ОВК), безрецидивной выживаемости (БРВ), выживаемости до прогрессирования (ВДП) по методу Каплана–Майера. Для сравнения выживаемости в группах использовался лог-ранк тест, различия считались статистически значимыми при p<0,05. Для оценки влияния потенциальных факторов риска на выживаемость использовался регрессионный анализ пропорциональных рисков Кокса.
Результаты и обсуждение
Анализ широкого спектра лабораторных показателей (27 параметров) в биологических жидкостях пациентов, страдающих немышечно-инвазивным РМП, показал, что информативными показателями для определения количества опухолевых очагов являются опухолевые маркеры: UBC (Urinary Bladder Cancer), TPS (Tissue Polypeptide Antigen Specific); растворимая форма рецептора эпидермального фактора роста р185, фактор межклеточной адгезии sICAM (Intercellular Adhesion Molecule) [3]. Проводился анализ взаимосвязи этих показателей с выживаемостью пациентов, страдающих РМП. Для определения влияния уровня лабораторных показателей на выживаемость формировались группы с использованием медианы (Ме) каждого показателя (< Ме и ≥Ме ).
Общая 5-летняя выживаемость во всей анализируемой когорте больных составила 78,3 ± 1,7 %, причем в группе пациентов с единичным опухолевым очагом – 79,6 ± 2,5 % (медиана наблюдения – 40,32 мес), в группе пациентов с множественными опухолевыми очагами – 74,5 ± 2,6 % (медиана наблюдения – 37,98 мес). Общая 5-летняя скорректированная выживаемость составила 87,0 ± 1,4 %, 89,7 ± 1,9 %, 83,6 ± 2,2 %; 5-летняя безрецидивная выживаемость – 65,4 ± 2,0 %, 78,5 ± 2,5 %, 52,6 ± 3,0 % соответственно. Что касается уровня выживаемости до прогрессирования, она практически не отличалась, составляя во всей группе – 96,9 ± 0,7 %, в группе с единичным опухолевым очагом – 96,3 ± ± 1,2 %, в группе с множественными опухолевыми очагами – 94,6 ± 1,3 %. Таким образом, наличие множественных опухолевых очагов в мочевом пузыре является одним из неблагоприятных факторов прогноза для общей, скорректированной и безрецидивной выживаемости.
При проведении однофакторного анализа выявлено, что уровень UBC оказывает влияние на все виды рассчитанных показателей выживаемости (табл. 1), кроме выживаемости до прогрессирования, как в группе пациентов с единичным опухолевым очагом в мочевом пузыре, так и у пациентов с множественными опухолевыми очагами.
Общая, скорректированная и безрецидивная выживаемость пациентов с единичным опухолевым очагом в мочевом пузыре при высоком уровне TPS значимо ниже, чем при уровне TPS<97,5 MEд/мл
(р лог-ра<0,05). У пациентов с множественными опухолевыми очагами уровень ТРS в крови значимо повлиял только на безрецидивную выживаемость (табл. 2).
Выживаемость пациентов, страдающих РМП, в зависимости от уровня sICAM в сыворотке крови, представлена в табл. 3. Уровень sICAM оказывает существенное влияние на все виды рассчитанных показателей выживаемости, кроме выживаемости до прогрессирования.
Выживаемость пациентов, страдающих РМП, в зависимости от уровня р185 в сыворотке крови, представлена в табл. 4. У пациентов с высоким уровнем р185 (≥Ме) как в группе с единичным опухолевым очагом, так и в группе с множественными опухолевыми очагами выявлены достоверно более низкие уровни выживаемости (р лог-ранк<0,05).
Поскольку немышечно-инвазивный рак мочевого пузыря обладает выраженной тенденцией к
Таблица 1
Показатели 5-летней выживаемости больных рМП в зависимости от уровня C в моче
|
Показатели выживаемости |
I группа |
II группа |
||||
|
<18,5 мкг/мл (n=131) |
≥18,5 мкг/мл (n=133) |
р лог-ранк |
<23,7 мкг/мл (n=142) |
≥23,7 мкг/мл (n=143) |
р лог-ранк |
|
|
ОВ |
89,9 ± 2,6 % |
72,4 ± 3,9 % |
0,0100 |
84,5 ± 3,0 % |
65,1 ± 4,0 % |
0,0003 |
|
ОВК |
94,9 ± 1,9 % |
84,2 ± 3,2 % |
0,0329 |
93,0 ± 2,2 % |
74,6 ± 3,6 % |
<0,0001 |
|
БРВ |
89,2 ± 2,7 % |
69,7 ± 4,0 % |
0,0070 |
57,9 ± 4,1 % |
49,2 ± 4,2 % |
0,0133 |
|
ВДП |
97,6 ± 1,4 % |
95,1 ± 1,9 % |
0,0551 |
93,3± 0,7 % |
96,0 ± 1,6 % |
0,0492 |
Таблица 2
5-летняя выживаемость больных рМП в зависимости от уровня TpS в сыворотке крови
|
Показатели выживаемости |
I группа |
II группа |
||||
|
<97,5 MEд/мл (n=130) |
≥97,5 MEд/мл (n=132) |
р лог-ранк |
<101,0 MEд/мл (n=139) |
≥101,0 MEд/мл (n=146) |
р лог-ранк |
|
|
ОВ |
89,3 ± 2,7 % |
72,6 ± 3,8 % |
0,0303 |
81,1 ± 3,3 % |
68,8 ± 3,8 % |
0,2240 |
|
ОВК |
95,2 ± 1,9 % |
83,7 ± 3,2 % |
0,0299 |
89,4 ± 2,6 % |
78,4 ± 3,4 % |
<0,1028 |
|
БРВ |
89,2 ± 2,7 % |
68,8 ± 4,0 % |
0,0031 |
64,1 ± 4,1 % |
44,4 ± 4,1 % |
0,0485 |
|
ВДП |
96,7 ± 1,6 % |
96,1 ± 1,7 % |
0,2471 |
98,4 ± 1,1 % |
97,1 ± 1,4 % |
0,6683 |
Таблица 3
5-летняя выживаемость больных рМП в зависимости от уровня s CaM в сыворотке крови
В группе пациентов с единичным опухолевым очагом и уровнем р185<4,43 нг/мл за весь период наблюдения возникло 5 рецидивов, в итоге уровень безрецидивнрой выживаемости составил 89,0 ± ± 2,8 %, тогда как в группе с р185≥4,43нг/мл воз-
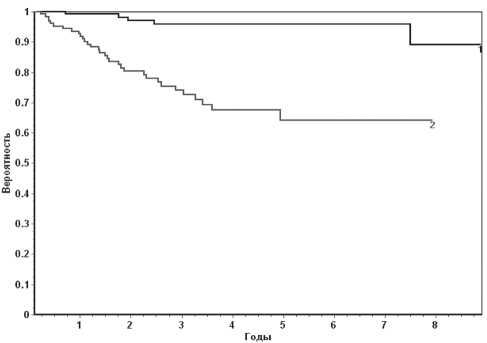
Рис. 1. Безрецидивная выживаемость больных немышечно-инвазивным РМП с единичным опухолевым очагом в зависимости от уровня p185 в крови. Примечание: 1. <4,43 нг/мл (n=125) – 5 рецидивов [89,0 ± 2,8 %]; 2. ≥4,43 нг/мл (n=128) – 32 рецидива [64,1 ± 4,2 %] (p<0,0001)
Таблица 4
5-летняя выживаемость больных рМП в зависимости от уровня р185 в сыворотке крови
|
Показатели выживаемости |
I группа |
II группа |
||||
|
<4,43 нг/мл (n=125) |
≥4,43 нг/мл (n=128) |
р лог-ранк |
<5,7 нг/мл (n=128) |
≥5,7 нг/мл (n=134) |
р лог-ранк |
|
|
ОВ |
92,5 ± 2,4 % |
67,2 ± 4,2 % |
<0,0001 |
88,9 ± 2,8 % |
63,2 ± 4,2 % |
0,001 |
|
ОВК |
98,7 ± 1,0 % |
80,4 ± 3,5 % |
<0,0001 |
97,1 ± 1,5 % |
72,6 ± 3,9 % |
<0,0001 |
|
БРВ |
95,9 ± 1,8 % |
64,1 ± 4,2 % |
<0,0001 |
83,6 ± 3,3 % |
30,0 ± 3,9 % |
<0,0001 |
|
ВДП |
100,0 % |
91,7 ± 2,4 % |
0,0025 |
99,2 ± 0,1 % |
95,8 ± 1,2 % |
0,0473 |
Таблица 5
регрессионная модель пропорциональных рисков Кокса для безрецидивной выживаемости больных рМП с единичным опухолевым очагом
|
Показатель |
Пропорциональный риск |
р |
|
p185<4,43 / p185≥4,43 |
3,15 |
0,0380 |
|
TPS<97,5/ TPS ≥97,5 |
1,94 |
0,0665 |
|
ICAM<122,8/ICAM≥122,8 |
1,50 |
0,2621 |
|
UBC<18,5/ UBC ≥18,5 |
1,45 |
0,3056 |
Таблица 6 регрессионная модель пропорциональных рисков Кокса для безрецидивной выживаемости больных рМП с множественными опухолевыми очагами
|
Показатель |
Пропорциональный риск |
р |
|
p185<5,7/ p185≥5,7 |
3,18 |
<0,0001 |
|
UBC<23,7/ UBC ≥23,7 |
1,40 |
0,1022 |
|
ICAM<131,5/ICAM≥131,5 |
1,37 |
0,1373 |
|
TPS<101,0/ TPS ≥101,0 |
1,20 |
0,3723 |
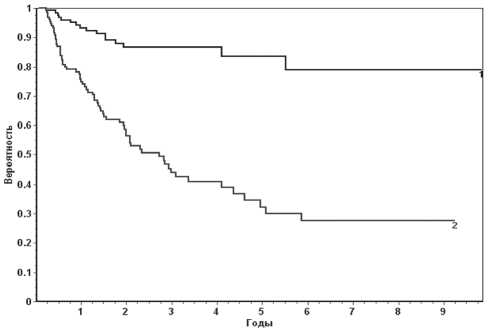
Рис. 2. Безрецидивная выживаемость больных немышечно-инвазивным РМП с множественными опухолевыми очагами в зависимости от уровня p185 в крови. Примечание: 1. <5,7 нг/мл (n=128) – 16 рецидивов [78,9 ± 3,6 %]; 2. ≥5,7 нг/мл (n=134) – 69 рецидивов [27,7 ± 3,9 %] (p<0,0001)
никло 32 рецидива и безрецидивная выживаемость составила 64,1 ± 4,2 % (р<0,0001) (рис. 1). Более выраженная зависимость безрецидивной выживаемости от уровня р185 в крови отмечена у пациентов с множественными опухолевыми очагами в мочевом пузыре (рис. 2). В группе больных с уровнем р185<5,7нг/мл безрецидивная выживаемость составила 78,9 ± 3,6 % (16 рецидивов), у пациентов с уровнем р185 ≥5,7нг/мл (69 рецидивов) – 27,7 ± ± 3,9 % соответственно (р<0,0001).
Таким образом, при проведении лог-ранк теста установлена взаимосвязь уровней UBC, sICAM, TPS, p185 в биологических жидкостях с выживаемостью пациентов, страдающих раком мочевого пузыря (рлог-ранк<0,05). Содержание UBC в моче и sICAM в сыворотке крови влияет на общую, скорректированную, безрецидивную выживаемость пациентов РМП как с единичным опухолевым очагом, так и с множественными опухолевыми очагами. Уровень ТРS в крови оказывает влияние на те же показатели выживаемости, но только у больных с единичным опухолевым очагом. Уровень р185 в крови значимо влияет на все виды рассчитанной выживаемости пациентов, страдающих немышечно-инвазивным раком мочевого пузыря. Многофакторный анализ с использованием регрессионной модели пропорциональных рисков Кокса выявил, что высокий уровень р185 в крови является неблагоприятным фактором прогноза безрецидивной выживаемости: при концентрации р185<4,43 нг/мл 5-летняя безрецидивная выживаемость пациентов с единичным опухолевым очагом в мочевом пузыре составила 95,9 %, при р185≥ ≥4,43 нг/мл – 64,1 %; у пациентов с множественными опухолевыми очагами при р185<5,7 нг/мл – 83,6 %, при р185≥5,7 нг/мл – 30,0 %.


