Лапароскопическая илеоцекальная резекция в лечении болезни Крона: опыт МКНЦ им. А.С. Логинова
Автор: Данилов М.А., Леонтьев А.В., Байчоров А.Б., Абдулатипова З.М., Саакян Г.Г., Демидова А.А.
Журнал: Хирургическая практика @spractice
Рубрика: Статьи
Статья в выпуске: 4 (52), 2022 года.
Бесплатный доступ
Введение: самым распространенным хирургическим вмешательством при осложненных формах болезни Крона является илеоцекальная резекция. Данная операция выполняется в плановом порядке при неэффективности медикаментозной терапии, а также экстренно, при развитии кишечной непроходимости или септических осложнениях. В подавляющем большинстве случаев есть возможность выполнить лапароскопический доступ, тем самым снизив риски и ускорив восстановление пациента в послеоперационном периодеЦель: оценка результатов лапароскопической илеоцекальной резекции у пациентов с болезнью КронаМатериалы и методы: в исследование включены 46 пациентов (21 женщина, 25 мужчин), которым выполнялась лапароскопическая илеоцекальная резекция по поводу стриктурирующей формы болезни Крона. 18 пациентов оперированы по экстренным показаниям, 28 - в плановом порядке. Средний возраст 37,6 лет.Результаты: конверсия в лапаротомию была выполнена у 4 пациентов (8,7 %), среднее время операции составило 128,2 минуты. Осложнения, потребовавшие повторного вмешательства, были у 3 пациентов (6,5 %). У 4 пациентов (8,7 %) были гнойно-септические осложненияВыводы: лапароскопическая илеоцекальная резекция при стриктурирующей форме болезни Крона на наш взгляд является простой, легко воспроизводимой операцией, как при плановых оперативных вмешательствах, так и в экстренных случаях.
Болезнь крона, стриктура, илеоцекальная резекция, брыжейка, лапароскопия
Короткий адрес: https://sciup.org/142236608
IDR: 142236608 | УДК: 616.344-002-031.84:616-089.85 | DOI: 10.38181/2223-2427-2022-4-15-22
Laparoscopic ileocecal resection of Crohn's disease: the experience of the Moscow Clinical Research Center
Background: the most common surgical intervention for complicated forms of Crohn's disease is ileocecal resection. This operation is performed in a planned manner with the ineffectiveness of conservative therapy. Also, the operation is performed according to emergency indications with the development of intestinal obstruction or septic complications. In the vast majority of cases, it is possible to perform a laparoscopic approach, thereby reducing the risks of complications and accelerating the recovery of the patient in the postoperative period.Aim: evaluation of the results of laparoscopic ileocecal resection in patients with Crohn's diseaseMaterials and methods: the study included 46 patients (21 women, 25 men) who underwent laparoscopic ileocecal resection for the stricture form of Crohn's disease. 18 patients were operated on for emergency indications, 28 - for planned indications. The mean age was 37.6 year.Results: conversion to laparotomy was performed in 4 patients (8.7%). The mean operative time was 128.2 minutes. Complications that required reoperation were in 3 patients (6.5%). 4 patients (8.7%) had purulent-septic wound complications.Conclusion: laparoscopic ileocecal resection for stricture Crohn's disease is a simple, easily reproducible operation, both in planned surgical interventions and in emergency cases.
Текст научной статьи Лапароскопическая илеоцекальная резекция в лечении болезни Крона: опыт МКНЦ им. А.С. Логинова
Хирургия играет основную роль в лечении осложнений болезни Крона, в частности обструктивных и септических [1]. Из-за трансмурального воспаления кишечной стенки, риск хирургических осложнений у данной категории пациентов крайне высокий. Плановое хирургическое лечение пациентов с болезнью Крона рассматривается в том случае, если имеется кишечная непроходимость в стадии компенсации, данные за наличие межкишечных свищей, или у пациентов с высоким индексом активности заболевания (индекс Беста более 220). Кишечная непроходимость при болезни Крона чаще всего связана со стриктурой терминального отдела подвздошной кишки (35-50%), тощей кишки (22-36%) и реже всего при локализации патологического процесса в толстой кишке (5-17%) [2]. Как правило при возникновении кишечной непроходимости лечение начинают с интенсивной медикаментозной терапии, при условии, что нет данных за перитонит и септическое состояние [1]. В последнее время, благодаря применению препаратов анти-ФНО, многим пациентам удалось добиться стойкой ремиссии и по крайней мере отсрочить хирургическое лечение [3]. C другой стороны, длительное использование препаратов анти-ФНО может привести к увеличению риска развития лимфомы и лимфопролиферативных заболеваний, а также кожных новообразований [4]. Агрессивная медикаментозная терапия зачастую может привести к развитию гранулематозного энтерита, рубцовому процессу в тонкой кишке и формированию стриктуры, требующая срочного хирургического вмеша-тельства.Расширенные резекции при болезни Крона не рекомендованы и нецелесообразны,так как повторные оперативные вмешательства могут привести к синдрому короткой кишки [5]. Поэтому самой распространенной операцией при стриктурирующей болезни Крона считается илеоцекальная резекция, которая может быть выполнена как в срочном, так и в плановом порядке [1].
Цель исследования
Целью данного исследования является оценка результатов выполнения лапароскопической илеоцекальной резекции у пациентов со стриктурирующей формой болезни Крона.
Материалы и методы
Мы провели ретроспективное исследование, проанализировав результаты лечения пациентов с диагнозом болезнь Крона, пролеченных в отделении колопроктоло-гии МКНЦ им. А.С. Логинова с октября 2015 по январь 2020 гг. Критериями включения в исследования были па- циенты с осложненными формами болезни Крона, требующие хирургического вмешательства. Для постановки диагноза болезнь Крона, всем без исключения пациентам выполнялась тотальная колоноскопия с илеоскопией, по данным которой обязательными эндоскопическими признаками, характерные для болезни Крона, должны были быть: афтозные язвы, изменение слизистой по типу «булыжной мостовой» и сегментарный (прерывистый) характер поражения. Всем без исключения пациентам перед хирургическим вмешательством выполнялась КТ-энтерография для определения протяженности поражения кишки и планировании объема резекции. Для оценки активности болезни Крона мы использовали индекс Беста, где значения менее 150 характеризуются незначительными проявлениями заболевания, а значения более 450 – сверхтяжелым течением.
Предоперационная тактика
В МКНЦ им. А.С.Логинова принятие решения относительно тактики лечения каждого пациента осуществлялось мультидисциплинарной командой, в которую входят колопроктолог, гастроэнтеролог и рентгенолог, в определенных случаях, когда этого требует ситуация и клиническое течение пациента – команда специалистов дополняется эндоскопическим хирургом, нутрициоло-гом, патоморфологом и т.д. При неэффективности медикаментозной терапии (кортикостериоды, анти-ФНО) и наличии стриктуры по данным КТ-энтерографии, принимается решение о необходимости хирургического лечения. При наличии абсцесса, первым этапом выполняется дренирование, а затем в отсроченном периоде – хирургическое лечение. При продолжающемся септическом состоянии на фоне медикаментозной терапии, также показана операция. При необходимости, пациента переводя в отделение реанимации и интенсивной терапии для подготовки к хирургическому вмешательству (коррекция водно-электролитных расстройств и белкового дисбаланса).
Хирургическая техника
За 30 минут до начала операции парентерально вводилась профилактическая доза антибактериальных препаратов (метронидазол 500 мг и ципрофлоксоцин 500 мг), в послеоперационном периоде при благоприятном его течении, продолжается стандартная антибактериальная терапия (ципрофлоксоцин 500 мг 2 раза в день, метронидазол 500 мг 3 раза в день) в течение 5-7 дней. При наличии положительных посевоа интраоперационного материала (лимфоузлы брыжейки и кровь из портального кровотока) – происходит смена антибактериальной терапии в зависимости от чувствительности.Назогаст-ральный зонд и уретральный катетер устанавливают перед началом вмешательства и удаляют в первые сутки после операции.
Пациента укладывали на стол с разведенными в стороны ногами, и приведенной к туловищу правой рукой. Расстановка троакаров следующая: оптический 10 мм троакар устанавливается в параумбиликальной области (вертикальный разрез кожи выше пупка, для последующего выполнения минилапаротомии по средней линии), 10 мм троакар в левой мезогастральной области по средне-ключичной линии, 5 мм в надлобковой области по средней линии (рис. 1) и 5 мм в левой эпигастральной области, на середине линии, соединяющей край реберной дуги и пупочное кольцо.При этом расстояния от троакаров зависит от размеров брюшной полости и ИМТ, поэтому расстояния от мест установки троакаров до пупочного кольца одинаковые (а=b=c), такая схема расстановки троакаров, во-первых предполагает эргономичное изменение места хирурга по отношению к операционному столу, во-вторых – во всех положениях сохраняется принцип триангулярности.
После расстановки троакаров, операционному столу придается положение Тренделенбурга и наклон на левый бок (около 30 градусов), выполняется тщательная ревизия и визуальная оценка всей тонкой и толстой кишки, а также поиск патологических образований в малом тазу и брюшной полости (свищи, абсцессы). В отличии от правосторонней гемиколэктомии по поводу злокачественных новообразований,когда первым этапом выполняется лимфаденэктомия и клипирование сосудов, в случае болезни Крона, операцию начинают с мобилизации терминального отдела подвздошной и правых отделов ободочной кишки. Это делается с той целью, чтобы оценить толщину брыжейки, так как в большинстве случаев за счет инфильтрации тканей и лимфаденопатии, это утолщение бывает значительным и только после это выполняется пересечение сосудов,чаще всего выполняется пересечение подвздошно-ободочной артерии и вены, ближе к их основаниям. Мы придерживаемся концепции удаления большего количества брыжейки с измененными лимфоузлами (рис. 2), так как это снижает риск рецидива заболевания в области анастомоза в ближайшие сроки после операции и появляется возможность оптимальной медикаментозной ремиссии [6]. При значительном утолщении брыжейки,наличии массивного инфильтрата, завершаем мобилизацию последней, выполняем мини-лапаротомию по средней линии
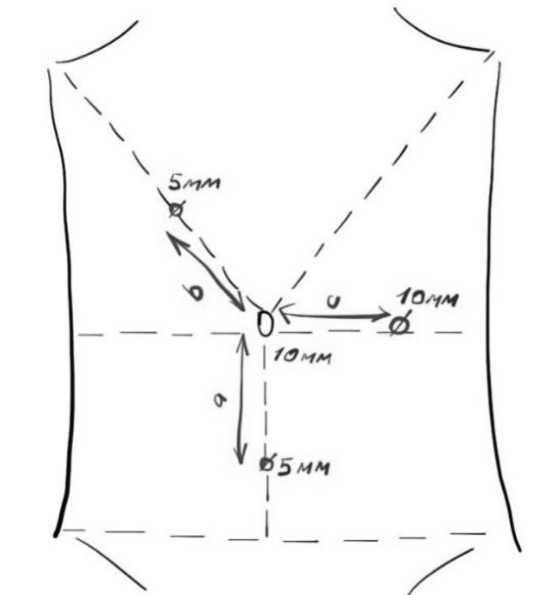
Рис. 1. Расстановка троакаров при лапароскопической илеоцекальной резекции Fig. 1. Trocar placement for laparoscopic ileocecal resection
живота, а пересечением сосудов и брыжейки осуществляем экстрокорпоральным способом.
Послеоперационный период
Всем пациентам с первых суток послеоперационного периода назначали парентеральное питание до появления явной перистальтики. Анальгетическая терапия проводилась путем введения анальгетика в перидураль-ное пространство с помощью эластометрической помпы с наропином 0,75% (со скоростью от 4 до 8 мл в час). При отсутствии анальгетического эффекта – внутримышечное введение трамадола или морфина. Активизация пациентов осуществлялась с первых суток послеоперационного периода, удаление дренажа происходило как правило – на 3-е сутки, выписка из стационара – шестые-седьмые сутки после операции.
Результаты
С октября 2015 по январь 2020 гг. в отделении коло-проктологии МКНЦ им. А.С. Логинова выполнено 46 илеоцекальных резекций по поводу осложненного течения болезни Крона.Средний возраст пациентов составил 37,6 лет, из которых были 21 женщина и 25 мужчин. Восемнадцать пациентов (39,1%) были оперированы по срочным и экстренным показаниям, средний койко-день пациентов данной подгруппы до хирургического вмешательства составил 8,8. Остальные (28 пациентов) – в плановом порядке,показанием к хирургическому вмешательству служила неэффективность консервативной те-рапии,наличие фиброзного компонента в утолщенной стенке подвздошной кишки по данным КТ-энтерографии и субкомпенсированная кишечная непроходимость. Ста-
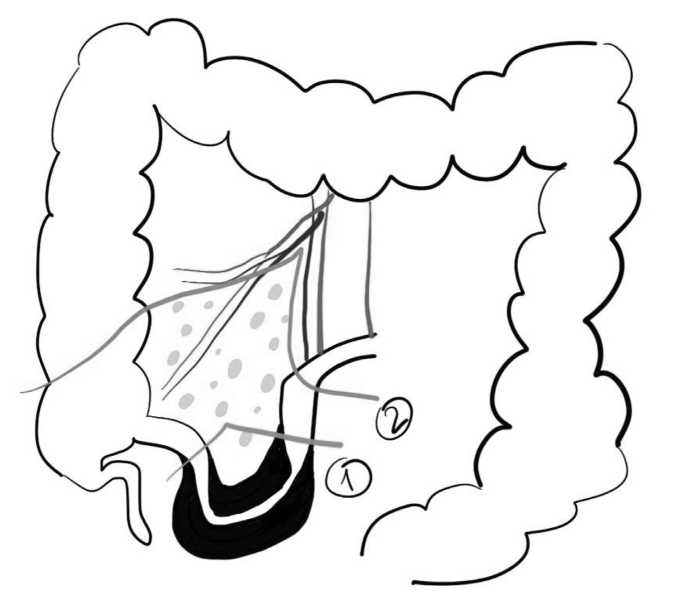
Рис. 2. Схема выполнения илеоцекальной резекции: 1 – стандартная илеоцекальная резекция, 2 – илеоцекальная резекция с расширенной резекцией брыжейки Fig. 2. Scheme of ileocecal resection: 1 – standard ileocecal resection, 2 – ileocecal resection with extended resection of the mesentery
тус ASA составил: II – у 14 пациентов, III – у 28 пациентов и IV – у 4 пациентов (табл. 1).
Конверсия была выполнена у 4-х (8,7%) пациентов в связи с техническим сложностями, обусловленными: у 2-х пациентов из-за массивного инфильтрата брыжейки подвздошной кишки, у одного – из выраженного спаечного процесса в правой подвздошной области после аппендэктомии, и у одного – висцеральный липоматоз.
Средняя продолжительность хирургического вмешательства составила 128,2 минут, в случаях конверсии имелось увеличение продолжительности операции (143,1 мин). Средняя кровопотеря составила 50 мл (табл. 2). По данным предоперационной диагностики – средняя протяженность поражения кишки не превышала 12,6 см не смотря на это – объем удаленной кишки (включая илеоцекальный угол) составил 35,4 см, данное трех-крат-ное увеличение длины удаляемой кишки можно объяснить тем, что в большинстве случаев дистальный край измененный кишки при терминальном илеите,как правило, находится в непосредственной близости от илеоцекального угла и сохранение этого участка подвздошной кишки не имеет целесообразности, так как формирование анастомоза может быть скомпрометировано близостью илеоцекального клапана и короткой культей подвздошной кишки. С другой стороны, при формировании анастомоза необходимо выбрать «подходящий» участок кишки – чтобы визуальные изменения стенки
Демографические и клинические показатели пациентов
Demographic and clinical characteristics of patients
кишки были минимальными или отсутствовали совсем, а также отсутствовала дилатация (престонотическое расширение) кишки, в связи с этим объем резекции приходиться расширять.
В послеоперационном периоде имелись осложнения которые потребовали повторных вмешательств: 1 – кровотечение из сосудов брыжейки, 1 – несостоятельность анастомоза, 1 – ранняя спаечная непроходимость. В первом случае выполнена релапароскопия и прошивание брыжейки, послеоперационный гладкий, рецидива кровотечения не отмечалось. Несостоятельность анастомоза была диагностирована на 4-е сутки послеоперационного периода, выполнено разобщение анастомоза (операция по типу Лахея) и санационная релапаротомия. Спаечная непроходимость потребовала назоинтестинальной интубации.
Гнойно-септические раневые осложнения развились в послеоперационном периоде у 4-х пациентов (8,7%), стоит отметить, что все оперированы по срочным пока-заниям,при этом один пациент с несостоятельностью анастомоза. Дизурических явлений не отмечалось трансуретральный катетер удали в первые сутки послеоперационного периода. Послеоперационный период осложнился у 4-х пациентов наслоением клостридиальной инфекцией, потребовавшей назначением ванкомицина per os в дозировке 500 мг трижды в день, и как следствие удлинение сроков пребывания пациентов в стационаре (6,2 и 12,5 соответственно, р =0,02). Интен-
Таблица 1.
Tab le 1.
Обсуждение
Несмотря на то, что консервативная терапия болезни Крона в последние десятилетия стала намного эффективнее и способна индуцировать стойкую и продолжительную ремиссию,многие пациенты рано или поздно подвергаются хирургическому лечению в связи с развившимися осложнениями [7]. Как правило самым частым осложнением, при котором необходимо срочное или экстренное хирургическое вмешательство, является формирование стриктуры – причина кишечной непроходимости. Чаще всего стриктуры локализуются в терминальном отделе подвздошной кишки,неэффективность медикаментозной терапии в данном случае,является показанием к илеоцекальной резекции [8]. Самое основное правило хирургического лечения болезни Крона – выполнение «экономной» резекции, поэтому необходима точная оценка распространенности и активности процесса на предоперационном этапе [9].Лапароскопиче-ский доступ, с одной стороны имеет все преимущества малоинвазивности (укорочение сроков пребывания в стационаре, меньшая интенсивность болевого синдрома меньшее количество послеоперационных осложнений и т.д.), с другой – позволяет выполнять вмешательства, не увеличивая при этом объема резекции кишки, эти постулаты подкреплены результатами РКИ и мета-анализы [10, 11]. В случае наличия утолщенной (инфильтрированной) брыжейки и связанные с этим технические труд-ности,целесообразно выполнение минилапаротомии с ручной перевязкой сосудов и формированием илео-асцендоанастомоза экстракорпорально [12]. В нашей
Непосредственные результаты леченияImmediate results of treatment
Таблица 2.
Tab le 2.
Заключение
Терминальный отдел подвздошной кишки и ее обструкция – самое частое осложнение болезни Крона. Лапароскопическая илецекальная резекция с формированием экстракорпорального илеоасцендоанастомоза бок в бок, на наш взгляд, является безопасной, относительно простой и воспроизводимой операцией.
Список литературы Лапароскопическая илеоцекальная резекция в лечении болезни Крона: опыт МКНЦ им. А.С. Логинова
- Siassi M, Weiger A, Hohenberger W, Kessler H. Changes in surgical therapy for Crohn's disease over 33 years: a prospective longitudinal study. Int J Colorectal Dis. 2007 Mar; 22(3):319-24. https://doi.org/10.1007/s00384-006-0150-5
- Radford-Smith GL. What is the importance of appendectomy in the natural history of IBD? Inflamm Bowel Dis. 2008 Oct;14 Suppl 2:S72-4. https://doi.org/10.1002/ibd.20623
- Di Fede G, Bronte G, Rizzo S, Rolfo Cervetto C, Cocorullo G, Gulotta G, Bazan V, Russo A. Monoclonal antibodies and antibody fragments: state of the art and future perspectives in the treatment of non-haematological tumors. Expert Opin Biol Ther. 2011 Nov;11(11):1433-45. https://doi.org/10.1517/14712598.2011.594436
- Белоусова Е. А. Рекомендации по диагностике и лечению болезни Крона. Фарматека. 2009.T. 13. C. 38-44. [E. Belousova. Recommendations for the diagnosis and treatment of Crohn's disease. Farmateka 187.13 (2009): 38-44. (In Russ.)]
- Соловьев И.А., Курило Д.П. Тактика хирургического лечения осложнений болезни Крона. Вестник Российской военно-медицинской академии. 2018. T. 1, № 61. C. 111-116. [Soloviev, I. A., Kurilo D.P. Tactics of surgical treatment of complications of Crohn’s disease. Bulletin of the Russian Military Medical Academy (2018): 111-116. (In Russ.)]
- Coffey CJ, Kiernan MG, Sahebally SM, Jarrar A, Burke JP, Kiely PA, Shen B, Waldron D, Peirce C, Moloney M, Skelly M, Tibbitts P, Hidayat H, Faul PN, Healy V, O'Leary PD, Walsh LG, Dockery P, O'Connell RP, Martin ST, Shanahan F, Fiocchi C, Dunne CP. Inclusion of the Mesentery in Ileocolic Resection for Crohn's Disease is Associated With Reduced Surgical Recurrence. J Crohns Colitis. 2018 Nov 9;12(10):1139-1150. https://doi.org/10.1093/ecco-jcc/jjx187
- Yamamoto T. Factors affecting recurrence after surgery for Crohn's disease. World J Gastroenterol. 2005 Jul 14;11(26):3971-9. https://doi.org/10.3748/wjg.v11.i26.3971
- Vettoretto N, Gazzola L, Giovanetti M. Emergency laparoscopic ileocecal resection for Crohn's acute obstruction. JSLS. 2013 Jul-Sep;17(3):499-502. https://doi.org/10.4293/108680813X13693422521872
- Nahon S., Bouhnik Y., Lavergne-Slove A., Bitoun A., Panis Y., Valleur P., Vahedi K., Messing B., Matuchansky C., Rambaud J. C. Colonoscopy accurately predicts the anatomical severity of colonic Crohn's disease attacks: correlation with findings from colectomy specimens. Am J Gastroenterol. 2002. V. 97, №12. P. 3102-7.
- Tilney HS, Constantinides VA, Heriot AG, Nicolaou M, Athanasiou T, Ziprin P, Darzi AW, Tekkis PP. Comparison of laparoscopic and open ileocecal resection for Crohn's disease: a metaanalysis. Surg Endosc. 2006 Jul;20(7):1036-44. https://doi.org/10.1007/s00464-005-0500-3
- Patel SV, Patel SV, Ramagopalan SV, Ott MC. Laparoscopic surgery for Crohn's disease: a meta-analysis of perioperative complications and long term outcomes c ompared with open surgery. BMC Surg. 2013 May 24;13:14. https://doi.org/10.1186/1471-2482-13-14
- Cocorullo G, Tutino R, Falco N, Salamone G, Gulotta G. Three-port colectomy: reduced port laparoscopy for general surgeons. A single center experience. Ann Ital Chir. 2016;87:350-355.
- He X, Chen Z, Huang J, Lian L, Rouniyar S, Wu X, Lan P. Stapled side-to-side anastomosis might be better than handsewn end-to-end anastomosis in ileocolic resection for Crohn's disease: a meta-analysis. Dig Dis Sci. 2014 Jul;59(7):1544-51. https://doi.org/10.1007/s10620-014-3039-0


