Лапароскопический механический колоректальный анастомоз: технические аспекты формирования и их роль в профилактике несостоятельности
Автор: Дмитриев А.В., Черкасов М.Ф., Перескоков С.В., Грошилин В.С., Альникин А.Б., Меликова С.Г., Швецов В.К., Еременко Е.А., Кижеватова Е.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Проктология
Статья в выпуске: 3 (85), 2023 года.
Бесплатный доступ
Введение. Рак прямой кишки занимает одну из лидирующих позиций в структуре онкологической заболеваемости. Одним из самых тяжелых и порой жизнеугрожающих осложнений сфинктерсохраняющих операций является несостоятельность колоректального анастомоза, которое встречается от 13 до 30 % случаев, а связанная с этим послеоперационная летальность достигает 6,0-39,3 %.Цель исследования. Улучшение результатов хирургического лечения рака прямой кишки за счет снижения количества случаев НКА путем использования в клинической практике модифицированного способа формирования лапароскопического интракорпорального механического колоректального анастомоза.Материал и методы. В исследование включены 80 пациентов: I группа - 46 (57,5 %) пациентов, которым была выполнена лапароскопическая передняя резекция прямой кишки общепринятым способом; во II группу включены 34 пациента (42,5 %), которые были оперированы по разработанной методике формирования интракорпорального колоректального анастомоза.Результаты. В I группе в 4 случаях была установлена рентгенологическая несостоятельность анастомоза при наличии превентивной стомы, у 3 пациентов была отмечена клинически значимая, потребовавшая повторного вмешательства. Локализация несостоятельности шва в 85,7 % случаях развилась в слепом кармане («dog ears»). Во II группе было выявлено 2 пациента с несостоятельностью, которые были пролечены консервативно.Выводы. Преимуществом оригинального метода наложения колоректального анастомоза является возможность адаптировать стенки сшиваемых участков кишки даже при неоднократном прошивании культи кишки линейным аппаратом.
Несостоятельность анастомоза, колоректальный анастомоз, рак прямой кишки, превентивная стома
Короткий адрес: https://sciup.org/142238985
IDR: 142238985 | УДК: 616.351-072.1-089.86 | DOI: 10.17238/2072-3180-2023-3-47-56
Laparoscopic mechanical colorectal anastomosis: technical aspects of formation and their role in the prevention of insolvency
Introduction. Colon cancer occupies one of the leading positions in the structure of oncological morbidity. One of the most severe and sometimes life-threatening complications of sphincter-sparing operations is the failure of the colorectal anastomosis, which occurs in 13 to 30 % of cases, and the associated postoperative mortality reaches 6.0-39.3 %.The aim of the study. Improved results of surgical treatment of rectal cancer due to reduced number of cases of colorectal anastamosis failure by using in clinical practice modified method of formation of laparoscopic intracorporeal mechanical colorectal anastomosis.Material and methods. The study included 80 patients: group I - 46 (57.5 %) patients who underwent laparoscopic anterior resection of the rectum in the conventional way; Group II included 34 patients (42.5 %) who were operated on according to the developed technique for the formation of intracorporeal colorectal anastomosis.Results. In group I, in 4 cases, radiological failure of the anastomosis was established in the presence of a preventive stoma, in 3 patients a clinically significant failure was noted, requiring repeated intervention. Localization of suture failure in 85.7 % of cases developed in the blind pocket (“dog ears”). In group II, 2 patients with incompetence were identified, who were treated conservatively.Conclusions. The advantage of the original method of applying colorectal anastomosis is the ability to adapt the walls of the sutured sections of the intestine even with repeated stitching of the intestinal stump with a linear apparatus.
Текст научной статьи Лапароскопический механический колоректальный анастомоз: технические аспекты формирования и их роль в профилактике несостоятельности
В последнее десятилетие лапароскопические технологии широко используются в онкопроктологии. Рак прямой кишки занимает одну из лидирующих позиций в структуре как онкологической заболеваемости, так и смертности [1–4]. Одним из самых тяжелых и порой жизнеугрожающих осложнений сфинктерсохраняющих операций является несостоятельность колоректального анастомоза (НКА), которое встречается от 13 до 30 % случаев, а связанная с этим послеоперационная летальность достигает 6,0–39,3 % [5]. Профилактика и прогнозирование данного осложнения нередко представляет собой сложную задачу. Как в отечественной, так и зарубежной литературе встречается множество публикаций, посвященных изучению факторов риска НКА. Неблагоприятные факторы, которые могут вызывать осложнения в послеоперационном периоде могут быть связанны как с основным заболеванием и техническими аспектами формирования интракорпорального колоректального анастомоза, так и с соматическим статусом пациента и наличием сопутствующей патологии [5–8].
Широкое использование механических сшивающих аппаратов позволило хирургам формировать бистеплерный интракорпо-ральный анастомоз лапароскопическим доступом, не прибегая к ручной ассистенции. Главным недостатком сформированного анастомоза является несовпадение длины линейного шва на сформированной культе прямой кишки с диаметром циркулярного аппарата. Образовавшиеся по бокам от циркулярного шва избытки культи прямой кишки в иностранной литературе называются «dog ears» или «собачьи уши» [9–11]. В указанных участках в некоторых случаях отмечается прорезывание стенки кишки металлическими скрепками сшивающего аппарата, приводящее к ишемии тканей в краях линейного шва, и, как следствие, к развитию НКА [10].
Отметим, что еще в середине 90-х годов появились публикации о методике наложения механического колоректального анастомоза из лапаротомного доступа с ликвидацией избытка линейного степлерного шва, т.е. «собачьих ушей» [9]. В последние годы в зарубежной литературе отмечены единичные публикации, посвященные подобным модифицированным методикам формирования межкишечного соустья лапароскопическим доступом [9–11]. Как отмечают сами авторы оценка достоверности полученных результатов и эффективности предложенных методов затруднена ввиду малого количества пациентов, участвующих в исследованиях. В связи с этим, необходимо проведение дальнейших исследований по изучению эффективности модифицированного способа наложения анастомоза.
Цель
Улучшение результатов хирургического лечения рака прямой кишки за счет снижения количества случаев НКА путем использования в клинической практике модифицированного способа формирования лапароскопического интракорпораль-ного механического колоректального анастомоза.
Материалы и методы
Данная работа выполнена на базе клиники РостГМУ отделения абдоминальной онкологии. В исследование включено 80
пациентов с раком прямой кишки, проходивших стационарное лечение в период 2015–2021 гг. В I группу включены 46 (57,5 %) пациентов, которым была выполнена лапароскопическая передняя резекция прямой кишки общепринятым способом. Во II группу включены 34 пациента (42,5 %), которые были оперированы по разработанной методике формирования ин-тракорпорального колоректального анастомоза (Патент РФ № 2709831 от 23.12.2019). Проведение исследования с использованием оригинальной техники наложения межкишечного соустья было одобрено Локальным этическим комитетом ФГБОУ ВО РостГМУ Минздрава России. Критерии включения в исследования были следующими:
– добровольное согласие пациента;
– отсутствие сопутствующей патологии в стадии обострения или декомпенсации;
– отсутствие отдаленных метастазов;
– техническая возможность выполнить сфинктеросохраняющее вмешательство лапароскопичеким способом с одно- моментным наложением механического интракорпорального колоректального анастомоза;
– локализация опухоли в прямой кишке;
согласно 7-ой редакции классификации опухолей TNM отобраны следующие пациенты: T1–3N0–2M0.
Статистическому анализу подверглись следующие критерии: пол, возраст, индекс массы тела (ИМТ), наличие анемии, сопутствующей патологии (артериальная гипертензия, ишемическая болезнь сердца (ИБС), сахарный диабет (СД), иные заболевания, уровень альбумина, продолжительность операции, интраоперационная кровопотеря и гемотрансфузия, размеры опухоли, проведенная неоадъювантная терапия. По ряду признаков такие как, пол, возраст пациента, значение индекса массы тела, стадия заболевания, высота локализации опухоли в прямой кишке относительно анокожной линии статистически значимого различия в группах не было. Основные характеристики пациентов в I и II группах представлены в таблице 1.
Таблица 1
Характеристики пациентов в I и II группах
Characteristics of patients in groups I and II
Table 1
|
Критерий Criterion |
Объем оперативного вмешательства Scope of surgery |
р |
|
|
передняя резекция прямой кишки лапароскопическим способом (I группа) laparoscopic anterior rectal resection (group I) n=46 |
передняя резекция прямой кишки с модифицированным колоректальным анастомозом (II группа) anterior rectal resection with modified colorectal anastomosis (group II) n=34 |
||
|
Пол/Gender Мужчина n (%) Male Женщина n (%) Female |
20 (43 %) 26 (57 %) |
17 (50 %) 17 (50 %) |
p=0,57 |
|
Возраст (лет)/Age Ме [Q1;Q3] M±SD |
60,3 [56,4; 64,2] 61±3,1 |
62 [56,2; 65,9] 61±4,0 |
p=0,53 |
|
ИМТ (кг/м2) Body mass index (kg/m2) Ме [Q1;Q3] M±SD |
28,7 [26,1; 31,2] 28,5±2,3 |
27,4 [26,2; 30,8] 26,6±1,9 |
p=0,60 |
|
Характеристика опухоли (Т) Characterization of the tumor Т1 n (%) Т2 n (%) Т3 n (%) |
3 (7 %) 15 (33 %) 28 (60 %) |
2 (6 %) 11 (32 %) 21 (32 %) |
p=0,37 |
|
Протяженность опухоли (см) Tumor length (cm) Me [Q1;Q3] M±SD |
4,9 [4,6; 6,1] 4,7±2,2 |
4,4 [3,9; 5,1] 4,1±1,7 |
p=0,49 |
Продолжение Таблицы 1
|
Наличие регионарных метастазов (N) Presence of regional metastases N1 n (%) N2 n (%) |
17 (37 %) 8 (17 %) |
13 (38 %) 6 (18 %) |
p=0,57 |
|
Расстояние опухоли от ано-кожной линии (см) Tumor distance from anocutaneous line (cm) Ме [Q1;Q3] M±SD |
11,4 [8,6; 12,1] 10,0±1,4 |
12,1 [11,1; 12,8] 10,9±0,8 |
p=0,77 |
Примечание:
*различия статистически значимы при р<0,05 согласно критерию Манна-Уитни
**различия статистически значимы при р<0,05 согласно критерию χ2-Пирсона
Note:
*differences are statistically significant at p<0.05 according to the Mann-Whitney test
**differences are statistically significant at p<0.05 according to the χ2-Pearson test
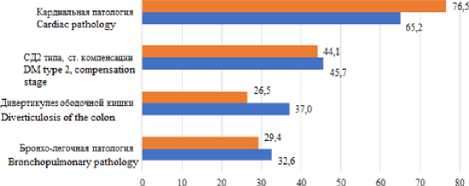
Сопутствующая патология в I и II группах пациентов приведена на рисунке 1.
Частота встречаемости, % Frequency of occurrence
■ П группа (п=34) ■ I группа (п=46) П group (n-34) I group (п=46)
Рис. 1. Сопутствующая патология в I и II группах пациентов
Fig. 1. Concomitant pathology in groups I and II of patients
Неоадъювантная лучевая терапия была проведена 34 (73,9 %) пациентам первой группы и 27 (79,4 %) второй. В предоперационном периоде анемия различной степени выраженности наблюдалась у 35 (76 %) пациентов в I группе, во II – у 18 (52,9 %) человек различной степени выраженности, при этом уровень гемоглобина составлял от 77 г/л до 108 г/л. У 4 пациентов (8,6 %) первой группы и 3 (8,8 %) во второй была диагностирована анемия II–III степени тяжести, что требовало проведение гемотрансфузии в предоперационном периоде.
Лапароскопический доступ и ход оперативного вмешательства был стандартен в обеих группах. Для пересечения культи прямой кишки дистальнее опухоли использовали линейный эндоскопический сшивающий аппарат, далее формировали циркулярный колоректальный анастомоз, используя степлеры различного диаметра (диаметр 28, 31 или 33 мм).
Во второй группе использовалась техника модифицированного способа наложения колоректального анастомоза. После формирования культи прямой кишки через анус вводили циркулярный степлер соответствующего диаметра. Далее на выдвинутом стилете на расстоянии не менее 1 см в обе стороны от него на углы линейного шва накладывали интракорпораль-ный П-образный шов, который затягивали, сближая тем самым края линейного механического шва до размеров внутреннего диаметра базовой части сшивающего циркулярного аппарата (рис. 2). Узел П-образного шва завязывали, концы лигатуры срезали.
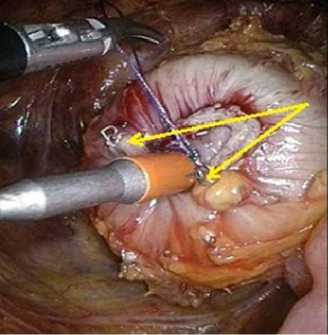
Рис. 2. Больная П., 59 лет. Выполнена передняя резекция прямой кишки, наложен шов на культю кишки с ликвидацией «dog ears» (указаны стрелками) Fig. 2. Patient P., 59 years old. Performed anterior resection of the rectum, stitched on the stump of the intestine with the elimination of «dog ears» (indicated by arrows)
Подобная техника позволила четко адаптировать анастомозируемые участки, исключив попадание избытка линейного шва в циркулярную линию шва аппарата.
Воздушную пробу проводили во всех случаях. В случаях положительной пробы, либо имеющихся сомнений у хирурга в технике наложения анастомоза, были выведены превентивные илеостомы.
Сбор данных и формирование их в электронную таблицу (базу данных) проводили при помощи MS Excel 10.0 (Microsoft, США). Статистическая обработка данных производилась при помощи программы Statistica 12.0. (Statsoft, США) и SPSS Statistic 26.0 (IBM Statistic, США). На первом этапе все количественные данные проверялись на подчинение нормальному закону распределения (НЗР) при помощи критерия Шапиро-Уилка (так как объемы выборок менее 50 человек). Было установлено, что для сравнительного анализа необходимо применять непараметрический критерий Манна-Уитни для независимых выборок. Категориальные данные представлены в виде аб- солютного значения (количества человек) и относительного (частота встречаемости, %). Для сравнительного анализа категориальных данных в данном исследовании применялся критерий χ2-Пирсона. Различия параметров между исследуемыми группами считались статистически значимыми при р<0,05. В случае, когда р>0,05 различия между параметрами в исследуемых группах статистически не значимы.
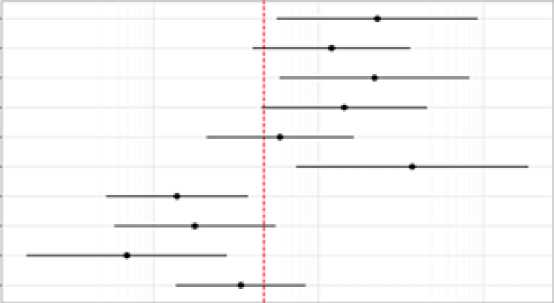
В работе проводился расчет отношения шансов (ОШ). Данные на рисунке 3 – отношения шансов наступления исхода при наличии фактора к шансам наступления исхода при отсутствии фактора. Результаты расчета ОШ описывались по следующим правилам: если ОШ>1 – Фактор увеличивает шансы развития исхода в ОШ раз (прямая связь), если ОШ<1 – Фактор уменьшает шансы развития исхода в 1 / ОШ раз (обратная связь). 95 % ДИ: A – BA>1, B>1 – Фактор статистически значимо увеличивает шансы исхода (p<0,05), A<1, B<1 – Фактор статистически значимо уменьшает шансы исхода (p<0,05), A<1, B>1 – Влияние фактора статистически не значимо (p>0,05).
Наличие СД
Размер опухоли 4 см и бают ИМТ 27 и бо-ют
Есть поражение лимфоузлов
Жнш^снм
Наличие ИКС ■
Гемоглобин ^^„^ поступлении
Во траст 65 лет и старше
Белок при ы „л „ вд*, поступлении
Наличие АГ
0.01
Olli; 95% ДИ OR, »554 Cl
Рис. 3. ОШ факторов риска несостоятельности кишечных анастомозов
Fig. 3. Odds ratios of risk factors for intestinal anastomotic leaks
The presence of DM
The size of the tumor is 4 cm or more
В MI of 27 and more
There is a lesion of lymph nodes
Women
Presence of coronary heart disease
Hemoglobin at the entering of 100 g 1 or more
Age 65 and older
Protein at entering of 52g 1 or more
Presence of AG
Результаты
В таблице 2 представлена характеристика оперативных вмешательств и непосредственные результаты.
Как видно из таблицы 2 длительность операции во второй группе была статистически значимо больше (р=0,017), что связано с дополнительными хирургическими манипуляциями. Однако временной фактор не оказывал статистически значимого влияния (р=0,192) на количество НКА.
Количество удаленных лимфатических узлов составило 15±2,7 (статистически значимых различий не было, р>0,05). Мобилизация селезеночного изгиба ободочной кишки выполнялась при необходимости и не являлась рутинной в нашем исследовании.
Несостоятельность анастомоза диагностирована в сроки от 4 до 8 суток по результатам клинико-лабораторных и инструментальных методов обследований. Так в первой группе в 4 случаях (8,6 %) была установлена рентгенологическая несостоятельность при наличии превентивной стомы. В остальных случаях (3 пациента) отмечена клинически значимая, потребовавшая повторного вмешательства. Кроме этого, локализация несостоятельности швов в I группе в 85,7 % (6 пациентов) случаев являлись «dog ears», которая подтверждена проктографией. На рисунке 4 представлены данные колоноскопии и проктографии пациента И., 72 лет, где определяется «собачье ухо» и область НКА с сформированным абсцессом.
Таблица 2
Характеристика оперативных вмешательств и непосредственные результаты
Characteristics of surgical interventions and immediate results
Table 2
|
Критерий Criterion |
I группа Group I (n=46) |
II группа Group II (n=34) |
р |
|
Длительность операции (мин) Duration of operation (min) Me [Q1;Q3] M±SD |
178,9 [138,2; 101,5] 176,5±35,6 |
196 [190,2; 117,9] 192,7±34,3 |
0,017* |
|
Интраоперационная кровопотеря, мл Me [Q1;Q3] M±SD |
220 [190; 285] 200,5±85,5 |
214 [160; 250] 213,4±60,0 |
0,0038* |
|
Интраоперационная гемотрансфузия n, (%) Intraoperative blood loss, ml |
2 (4,3 %) |
2 (5,8 %) |
0,26 |
|
Мобилизация селезеночного изгиба n, (%) Mobilization of the splenic flexure |
28 (60,8 %) |
23 (67,6 %) |
0,56 |
|
Положительная воздушная проба n, (%) Positive air test |
7 (15,2 %) |
1 (2,9 %) |
0,07 |
|
Ранняя НКА n, (%) Early failure of the colorectal anastomosis |
7 (15,2 %) |
2 (5,8 %) |
0,192 |
|
Превентивные стомы n, (%) Preventive stomas |
21 (45,6 %) |
7 (20,5 %) |
0,021** |
Примечание:
*различия статистически значимы при р<0,05 согласно критерию Манна-Уитни
**различия статистически значимы при р<0,05 согласно критерию χ2-Пирсона Note:
*differences are statistically significant at p<0.05 according to the Mann-Whitney test
**differences are statistically significant at p<0.05 according to the χ2-Pearson test
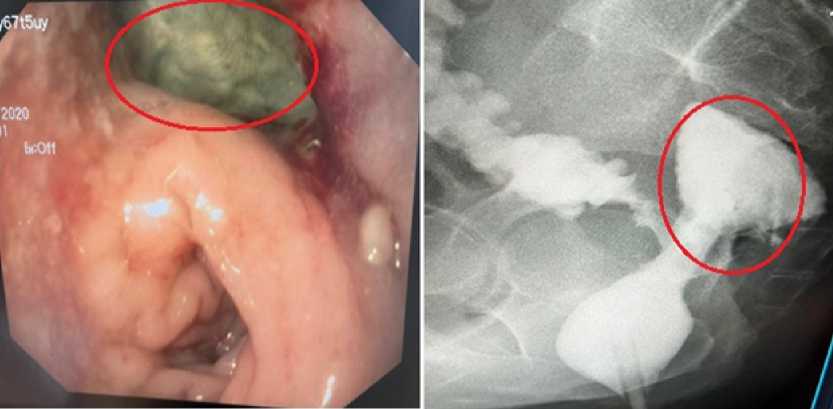
Рис. 4. Колоноскопия и проктография. Пациент И., 72 года. Определяется «собачье ухо» и область НКА с сформированным абсцессом
Fig. 4. Colonoscopy and proctography. Patient I., 72 years old. The «dog’s ear» and the area of incompetence of the colorectal anastomosis with the formed abscess are determined
Во второй группе у 2 пациентов с рентгенологической НКА было отсутствие клинических симптомов и необходимости назначения дополнительного лечения (табл. 2).
Однако учитывая диагностированные случаи с несостоятельностью анастомоза во второй группе, но при этом достоверное снижение подобного осложнения в сравнении с первой группой, нами изучены и проанализированы иные предикторы данного осложнения в изучаемых группах, которые не связаны с техникой наложения межкишечного соустья.
Оценки отношения шансов с 95 % доверительным интервалом для изучаемых предикторов НКА у пациентов представлены на рисунке 3.
По результатам статистического анализа данных наличие СД, размера опухоли более 4 см, ИМТ более 27 кг/м2, поражения регионарных лимфоузлов, ишемической болезни сердца, мужского пола являлись независимыми и прогностическими предиктивными факторами риска развития НКА как в первой, так и во второй группах. Учет указанных критериев в совокупности с модифицированной техникой наложения колоректального анастомоза позволяет минимизировать риски развития осложнений у данных пациентов и снизить количество случаев с сформированными превентивными стомами.
Таким образом, наше исследование указывает, что во второй группе количество случаев с НКА статистически значимо (р<0,05) меньше количества случаев с НКА в первой группе, что позволяет рекомендовать модифицированную технику наложения колоректального соустья к использованию в специализированных стационарах, имеющих достаточный опыт выполнения лапароскопических вмешательств.
Обсуждение
Несмотря на совершенствование оперативных методик, использование современных лапароскопических технологий, возникновение несостоятельности анастомоза и, особенно, ее прогнозирование остается нерешенной проблемой [12]. Одним из эффективных методов профилактики тяжелых осложнений является формирование превентивных стом, которое рекомендовано у данной категории пациентов согласно национальным клиническим рекомендациям. Однако превентивная стома не предотвращает развитие НКА и в большинстве случаев (75–80 % пациентов) является излишней. При этом формирование стомы инвалидизирует больного, а в ряде случаев может приводить к возникновению парастомальных осложнений [5, 13]. Необходимость выполнения очередной операции по ликвидацию стомы, требует повторной госпитализации и, как следствие, увеличение сроков лечения и финансовых затрат. По данным Царькова П.В. и соавт., риск того, что «временная» стома сохранится в качестве постоянной даже в специализированном центре составляет 13,5 % [14].
При этом точность прогнозирования НКА у каждого конкретного пациента на до- и интраоперационном этапах не превышает 50 % [6]. В литературе встречаются номограммы, по которым можно определить степень риска возникновения несостоятельности анастомоза. Не менее актуальным является вопрос о разработки хирургических методик для предотвращения НКА, таких как дополнительное укрепление зоны анастомоза трансабдоминальным или эндоректальным способом, использование различных биологических клеев и т.д. Более сложной задачей является формирование анастомоза с четкой адаптацией сшиваемых участков кишки лапароскопическим способом.
Новизной в данной работе явился наш модифицированный способ создания лапароскопического бистеплерного колоректального соустья без помощи ручной ассистенции, который позволил снизить количество НКА. В большинстве случаев у пациентов первой группы несостоятельность развилась именно в слепом кармане («dog ears»), т.е. в свободной его части. Данный факт подтверждался послеоперационной проктографией и эндоскопическим исследованием. Использование данной методики позволило безопасно формировать анастомоз, ликвидировать «dog ears» и снизить количество случаев с НКА. Это позволило нам избежать излишних случаев наложения превентивных стом.
Учитывая большое количество описываемых в литературе факторов риска НКА, основываясь на принципах доказательной медицины, нами был проведен поиск исследований, посвященных отдельным факторам риска несостоятельности колоректального анастомоза. Данные литературы неоднозначны и весьма противоречивы [15]. На основании статистической обработки собственных результатов исследования нами выявлены независимые предиктивные факторы риска развития осложнений.
Таким образом, учет всех факторов риска, связанных как с основным заболеванием и сопутствующей патологией, так и с техническими особенностями оперативного вмешательства, заключающихся в устранении «dog ears», позволяет снизить количество осложнений и тем самым улучшить непосредственные результаты хирургического лечения рака прямой кишки путем снижения случаев с несостоятельностью анастомоза.
Выводы
-
1. Модифицированная методика наложения колоректального анастомоза технически выполнима лапароскопически, безопасна, что позволяет улучшить непосредственные результаты хирургического лечения опухолей прямой кишки, значительно снизив случаи несостоятельности анастомоза.
-
2. Дополнительный совокупный учет независимых предиктивных факторов развития НКА такие как размер опухоли (более 4 см), наличие СД, ИМТ более 27 кг/м2, поражение регионарных лимфоузлов, ишемическая болезнь сердца, мужской пол позволяет на дооперационном этапе прогнозировать осложнения. При наличии перечисленных факторов риска необходимо на-
- кладывать превентивную кишечную стому вне зависимости от техники наложения колоректального анастомоза.
Список литературы Лапароскопический механический колоректальный анастомоз: технические аспекты формирования и их роль в профилактике несостоятельности
- Каприн А.Д., Старинский В.В., Шахзадова А.О. Злокачественные новообразования в России в 2019 году (заболеваемость и смертность). − М.: МНИОИ им. П.А. Герцена − филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2020. 252 с.
- Крашенков О.П., Иваников И.О., Константинова Ю.С., Кочеткова Я.И., Крашенкова А.П., Виноградова Н.Н. Современные подходы к организации онкологической помощи больным колоректальным раком (обзор литературы). Доказательная гастроэнтерология, 2021. № 10(1). С. 17-29. https://doi.org/10.17116/dokgastro20211001117
- Clinton S.K., Giovannucci E.L., Hursting S.D. The World Cancer Research Fund/American Institute for Cancer Research third expert report on diet, nutrition, physical activity, and cancer: impact and future directions. The Journal of nutrition., 2020, № 150(4), pp. 663-671. https://doi.org/10.1093/jn/nxz268
- Siegel R.L., Miller K.D., Goding Sauer A., Fedewa S.A., Butterly L.F., Anderson J.C., Cercek A., Smith R.A., Jemal A. Colorectal cancer statistics, 2020. CA Cancer J. Clin., 2020, № 70(3), рр. 145-164. https://doi.org/10.3322/caac.21601
- Гайдаров С.Г., Мамедли З.З., Лебедько М.С., Сельчук В.Ю., Татаев И.Ш. Колоректальный анастомоз в хирургии рака прямой кишки: методы профилактики несостоятельности. Тазовая хирургия и онкология, 2021. № 11(2). С. 36-43. https://doi.org/10.17650/2686-9594-2021-11-2-36-43
- Лебедько М.С., Гордеев С.С., Алиева Э.В., Сиволоб М.Д., Мамедли З.З., Гайдаров С.Г., Косырев В.Ю. Факторы риска развития несостоятельности колоректального анастомоза и методы ее профилактики: ретроспективное когортное исследование. Тазовая хирургия и онкология, 2022. № 12(2). С.17-27. https://doi.org/10.17650/2686-9594-2022-12-2-17-27
- Jia L.L., Zheng Q.Y., Tian J.H., He D.L., Zhao J.X., Zhao L.P., Huang G. Artificial intelligence with magnetic resonance imaging for prediction of pathological complete response to neoadjuvant chemoradiotherapy in rectal cancer: A systematic review and meta-analysis. Front. Oncol., 2022, № 12, рр. 1026216. https://europepmc.org/article/MED/36313696 (дата обращения 01.05.2023).
- Song X.J., Liu Z.L., Zeng R., Ye W., Liu C.W. A meta-analysis of laparoscopic surgery versus conventional open surgery in the treatment of colorectal cancer. Medicine, 2019, № 98(17), рр. e15347. https://europepmc.org/article/MED/31027112 (дата обращения 01.05.2023).
- Chen Z.F., Liu X., Jiang W.Z., Guan G.X. Laparoscopic double-stapled colorectal anastomosis without «dog-ears». Tech Coloproctol., 2016, № 20, рр. 243-247. https://doi.org/10.1007/s10151-016-1437-3
- Crafa F., Megevand J., Romano G., Sileri P. New doublestapled anastomotic technique to avoid crossing staple lines. Tech Coloproctol, 2015, № 19, pp. 319-320. https://doi.org/10.1007/s10151-015-1287-4
- Yang Y., Ding F., Xu T., Pan Z., Zhuang J., Liu X., Guan G. Double-stapled anastomosis without «dog-ears» reduces the anastomotic leakage in laparoscopic anterior resection of rectal cancer: A prospective, randomized, controlled study. Front Surg., 2023, Jan 6; № 9, рр. 1003854. https://www.frontiersin.org/articles/10.3389/fsurg.2022.1003854/full (дата обращения 01.05.2023).
- Царьков П.В., Тулина И.А., Цугуля П.Б., Кочетков В.С., Хмелик С.В. Выбор метода формирования превентивной кишечной стомы после резекции прямой кишки: протокол проспективного многоцентрового рандомизированного клинического исследования. Российский журнал гастроэнтерологии, гепатологии, колопроктологии, 2017. № 27(2). С. 10-110. https://doi.org/10.22416/1382-4376-2017-27-2-102-110
- Беджанян А.Л., Сумбаев А.А., Петренко К.Н., Фролова Ю.В., Темирсултанова Х.Р., Гончаров А.Л., Андрейцев И.Л. Непосредственные результаты робот-ассистированных и лапароскопических вмешательств в хирургии рака сигмовидной и прямой кишки. Клиническая и экспериментальная хирургия. Журнал имени академика Б.В. Петровского, 2022. № 10(2). С. 103-111. https://doi.org/10.33029/2308-1198-2022-10-2-103-111
- Царьков П.В., Кравченко А.Ю., Тулина И.А., Цугуля П.Б. Всегда ли формирование аппаратного анастомоза при передней резекции гарантирует восстановление непрерывности кишечника? Российский журнал гастроэнтерологии, гепатологии, колопроктологии, 2012. № 22(4). С. 73-80.
- Arnold M., Abnet C.C., Neale R.E., Vignat J., Giovannucci E.L., McGlynn K.A., Bray F. Global Burden of 5 Major Types of Gastrointestinal Cancer. Gastroenterology, 2020, № 59(1), рр. 335-349. https://doi.org/10.1053/j.gastro.2020.02.068


