Лечебно-диагностический алгоритм при легочных кровотечениях
Автор: Коржева И.Ю., Жестков К.Г., Чернеховская Н.Е., Марченков Ю.В., Поддубный В.В., Хадиков К.О., Кормнова Н.В.
Журнал: Московский хирургический журнал @mossj
Статья в выпуске: 4 (50), 2016 года.
Бесплатный доступ
В статье отражены современные методы диагностики и алгоритм лечения больных с легочным кровотечением (обзор литературы).
Легочное кровотечение
Короткий адрес: https://sciup.org/142211268
IDR: 142211268
Текст научной статьи Лечебно-диагностический алгоритм при легочных кровотечениях
Введение Таблица 1
Проблема лечения больных с лёгочным кровотечением (ЛК) является актуальной в связи с тем, что в последние годы отмечается рост числа гнойно-деструктивных заболеваний лёгких с тяжелыми осложнениями, такими как лёгочное кровотечение, эмпиема плевры и сепсис [1]. Это связано с ухудшением экологических факторов внешней среды, социальных условий жизни среди малоимущих граждан России, а также активной миграцией жителей неблагоприятных по эпидемиологическим факторам стран ближайшего и дальнего зарубежья в города РФ.
Согласно Национальным клиническим рекомендациям торакальной секции Российского общества хирургов частота легочных кровотечений колеблется от 7–15 до 65–70 %, а количество летальных исходов при молниеносных формах ЛК достигает 80%. Летальные исходы при лёгочном кровотечении обусловлены, главным образом, не кровопотерей, а асфиксией, которая возможна даже при небольшом объёме кровотечения [5].
Заболевания и патологические состояния, при которых могут встречаться кровохарканье и лёгочное кровотечение можно условно разделить на 4 группы (таблица 1).
Необходимо отметить, что среди всех причин кровохарканья и лёгочного кровотечения наиболее частой причиной, особенно у лиц старших возрастных групп и курящих, является опухоль лёгкого. На втором месте по частоте причин кровохарканья стоят хронический атрофический бронхит и бронхоэктазы.
Основные факторы патогенеза ЛК [2] можно разделить на три группы: первую и главную группу составляют морфологические (сосудистые) факторы, вторую - гемодинамические и третью –коагулопатические факторы. Все эти три фактора неразрывно связаны между собой.
Причины кровотечения из органов ВДП
|
Органы дыхания |
Заболевания и патологические состояния |
|
Гортань и глотка |
Опухоли, ранения |
|
Трахея и крупные бронхи |
Доброкачественные и злокачественные опухоли, телеангиоэктазии, бронхоэктазы, атрофический бронхит, травмы и ранения, бронхолитиаз |
|
Лёгочная ткань |
Опухоли первичные и метастатические, инфаркт лёгкого, пневмония, абсцесс, лёгочный эндометриоз, туберкулёз, синдром Гудпасчера и др.васкулиты, травма грудной клетки и др. |
|
Сердечно-сосудистая система |
Левожелудочковая недостаточность, первичная лёгочная гипертензия, врождённая мальформация лёгочной артерии, аневризмы аорты |
Таблица 2
Дифференциальная диагностика кровотечения из ВДП и в.о. ЖКТ
|
Признаки |
ЛК |
ЖКК |
|
Характер выделения крови |
Выкашливается |
Выделяется со рвотой |
|
Вид крови |
Светло-красная, пенистая, мало свернувшаяся |
Темно-красная или типа кофейной гущи |
|
Ph |
Щелочная |
Кислая |
|
Примесь пищевых остатков |
Отсутствуют |
Имеются |
-
1. Морфологический (сосудистый) фактор заключается в том, что в зонах хронического воспаления и пневмосклероза формируются тонкостенные сосудистые сплетения, напоминающие гемангиомы, стенки которых не содержат эластических волокон. Эти сплетения легко разрываются при повышении артериального давления и резких перепадах внутригрудного давления.
-
2. Гемодинамический фактор: повышение в 3 – 5 раз выше нормы давления в малом круге кровообращения, при заболеваниях лёгких, которое приводит к разрыву изменённой стенки сосуда.
-
3. Коагулопатический фактор: первоначальная гиперкоагуляция с последующим длительным повышением активности фибринолитических факторов, которая препятствует образованию полноценного тромба в зоне дефекта сосудистой стенки.
Основными диагностическими задачами при ЛК являются:
-
1. Дифференциальная диагностика между легочным и желудочно-кишечным кровотечениями.
-
2. Установление источника ЛК и его локализации.
-
3. Установление характера и распространенности патологического процесса в легких.
-
4. Определение последовательности лечебнодиагностических действий.
Дифференциальная диагностика между желудочнокишечным и легочным кровотечениями представлена в таблице 2.
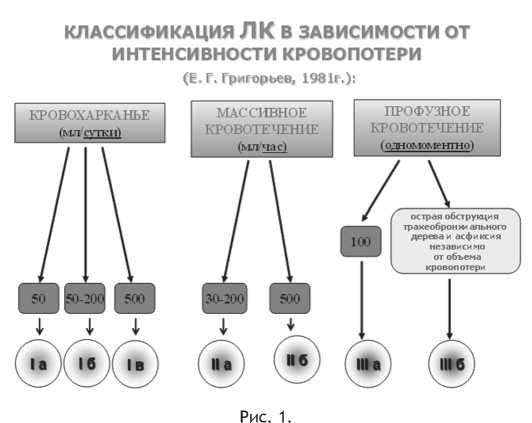
Классификация лёгочного кровотечения [3] в зависимости от интенсивности кровопотери показана на рисунке 1.
Основными направлениями лечения больных с лёгочным кровотечением являются [5]:
-
– Обеспечение или восстановление проходимости дыхательных путей при их обструкции излившейся кровью или патологическим отделяемым из пораженного легкого (интубация + санация + бронхоскопия);
-
– Подавление мучительного кашля, препятствующего остановке кровотечения;
-
– Медикаментозное снижение давления в системе малого круга кровообращения;
-
– Повышение свертываемости крови и предотвращение патологического фибринолиза;
-
– Эндоскопическая остановка кровотечения;
-
– Лечение патологического процесса и перифокального воспаления в легком;
-
– Повышение регенераторных способностей и нормализация жизненно важных функций организма больных.
Для медикаментозного снижения давления в системе малого круга кровообращения (управляемой гипотонии) используются следующие препараты [6]:
-
1. Ганглиоблокаторы: арфонад, гигроний, пентамин, (препараты короткого действия), бензогексоний (длительного действия), оказывающие прямое миотропное действие
-
2. Венозные вазодилататоры: гидралазин, изофлюран, нитропруссид натрия, нитроглицерин, аденозин и аденозинтрифосфат, расслабляющие гладкомышечные клетки в венах, артериях и артериолах, увеличивающие венозную емкость и снижающие венозный возврат к сердцу, тем самым снижая давление в малом круге кровообращения.
-
3. Бета-Адреноблокаторы, сосудорасширяющее действие которых обусловлено выраженной внутренней адреномиметической активностью в отношении β2-адренорецепторов сосудов (пиндолол и целипролол), сочетанием β- и a-адреноблокирующей активности (карведилол), высвобождением из эндотелиальных клеток оксида азота (небиволол) и прямым сосудорасширяющим действием.
на сосудистую стенку, что приводило к снижению тонуса сосудов и падению АД.
Лабораторная диагностика состояния свёртывающей системы крови включает в себя скрининговые тесты, отражающие состояние основных звеньев системы гемостаза [7]:
-
– АПТВ (АЧТВ) – активированное парциальное (частичное) тромбопластиновое время
-
– протромбиновое время (по Квику)
-
– тромбиновое время и/или фибриноген
-
– МНО
-
2. Тесты для скринингового исследования фибринолитической системы:
– Плазминоген и тканевой активатор плазминогена (ТАП)
– Тесты активации свертывания крови (D-димеры)
Коррекция факторов свертывания осуществляется переливанием [4,9]:
-
1. Свежезамороженной плазмы, содержащей все плазменные факторы.
-
2. PPSB-препарата, содержащий четыре фактора (IX, X, VII, II) системы свертывающей, концентрация которых в 6-10 раз больше, чем в плазме здоровых доноров.
-
3. Фактора свертывания IX человеческого. Доза лекарственного средства зависит от величины необходимого повышения уровня активности фактора свертывания VIII (который, в свою очередь, определяется тяжестью кровотечения и массой тела пациента).
-
3. Десмопрессина (синтетического аналога антидиу-ретического гормона, стимулирующего высвобождение предшественника фактора фон Виллебранда и фактора VIII. Применяется интраназально — 10–40 мкг/сут в один или несколько приемов, а также п/к, в/м, в/в взрослым — 1–4 мкг/сутки.
-
4. Криопреципитата – концентрированного VIII фактора.
-
5. Препаратов кальция, являющегося стимуляторами адгезивно-агрегационной функции тромбоцитов. Следует отметить, что достоверных данных о гемостатическом действии солей кальция нет.
-
6. Витамина К, действующего опосредовано через синтез печенью II, VII, IX и X факторов свертывания. Гемостатический эффект проявлялся лишь через 12-18 ч после внутримышечного введения.
-
3. Апротинин, блокирующий калликреин-кининовую систему и являющегося поливалентным ингибитором протеаз, включая протеазы, активирующие фибринолиз. При связанных с гиперфибринолизом кровотечениях внутривенно капельно вводят 100000-200000 Ед, а при необходимости – до 1000000 и более (в зависимости от интенсивности кровотечения).
Препаратами коррекции фибринолиза при ЛК являются:
1. Транексамовая и эпсилон-аминокапроновая и кислоты – ингибиторы активации плазминогена и его превращения в плазмин. Следует отметить, что для всех препаратов этой группы, существует лишь одно исследование, относящееся к классу доказательных, которое показало эффективность применения именно транексамовой кислоты в лечении ЛК. Транексамовую кислоту применяют при массивных ЛК, сопровождающихся генерализованным фибринолизом, в разовой дозе 15 мг/кг массы тела каждые 6-8 ч, скорость введения составляла 1 мл/мин.
Необходимо помнить, что факторы свертывания и системные ингибиторы фибринолиза значительно увеличивают риск тромбоэмболических осложнений из-за повышенного тромбообразования. Препараты этой группы следует применять крайне осторожно под строгим контролем свертывающей системы крови.
Эндоскопические признаки лёгочного кровотечения представлены на рис. 2.
Виды лечебных эндоскопических вмешательств [8], выполняемых при лёгочных кровотечениях:
-
1. Санационная бронхоскопия или гемостатический эндобронхиальный лаваж (всем больным)
-
2. Окклюзия бронхов: поролоновым обтуратором и клапанным бронхоблокатором (больным с установленной локализацией ЛК и неустановленной его причиной)
-
3. Все доступные методы бесконтактной электрокоагуляции (больным со злокачественным или доброкачественным новообразованиями трахеи или бронхов 1-3 порядков; эрозивно-язвенным трахеобронхитом): аргоноплазменная коагуляция; радиочастотная абляция; лазерное воздействие.
Одним из наиболее перспективных и результативных методов лечения ЛК является рентгеноэндоваскулярная операция [2], которая практически лишена недостатков других методов хирургического лечения.
Как известно, источником легочного кровотечения может явиться любая сосудистая система груди – сосуды малого круга, бронхиальные артерии, межреберные, подключичные, внутренние грудные и абберантные сосуды, что делает крайне затруднительным определение конкретного источника в ходе хирургической операции и, чаще все-
ЭНДОСКОПИЧЕСКИЕ ПРИЗНАКИ СТЕПЕНИ ИНТЕНСИВНОСТИ ЛЁГОЧНОГО КРОВОТЕЧЕНИЯ
В просеете одного долевого или сегментарного бронха видна жидкая
Кровь во всех бронхах одного легкого с преобладанием её в
кровь и сгустки -
1-я степень ЛК
том или ином участке -
2-я степень ЛК
>е
Рис. 2.
го, вынуждает хирурга выполнить пневмонэктомию. При ангиографии возможна визуализация конкретного сосуда, из которого происходит экстравазация контрастного вещества, что дает возможность использовать следующие методы рентгеноэндоваскулярного гемостаза:
Временную окклюзию ветвей легочной артерии (ЛА) катетером Saw с надувной манжетой или постоянную эмболизацию сегментарных ветвей легочной артерии неуправляемыми эмболами (спирали Гиантурко, гидрогелем «ПолиГЕМ») или управляемыми устройствами “Flipper TM” COOK).
Прицельную эндоваскулярную катетерную эмболизацию бронхиальных, межреберных, новообразованных вследствие патологического процесса или абберантных артерий большого круга кровообращения аналогичными методами.
Широкое внедрение в клиническую практику рентгенэн-доваскулярного метода лечения ЛК, несомненно, является
Таблица 3
Лечебно-диагностический алгоритм при лёгочном кровотечении гематологи», биохимия, коагулограмма, КШС роатгеиограоия гк
Госпита лигами я а
Массивное летом мое кроаотсмсмис (Illa. НЮ
Легошое нроаотемемие la. 16, la, Ila степени аем. им^уаионно-трамсбгуаиоыная терапия Консультация легочного
текаостятинеская терапия, Ки слород, ко рре нц ия коагулопатии и, ;
Оибинолиаа
Госпитэлиаами я а
имтувация, иал. катетериааиия центральных
ааболевания легких, (синдром гудпасчсра. васкутмтьі)
туберкулез.
эспсотиллекш
Искусстае ины й
пне ам от орг нс
Эмбо/маамия
бронхиальной
перспективным и дает возможность существенно улучшить результаты лечения этих больных.
Одним из наиболее сложных вопросов ЛК является его хирургическое лечение. Описанные выше трудности интраоперационной верификации источника кровотечения, экстренность операции, трудности анестезиологического и реанимационного обеспечения таких операций, обуславли- вают неудовлетворительные результаты оперативного лечения. Двадцатилетний личный опыт авторов (1996 – 2016 г.г.) показывает, что хирургическое вмешательство на высоте ЛК носит характер «операции отчаяния» и характеризуется чрезвычайно высокой летальностью (35 – 95%), в зависимости от характера операции и заболевания, осложнившегося ЛК.
Наиболее существенной причиной неблагоприятных исходов при операции по поводу ЛК является развитие и прогрессирование гемоаспирационной пневмонии, которая развивается на 3 – 5 сутки послеоперационного периода [3]. В связи с этим, основным принципом хирургической тактики должно быть следующее: необходимо всеми доступными методами (консервативный, эндоскопический, рентгенэн-доваскулярный) выиграть время для профилактики и лечения гемоаспирационной пневмонии, а операцию производить, по возможности, в экстренно-отсроченном порядке.
Следующим по значимости фактором, обуславливающим результаты хирургического лечения, является операбельность самого патологического процесса, осложнившегося ЛК. При исходно операбельных ситуациях – возможности радикальной резекции: пневмонэктомии или лобэктомии – количество неблагоприятных исходов оказывается ближе к нижней границе указанного диапазона (35%).
В случае исходной неоперабельности патологического процесса, осложнившегося ЛК, и вынужденном выполнении паллиативной «операции отчаяния» - перевязки легочной артерии по Л.К.Богушу, перевязки бронхиальных артерии по А.А.Вишневскому и тому подобных следует ожидать крайне неблагоприятных результатов хирургического лечения с количеством летальных исходов, близким к 100%.
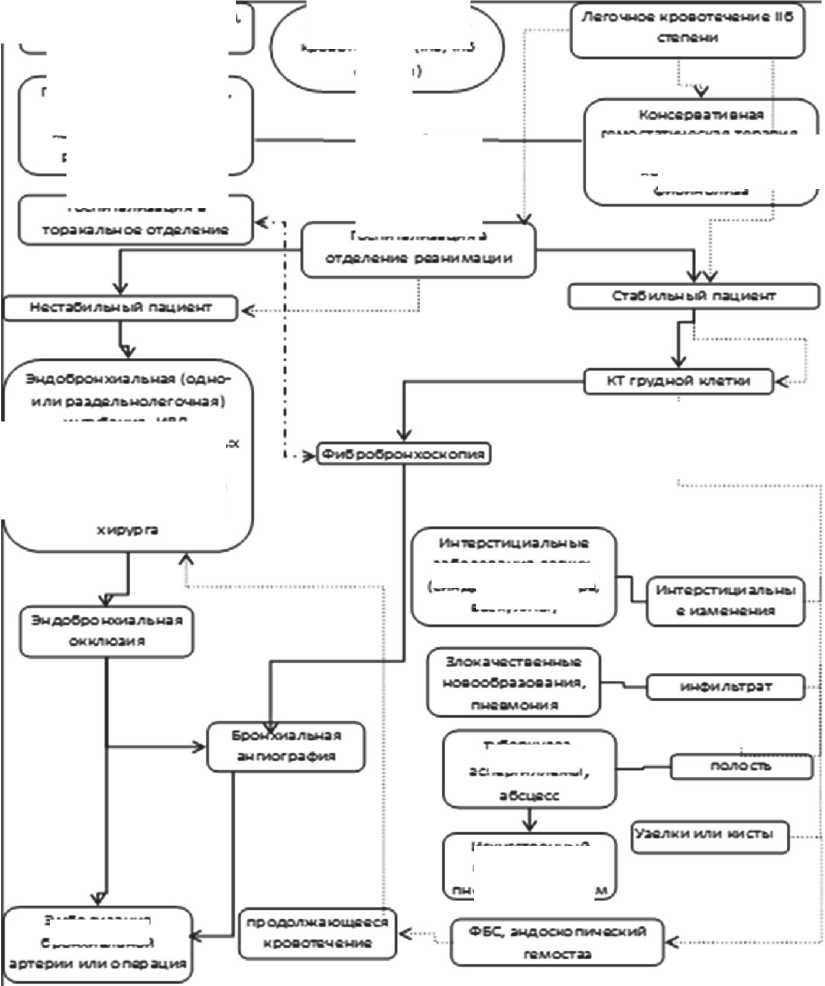
На основании всего изложенного в данной статье, тактика лечения легочного кровотечения, дающая наилучшие, на сегодняшний день, результаты, и повседневно используемая в клинической практике ГКБ им. С.П.Боткина, сформулирована в виде лечебно-диагностического алгоритма в таблице 3.
Заключение
После комплексной диагностики источника ЛК 4-уровневая методика лечения больного с ЛК включает в себя:
-
1. Применение консервативных методов остановки ЛК (управляемая гипотензия, инфузионно-трансфузионная терапия, коррекция факторов свертывания и фибринолиза и др.) на всех уровнях лечения.
-
2. Применение эндоскопических методов остановки ЛК (гемостатический эндобронхиальный лаваж, окклюзия бронхов, электрокоагуляция, АПК, радиоволновое или лазерное излучение).
-
3. Применение рентгенэндоваскулярных методов остановки кровотечения.
-
4. При неэффективности вышеуказанных методов гемостаза показано хирургическое лечение.
Список литературы Лечебно-диагностический алгоритм при легочных кровотечениях
- Венцявичус В., Циценас С. Диагностика и лечение легочных кровотечений различной этиологии. Пробл.туб. и бол. легких. 2005;1: 40-43
- Григорьев Е.Г., Квашин А.И. Рентгеноэндоваскулярная диагностика и лечение легочного кровотечения//Грудная и сердечнососудистая хирургия. 2006. №4. С. 57 -62.
- Киргинцев А.Г., Иванов A.B. Клиническая характеристика больных, экстренно госпитализированных с легочным кровотечением/Проблемы туберкулеза. 2000. №4. С. 28-32.
- Левин А.В., Цеймах Е.А., Зимонин П.Е. Лечение легочных кровотечений. Ч. 1. Этиология, патогенез, консервативное лечение, коллапсотерапия, эндоскопические методы. // Пробл. клин. мед. 2008; 1: 90-95.
- Перельман М.И. Легочное кровотечение//Consilium medi-cum. 2006. T.8. №3.
- Уткин М.М., Батыров Ф.А., Свиридов С.В., Сергеев И.Э. "Гемодинамические и клинические эффекты нитратов при легочном кровотечении" Материалы 4-й научно-практической конференции "Диагностика и лечение нарушений регуляции сердечнососудистой системы", Москва, 2002 г., с.321-323.
- Уткин М.М., Свиридов С.В., Сергеев И.Э. "Легочные кровотечения: проблема свертываемости или гемодинамики?" Врач, № 9, 2003 г., с.30-32.
- B Hemoptysis: diagnosis and management. Am. Fam. Physician. 2005; 72 (7): 1253-1260.
- Tien HC, Gough MR, Farrell R, Macdonald J. Successful use of recombinant activated coagulation factor Vll in a patient with massive hemoptysis from a penetrating thoracic injury.//Ann Thorac Surg. 2007 Oct; 84(4): 1373-4.


