Лечение абсцесса головного мозга после перенесенной новой коронавирусной инфекции (COVID-19) (клинический случай)
Автор: Вакатов Д.В., Фоменко А.А., Багрецова И.Н., Горожанин А.В., Чехонацкий В.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Нейрохирургия
Статья в выпуске: 1 т.19, 2023 года.
Бесплатный доступ
Цель: показать особенности диагностики и хороший результат комбинированного лечения абсцесса височно-теменного отдела левого полушария головного мозга после перенесенного пациентом COVID-19. Выбор методики оперативного лечения абсцесса головного мозга, образовавшегося после COVID-19, весьма затруднителен ввиду возможного развития в послеоперационный период у таких пациентов вторичных геморрагических и инфекционных осложнений. В представленном клиническом случае хирургическое пособие выбрано в объеме закрытого наружного дренирования полости абсцесса с использованием хирургической навигационной станции и посевом на микрофлору. В сочетании с грамотно подобранной антибактериальной терапией это позволило снизить риск осложнений, достичь ранней активизации больного, уменьшить сроки медико-социальной реабилитации.
Covid-19, абсцесс головного мозга, хирургическое лечение
Короткий адрес: https://sciup.org/149143892
IDR: 149143892 | УДК: 616.831-002.3:616.98:578.834.1-06]-089(045) | DOI: 10.15275/ssmj1901026
Treatment of a brain abscess after a new coronavirus infection (COVID-19) (clinical case)
Objective: to demonstrate the diagnostic features and successful outcome of the combined treatment of a temporoparietal abscess in the left cerebral hemisphere after a patient underwent COVID-19. The choice of a technique for surgical treatment of a brain abscess formed after COVID-19 is very difficult in view of the possible development of secondary hemorrhagic and infectious complications in such patients in the postoperative period. In the presented clinical case, the surgical manual was chosen in the volume of closed external drainage of the abscess cavity using a surgical navigation station and sowing on microflora. In combination with well-chosen antibacterial therapy, this made it possible to reduce the risk of complications, achieve early activation of the patient, and reduce the time of medical and social rehabilitation.
Текст научной статьи Лечение абсцесса головного мозга после перенесенной новой коронавирусной инфекции (COVID-19) (клинический случай)
EDN: BYIQHR
Corresponding author — Vladimir A. Chekhonatskiy
Тел.: +7 (987) 3811882
б
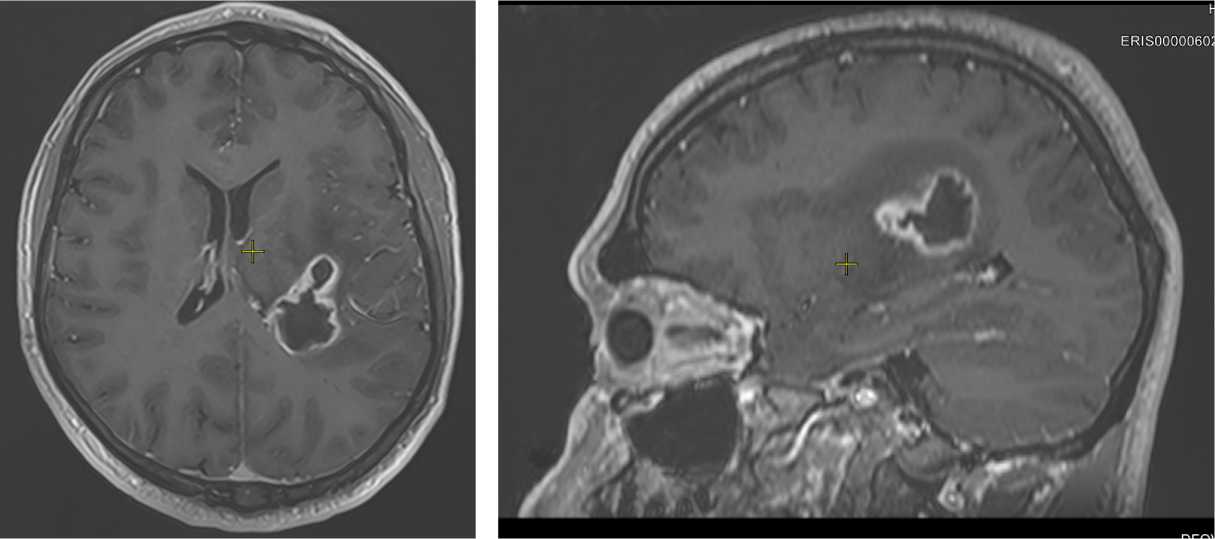
Рис. 1. Результат МРТ-исследования головного мозга с контрастным усилением в двух проекциях: а — аксиальная; б — сагиттальная
кровообращения, снижением иммунного ответа, вызванного вирусом иммунодефицита человека (ВИЧ).
Первый случай заражения инфекцией COVID-19 в Российской Федерации зарегистрирован в начале 2020 г. [6], и по данным на 01.07.2022 за все время пандемии на территории нашей страны заражение новой коронавирусной инфекцией перенесли 18418881 человек, летальный исход зарегистрирован в 380 892 случаях. Стоит отметить, что АГМ до пандемии COVID-19, по данным мировой литературы, относился к достаточно редко встречающимся интракраниальным патологиям [7, 8]. Учитывая имеющийся выраженный иммуносупрессивный компонент, сопутствующий данной инфекции, течение COVID-19 нередко сопровождается различными гнойно-воспалительными заболеваниями, вызванными не характерными для данных процессов и локализаций возбудителями [9].
Цель — показать особенности диагностики и хороший результат комбинированного лечения абсцесса височно-теменного отдела левого полушария головного мозга после перенесенного пациентом COVID-19.
При оформлении на публикацию представленного клинического случая от больного получено информированное согласие на использование материалов и информации, непосредственно относящейся к пациенту.
Описание клинического случая. Пациент К. 49 лет при поступлении предъявлял жалобы на нарушение речи, слабость, нарушение чувствительности в правых конечностях, выраженную головную боль, светобоязнь. При сборе анамнеза отметил, что за 3 мес. до появления описанных жалоб он перенес новую коронавирусную инфекцию, подъема температуры в течение данного периода не отмечал. В связи с нарастающей общемозговой, неврологической симптоматикой, выраженным болевым синдромом госпитализирован в 49 нейрохирургическое отделение ГКБ им. С. П. Боткина с подозрением на внутримозговое кровоизлияние как следствие осложнения после перенесенной инфекции COVID-19 [10].
При общем осмотре у пациента определяется наличие выраженной общемозговой симптоматики, проявляющейся головной болью, тошнотой, головокружением, явлением светобоязни.
В ходе неврологического осмотра на фоне ясного сознания отмечается нарушение всех видов чувствительности по гемитипу справа, наличие феномена дизартрии, симптомы раздражения мозговых оболочек, симптом Кернига. По данным магнитно-резонансной томографии (МРТ) головного мозга с контрастным усилением визуализируется смещение срединных структур слева направо на 6 мм. В височнотеменном отделе левого полушария головного мозга, у задних отделов левого бокового желудочка определяется инкапсулированное жидкостное образование размером 25×37×26 мм с выраженным перифокальным отеком, накапливающей контрастный препарат капсулой. Левый боковой желудочек компримирован (рис. 1).
Повышения С -реактивного белка и скорости оседания эритроцитов не обнаружено, по результатам выполненного посева крови для верификации чувствительности к антимикробным препаратам рост не обнаружен. Анализ на инфекционные заболевания (гепатит типов В , С , ВИЧ) — отрицателен. ПЦР-исследование на COVID-19 отрицательно, антитела к данному вирусу на момент поступления: IgG — 315 ммоль/л, IgM — 0,7 ммоль/л.
На основании проведенных исследований установлен диагноз: «Внутримозговой абсцесс медиальных отделов височной и теменной долей левого полушария головного мозга».
Принимая во внимание наличие интракраниального жидкостного образования со смещением срединных структур и выраженным перифокальным отеком, неврологического дефицита и явлений общемозговой симптоматики принято решение провести оперативное вмешательство. Для уменьшения возможного неврологического дефицита хирургическое пособие заключалось в закрытом наружном дренировании полости АГМ с использованием хирургической навигационной станции Medtronic Treon+. В ходе выполнения операции по дренажу выделилось желтовато-зеленое отделяемое сливкообразной консистенции со зловонным запахом V ~20 мл. Отделяемое было отправлено на микробиологическое исследование. В полости АГМ оставлен выведенный через контрапертуру дренаж.
При исследовании посева на микрофлору верифицировано наличие роста Actinomyces meyeri , в связи с чем принято решение о проведении комбинированной антибактериальной терапии цефалоспоринами IV поколения (цефепим + сульбактам)
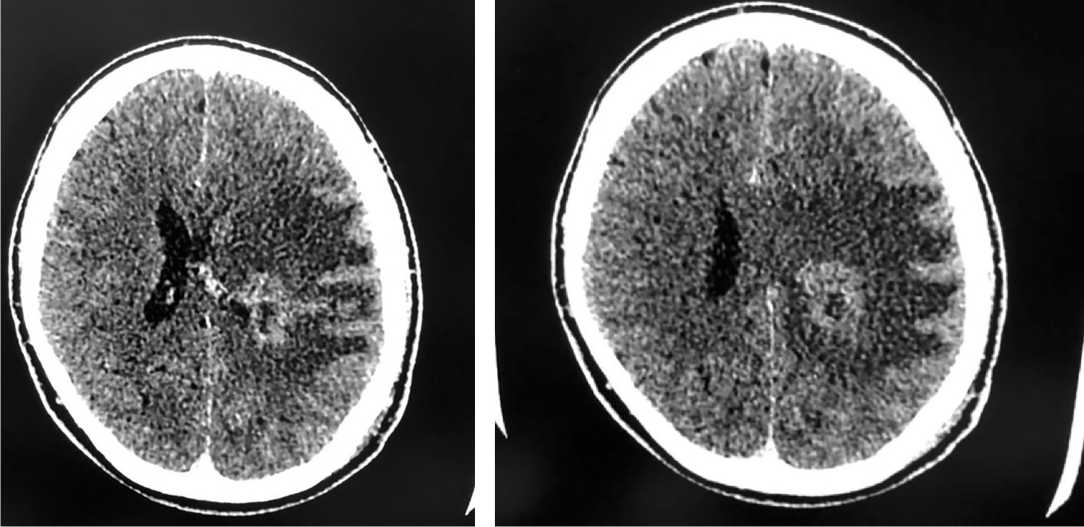
Рис. 2. Результаты КТ-исследования головного мозга с контрастным усилением на 14-е сутки после начала антибиотикотерапии
б
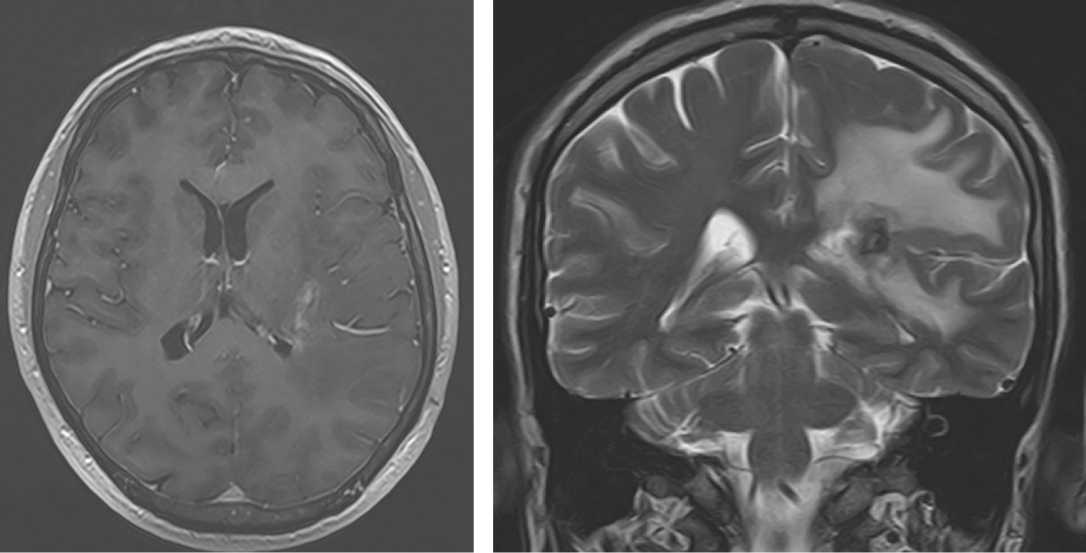
Рис. 3. Результаты контрольного МРТ-исследования головного мозга через 5 нед. после выписки пациента из стационара в двух проекциях: а — аксиальная; б — фронтальная
в сочетании с синтетическим тетрациклином (доксициклин).
На следующие сутки после начала адекватного антибактериального лечения отмечена положительная динамика — уменьшение общемозговой симптоматики, нарушения речи практически регрессировали, общее самочувствие улучшилось. Пациент был выписан из стационара через 2 нед. после начала лечения в удовлетворительном состоянии. Перед выпиской, на 14-е сут., пациенту было выполнено контрольное КТ-исследование головного мозга с контрастным усилением (рис. 2). По данным нейровизуализации отмечается уменьшение полости АГМ на фоне увеличения толщины капсулы, полный регресс смещения срединных структур.
С целью контроля на 6-й нед. после выписки пациенту выполнено МРТ-исследование головного мозга (рис. 3).
По данным нейровизуализации отмечается минимальная остаточная полость абсцесса, уменьшение перифокального отека и регресс дислокации срединных структур.
В ходе отслеживаемого катамнеза (6 мес.) установлено, что пациент социализирован, вернулся к прежнему труду.
Обсуждение. По данным I. Brook и соавт., наиболее распространенными патогенами, играющими ключевую роль в развитии АГМ у пациентов с сопутствующей воспалительной патологией и иммунодефицитными состояниями, являются Staphylococcus aureus, Pseudomonas aeruginosa и ряд грибков родов Aspergillus и Candida [11]. Тем не менее современные авторы отмечают рост встречаемости АГМ на фоне COVID-19 у пациентов без сопутствующих соматических патологий, очагов хронической инфекции или ВИЧ, в ходе лечения которых диагностируются как классические возбудители, так и абсолютно не свойственные для данной локализации патогены, что, по их мнению, может быть связано с выраженным угнетением иммунной системы организма даже у больных, перенесших легкую форму коронавирусной инфекции [11–13].
Actinomyces meyeri является одним из многих представителей рода Actinomyces , в норме встречается в роли условно-патогенной флоры ротоглотки, дистального отдела пищевода и мочеполового тракта. Род Actinomyces содержит строго анаэробные некислотоустойчивые грамположительные бацил-лы/коккобациллы. При анализе современной литературы выявлено, что встречаются только единичные упоминания абсцессов головного мозга, вызванных Actinomyces meyeri , что делает неэффективным стандартную антибиотикотерапию и затрудняет достижение положительного результата [14, 15].
Адекватно выбранная тактика лечения, состоящая из закрытого навигационного дренирования абсцесса с последующей комбинированной антибактериальной терапией на основании микробиологической верификации возбудителя, показала эффективность и позволила достичь благоприятных исходов хирургического лечения пациента.
Заключение. В настоящее время по всему миру на фоне активной вакцинации населения регистрируется снижение уровня заболеваемости новой коронавирусной инфекцией, однако современная медицина в целом и нейрохирургическое сообщество в частности сталкиваются с последствием тотального снижения иммунного статуса у пациентов, перенесших даже легкие формы данной инфекции, что проявляется всплеском всевозможных гнойновоспалительных заболеваний с неспецифичными возбудителями.
Клиническая симптоматика абсцесса может быть различная: от бессимптомного течения до лавинообразной декомпенсации. Классические симптомы, такие как головная боль, повышение температуры, озноб, очаговая неврологическая симптоматика, встречаются менее чем в 50%. Дифференциальная диагностика АГМ осуществляется с опухолями головного мозга, нарушениями мозгового кровообращения, что и проводилось у данного больного в связи с перенесенным им COVID-19. Наибольшую ценность и информативность в показанном нами случае представляла МРТ головного мозга с контрастированием для проведения окончательной дифференцировки диагноза. Существуют два основных метода хирургического вмешательства в лечении АГМ: а) открытое удаление абсцесса с капсулой; б) пункционное удаление гнойного содержимого. Учитывая молодой возраст нашего пациента, глубину расположения абсцесса, небольшой его объем, операция проведена методом пункционного удаления гнойного очага.
Принимая во внимание описанные ранее особенности, скрупулезная диагностика и выбор адекватной тактики как хирургического лечения, так и консервативной терапии таких пациентов позволяют достичь наиболее благоприятных исходов в лечении данной патологии.
Список литературы Лечение абсцесса головного мозга после перенесенной новой коронавирусной инфекции (COVID-19) (клинический случай)
- Brouwer MC, Tunkel AR, McKhann GM, et al. Brain abscess. N Engl J Med. 2014; 371 (5): 447–56.
- Muzumdar D, Jhawar S, Goel A. Brain abscess: An overview. Int J Surg. 2011; 9 (2): 136–44.
- Nathoo N, Nadvi SS, Narotam PK, van Dellen JR. Brain abscess: management and outcome analysis of a computed tomography era experience with 973 patients. World Neurosurg. 2011; 75 (5-6): 716–26.
- Piatt JH Jr. Intracranial suppuration complicating sinusitis among children: an epidemiological and clinical study. J Neurosurg Spine. 2016; 25 (1): 69–77.
- Tandon S, Beasley N, Swift AC. Changing trends in intracranial abscesses secondary to ear and sinus disease. J Laryngol Otol. 2009; 123 (3): 283–8.
- Romanov BK. Coronavirus infection COVID-2019. Safety and Risk of Pharmacotherapy. 2020; 8 (1): 3–8. (In Russ.) Романов Б. К. Коронавирусная инфекция COVID-2019. Безопасность и риск фармакотерапии. 2020; 8 (1): 3–8.
- Brook I. Microbiology and antimicrobial treatment of orbital and intracranial complications of sinusitis in children and their management. Int J Pediatr Otorhinolaryngol. 2009; 73 (9): 1183–6.
- Carpenter J, Stapleton S, Holliman R. Retrospective analysis of 49 cases of brain abscess and review of the literature. Eur J Clin Microbiol Infect Dis. 2007; 26 (1): 1–11.
- Chekhonatskiy VA, Dreval ON, Gorozhanin AV, et al. Treatment of the thoracic spine spondylodiscitis in patient who undervent COVID-19 (clinical case). Saratov Journal of Medical Scientific Research. 2021; 17 (4): 724–7. (In Russ.) Чехонацкий В. А, Древаль О. Н., Горожанин А. В. и др. Лечение спондилодисцита грудного отдела позвоночника у пациента, перенесшего COVID-19 (клинический случай). Саратовский научно-медицинский журнал. 2021; 17 (4): 724–7.
- Chekhonatskiy AA, Lymarev MV, Tsyganov VI, et al. Features of treatment of chronic subdural hematoma in a patient with COVID-19. Saratov Journal of Medical Scientific Research 2022; 2 (18); 202–6. (In Russ.) Чехонацкий А. А., Лымарев М. В., Цыганов В. И. и др. Особенности лечения хронической субдуральной гематомы у пациентки с COVID-19. Саратовский научно-медицинский журнал. 2022; 2 (18): 202–6.
- Brook I. Microbiology and treatment of brain abscess. J Clin Neurosci. 2017; (38): 8–12.
- Gupta V, Singh P, Sukriti K. Fungal brain abscess in a post COVID-19 patient. BMJ. 2021; 14 (9): e246319.
- Samaddar A, Diwakar J, Krishnan P, et al. COVID-19‑associated brain abscess caused by Trichosporon dohaense: A case report and review of literature. Med Mycol Case Rep. 2022; (35): 9–14.
- Shahab A, Arora A, Chhina S, et al. A unique triad of invasive sinusitis, brain abscess with focal cerebritis, and COVID-19. Am J Case Rep. 2021; (22): e933177.
- Vazquez Guillamet LJ, Malinis MF, Meyer JP. Emerging role of Actinomyces meyeri in brain abscesses: A case report and literature review. IDCases. 2017; (10): 26–9.


