Лечение больных гонартрозом с сопуствующей артериальной гипертензией
Автор: Макушин В.Д., Чегуров О.К., Фоминская М.Ю., Гордиевских Н.И., Нестерова Т.С.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 2, 2006 года.
Бесплатный доступ
В клинике Центра обследовано и пролечено 40 больных гонартрозом преимущественно идиопатического генеза, имеющих сопутствующие болезни с повышенным артериальным давлением, в возрасте от 60 до 74 лет. Средний возраст больных составил 63,9±0,6 года. Всем больным выполнена декомпрессионно-дренирующая туннелизация. Проведенные исследования свидетельствуют о малоинвазивности методик декомпрессионно-дренирующих операций, что благоприятно сказывается на общем самочувствии пациентов. Согласно оценке средних значений цифровой рейтинговой шкалы болевой синдром у больных гонартрозом снижается в 6 раз по сравнению с исходными данными. Характерно, что у большинства пациентов сопутствующая артериальная гипертензия протекает в послеоперационном периоде мягко, не осложняет процесс реабилитации и имеет выраженную тенденцию к снижению, стабилизируясь на 3-й день после операции.
Нижняя конечность, коленный сустав, гонартроз, артериальная гипертензия, оперативное лечение
Короткий адрес: https://sciup.org/142120899
IDR: 142120899
Treatment of patients with gonarthrosis and attendant arterial hypertension
At the clinic of the center 40 patients have been treated with gonarthrosis of mainly idiopathic genesis and with attendant diseases caused by increased arterial pressure at the age of 60-74 years. Mean age of the patients - 63,9±0,6 years. All the patients underwent decompression-and-draining tunnelization. The studies performed show little invasiveness of the techniques of decompression-and-draining surgeries, that favourably tells on patients' general condition. According to the assessment of the mean values of the numerical rating scale the pain syndrome in patients with gonarthrosis 6-fold decreases in comparison with their initial data. It is significant that in most patients the postoperative process of attendant arterial hypertension is mild, it does not complicate the process of rehabilitation and has a marked tendency towards reduction, being stabilized on the third day after surgery.
Текст научной статьи Лечение больных гонартрозом с сопуствующей артериальной гипертензией
По данным литературы последних лет, наблюдается тенденция роста заболеваемости го-нартрозом среди больных пожилого и старческого возраста, которая выявляется в 31,4 % -46,3 % случаев по отношению к остеоартрозам других локализаций [1, 2]. При этом частота сопутствующей болезни с повышением артериального давления (АД) у больных гонартрозом составляет 44,6 % по отношению к контингенту, обращающемуся в поликлинику [1].
Известно, что остеоартроз коленного сустава ухудшает качество жизни больных, а сопутствующая артериальная гипертензия (АГ) осложняет лечение в силу сниженной переносимости отдельных лекарственных препаратов, физиотерапевтических факторов и операций. В этих случаях полиморбидность патологии предполагает необходимость разработки тактики лечения больных с коррекцией общей терапии.
Пожилой возраст и наличие сопутствующих заболеваний вынуждают артрологов отдавать предпочтение комплексному консервативному лечению. В тоже время, как считают В.В. Кузьменко, А.И. Городниченко [3], при неэффективности последнего и отсутствии противопоказаний общего и местного характера с успехом может быть применено малотравматичное и достаточно эффективное оперативное вмешательство.
В клинической практике врач констатирует влияние болевого синдрома при гонартрозе у пожилого больного на течение гипертонической болезни (ГБ). Поэтому вопросу противоболевой терапии, видимо, необходимо уделять первостепенное значение, особенно когда боли вызваны эндостальными (внутрикостными «венозными») причинами структурных нарушений. В этих случаях, по данным Ю.Ф. Каменева с соавторами [4], тун-нелизация и трепанация суставных концов вызывает в 77,3 % полное исчезновение болей, а уменьшение – в 22,7 % наблюдений. По нашим данным, опубликованным в 2000 году [5], была установлена прямая связь внутрикостной гипер- тензии в большеберцовой кости при гонартрозе и характером внутрикостных болей, вызванных нарушениями микроциркуляции в суставных тканях и венозном стазе в субхондральной зоне. Это явилось патогенетической основой декомпрессионно-дренирующих малоинвазивых операций при го-нартрозе, дающих в 97,6 % выраженный анальгетический эффект [6].
Клинический опыт использования малотравматичных паллиативных операций при деформирующем артрозе коленного сустава пока- зывает, что можно без радикальных оперативных вмешательств в предельно сжатые сроки избавить пациентов от мучительных болей и восстановить или улучшить функцию сустава [7].
В литературе отсутствуют данные о течении артериальной гипертензии у пожилых больных после декомпрессионно-дренирующих операций на коленном суставе. Это определило цель нашего исследования по материалам клиники патологии суставов нашего Центра.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
В клинике Центра обследовано и пролечено 40 больных гонартрозом преимущественно идиопатического генеза, имеющих сопутствующие болезни с повышенным артериальным давлением (АД), в возрасте от 60 до 74 лет. Средний возраст больных составил 63,9±0,6 года. Диагноз остеоартроза коленного сустава и сопутствующей кардиоваскулярной артериальной гипертензии (АГ) приведен в соответствии с Международной классификацией болезней – МКБ-10 (ВОЗ, Женева, 1995). Уровни артериального давления устанавливали по классификации JNC-VI, США [9]. АД измеряли по методу Короткова в мм рт. ст.
Типы гонартроза устанавливали по клиникорентгенологической классификации, используемой в клинике лаборатории, по форме изменений: компенсированный (тип А), субкомпен-сированный (тип В) и декомпенсированный (тип С). В интегральные клинические показатели включались: болевой синдром, нестабильность сустава и его амплитудные характеристики.
Рентгенологически стадии оценивались по Kellgren [8]. Ранние рентгенологические признаки артроза по Kellgren определялись у четырех больных. При прогрессировании гонартроза (соответственно 3-4 стадии по Kellgren) у 32 больных наблюдалось нарастание сужения суставной щели, появлялся субхондральный остеосклероз, остеофиты на боковых поверхностях, вторичный синовит с развитием кисты Бейкера (21) и уплощение суставных поверхностей. У четырех пациентов обнаруживались обызвестленные хондромы и единичные субхондральные кисты.
Пациентам при поступлении проводилось обследование: физикальное, лабораторное (общий анализ мочи, крови), биохимическое (показатели липидного, белкового, углеводного обменов) и функциональное (ЭКГ).
В случае необходимости с целью предоперационной подготовки больным дополнительно проводили коррекцию электролитных нарушений, сердечно-сосудистой недостаточности и артериального давления. Больным в послеоперационном периоде проводился контроль ЭКГ,
АД, частоты сердечных сокращений (ЧСС).
Динамику и характер болей устанавливали с помощью цифровой рейтинговой шкалы «NRS – 5 баллов». Шкала включала характеристику болевого синдрома от его отсутствия до сильных мучительных болей. Характеристику болевого синдрома оценивали в баллах: нет болей – 0 баллов, суставная скованность и дискомфорт – 1 балл, легкая боль –2 балла, сильная – 3 балла, очень сильная – 4 балла, мучительная – 5 баллов. Оценка болевого синдрома: в покое, при движении и ночью.
Распределение больных гонартрозом в зависимости от величины АД представлено в таблице 1.
Таблица 1 Распределение больных с гонартрозом и артериальной гипертензией по степени повышения артериального давления
|
Степень повышения АД (мм. рт. ст.) |
Число больных |
Мужчины |
Женщины |
|
Первая 140-159 / 90-99 |
5 |
2 |
3 |
|
Вторая 160–179 / 100-109 |
29 |
8 |
21 |
|
Третья ≥180 / ≥110 |
6 |
1 |
5 |
|
ИТОГО |
40 |
11 |
29 |
Из таблицы 1 видно, что в большинстве случаев определялась вторая степень повышения АД. Больные нервничали из-за безысходности положения, что обостряло течение гипертензивного синдрома и требовало фармакологической коррекции давления.
При поступлении все пациенты жаловались на боли в коленном суставе различной интенсивности. Боли в покое отмечены у 34 больных. В подавляющем количестве наблюдений у пациентов имелись очень сильные и мучительные ночные боли. Наиболее выраженный болевой синдром до лечения был у больных гонартрозом при движении, средняя оценка которого по рейтинговой шкале составила 3,4±0,1 балла. Больные старались меньше передвигаться и постоянно для уменьшения болей использовали анальгетики, которые вызывали кратковремен- ный эффект.
Балльную оценку анатомо-функциональных результатов лечения больных гонартрозом с АГ после декомпрессивно-дренажной туннелизации проводили по следующей схеме (табл. 2).
Рейтинг по балльной оценке: хорошо – 1520; удовлетворительно – 10-14; неудовлетворительно – 9 или меньше баллов.
В клинике Центра применяемая методика декомпрессионно-дренажной веерной туннелиза-ции суставных концов и надколенника схематично представлена на рисунке 1.
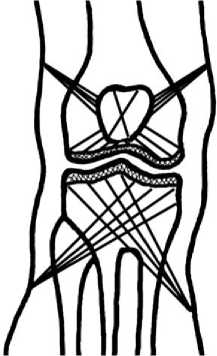
Рис. 1. Схема веерной субхондральной туннелиза-ции эпиметафизов и надколенника (патент № 2193363 РФ)
Последовательность выполнения методики была следующей. После обработки нижней конечности раствором антисептика через нижненаружный доступ в верхний заворот коленного сустава вводили 40-60 мл 0,25 % раствора новокаина до упругоэластического напряжения тканей. Иглу удаляли. Производили редрессацию коленного сустава посредством 3-5 кратного пассивного сгибания и разгибания голени. Затем горизонтальным вколом тенотома на величину его брюшка снаружи и изнутри парапателлярно, по средине надколенника, веерным движением рассекали поперечные поддерживающие надколенник связки. По характеру увеличения под- вижности надколенника определяли ширину надсечки связок. У наружного края надколенника в полость сустава вводили инъекционные иглы. Под давлением шприцев полость сустава промывали 400 мл физиологического раствора и 400 мл 0,25 % раствора новокаина до чистых промывных вод. После эвакуации жидкости из полости сустава иглы удаляли. Через проколы кожи в проекции эпифизов бедренной и большеберцовой костей фронтально выполняли веерную субхондральную туннелизацию. Фронтально во взаимокосых направлениях субхонд-рально в надколеннике спицей формировали 2 канала.
У 13 пациентов производился дренаж костномозговой полости посредством введения канюлированного фиксатора. Одновременно измерялось внутрикостное давление (ВКД) и при величине ВКД, повышенного до 15-17 мм рт.ст., производилась в пределах костномозговой полости большеберцовой кости секторальная сквозная остеоперфорация. Через канюлю фиксатора вводили фармпрепарат, что потенцировало анальгетический эффект.
У 21 пациента одновременно с выполнением декомпрессионно-дренирующей туннелизации суставных концов произведена экстирпация кисты Бейкера.
Динамику артериального давления после декомпрессионно-дренажных операций изучали ежедневно в течение 10 дней послеоперационного периода и далее подекадно до выписки из клиники.
В послеоперационном периоде больным не назначали диклофенак и ортофен, т.к. по данным литературы, эти препараты приводят к достоверному повышению уровня АД на фоне лечения эналаприлом. В необходимых случаях в качестве обезболивающего средства назначался трамадол в первые-вторые сутки после операции, т.к. согласно литературным данным, он не влияет на уровень АД и рекомендован к применению у больных пожилого и старческого возраста с остеоартрозом и АГ [10].
Таблица 2
Оценка результатов оперативного лечения больных с гонартрозом и АГ
|
Критерии |
Баллы |
|||
|
4 |
3 |
2 |
1 |
|
|
1. Походка |
нормальная |
улучшенная |
неизмененная |
ухудшилась |
|
2. Болевой синдром |
нет |
меньший |
прежний |
усилился |
|
3. Толерантность к нагрузке сустава |
резко повысилась |
повысилась незначительно |
не изменилась |
ухудшилась |
|
4. Артериальная гипертензия |
стабильно снизилась |
снижение непостоянное |
прежняя |
повысилась |
|
5. Негативные изменения в эмоциональноволевой сфере |
исчезли |
уменьшились |
прежние |
усилились |
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Послеоперационный период у больных, которым производилась декомпрессионно- дренирующая туннелизация суставных концов и надколенника, протекал гладко. В течение заболевания не отмечалось существенных изменений со стороны общего самочувствия и наблюдался выраженный анальгетический эффект (табл. 3).
Таблица 3
Сравнительная оценка средних значений цифровой рейтинговой шкалы (NRS) до и после лечения методом декомпрессионно-дренирующей туннелизации у больных с гонартрозом и АГ (n = 40)
|
Боль в покое |
Боль при движении |
||
|
до |
после |
до |
после |
|
2,1 0,1 |
0,1 0,05 |
3,43 0,12 |
0,95 0,10 |
|
Р 0,01 |
Р 0,01 |
||
|
Боль ночью |
Общее значение NRS |
||
|
до |
после |
до |
после |
|
2,2 0,1 |
0,08 0,04 |
7,73 0,26 |
1,25 0,16 |
|
Р 0,01 |
Р 0,01 |
||
Сравнительные оценки средних значений динамики болей свидетельствуют о достоверности полученных данных. Больные (34) отмечали улучшение походки, отсутствие болевого синдрома, повышение толерантности к физической нагрузке, отсутствие негативных изменений в психо-эмоциональной сфере, стабилизацию или снижение артериального давления. У 7 человек не отмечено выраженного лечебного эффекта, боли в коленном суставе уменьшились, но функция сустава осталась прежней.
При изучении ближайших анатомофункциональных результатов лечения 40 больных гонартрозом в 31 наблюдении они признаны хорошими, а в 9 – удовлетворительными.
Отдаленные результаты лечения свыше 1 года изучены у 34 больных. Хорошие результаты были отмечены у 28 пациентов, удовлетворительные – в 6 случаях.
У 40 больных гонартрозом, имеющих артериальную гипертензию, до операции среднее систолическое давление (СД) составляло 163,5±2,8 мм рт. ст., среднее диастолическое давление (ДД) 94,1±1,6 мм рт. ст. (табл. 4).
Таблица 4
Динамика систолического (СД) и диастолического (ДД) давления у больных с гонартрозом до и после декомпрессионно-дренирующей туннелизации
|
N |
СД |
% |
ДД |
% |
|
|
До операции |
40 |
163,5 2,8 |
100 |
94,1 1,6 |
100 |
|
После операции |
40 |
137,8 2,1 |
84 |
86 1,6 |
91 |
|
1-е сутки |
40 |
129,3 2,4 |
79 |
81,8 1,4 |
87 |
|
2-е сутки |
40 |
130,3 2,3 |
80 |
81,0 1,5 |
86 |
|
3-е сутки |
40 |
134 2,4 |
82 |
81,5 1,6 |
86 |
|
4-е сутки |
38 |
133,3 1,7 |
82 |
82,8 1,3 |
88 |
|
5-е сутки |
29 |
129,7 2,6 |
79 |
80,0 1,7 |
85 |
Средние достоверны на уровне 99 %.
В течение 5 суток после операции давление снижалось, наименьшее значение определялось на 5-е сутки в ближайшем послеоперационном периоде и составило (СД) 129,7±2,6 мм рт. ст. (79 % от исходного уровня), (ДД) 80,0±1,7 мм рт. ст. (85 % от исходного уровня). Наибольшая величина снижения артериального давления (на 16 % от исходного уровня), в сравнении с до-операционным (рис. 2) отмечена непосредственно после операции.
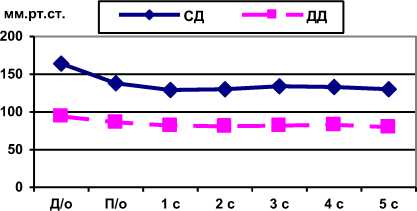
Рис. 2. Динамика систолического (СД), диастолического (ДД) давления у больных с гонартрозом после декомпрессионно-дренирующей туннелизации
У двух пациентов в первые сутки после операции кратковременно повысилось АД (170/100 мм рт. ст.), что потребовало фармакологической коррекции. На следующий день давление снизилось и составляло 135/80 мм рт. ст.
Приводим клиническое наблюдение.
Больной Т., 65 лет. Поступил в клинику Центра с жалобами на боли в левом коленном суставе при ходьбе и ночью. После клиникорентгенологического обследования был установлен диагноз: гонартроз левого коленного сустава III ст. по Kellgren, киста Бейкера, обызвестленное хондромное тело в подколенной области (рис. 3). Артериальное давление 160/100 (АГ II ст.).
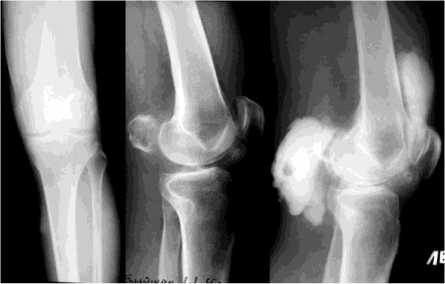
Рис. 3. Рентгенограммы больного Т., 65 лет, до лечения
Больному произведена экстирпация кисты Бейкера, удалены хондромные тела. Выполнена субхондральная эпиметафизарная веерная тун-нелизация суставных концов и Х-образная тун-нелизация надколенника.
АД после операции перед вечерним сном в 2200 160/80 мм рт. ст. Вторые сутки после опе- рации АД 150/80 мм рт. ст. Болевой синдром в покое уменьшился, ночных болей нет. Третьи сутки после операции – АД 140/80 мм рт. ст. Четвертые сутки после операции в 700 АД – 140/80 мм рт. ст., в 2200 – АД 130/80 мм рт. ст. Пятые сутки после операции в 700 АД – 140/80 мм рт. ст., в 2200 – АД 130/80 мм рт. ст. Болей в суставе не отмечает.
В послеоперационном периоде медикаментозной коррекции АД не проводилось. Боли к 14-му дню после операции резко уменьшились при ходьбе и исчезли полностью в покое и ночью. В послеоперационном периоде проводилось комплексное фармакологическое лечение гонартроза по схеме отделения.
При выписке из клиники через 30 дней пребывания: дискомфорта, болей в суставе нет. Увеличилась амплитуда движений в левом коленном суставе на 25º. Ходит без ограничений, лестничные марши преодолевает, лечением доволен. На рентгенограммах: прогрессирования дегенеративнодистрофических изменений не отмечено, киста и хондромное тело не определяются (рис. 4).
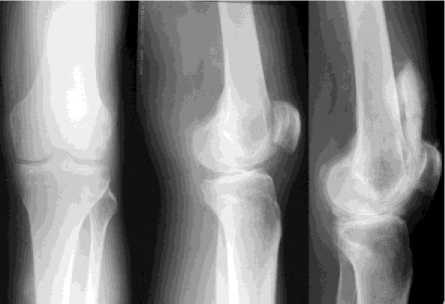
Рис. 4. Рентгенограммы больного Т. после лечения
ЗАКЛЮЧЕНИЕ
Проведенные исследования свидетельствуют о малоинвазивности методик декомпрессионно-дренирующих операций, что благоприятно сказывается на общем самочувствии пациентов.
Согласно оценке средних значений цифровой рейтинговой шкалы болевой синдром у больных гонартрозом снижается в 6 раз по сравнению с исходными данными. Характерно, что у большинства пациентов сопутствующая артериальная гипертензия протекает в послеоперационном периоде мягко, не осложняет процесс реабилитации и имеет выраженную тенденцию к снижению, стабилизируясь на 35-й день после операции.
Выраженный анальгетический эффект после операции обеспечивает снятие эмоциональнострессовых реакций и является профилактикой обострений АГ. Как показало течение послеоперационного периода, больным не требуется дополнительной фармакологической коррекции, что в конечном итоге улучшает качество их жизни. Больные положительно оценивают результаты лечения.


