Лечение диафизарных переломов и ложных суставов костей голени с использованием аппарата Г.А. Илизарова и стягивающих скоб с эффектом памяти формы
Автор: Копысова Валентина Афанасьевна, Каплун Виктор Аркадьевич, Светашов Андрей Николаевич
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 3, 2010 года.
Бесплатный доступ
В лечении 180 пациентов с диафизарными переломами (111 наблюдений) и ложными суставами (69 наблюдений) остеосинтез выполняли с использованием аппарата внешней фиксации Г.А. Илизарова в комбинации с межфрагментарной компрессией костных отломков стягивающими скобами с эффектом памяти формы. С целью обвивного шинирования костных отломков при спиральных, косых и оскольчатых переломах и для фиксации аутотрансплантата использовали кольцевидные стягивающие скобы, при поперечных переломах и ложных суставах - S-образные скобы. У 109 (98,2 %) больных с переломами и 65 (94,2 %) с ложными суставами достигнуто сращение костных отломков в анатомически правильном положении и получены хорошие функциональные результаты лечения.
Большеберцовая кость, переломы, ложные суставы, чрескостный остеосинтез
Короткий адрес: https://sciup.org/142121329
IDR: 142121329
Treatment of leg bone shaft fractures and pseudoarthroses using the Ilizarov fixator and tightening braces with shape memory effect
In the process of treating 180 patients with tibial shaft fractures (111 cases) and pseudoarthroses (69 cases), the procedure of osteosynthesis was combined the Ilizarov device for external fixation with interfragmental compression of bone fragments using the tightening braces with shape memory effect. For the purpose of bone fragments encircling splintage in spiral, oblique and comminuted fractures as well as for autograft fixation, ring-shaped tightening braces were used, while S-shaped braces were used in transverse fractures and pseudoarthroses. The union of bone fragments in anatomically correct position was achieved in 109 (98.2 %) patients with fractures and in 65 (94,2 %) patients with pseudoarthroses with good functional outcomes.
Текст научной статьи Лечение диафизарных переломов и ложных суставов костей голени с использованием аппарата Г.А. Илизарова и стягивающих скоб с эффектом памяти формы
Из числа госпитализируемых пациентов с переломами длинных трубчатых костей 36,845,0 % составляют пострадавшие с переломами диафиза костей голени. При спиральных и оскольчатых переломах большеберцовой кости (тип А1, В1, С) с протяженной линией излома и значительным смещением костных отломков метод чрескостного остеосинтеза с использованием аппарата внешней фиксации Г.А. Илизарова является наиболее оптимальным. Фиксация поврежденных костей голени на всем протяжении обеспечивает ранние осевые нагрузки и движения в суставах [1, 2, 4, 5].
Однако выполнение одномоментной закрытой репозиции у пациентов с оскольчатыми (тип В) или спиральными переломами (тип А1) не всегда эффективно. Удлинение сроков сопоставления костных отломков увеличивает сроки их сращения в геометрической прогрессии. В процессе амбулаторного лечения значительно снижается качество ухода за аппаратом внешней фиксации, контроль за натяжением спиц, что приводит к воспалению мягких тканей, преждевременному демонтажу аппарата и дестабилизации костных отломков [3, 5, 6].
С целью улучшения качества репозиции и фиксации костных фрагментов, профилактики вторичного смещения костных отломков в случае преждевременного удаления спиц аппарата внешней фиксации разработан способ комбинированного остеосинтеза с использованием аппарата Г.А. Илизарова и стягивающих скоб с эффектом памяти формы.
Цель исследования: изучение эффективности комбинированного остеосинтеза с применением аппарата Г.А. Илизарова и стягивающих скоб с эффектом памяти формы у пострадавших с диафизарными переломами и ложными суставами костей голени.
МАТЕРИАЛ И МЕТОДЫ
С 2004 по 2009 годы у 180 больных с переломами (111 (61,7 %)) и ложными суставами (69 (38,3 %)) диафиза костей голени выполнен комбинированный остеосинтез с использованием аппарата внешней фиксации Г.А. Илизарова и стягивающих скоб с эффектом памяти формы для межфрагментарной компрессии костных отломков.
Спиральные переломы большеберцовой кости (А1) наблюдались в 48 (26,7 %) случаях, у 27 (15,0 %) больных были несращения после спиральных переломов. С переломами типа В1 (спиральный клин) пролечено 39 (21,7 %) больных, с ложными суставами – 25 (13,9 %). У 3 (1,7 %) пациентов с переломами и 6 (3,3 %) с ложными суставами повреждения соответствовали типу А2 (косые). 4 (2,2 %) больных было с поперечными переломами (тип А1). Комбинированный остеосинтез выполнен в 9 (5,0 %) случаях у пациентов с переломами типа В2 и у 7 (3,9 %) больных с ложными суставами. У 2 (1,1 %) пациентов были переломы типа В3 и у 4 (2,2 %) – ложные суставы. Сложные спиральные переломы (тип С1) наблюдались у 6 (3,3 %) больных. Ложные суставы большеберцовой кости (69 (38,3 %)) в 14 (20,3 %) случаях явились следствием неэффективного остеосинтеза, у 55 (79,5 %) больных развились после консервативного лечения.
У 35 (31,5) из 111 (61,7 %) больных с закрытыми переломами костей голени хирургическое лечение предпринято в ближайшие часы после госпитализации. У 76 (68,5 %) пациентов остеосинтез выполнен через 2-3 суток после неэффективной закрытой репозиции с использованием скелетного вытяжения.
У 4 (2,2 %) пациентов с поперечными переломами (А3) и у 4 (2,2 %) больных с ложными суставами после перелома типа В3 в средней трети голени на операционном столе с помощью аппарата Г.А. Илизарова устранено смещение по длине и угловое. Сохранялось смещение дистального костного отломка кнаружи на половину ширины кости. Из внутреннего доступа 30-35 мм с помощью однозубых крючков костные фрагменты сопоставлены в анатомически правильном положении, наложены две S-образные стягивающие скобы с эффектом памяти формы.
У 96 (53,4 %) больных со спиральными простыми (тип А1), оскольчатыми (тип В1) и сложными (тип С1) переломами ротационное смещение костных отломков с помощью аппарата Г.А. Илизарова в процессе операции устранить не удалось. Средние штанги аппарата внешней фиксации были сняты. Выполнена открытая репозиция и фиксация костных фрагментов кольцевидными стягивающими скобами с эффектом памяти формы (рис. 1). У 78 (81,3 %) из 96 больных дополнительно использовали стягивающие винты. После ушивания раны устанавливали средние штанги аппарата и выполняли рентгенологический контроль.
Из 58 больных с ложными суставами после переломов большеберцовой кости типа А1, А2, В1 в 35 (60,3 %) случаях у при нормотрофическом типе ложного сустава выполняли открытую репозицию и фиксацию костных фрагментов кольцевидными стягивающими скобами и винтом, а шинирование голени аппаратом Г.А. Илизарова. У 23 (39,7 %) пациентов с атрофическим и гипертрофическим типом ложного сустава (в т.ч. у 8 больных на фоне несостоятельного погружного остеосинтеза) конструкции и рубцовые ткани удаляли. У трех пациентов с остеомиелитом радикально резецировали нежизнеспособные ткани. Костные отломки адаптировали в анатомически правильном положении, дефекты костной ткани замещали аутотрансплантатом из гребня подвздошной кости (15 наблюдений) или пористым имплантатом (8 наблюдений) из сплава никелида титана со сквозной пористостью 65-70 % (регистрационное удостоверение № ФСР 2009/04558 от 23 марта 2009 г. на комплект имплантатов монолитных с эффектом памяти формы и пористых из никелида титана по ТУ 9437-007-22926347-2009, разрешение на применение новой медицинской технологии «Остеосинтез с применением конструкций с эффектом памяти формы и пористых имплантатов у пациентов с переломами, ложными суставами, костными дефектами костей скелета» ФС № 2009/270 от 13 августа 2009 г.). Обвивное шинирование костных отломков и трансплантата (имплантата) осуществляли кольцевидными стягивающими скобами.
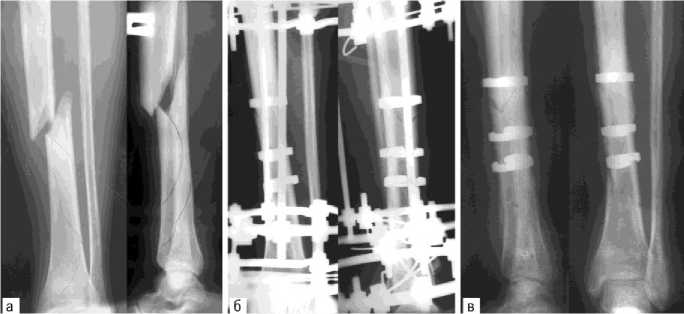
Рис. 1. Рентгенограммы правой голени больного Г., 27 лет, с оскольчатым сложным спиральным переломом большеберцовой кости: а – до; б – после операции; в – через 2 месяца после демонтажа аппарата внешней фиксации
У 11 (6,1 %) пациентов с переломами типа В2, В3 и 7 (3,9 %) больных с нормотрофическими ложными суставами межфрагментарную компрессию костных отломков выполняли S-образной стягивающей скобой и кольцевидной скобой с эффектом памяти формы.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Через 10-14 суток после операции все пациенты выписаны на амбулаторное лечение. Движения в суставах поврежденной конечности были восстановлены в полном объеме, пациенты уверенно передвигались с помощью костылей.
У 39 (21,6 %) из 180 пациентов до сращения костных фрагментов в связи с повторяющимся воспалением мягких тканей в области спиц и опасностью развития остеомиелита часть спиц удалена в амбулаторных условиях. Вторичного смещения костных отломков удалось избежать. У 21 (11,7 %) пациента аппараты внешней фиксации пришлось демонтировать до сращения костных отломков. После проведения в условиях стационара противовоспалительного лечения иммобилизация поврежденной конечности продолжена с использованием гипсовой повязки. В 120 (66,7 %) случаях воспалительных явлений со стороны мягких тканей не было, аппараты внешней фиксации демонтировали после сращения костных отломков.
У 60 (54,1 %) из 111 пациентов с переломами костные фрагменты срослись в сроки 12±1 неделя. В 38 (34,2 %) случаях сращение костных отломков достигнуто в сроки 16±2 недели после операции и у 13 (11,7 %) пациентов – через 20±1 неделя.
Из 69 (38,3 %) больных с ложными суставами в 35 (50,7 %) случаях (у пациентов с нормотрофическим типом ложного сустава) костные отломки срослись в сроки 16±2 недели. У 33 (47,8 %) больных сращение наступило через 20±2 недели после операции и у 1 (1,4 %) больного с ложным суставом, осложненным остеомиелитом, через 7 месяцев после операции (рис. 2).
159 (88,3 %) из 180 пациентов с ложными суставами и переломами к моменту сращения костных отломков и демонтажа аппарата внешней фиксации уверенно передвигались с полной опорой на поврежденную конечность, движения в суставах были восстановлены в полном объеме. Через 3-7 дней после снятия аппарата ограничений трудоспособности не было. 21 (11,7 %) больному после снятия гипсовой повязки в течение 3-4 недель назначали восстановительное лечение в связи с постиммобилизационной контрактурой в голеностопном и коленном суставах, отеками после физической нагрузки.
У 2 (2,9 %) из 69 больных, оперированных в связи с ложными суставами, после снятия аппарата внешней фиксации сохранялась стойкая контрактура голеностопного сустава (общий объем сгибания и разгибания составил 45 ) и отеки после физической нагрузки. Восстановительное лечение продолжено до 8 месяцев. Ближайшие результаты лечения признаны неудовлетворительными. У 2 (2,9 %) больных с ложными суставами и 2 (1,8 %) пациентов с переломами нижней трети диафиза большеберцовой кости после преждевременного демонтажа аппарата внешней фиксации иммобилизация гипсовой повязкой не обеспечила полноценного обездвиживания костных отломков, сращение наступило за счет периостальной мозоли. У пациентов в течение 10-12 месяцев сохранялся остеопороз, отеки после нагрузки. Результаты лечения признаны удовлетворительными.
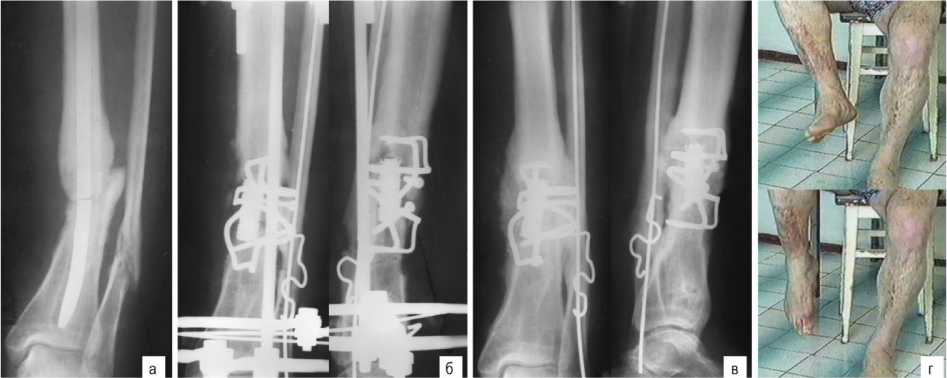
Рис. 2. Фото рентгенограмм пациента К., 34 лет: а – через 5 месяцев после интрамедуллярного остеосинтеза, перелом стержня; б – через 3 месяца после комбинированного остеосинтеза и пластики костного дефекта; в – через 9 месяцев после демонтажа аппарата внешней фиксации; г - функциональный результат лечения
У 65 (94,2 %) больных с ложными суставами и 109 (98,2 %) пациентов с переломами (в т.ч. у 15 больных после преждевременного демонтажа аппарата внешней фиксации с последующей иммобилизацией конечности гипсовой повязкой) результаты лечения оценены как хорошие. Костные отломки срослись в анатомически правильном положении, движения в суставах, сила мышц соответствовали здоровой конечности. Пациенты вернулись к привычному для них образу жизни, жалоб не предъявляли.
Накостные конструкции с эффектом памяти формы удаляли у детей и молодых пострадавших с отсутствием окостенения эпифиза через 2-3 недели после констатации факта сращения костных фрагментов и демонтажа аппарата Илизарова (3 (1,7 %)). Такая же тактика использована у 15 (8,3 %) кадровых военных.
В проекции накостной конструкции, которую определяли по предварительно выполненной рентгенограмме или интраоперационно с помощью ЭОП, через разрез не более 30 мм осуществляли доступ к накостному устройству. Поскольку остеосинтез поврежденной кости был стабильным избыточной костной мозоли, значительной рубцовой капсулы мы не наблюдали. Фиксатор охлаждали струей физиологического раствора до +1÷3 С. В щель между костью и фиксатором вводили леватор (или однозубый крючок), конструкцию, ставшую пластичной после охлаждения, легко разгибали и выводили из раны.
У подавляющего большинства пациентов (162 (90,0 %)) удаление конструкций было нецелесообразным. Результаты наблюдений в течение 5-10 лет свидетельствуют об отсутствии патологического воздействия на окружающие ткани со стороны имплантатов.
Анализ литературы по лечению пострадавших с диафизарными переломами и ложными суставами костей голени свидетельствует, что у 58,6-65,3 % пациентов с диафизарными повреждениями костей голени наблюдаются спиральные и оскольчатые переломы (А1, В1, С1). Консервативные методы лечения неэффективны в 49,5-52,6 % случаев и в связи с длительным сроком реабилитации с непредсказуемым результатом не приветствуются страховыми компаниями. Последние 20 лет наблюдается устойчивая тенденция к расширению показаний к хирурги- ческому лечению переломов диафиза костей голени [2, 3].
Фиксация большеберцовой кости у пациентов с переломами А1, А2, В1 и С интрамедуллярным стержнем, в т.ч. блокированным и расширяющимся гвоздем (закрытым или открытым методом), обеспечивая шинирование на протяжении большеберцовой кости, исключает адаптацию костных фрагментов по ширине. У 11,8-20,9 % больных со спиральными и оскольчатыми переломами после интрамедуллярного остеосинтеза наблюдаются несращения [1, 7].
Накостный остеосинтез является наиболее травматичным. У пациентов с остеопорозом для защиты винтов от преждевременной миграции необходима дополнительная фиксация голени стержневым аппаратом. В 16,8-18,2 % случаев, особенно у больных с переломами в нижней трети большеберцовой кости, наблюдаются пролежни, остеомиелит, несращения [7].
У пациентов с оскольчатыми, косыми, спиральными переломами диафиза костей голени наиболее оптимальным является метод чреско-стного остеосинтеза с использованием аппарата Г.А. Илизарова. Обеспечивается возможность ранних осевых нагрузок и движений в суставах. Однако в связи с недостаточно квалифицированной курацией пациентов на амбулаторном этапе лечения, из-за воспаления мягких тканей в области спиц аппарат внешней фиксации вынужденно демонтируют до сращения костных фрагментов. Точная одномоментная репозиция костных фрагментов при выполнении чрескост-ного остеосинтеза по экстренным показаниям не всегда эффективна [1, 4, 5].
Метод комбинированного остеосинтеза с применением межфрагментарной компрессии костных отломков стягивающими скобами и продольное шинирование поврежденной конечности аппаратом Г.А. Илизарова обеспечивает одномоментную репозицию и прочную фиксацию костных отломков. Предотвращается вторичное смещение костных фрагментов при досрочном удалении спиц. У 94,2 % пациентов с ложными суставами и 109 (98,2 %) - с переломами диафиза костей голени получены хорошие результаты лечения. Таким образом, использование стягивающих скоб с эффектом памяти формы увеличивает эффективность чрескостно-го остеосинтеза.
ВЫВОДЫ
-
1. Чрескостный остеосинтез в сочетании с межфрагментарной компрессией костных отломков стягивающими скобами обеспечивает прочную стабилизацию костей голени на весь период сращения.
-
2. Применение комбинированного остеосинтеза с использованием аппарата внешней
фиксации и стягивающих скоб с эффектом памяти формы позволяет достичь сращения костных фрагментов в анатомически правильном положении у 94,2 % больных с ложными суставами и у 98,2 % пациентов с диафизарными переломами костей голени.


