Лечение хронического кальцифицирующего панкреатита в сочетании с кистой 12-перстной кишки
Автор: Соловьев И.А., Суров Д.А., Дымников Д.А., Лычев А.Б., Литвинов О.А., Балюра О.В., Гринев А.М.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 1 т.15, 2020 года.
Бесплатный доступ
Больной Ш. 1980 г.р. поступил в клинику ВМХ 17.08.2018 г. по скорой помощи с диагнозом: ЖКБ. Механическая желтуха. Предъявлял жалобы на дискомфорт, умеренные боли в правом подреберье, желтушность кожи и склер, осветление кала, потемнение мочи, слабость. Из анамнеза известно, что в начале августа 2018 г. отметил появление желтушности кожи и склер. Проведено комплексное клинико-лучевое обследование и выставлен диагноз: хронический индуративный кальцифицирующий панкреатит. Транзиторная механическая желтуха легкой степени. Вирсунголитиаз. По результатам обследования, с целью декомпрессии холедоха больному 28.08.2019 г. выполнено ЭРХПГ, стентирование желчных протоков. Послеоперационный период протекал без осложнений. В октябре и ноябре 2018 г. предпринимались безуспешные попытки эндоскопической вирсунголитоэкстракции. 10.12.2018 г. выполнена субтотальная резекция головки поджелудочной железы с продольной панкреатоеюностомией, резекция двенадцатиперстной кишки, холецистэктомия, холедохоеюностомия. Послеоперационный период протекал гладко, выписан из клиники на 11-е сутки. При контрольном осмотре и обследовании через 6 месяцев состояние пациента удовлетворительное, жалоб не предъявляет, болевой синдром не беспокоит.
Хирургия, хронический кальцифицирующий панкреатит, киста двенадцатиперстной кишки, дуоденальная дистрофия
Короткий адрес: https://sciup.org/140249354
IDR: 140249354 | DOI: 10.25881/BPNMSC.2020.24.98.028
Treatment of chronic calcifying pancreatitis in combination with a duodenal cyst
Patient S. born in 1980 was admitted by ambulance to the hospital 17.08.2018 with a diagnosis of cholelithiasis. Jaundice. He complained of discomfort, moderate pain in the right hypochondrium, yellowness of skin and sclera, bleaching of feces, dark urine, and weakness. From the anamnesis it is known that in early August 2018, noted the appearance of jaundice of the skin and sclera. In the clinic the patient underwent a comprehensive clinical and radiological examination and diagnosis of calcifying chronic indurative pancreatitis. Transient obstructive jaundice mild. Circunvalation. Conducted a comprehensive detoxification therapy. The results of the survey, given the lack of effectiveness of complex conservative therapy with the goal of decompression of the common bile duct, the patient 28.08.2019 performed ERCP, stenting of the bile ducts. The postoperative period was uneventful. Given the lack of effectiveness of conservative therapy (repetitive pain attacks) against circunvalation, the patient in October and November 2018 attempted endoscopic virsungolitoextraction that were ineffective...
Текст краткого сообщения Лечение хронического кальцифицирующего панкреатита в сочетании с кистой 12-перстной кишки
Актуальность
В настоящее время хирургическое лечение заболеваний гепатопанкреатоду-оденальной зоны привлекает пристальное внимание большинства ведущих хирургических клиник. Так, одной из редких патологий панкреатодуоденальной зоны, требующей оперативного лечения, является хронический кальцифицирующий (калькулезный) панкреатит. Это одна из наиболее распространенных форм хронического панкреатита. По данным различных авторов у 65–95% пациентов с хроническим калькулезным панкреатитом отмечено изолированное поражение головки поджелудочной железы (ПЖ) панкреатолитами [1; 2].
Также редкой патологией являются кисты двенадцатиперстной кишки (ДПК) и/или дуоденальная дистрофия. Дуоденальной дистрофией принято на- зывать хроническое воспаление ткани ПЖ, эктопированной в стенку ДПК. Впервые это заболевание было описано в 1970 г. французскими авторами F. Pot-et и N. Duclert. Ими же и был предложен термин «дуоденальная дистрофия». В зависимости от преобладания фиброзных или кистозных изменений выделяют кистозный и солидный варианты, которые являются стадиями одного патологического процесса [3; 4].
Дуоденальная дистрофия может быть самостоятельным заболеванием, но прогрессирование изменений в стенке ДПК (обычно в медиальной стенке её нисходящей части) может приводить к острому и/или хроническому обструктивному панкреатиту. Так, частота дуоденальных дистрофий среди больных хроническим панкреатитом составляет около 6,5%. Наиболее частыми клини- ческими проявлениями хронического кальцифицирующего панкреатита и кистозных изменений являются — болевой синдром, потеря массы тела и механическая желтуха [5].
Описание случая
Больной Ш. 1980 г.р. доставлен в среднетяжелом состоянии в клинику военно-морской хирургии Военно-медицинской академии имени С.М. Кирова 17.08.2018 г. скорой помощью с диагнозом: ЖКБ. Механическая желтуха. При поступлении предъявлял жалобы на дискомфорт, умеренные боли в правом подреберье, желтушность кожи и склер, осветление кала, потемнение мочи, слабость.
Из анамнеза известно, что в начале августа 2018 г. пациент отметил появление желтушности кожи и склер, в связи с

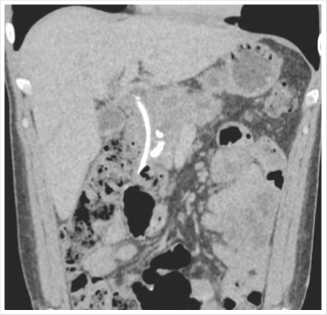
Рис. 1. МСК-томограмма (стояние стента в холедохе).
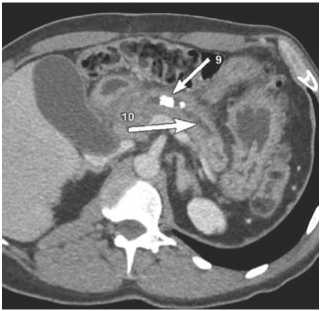
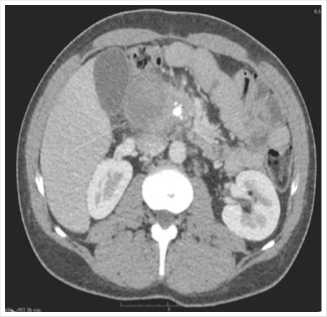
Рис. 2, 3. МСК-томограммы (стрелками указаны вирусунголиты, киста головки поджелудочной железы).
чем комплексно обследовался и лечился в Боткинской больнице, где был исключен вирусный и инфекционный генез желтухи (маркеры гепатитов А, В, С — отрицательные). После выписки из стационара амбулаторно выполнил компьютерную томографию органов брюшной полости, при которой выявлен хронический кальцифицирующий панкреатит, вирсунго-литиаз. В связи с повторным приступом желтухи 17.08.2018 г. бригадой скорой помощи из поликлиники доставлен в клинику ВМХ.
Результаты физикального, лабораторного и инструментального исследования
В стационаре больному проводилось комплексное клинико-лучевое обследование и выставлен диагноз: хронический индуративный кальцифицирующий панкреатит. Транзиторная механическая желтуха легкой степени. Вир-сунголитиаз. Проводилась комплексная детоксикационная терапия. Учитывая недостаточную эффективность комплексной консервативной терапии (повторяющиеся приступы механической желтухи (периодическая гипербилирубинемия от 60 до 121 мкмоль/л, периодическое повышение уровня трансаминаз: АЛТ — max до 470 Ед/л, АСТ — max до 337 Ед/л) на фоне компрессии холедоха увеличенной головкой ПЖ, с целью декомпрессии желчевыводящих путей больному 28.08.2019 г. выполнено ЭРХПГ, стентирование желчных протоков (Рис. 1). Послеоперационный период протекал без осложнений.
Впоследствии приступы механической желтухи не повторялись, однако, пациента продолжали беспокоить периодические боли в эпигастрии, умеренная слабость. Пациент наблюдался гастроэнтерологом. Учитывая недостаточную эффективность консервативной терапии (повторяющиеся болевые приступы) на фоне вирсунголитиаза 11.10.2018 г. выполнена операция — ЭРХПГ, попытка вирсунголитоэкстракции, бужирование стриктуры вирсунгова протока. Интраоперационно была вскрыта киста головки ПЖ, произведена смена стента холедоха. 08.11.2018 г. выполнено повторное оперативное вмешательство — ЭРХПГ, ЭПСТ, бужирование стриктуры вирсунгова протока, удаление стента из холедоха (ввиду удовлетворительного оттока желчи после ЭПСТ).
При контрольном МСКТ 23.11.2018 г. определялась картина кистозного образования с геморрагическим компонентом с наличием капсулы, накапливающей контрастное вещество, в проекции головки ПЖ (5,6 х 7,0 х 7,5 см), картина утолщения стенки общего печеночного протока и холедоха воспалительного генеза, признаки хронического калькулезного панкреатита, панкреатической гипертензии, вирсунголитиаза (Рис. 2,3).
Учитывая данные комплексного клинико-лучевого обследования, результатов проведенного консервативного лечения и оперативных вмешательств был сформулирован диагноз: хронический индуративный кальцифицирующий панкреатит. (согласно Марсельско-Римской международной классификации, 1988 г.) Стадия В (Классификации стадий ХП, M. Buchler с соавт., 2009 г.). Псевдокиста головки ПЖ. Вирсунголитиаз.
В настоящее время выделяют два вида оперативных вмешательств при хроническом панкреатите:
-
• Дренирующие — направленные на устранение боли, гипертензии протоковой системы ПЖ и желчных протоков, сдавления прилежащих органов (стентирование панкреатического
протока; внутреннее и наружное дренирование постнекротических кист, цистопанкреатоеюностомия продольная панкреатоеюностомия).
-
• Резекционные — позволяют радикально устранить осложнения хронического панкреатита, обусловленные фиброзно-кистозным перерождением головки или дистального отдела органа (резекция головки ПЖ с продольным панкреатоеюноанасто-мозом (операция Фрея); Бернский вариант резекции головки ПЖ; Субтотальная резекция головки ПЖ по Бегеру; Панкреатодуоденальная резекция; Дистальная резекция ПЖ) [1; 6].
Таким образом, были сформированы следующие показания к оперативному вмешательству:
-
• неэффективность консервативной терапии (сохраняющийся болевой синдром на фоне проводимой консервативной терапии);
-
• наличие протоковой панкреатической гипертензии (ввиду наличия стриктур вирсунгова протока и вир-сунголитиаза);
-
• периодические приступы механической желтухи (за счет компрессии терминального отдела холедоха);
-
• наличие кисты головки ПЖ;
-
• неэффективность дренирующих эндоскопических вмешательств.
Больному планировалось выполнение резекционного оперативного вмешательства в объеме — резекция головки ПЖ с продольным панкреатикоеюноа-настомозом (операция Фрея) в соответствии с Национальными клиническими рекомендациями по хирургическому лечению больных хроническим панкреатитом (РОХ, 2014 г., пересмотр 2016 г.) пункт 3.2.
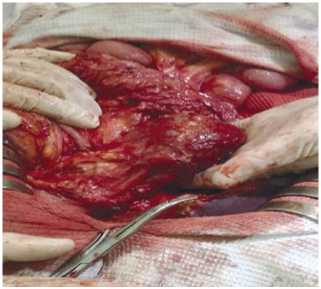
Рис. 4. ДПК с кистозным образованием.
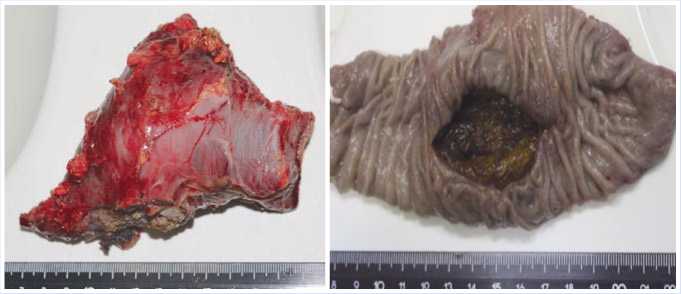
Рис. 5, 6 .Участок ДПК с кистой.
10.12.2018 г. выполнено оперативное вмешательство. Интраоперационно было установлено, что у пациента имеется кистозное образование в стенке нисходящего отдела ДПК, которое было расценено как кистозная форма дуоденальной дистрофии (Рис. 4).
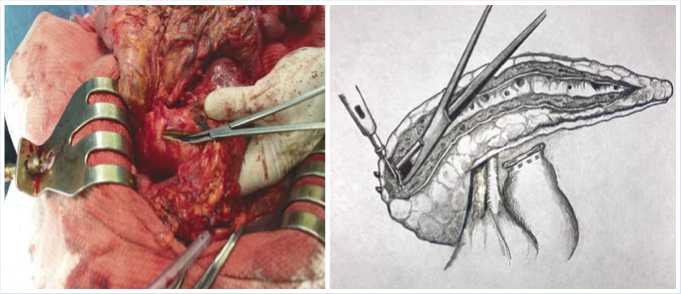
Рис. 7, 8. Тотальная продольная панкреатикотомия.
Учитывая выявленные изменения стенки ДПК, было принято решение о резекции пораженного участка ДПК (Рис. 5, 6).
После вскрытия сальниковой сумки была произведена тотальная продольная панкреатикотомия — вирсунгов проток вскрыт на протяжении от головки до хвоста ПЖ (Рис. 7, 8).
В дальнейшем была произведена вирсунголитоэкстракция (Рис. 9, 10).
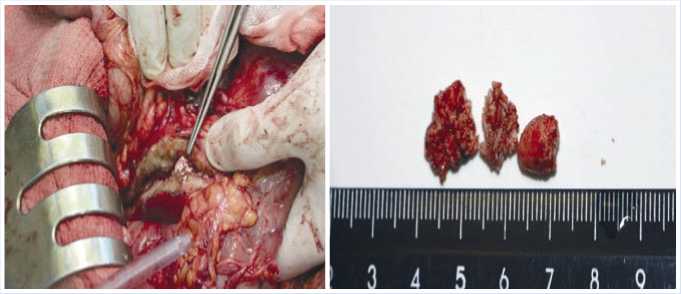
Рис. 9, 10. Этапы оперативного вмешательства (вирсунголитоэкстрация).
Выполнена продольная панкреати-коеюностомия (Рис. 11, 12).
Таким образом, пациенту выполнена субтотальная резекция головки ПЖ с продольной панкреатоеюностомией, резекция ДПК, холецистэктомия, холе-дохоеюностомия. Схема окончательного варианта реконструктивного этапа приведена на рисунке 13.
По результатам гистологического исследования операционного материала установлено, что в стенке ДПК киста с лимфогистиоцитарной инфильтрацией стромы, выстланная уплощенным эпителием, с участками гетеротопии ПЖ; во фрагменте ДПК — отек и полнокровие подслизистого слоя, диффузная лимфоплазмоцитарная инфильтрация слизистой оболочки, хронический дуоденит. Убедительных данных за дуоденальную дистрофию не получено.
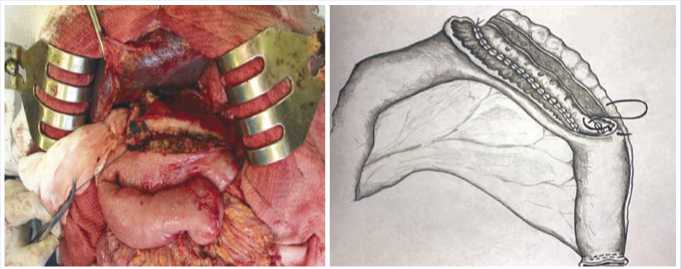
Рис. 11, 12 . Формирование однорядного продольного панкреатоеюноеюноанастомоза.
Послеоперационный период протекал гладко. Пациент выписан из клиники на 11-е сутки.
При контрольном осмотре и обследовании (МСКТ) через 6 месяцев от момента выполнения оперативного вмешательства билиарной гипертензии
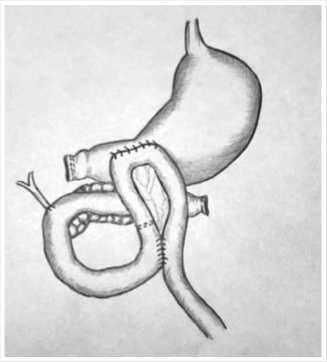
Рис. 13. Окончательный вид оперативного вмешательства.
не было, данных за патологические изменения в зоне оперативного вмешательства не выявлялось. Состояние пациента удовлетворительное, жалоб активно не предъявлял, болевой синдром не беспокоил, в течение полугода прибавил в массе тела на 7 кг.
Заключение
Таким образом, показана возможность комбинации миниоинвазивных и традиционных хирургических вмешательств в комплексном лечении данной категории пациентов. Учитывая более точное интраоперационное выявление топографии кистозного образования был выбран нестандартный вариант оперативного вмешательства в редкой клинической ситуации.
Дополнительная информация
Источник финансирования.
Согласие пациента.
Пациент добровольно подписал информированное согласие на публикацию персональной медицинской информации.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
(In Russ).]
Список литературы Лечение хронического кальцифицирующего панкреатита в сочетании с кистой 12-перстной кишки
- Зубрицкий В.Ф., Левчук А.Л., Звольская Н.М. Хирургическое лечение нарушения дуоденальной проходимости при панкреатогенной кистозно-воспалительной трансформации двенадцатиперстной кишки // Медицинский вестник МВД. - 2019. - №5 - С. 33-37.
- Zubritskiy VF, Levchuk AL, Zvolskaya NM. Surgical treatment of duodenal impairment in duodenal pancreatogenic cystic infammatory transformation. Meditsinskii vestnik MVD. 2019;(5):33-37. (In Russ).
- Дронов А.И., Горлач А.И., Скомаровский А.А., и др. Хронический парадуоденальный панкреатит: современный взгляд на проблему // Хирургия. Восточная Европа. - 2019. - Т.8. - №1 - С. 8-17.
- Dronov A, Gorlach A, Skomarovskiy A, et al. Chronic paraduodenal pancreatitis: modern view of the problem. Surgery. Eastern Europe. 2019;8(1):8-17. (In Russ).
- Лукьянченко А.Б., Романова К.А., Медведева Б.М., Колобанова Е.С. Парадуоденальный панкреатит (groove pancreatitis) // Вестник рентгенологии и радиологии. - 2018. - Т.99. - №1 - С. 52-58.
- Luk'yanchenko A.B., Romanova K.A., Medvedeva B.M., Kolobanova E.S. Paraduodenal pancreatitis (groove pancreatitis). Journal of radiology and nuclear medicine. 2018;99(1):52-58. (In Russ).
- DOI: 10.20862/0042-4676-2018-99-1-52-58
- Кригер А.Г., Смирнов А.В., Берелавичус С.В., и др. Кистозная трансформация двенадцатиперстной кишки при хроническом панкреатите // Исследования и практика в медицине. - 2016. - Т.3. - №3 - С. 49-58.
- Kriger AG, Smirnov AV, Berelavichus SV, et al. Cystic degeneration of the duodenum associated with chronic pancreatitis. Research and Practical Medicine Journal. 2016;3(3):49-58. (In Russ).
- DOI: 10.17709/2409-2231-2016-3-3-5
- Вилков С.А. Особенности лучевой диагностики дуоденальной дистрофии // Медицинская визуализация. - 2016. - №3 - С. 28-34.
- Vilkov SA. Features of radiological approach to doudenal dystrophy. Medical Visualization. 2016;(3):28-34. (In Russ).
- Козлов И.А., Вишневский В.А., Чжао А.В. Хирургическое лечение осложненного хронического панкреатита // Высокотехнологическая медицина. - 2017. - Т.4. - №1 - С. 43-55.
- Kozlov IA, Vishnevsky VA, Chzhao AV. Surgical treatment of complicated chronic pancreatitis. Vysokotekhnologicheskaya meditsina. 2017;4(1):43-55. (In Russ).


