Лечение реперфузионного синдрома и лимфореи у больных после артериальных реконструкций на нижних конечностях
Автор: Кривощеков Е.П., Яшков М.В., Компаниец В.П., Чекашов А.П.
Журнал: Московский хирургический журнал @mossj
Рубрика: Сердечно-сосудистая хирургия
Статья в выпуске: 3 (93), 2025 года.
Бесплатный доступ
Введение. Облитерирующий атеросклероз артерий нижних конечностей занимает одно из ведущих мест среди сердечно-сосудистых заболеваний, приводя к значительному снижению качества жизни пациентов. При выполнении артериальных реконструкций и восстановлении кровотока в длительно ишемизированных тканях нередко развивается реперфузионный синдром, который сопровождается отеком оперированной конечности и лимфореей из послеоперационных ран. Эти осложнения утяжеляют послеоперационный период и увеличивают сроки госпитализации. Цель исследования. Определение клинической эффективности модифицированного метода коррекции реперфузионного синдрома и лимфореи у пациентов с хронической ишемией нижних конечностей после реконструктивных операций на артериях. Материалы и методы. В рамках исследования были проанализированы данные 316 пациентов с облитерирующим атеросклерозом артерий нижних конечностей, перенесших хирургическое реконструктивное лечение на артериях нижних конечностей в торакальном отделении ГУЗ «Ульяновская областная клиническая больница» в период с 2023 по 2024 год. У 23 пациентов (7,3 %) отмечалась лимфорея из послеоперационных ран. Указанные пациенты были разделены на две группы: I группа – 12 человек (52,2 %), которым оказывалось стандартное послеоперационное лечение. II группа 11 (47,8 %) больных – лечились с использованием модифицированного метода лечения реперфузионного синдрома и лимфореи. Результаты и обсуждение. По результатам ультразвукового исследования мягких тканей в послеоперационном периоде были установлены следующие особенности: в I группе к седьмым суткам послеоперационного периода фиксировалось нарастание межфасциального отека, в то время как во II группе наблюдалось снижение выраженности межфасциального отека. Средняя продолжительность лимфореи составила: В I группе – 15,1 ± 7,5 суток. Во II группе – 8,1 ± 1,9 суток. Заключение. Предложенный метод лечения реперфузионного синдрома и лимфореи показал свою клиническую эффективность, что выразилось в сокращении продолжительности послеоперационного койко-дня у пациентов с артериальными реконструкциями на нижних конечностях.
Реперфузионный синдром, реперфузионный отек, реконструктивная сосудистая хирургия, лимфорея
Короткий адрес: https://sciup.org/142245634
IDR: 142245634 | УДК: 617-089.844 | DOI: 10.17238/2072-3180-2025-3-94-101
Treatment of reperfusion syndrome and lymphorrhea in patients after arterial reconstructions on the lower extremities
Introduction. Obliterating atherosclerosis of the lower extremity arteries is a major cardiovascular disease, significantly impacting patients' quality of life. Arterial reconstructions, while restoring blood flow to ischemic tissues, often trigger reperfusion syndrome, characterized by limb edema and lymphorrhea from postoperative wounds. These complications prolong recovery and increase hospitalization time. Purpose. To evaluate the clinical efficacy of a modified approach for managing reperfusion syndrome and lymphorrhea in patients with chronic lower extremity ischemia following arterial reconstructive surgery. Materials and methods. The study included 316 patients with lower extremity atherosclerosis treated at the Ulyanovsk Regional Clinical Hospital (2023–2024). Of these, 23 (7,3 %) developed postoperative lymphorrhea and were divided into two groups: Group I 12 (3,8 %) patients received standard postoperative care. Group II 11 (3,5 %) patients underwent a modified treatment protocol for reperfusion syndrome and lymphorrhea. Results and Discussion. Ultrasound analysis of soft tissues revealed: Group I: Increased interfascial edema by day 7. Group II: Reduced interfascial edema. The average duration of lymphorrhea was: Group I: 15,1 ± 7,5 days. Group II: 8,1 ± 1,9 days. Conclusion. The modified treatment method effectively reduced postoperative complications, shortening hospital stays for patients undergoing lower extremity arterial reconstructions. This highlights its potential for improving postoperative outcomes.
Текст научной статьи Лечение реперфузионного синдрома и лимфореи у больных после артериальных реконструкций на нижних конечностях
Облитерирующий атеросклероз артерий нижних конечностей является одним из ведущих сердечно-сосудистых заболеваний: встречается у 2–3 % населения земли и составляет 20 % от всех больных с сердечно-сосудистыми заболеваниями [1, 2]. Реваскуляризация нижних конечностей является важным компонентом комплексного лечения атеросклеротических поражений. Однако у большого числа пациентов данное вмешательство проводится при наличии хронической артериальной недостаточности, достигшей III или IV стадии [2].
Восстановление артериального кровотока в длительно ише-мизированнойнижней конечностиприводит к поступлению в системный кровоток продуктов анаэробногометаболизма, свободного миоглобина, биологически активных веществ и сопровождается развитием реперфузионного синдрома [3, 4].
Самыми частыми проявлениями реперфузионного синдрома после реваскуляризации нижних конечностей являются отек оперированной конечности и лимфорея из послеоперационных ран [5, 6, 7, 8].
В настоящее время общепринятой тактики лечения и профилактики реперфузионного синдрома, в том числе, лимфореи не предложено [9].
Цель исследования
Определение клинической эффективности модифицированного метода коррекции реперфузионного синдрома и лимфореи послеоперационных ран, возникающих у пациентов с хронической ишемией нижних конечностей после выполнения реконструктивных операций на артериях нижних конечностей.
Материалы и методы
В исследование включено 316 пациентов с облитерирующим атеросклерозом артерий нижних конечностей различной локализации, проходивших стационарное лечение в отделении торакальной и сосудистой хирургии ГУЗ «Ульяновская областная клиническая бοльница» в период с 2023 по 2024 год. Среди них у 23 (7,3 %) больных диагностированы реперфузионный синдром и лимфорея из послеоперационных ран. Все участники исследования были разделены на две группы в зависимости от применяемых методов послеоперационного лечения.
I группа контрольная – 12 (52,2 %) пациентов с хронической ишемией нижних конечностей, перенесших реконструктивные операции на артериях нижних конечностей с последущим развитием реперфузионного синдрома и лимфореи. Этой группе проводилось стандартное лечение, включающее антикоагулянты, антиагреганты, анальгетики, антибактериальные препараты, а также ежедневные перевязки с использованием повязок «Cosmopor»).
II группа исследуемая – 11 (47,8 %) больных с хронической ишемией нижних конечностей, которым выполнялась реваскуляризация нижних конечностей, осложненная в послеоперационном пероиде реперфузионным синдромом и лимфореей. В данной группе применялся новый метод лечения (Патент РФ 2807874 от 21.06.2023 г., Патент РФ 2807876 от 22.06.2023 г.) [10, 11]. Методика включала лимфотропное введе-о ние препарата лонгидаза в первый межпальцевой промежуток (рис. 1), использование комбинированного медикаментозного лечения (венотоники, антигреганты, антикоагулянты, ангиопро(-текторы и нейропротекторы), а также эластическую компрессию нижних конечностей и фиксацию нижней конечности в возвышенном положении с помощью шины (рис. 2). Проводились ежедневные перевязки с использованием повязок «Гемосорб» на протяжении всего периода стационарного лечения.
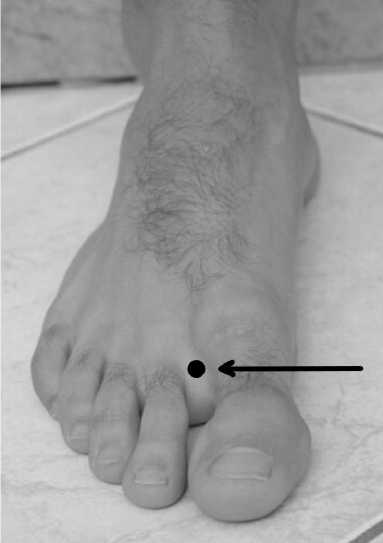
Рис. 1. Зона для введения препарата «Лонгидаза» у пациентов II группы
Fig. 1. Zone for administration of the drug “Longidaza” in patients of group II о долгосрочных исходах. Также не включались пациенты с ожирением выше 2 стадии, поскольку избыточная масса тела может существенно затруднять оценку эффективности лечения. Дополнительно исключались лица с варикозной болезнью и посттромбофлебитической болезнью нижних конечностей, так как эти состояния сопровождаются специфическими изменениями венозного кровотока, что могло бы исказить результаты исследования. Пациенты с сахарным диабетом также не включались в исследование, учитывая специфические микро- и макрососудистые осложнения, которые могли бы повлиять на объективность оценки состояния артериального русла. Таким образом, критерии отбора были направлены на формирование репрезентативной группы пациентов с хронической ишемией нижних конечностей, минимизируя влияние сопутствующих заболеваний и состояний, которые могли бы затруднить интерпретацию результатов [9, 12].
Оперированные пациенты госпитализировались на стационарное лечение с симптомами хронической ишемии нижних конечностей (табл. 1).
Таблица 1
Распределение пациентов по стадии хронической артериальной недостаточности

Рис. 2. Возвышенное положение нижней конечности на шине
Fig. 2. Elevated position of the lower limb on a splint
Table 1
Distribution of patients by stage of chronic arterial insufficiency
|
Стадия Stage |
Количество пациентов Number of patients |
Всего Total |
|
1 группа Group 1 |
||
|
2Б/IIB |
5 (21,7 %) |
12 (52,2 %) |
|
3/III |
6 (26,1 %) |
|
|
4/IV |
1 (4,4 %) |
|
|
2 группа Group 2 |
||
|
2Б/IIB |
4 (17,4 %) |
11 (47,8 %) |
|
3/III |
5 (21,7 %) |
|
|
4/IV |
2 (8,7 %) |
|
Критерии включения и исключения для формирования групп исследования были определены следующим образом. В исследование включались пациенты, страдающие хронической ишемией нижних конечностей на стадиях от 2Б до 4 по классификации хронической артериальной недостаточности R. Fontaine (1954).
Для обеспечения однородности выборки и минимизации влияния сопутствующих патологий на результаты исследования были установлены строгие критерии исключения. Из исследования исключались пациенты с острой артериальной недостаточностью нижних конечностей, так как данное состояние требует неотложного лечения и может исказить данные
Таким образом 9 (39,1 %) пациентов имели исходную 2Б стадию ишемии и 14 (60,9 %) больных поступили на лечение с критической ишемией нижней конечности. Распределение пациентов по полу и возрасту представлено в таблице 2.
Среди исследуемых большинством были лица мужского пола – 18 (73,25 %). Средний возраст пациентов составил 63,43,49± года. Стандартное отклонение (3,49± года) свиде-д тельствует о относительно узком возрастном диапазоне в выборке, что снижает вероятность значительных возрастных отличий.
Всем пациентам были выполнены реконструктивные операции (табл. 3).
Таблица 2
Распределение исследуемых пациентов по полу и возрасту
Table 2
Distribution of the studied patients by gender and age
|
Возраст Age |
Мужской пол Male gender |
Женский пол Female gender |
|
1 группа Group 1 |
||
|
55–60 лет 55–60 years old |
1 (4,35 %) |
– |
|
61–65 лет 61–65 years old |
5 (21,7 %) |
2 (8,7 %) |
|
66–70 лет 66–70 years old |
3 (13,05 %) |
1 (4,35 %) |
|
2 группа Group 2 |
||
|
55–60 лет 55–60 years old |
2 (8,7 %) |
– |
|
61–65 лет 61–65 years old |
6 (26,1 %) |
1 (4,35 %) |
|
66–70 лет 66–70 years old |
1 (4,35 %) |
1 (4,35 %) |
|
Всего Total |
18 (78,25 %) |
5 (21,75 %) |
Таблица 3
Виды реконструктивных вмешательств у пациентов исследуемых групп
Table 3
Types of reconstructive interventions in patients of the study groups
|
Вид реконструктивного оперативного вмешательства Type of reconstructive surgery |
Группы пациентов Patient groups |
|||
|
I группа Group I n=12 |
II группа Group II n=11 |
|||
|
Абс. The abs. |
% Percent |
Абс. The abs. |
% Percent |
|
|
Бифуркационное аорто-бедренное шунтирование Bifurcation aorto-femoral bypass surgery |
1 |
4,35 |
2 |
8,7 |
|
Бедренно-подколенное шунтирование выше коленной щели Femoral-popliteal bypass surgery above the knee gap |
4 |
17,4 |
3 |
13,05 |
|
Бедренно-подколенное шунтирование ниже коленной щели Femoral-popliteal bypass surgery below the knee gap |
2 |
8,7 |
||
|
Петлевая полузакрытая эндартерэктомия из поверхностной бедренной артерии Loop semi-closed endarterectomy from the superficial femoral artery |
5 |
21,7 |
6 |
26,1 |
Согласно полученных данных, чаще всего лимфореей послеоперационных ран осложнялась петлевая полузакрытая эндартерэктомия из поверхностной бедренной артерии – 11 (47,8 %) пациентов.
Хирургический доступ к бедренным артериям в хирургическом торакальном отделении отделении ГУЗ «Ульяновская областная клиническая бοльница» выполнялся по стандартной методике в верхней трети бедра по линии Кэна, при этом латерально от проекции бедренной артерии. При осуществлении доступа лимфатические узлы и сосуды смещались медиально. При повреждении лимфатического узла выполнялось лигирование или проводилась электрокоагуляция. Дренирование послеоперационной раны выполнялось с помощью силиконовой трубки, которую подводили через отдельный разрез. После этого рану зашивали послойно.
Врачебные осмотры с оценкой отека оперированной нижней конечности и перевязки послеоперационных ран проводились ежедневно до момента выписки пациентов из стационара.
Всем исследуемым было выполнено ультразвуковое исследование мягких тканей нижних конечностей на аппарате Siemens Accusion S2000. Данный метод позволил провести количественную оценку толщины межфасциального отека на 3 и 7 сутки послеоперационного периода. Исследование прово-п дилось в стандартных режимах визуализации с применением линейного и конвексного датчиков на одном аппарате одним специалистом для исключения личностных и аппаратных погрешностей. На третьи сутки послеоперационного периода выполнялось ультразвуковое дуплексное сканирование вен нижних конечностей для исключения венозного тромбоза.
В ходе исследования ятрогенных осложнений при проведении инъекций в первый межпальцевой промежуток в ближайшем и отдаленном периодах зафиксировано не было. Это свидетельствует о безопасности применяемой методики и отсутствии негативных последствий, связанных с процедурой.
Полученные в ходе исследования данные были подвергнуты статистической обработке с использованием дисперсионного анализа и встроенных статистических функций Microsoft Excel 2013, таких как СТАНДОТКЛОН (для расчета стандартного отклонения) и СРЗНАЧ (для вычисления среднего арифметического значения). Эти инструменты позволили обеспечить точность и надежность статистических расчетов, что способствовало объективной интерпретации результатов исследования.
Результаты
Анализ показателей исследования выявил, что у 23 (7,3 %) пациентов обеих групп развились реперфузионный отек оперированной конечности и лимфорея из послеоперационных ран (рис. 3, 4). Данные осложнения наблюдались на 3-4 сутки после выполнения реконструктивных операций на артериях нижних конечностей. При объективном клиническом осмотре и проведении ультразвукового исследования мягких тканей на третьи сутки после операции у этих пациентов был зафиксирован выраженный межфасциальный отек.
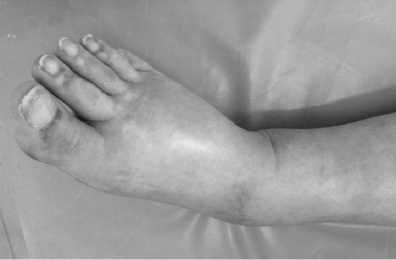
Рис. 3. Реперфузионный отек правой нижней конечности на 3-и сутки после петлевой эндартерэктомии из поверхностной бедренной артерии, II группа Fig. 3. Reperfusion edema of the right lower limb on the 3rd day after loop endarterectomy from the superficial femoral artery, group II
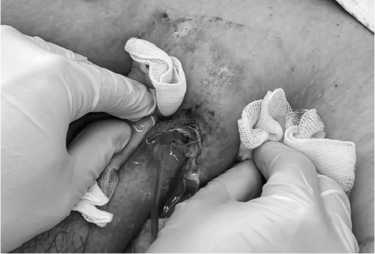
Рис. 4. Лимфорея из послеоперационной раны на бедре 7-е сутки после операции, I группа
Fig. 4. Lymphocytosis from a postoperative wound on the thigh, 7th day after surgery, group I
Вычислены средние значения толщины межфасциального отека и стандартные отклонения для обеих групп: на третьи сутки в группе I – 23,15±3,7 мм, группе II – 22,8±3,17 мм. На 7 сутки в I группе отмечалось незначительное увеличение межфасциального отека и подкожной клетчатки до 23,4±4,01 мм, во II группе – уменьшение толщины отека и подкожной клетчатки до 22,16±3,21 мм (р <0,05). Динамические изменения межфасциального отека: оценка на 3-й и 7-й день после операции (рис. 5).
В зависимости от вида оперативного вмешательства реперфузионный отек и лимфорея развились у 11 (47,8 %) пациентов после петлевой полузакрытой эндартерэктомии из поверхностной бедренной артерии, у 9 (39,15 %) больных после бедренноподколенного шунтирования выши и ниже коленной щели и 3 (13,05 %) пациентов после аорто-бедренного шунтирования.
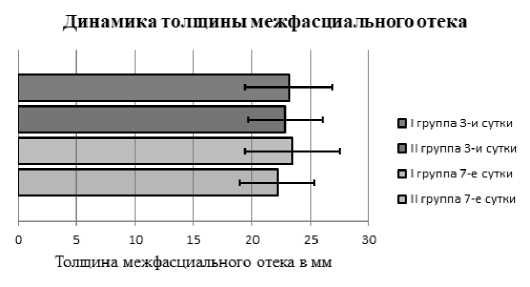
Рис. 5. Динамика толщины межфасциального отека у пациентов I и II группы
Fig. 5. Dynamics of the thickness of interfascial edema in patients of groups I and II
Реперфузионный отек, возникающий после выполнения артериальных реконструкций на нижних конечностях в большинстве случаев нарастает в течение первой недели после хирургического вмешательства. В дальнейшем наблюдается постепенное уменьшение отека. На фоне проводимого лечения у пациентов II группы на 7 сутки после операции отек не только не прогрессировал, но и регрессировал.
Для объективного сравнения исследуемых групп вычислены средние значения продолжительности лимфореи и стандартные отклонения. В I группе длительность лимфореи составила 15,1±7,5 суток, при этом максимальная продолжительность достигала 35 дней. Во II группе средняя продолжительность лимфореи была значительно меньше - 8,1±1,9 суток, максимальная не превышала 11 дней (рис. 6).
Продолжительность лимфореи в I и II
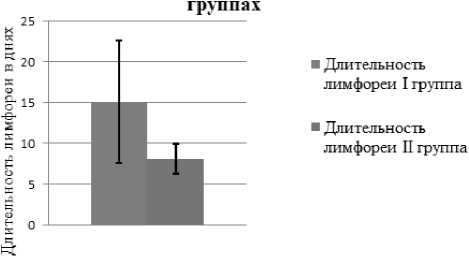
Рис. 6. Продолжительностьлимфореи у пациентов I и II групп
Fig. 6. Duration of lymphorrhea in patients of groups I and II
При сравнении средних значений продолжительности лим-фореи отмечается значительная положительная динамика во II группе пациентов, длительность лимфореи после артериальных реконструкций на нижних конечностях сократилась на 7 суток.
Обсуждение
По данным литературы продолжительность лимфореи после открытых артериальных реконструкций на нижних конечностях составляла от 7 до 60 дней. Авторы использовали различные методы лечения лимфореи, включая наложение вторичных швов, установку промывных систем и дренажей, назначение флеботоников, методы локальной компрессии, снижение объема потребляемой жидкости, белковое питание, рентген-терапию [13].
В предложенном новом способе лечения используется оригинальная комбинация лекарственных препаратов (ферментный препарат лонгидаза, венотоники, антигреганты, антикоагулянты, ангиопротекторы и нейропротекторы), которые оказывают прямое и опосредованное действие на основные патогенетические звенья реперфузионного синдрома и, в частности, отек и лимфорею. Специфическими механизмами действия препарата лонгидаза являются: ферментативная деполимеризация гликозаминогликанов, что ведет к снижению вязкости межклеточного матрикса и уменьшению гидрофильности тканей, улучшение диффузии биологически активных веществ за счет повышения тканевой проницаемости и ускорение рассасывания фиброзных очагов и отеков.
Плановые реконструктивные операции на артериях нижних конечностей, особенно в бедренном сегменте, нередко сопровождаются развитием реперфузионного синдрома с отеком оперированной конечности и лимфореи. Одной из причин реперфузионных осложнений могут выступать анатомические особенности доступа к магистральным артериям, который проходит вблизи или непосредственно через зоны лимфатического и венозного оттока [14]. Анатомически в верхней трети бедра расположена группа лимфатических протоков, образующих переднемедиальный лимфатический коллектор, а также группа поверхностных и глубоких лимфатических узлов.
Лимфорея после проведенных петлевых полузакрытых эндартерэктомий из поверхностных бедренных артерий и бедренно-подколенных шунтирований наблюдалась у 20 (87 %) больных, что, вероятно, связано с преобладающим количеством таких операций в данной выборке пациентов. У 11 (47,8 %) пациентов исследуемых групп петлевая полузакрытая эндартерэктомия из поверхностной бедренной артерии являлась операцией выбора, ввиду отсутвия аутовены надлежащего качества. Хирургический доступ к бедренным артериям в верхней трети бедра не имеет достоверных отличий при аорто-бедренном, бедренно-подколенном шунтированиях и петлевой полузакрытой эндартерэктомии из поверхностной бедренной артерии. Объем оперативного вмешательства и его продолжительность преобладают при бифуркационном аорто-бедренном шунтировании, а также гипопротеинемия объясняют большую длительность лимфореи после данных вмешательств.
Реперфузионный синдром и лимфорея значительно увеличивают период госпитального лечения пациентов после артериальных реконструкций на нижних конечностях. Длительность стационарного лечения у пациентов I группы превышала аналогичные показатели пациентов II группы. Наибольшая длительность лимфореи 35 дней в I группе наблюдалась у больного с критической ишемией нижней конечности после бифуркационного аорто-бедренного шунтирования. Во II группе максимально длилась лимфо-рея 11 дней у пациента с критической ишемией нижней конечности после бифуркационного аорто-бедренного шунтирования.
В обеих группах исследования основной контингент пациентов составляли лица с изначально диагностированной критической ишемией нижних конечностей, когда высоки риски потери конечности и артериальная реконструкция выполняется с целью сохранения конечности. Пациенты с 2Б стадией в ряде случаев делают выбор в пользу консервативных методов лечения.
Таким образом, длительность лимфореи после реконструктивных операций на артериях нижних конечностях коррелирует со стадией исходной ишемии нижней конечности и объемом оперативного вмешательства.
Заключение
-
1. Предложенный метод лечения позволил значительно сократить продолжительность послеоперационного пребывания пациентов в стационаре.
-
2. Результаты исследования подтвердили, что предложенный метод лечения клинически эффективнее традиционного послеоперационного лечения.
-
3. Длительность лимфореи, наблюдаемой после реконструк-р тивных операций на артериях нижних конечностей, определяется как стадией исходной ишемии, так и объемом выполненного оперативного лечения.


