Лечение синдром Мея-Тернера, как причины хронической тазовой боли, с оценкой клинического эффекта после стентирования левой общей подвздошной вены
Автор: Мацаев А.Б., Мыцык С.А., Переходов С.Н., Семенякин И.В., Волков С.В., Ковалев Г.В., Гаджиев Н.К., Фомина М.Н., Нахаев В.И., Фомин В.С., Черепанов А.Е.
Журнал: Московский хирургический журнал @mossj
Рубрика: Сердечно-сосудистая хирургия
Статья в выпуске: 3 (85), 2023 года.
Бесплатный доступ
Хроническая тазовая боль (ХТБ) - хроническая или постоянная боль, воспринимаемая в структурах, относящихся к тазу мужчин и женщин. ХТБ - часто ассоциирована с компрессией левой общей подвздошной вены правой общей подвздошной артерией, т.е. синдромом Мея-Тернера (СМТ).Лечение СМТ заключается в хирургическом устранении компрессии вены эндоваскулярным методом - стентирование левой ОПВ.Цель исследования: Оценка клинического эффекта после стентирования левой ОПВ при СМТ.Материалы и методы. Нами выполнено 27 стентирований левых подвздошных вен при СМТ. Предъявляли жалобы на хронические боли в области малого таза различной степени интенсивности (по шкале ВАШ 4-8 баллов) 27 (100 %) пациентов. Оценка клинического статуса оперированных, а также УЗДГ вен нижних конечностей и малого таза выполнялись на 30-е сутки после выписки из стационара и через 6 месяцев на контрольном визите.Результаты исследования и обсуждение. Технический успех стентирования был достигнут у 100 % больных. По данным УЗДГ все стенты были проходимы. Нежелательных событий в 30-дневный период у данной группы пациентов не наблюдалось.Субъективная оценка степени регресса первичных жалоб, по данным анкеты, составила 48,3 %. Пациенты отмечали улучшение качества жизни, стойкое снижение болевого синдрома.Дальнейший анализ показал, что в течение 90-180 суток после оперативного вмешательства, степень регресса первичных жалоб приближается к 86,3 %.Заключение. Стентирование левой ОПВ, устранение компрессии и улучшение венозного оттока от органов малого таза, в течение 90-180 суток после оперативного лечения, приводит к желаемому клиническому эффекту с купированием хронических тазовых болей или стойкому снижению степени болевого синдрома (степень регресса первичных жалоб 86,3 %).
Синдром мей-тернера, хроническая тазовая боль, стентирование левой общей подвздошной вены, эндоваскулярное лечение, варикозное расширение вен малого таза
Короткий адрес: https://sciup.org/142238989
IDR: 142238989 | УДК: 616.146 | DOI: 10.17238/2072-3180-2023-3-90-97
Treatment of May-Turner syndrome as a cause of chronic pelvic pain, with an assessment of the clinical effect after stenting of the left common iliac vein
Introduction. Chronic pelvic pain (CPP) is chronic or persistent pain perceived in structures related to the pelvis of men and women.CPP is often associated with compression of the left common iliac vein (CIV) by the right common iliac artery, i.e. May-Turner syndrome (MTS). MTS treatment consists in surgical elimination of vein compression by the endovascular method - stenting of the left CIV.Purpose of the study. Evaluation of the clinical effect after stenting of the left OPV in STSMaterials and methods. We performed 27 stentings of the left iliac veins for MTS. 27 (100 %) complained of chronic pain in the pelvic area of varying degrees of intensity (4-8 points on the VAS scale). Assessment of the clinical status of the operated patients, as well as ultrasound of the veins of the lower extremities and small pelvis, was performed on the 30th day after discharge from the hospital and 6 months later at the control visit.Research results and discussion. The technical success of stenting was achieved in 100 % of patients. All stents were patent by ultrasound. No adverse events were observed in this group of patients during the 30-day period.The subjective assessment of the degree of regression of primary complaints, according to the questionnaire, was 48.3 %. Patients noted an improvement in the quality of life, a persistent reduction in pain.Further analysis showed that within 90-180 days after surgery, the degree of regression of primary complaints approaches 86.3%.Conclusion. Stenting of the left CIV, elimination of compression and improvement of venous outflow from the pelvic organs, within 90-180 days after surgical treatment, leads to the desired clinical effect with the relief of chronic pelvic pain or a persistent decrease in the degree of pain syndrome (the degree of regression of primary complaints is 86.3 %).
Текст научной статьи Лечение синдром Мея-Тернера, как причины хронической тазовой боли, с оценкой клинического эффекта после стентирования левой общей подвздошной вены
Согласно определению Международной ассоциации по изучению боли (International Association of Study of Pain – IASP) – синдром хронической тазовой боли (СХТБ) является самостоятельным заболеванием и впервые был описан в рекомендациях Европейской ассоциации урологов (EAU), опубликованных в 2003 г. [1]. В них боль определялась как «болезненный процесс» (disease process), а при рассмотрении абдоминальной и тазовой боли большое внимание уделялось именно мочевому пузырю. После этого изначальная концепция подверглась пересмотру в выпуске 2015 г. Сегодня хроническую тазовую боль (ХТБ) Европейская ассоциация урологов (EAU) определяет так: «Хроническая тазовая боль – хроническая или постоянная боль, воспринимаемая в структурах, относящихся к тазу мужчин и женщин. Это часто связано с негативными когнитивными, поведенческими, сексуальными и эмоциональными последствиями, а также с симптомами, указывающими на дисфункцию нижних мочевыводящих путей, половую, кишечную, тазовую или гинекологическую дисфункцию». По определению Междуна- родного общества по континенции – контролю мочеиспускания (International Continence Society – ICS) – синдром хронической тазовой боли (СХТБ) подразумевает наличие постоянной или периодически повторяющейся эпизодической боли в области таза, сопровождающейся симптомами дисфункции нижнего отдела мочевыделительного тракта, нарушениями половой функции, признаками кишечной дисфункции или гинекологическими нарушениями в отсутствие признаков инфекции либо другой верифицированной патологии [2, 4].
Актуальность: СХТБ часто является «диагнозом исключения», с высокой частотой встречается как у мужчин, так и у женщин. Известно, что до 25 % женщин и от 2 до 10 % мужчин страдают ХТБ [3]. В США на ХТБ приходится около 10 % в структуре обращений к урологу и гинекологу. Cчитается, что распространенность этого синдрома составляет, от 5,7 до 26,6 %. Помимо снижения качества жизни пациентов, СХТБ увеличивает экономическую нагрузку на здравоохранение за счет повышения прямых и косвенных финансовых затрат [4]. Подсчитано, что эта патология является важнейшей статьей затрат системы здравоохранения на сумму более 800 миллионов долларов США в год [5]. У мужчин, амбулаторно наблюдающихся по поводу простатита, частота проявлений ХП/СХТБ составляет более 90 %, поэтому данное состояние является одним из наиболее распространенных в урологии [6, 7]. При этом существует вероятность того, что заболеваемость СХТБ значительно недооценена вследствие склонности пациентов не сообщать о наличии урогенитальных симптомов [8]. Боль в малом тазу отмечает до 25 % взрослых женщин, при этом в большинстве наблюдений причина остается неизвестной, несмотря на тщательное обследование у различных специалистов [9, 10].
Синдром Мея-Тернера и СХТБ
При диагностическом поиске причины СХТБ, мы всегда исключаем или подтверждаем заинтересованность урологических, гинекологических, гастроинтестинальных и неврологических аспектов хронической тазовой боли. Однако, прибегая к лабораторным, инструментальным исследованиям и к консультациям смежных специалистов, мы не всегда сталкиваемся с вышеупомянутыми компонентами тазовой боли. При отсутствии наиболее популярных причин возникновения тазовой боли нам необходимо исключить наличие тазового венозного полнокровия, развитие болевого синдрома при варикозном расширении ВМТ. Наиболее значимыми являются дилатация вен и сплетений малого таза, снижение венозного кровотока, полнокровие и венозный застой в органах малого таза. Berghmans B. [11] объясняет развитие СХТБ некомпетентностью тазовых вен и синдромом тазового застоя, который может быть ассоциирован с компрессией левой общей подвздошной вены правой общей подвздошной артерией, т.е. синдромом Мея-Тернера. Название синдром получил по имени авторов R. May и J. Thurner в 1957 г. [1]. Затем, в 1965 г., F. Cockett и M. Thomas проанализировали 57 пациентов с СМТ и определили, что заболевание чаще встречается у женщин и поражает левую нижнюю конечность [3]. СМТ – симптомокомплекс, который возникает при сдавлении левой общей подвздошной вены между поясничным отделом позвоночника и правой общей подвздошной артерией, тем самым из-за нарушения оттока крови по внутренней подвздошной вене способствует возникновению тазового венозного полнокровия и является еще одним этиологическим фактором СХТБ.
Эпидемиология СМТ.
Истинная распространенность компрессии левой общей подвздошной вены неизвестна, так как большинство пациентов не имеют симптомов заболевания. M. Kibbe и соавт. по данным КТ-ангиографии у 50 бессимптомных пациентов установили, что компрессия наблюдается у 24 % больных. Известно, что в репродуктивном возрасте у пациенток с СХТБ часто диагностируют варикозную болезнь вен малого таза (ВБ ВМТ), распространенность которой достигает 15 % в общей популяции женщин репродуктивного возраста [11]. Основным клиническим проявлением данного процесса считается СХТБ. Вместе с тем полиморфизм и неспецифичность клинических проявлений ВБ ВМТ обусловливают диагностические ошибки, в результате которых выполняется от 12 до 16 % неоправданных гистерэктомий.
Диагностика.
На сегодняшний день СМТ можно диагностировать при помощи таких исследований как МР, КТ-ангиография, и ультразвуковое дуплексное сканирование, однако основным недостатком КТ-флебографии и МР-флебографии является отсутствие возможности количественной оценки степени компрессии т.е. оценки гемодинамики компрессии. При применении внутрисосудистого ультразвукового исследования (ВСУЗИ) в сочетании с инвазивной флебографии наиболее точно можно оценить диаметр подвздошной вены, рассчитать степень и протяженность стеноза и уточнить анатомические варианты СМТ, что делает ВСУЗИ в сочетании с инвазивной флебографией «золотым стандартом» диагностики СМТ.
Материалы и методы
За период с февраля 2020 года по май 2023 года в МЕДСИ выполнено 27 стентирований левых подвздошных вен при синдроме Мея-Тернера. У 7 (25,9 %) пациентов для дополнительной диагностики и верификации диагноза интраоперационно выполнено внутрисосудистое ультразвуковое исследования (ВСУЗИ). У этих 7 (100 %) пациентов выполнено ВСУЗИ до имплантации стента для оценки протяженности и степени компрессии, а также для оценки истинного диаметра вены. У всех 7 (100 %) пациентов выполнено ВСУЗИ после имплантации стента и его постдилатации с целью оценки адекватности позиции, степени раскрытия и купирования компрессии. Все вмешательства (100 %) выполнялись под местной анестезией. Все 27 (100 %) пациента принимали ранее назначенную терапию НОАК (Ксарелто 20 мг/сут) и продолжали ее прием после вмешательства в течение 6–12 месяцев.
Возраст пациентов составил 21–40 лет, среди них было 8 (29,6 %) женщин и 19 (70,4 %) мужчин. Предъявляли жалобы на хронические боли в области малого таза различной степени интенсивности (по шкале ВАШ 4–8 баллов) 27 (100 %) пациентов. У 21 (77,7 %) пациента имелись жалобы на дисфункцию мочеполовой системы или гинекологические нарушения. Нарушение менструального цикла, выраженную болезненность внизу живота во время менструаций, головные боли до стентирования отмечали 6 (75 %) из оперированных женщин. У 10 (52,6 %) из оперированных мужчин ведущим симптомом заболевания являлась хроническая боль в области таза. Четверо (21 %) мужчин отмечали эректильную дисфункцию. У 8 (29,6 %) из числа всех оперированных имелось ассиметричное варикозное расширение вен левой нижней конечности, которое имело прямую корреляцию со степенью компрессии левой ОПВ. У 23 (85,1 %) пациентов интраоперационно подтверждено выраженное полнокровие вен малого таза с развитием тазового варикоза, выраженное расширение яичниковых или яичковых вен. Степень компрессии левой ОПВ варьировала от 80 % до 99 % по данным предварительных исследований МСКТ флебография или МР-флебографии и в дальнейшем подтвержденных данными прямой ангиографии или ВСУЗИ.
В 27 (100 %) случаях использовался венозный бифемо-ральный доступ. Постдилатация стента была выполнена в 26 (96,2 %) случаев. В 24 (88,8 %) случаях был имплантирован венозный стент WALLSTENT-Uni (Boston Scientific
США), у 3 (11,1 %) пациентов имплантирован венозный стент Abre (MEDTRONIC США). У 23 (85,1 %) имплантация стента осуществлялась с выходом в нижнюю полую вену, ввиду наличия компрессии в зоне бифуркации НПВ/ОПВ. У 4 (14,8 %) стент имплантирован без перекрытия правой общей подвздошной вены и без выхода в нижнюю полую вену. Клиническая демонстрация успешного стентирования приведена на рисунке 1.
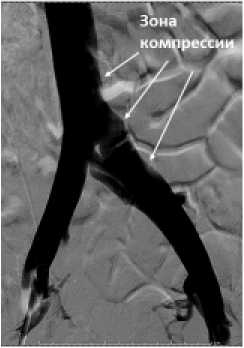
Прямая проекция
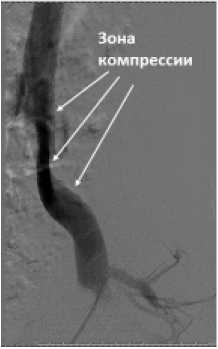
Боковая проекция
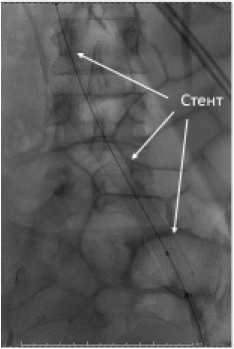
Имплантация стента в зону компрессии подвздошной вены с выходом в нижнюю полую вену
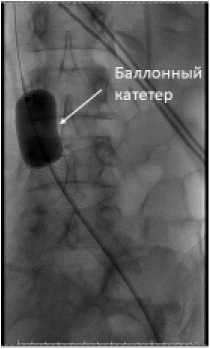
Раскрытие стента баллонным катетером до нужного диаметра
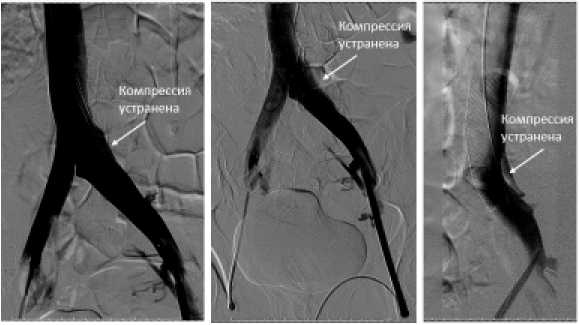
Прямая проекция
Боковая проекция
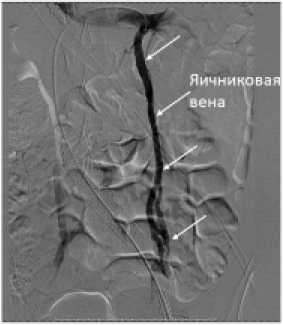
Варикозно-расширенная левая яичниковая вена у данной пациентки
Рис.1 Пример выполнения стентирования левой общей подвздошной вены при синдроме Мея-Тернера у женщины
Fig. 1 Example of stenting of the lleft common iliac vein in a woman with May-Turner syndrome
Все пациенты после оперативного вмешательства переведены в палату сердечно-сосудистого отделения, выписка осуществлялась на 2–3-е сутки после операции. Оценка клинического статуса оперированных, а также УЗДГ вен нижних конечностей и малого таза выполнялись на 30-е сутки после выписки из стационара на контрольном визите, контрольная МСКТ флебография проводилась через 6 месяцев после оперативного вмешательства в амбулаторных условиях, что иллюстрируется в сводной таблице 1.
Таблица1
Сводная таблица данных боли по шкале ВАШ в течение всего периода наблюдения
Table1
Summary table of pain data on the VAS scale during the entire observation period
|
№ па-ци-ента |
Пол М/Ж |
Возраст лет |
Степень боли по шкале ВАШ до стентирования |
Степень боли по шкале ВАШ через 30 дней после операции |
Степень боли по шкале ВАШ через 90–180 дней после операции |
|
1 |
Ж |
28 л |
7 |
2 |
1 |
|
2 |
Ж |
33 г |
6 |
5 |
2 |
|
3 |
Ж |
31 г |
4 |
1 |
0 |
|
4 |
Ж |
24 г |
5 |
3 |
0 |
|
5 |
Ж |
28 л |
6 |
5 |
1 |
|
6 |
Ж |
30 л |
7 |
2 |
0 |
|
7 |
Ж |
32 л |
6 |
1 |
0 |
|
8 |
Ж |
24 г |
4 |
4 |
2 |
|
9 |
М |
22 г |
8 |
3 |
1 |
|
10 |
М |
29 л |
5 |
2 |
0 |
|
11 |
М |
37 л |
4 |
3 |
Нет данных (1) |
|
12 |
М |
31 л |
7 |
3 |
1 |
|
13 |
М |
23 г |
7 |
1 |
0 |
|
14 |
М |
27 л |
6 |
3 |
1 |
|
15 |
М |
25 л |
7 |
5 |
2 |
|
16 |
М |
37 л |
4 |
4 |
2 |
|
17 |
М |
33 л |
6 |
5 |
1 |
|
18 |
М |
31 г |
7 |
2 |
0 |
|
19 |
М |
40 л |
6 |
5 |
1 |
|
20 |
М |
38 л |
5 |
4 |
2 |
|
21 |
М |
26 л |
7 |
2 |
0 |
|
22 |
М |
24 г |
7 |
3 |
1 |
|
23 |
М |
28 л |
6 |
4 |
0 |
|
24 |
М |
24 г |
5 |
3 |
1 |
|
25 |
М |
29 л |
5 |
1 |
Нет данных (1) |
|
26 |
М |
30 л |
6 |
3 |
0 |
|
27 |
М |
38 л |
4 |
3 |
2 |
|
Среднее значение |
5,8 |
3,0 |
0,8 |
||
Результаты исследования и обсуждение
Технический успех стентирования был достигнут у 100 % больных. Летальных случаев не было.
В течение раннего послеоперационного периода было отмечено развитие 2 (7,4 %) случая наружного кровотечения из места пункции левой общей бедренной вены, купированных повторной мануальной компрессией с последующим наложением давящей повязки на 12 часов.
Все оперированные 27 (100 %) после вмешательства отмечали наличие тянущих болей в поясничной области (по шкале ВАШ 2–6 баллов), купировавшиеся введением НПВС, у 2 (7,4 %) пациентов потребовалось введение наркотических анальгетиков для купирования данных симптомов. Данные жалобы сохранялись у всех 27 (100 %) пациентов в течение 7–10 дней с последующим полным регрессом.
На 30-е сутки после выписки из стационара нами был выполнен контрольный осмотр и УЗДГ вен малого таза и нижних конечностей 22 (81,4 %) оперированным. По данным УЗДГ все стенты были проходимы, без признаков тромбоза. Контралатеральная общая подвздошная вена (правая ОПВ) не компрометирована, кровоток полностью сохранен, скоростные характеристики в норме у пациентов, которым имплантирован стент с выходом в нижнюю полую вену.
Нежелательных событий в 30-ти дневный период у данной группы пациентов не наблюдалось.
5 (18,5 %) оперированных не смогли посетить нашу клинику через 30 суток после выписки по причине, не связанной с их здоровьем. С ними состоялась телефонная беседа, все эти пациенты находили свое состояние удовлетворительным.
Через 6 месяцев после оперативного лечения 22 (81,4 %) пациента предоставили заключение амбулаторной МСКТ флебографии. По полученным данным все стенты проходимы, выраженной компрессии вены нет. Однако у 7 (31,8 %) из них не отмечено уменьшение степени расширения яичковых или яичниковых вен, в последующем им выполнена эмболизация данных вен спиралями.
Субъективная оценка степени регресса первичных жалоб по данным анкеты, которую предлагалось заполнить пациентам на 30 сутки после вмешательства, составила 48,3 %. Пациенты отмечали улучшение качества жизни, снижение болевого синдрома.
Дальнейший анализ показал, что в течение 90–80 суток после оперативного вмешательства, степень регресса первичных жалоб приближается к 86,3 % (рис. 2).
При сравнении полученных результатов с ранее опубликованными исследованиями в отечественной и иностранной литературе по проблемам лечения синдрома Мея-Тернера и тазового варикоза, мы получили схожие данные по безопасности данного метода лечения и его эффективности. Однако, с учетом небольшого количества пациентов в нашей выборке, для более достоверных результатов требуется дальнейший набор пациентов в исследование, анализ отдалённых результатов в течение 3–5 лет, что даст нам возможность оценки степени клинического улучшения в отдаленном периоде и отдаленной проходимости стентированного участка левой общей подвздошной вены и контралатеральной правой общей подвздошной вены.
Анализ степени тазовой боли по шкале ВАШ
5,8
Категория 1
-
■ Среднее значение боли по шкале ВАШ до стентирования
-
■ Через 1 месяц после стентирования
-
■ Через 90-180 дней после стентирования
Рис. 2 Средняя степень субъективного снижения жалоб по шкале ВАШ
Fig. 2 Average degree of subjective reduction of complaints on the VAS scale
Заключение
Долгое время пациенты с синдромом первичной тазовой боли не получали должного этиологического оперативного лечения из-за недостаточного обследования для выявления венозного полнокровия, что не давало адекватного клинического ответа на консервативное симптоматическое лечение данной патологии.
Выполнение открытого хирургического лечения, устранение сосудистого конфликта при данной патологии сопряжено с крайне высокими хирургическими рисками, долгим периодом восстановления и большим объемом вмешательства, с низким процентом клинической эффективности, поэтому этот метод лечения практически не применяется в лечении данного заболевания.
Развитие эндоваскулярного метода лечения синдрома Мея-Тернера дает большую надежду данной категории больных на стойкий положительный клинический эффект, он малотравматичен, выполним в условиях местной анестезии и не имеет долгого периода реабилитации.
Стентирование левой ОПВ, устранение компрессии и улучшение венозного оттока от органов малого таза, в течение 90–180 суток после оперативного лечения, приводит к желаемому клиническому эффекту с купированием хронических тазовых болей или стойкому снижению степени болевого синдрома, что видно по результатам нашего исследования (степень регресса первичных жалоб 86,3 %). Дает возможность выполнить лечение сопутствующей патологии, связанной с выраженным полнокровием вен малого таза и тазовым варикозом.
Применение внутрисосудистого ультразвукового исследования при стентировании левой ОПВ несомненно дает более обширное понятие в оценке компрессии вены, ее протяженности и степени выраженности. А также дает возможность более детальной оценки аппозиции стента, степени его раскрытия, что, безусловно, играет важную роль в непосредственном результате выполненного вмешательства и его отдаленных результатах, повышая безопасность и эффективность данного метода лечения.
Таким образом, применение стентирования при синдроме Мея-Тернера является эффективным и безопасным методом лечения данной патологии со стойким клиническим эффектом. По нашему мнению, более тщательное обследование пациентов с хроническими тазовыми болями, дисфункцией мочеполовой системы, гинекологическими нарушениями на предмет наличия синдрома Мея-Тернера, с последующим эндоваскулярным лечением может в разы увеличить шансы на выздоровление и стойкий положительный клинический исход у данной категории пациентов.
Список литературы Лечение синдром Мея-Тернера, как причины хронической тазовой боли, с оценкой клинического эффекта после стентирования левой общей подвздошной вены
- Engeler D., Baranowski A.P., Borovicka J. et al. EAU guidelines on chronic pelvic pain. EAU Guidelines. EAU Annual Congress. Copenhagen, 2018, 84 p.
- Гительзон Д. Г., Файбушевич А. Г., Максимкин Д. А., Веретник Г. И., Баранович В. Ю., Гительзон Е. А., Астахов М. Н., Извеков М. П., Васильев А. Э., Данишян К. И. Синдром Мэя-Тернера: современные методы диагностики и лечения. Комплексные проблемы сердечно-сосудистых заболеваний, 2021. Т.10, № 1. С. 89-96. https://doi.org/10.17802/2306-1278-2021-10-1-89-96
- Bradley M.H., Rawlins A., Brinker C.A. Physical Therapy Treatment of Pelvic Pain. Phys. Med. Rehabil. Clin. N. Am., 2017, № 28, рр. 589-601.
- Smith C.P. Male chronic pelvic pain: an update. Indian J. Urol., 2016, vol. 32 (1), рр. 34-39.
- Weissman E., Boothe E., Wadhwa V. et al. Magnetic Resonance Neurography of the Pelvic Nerves. Semin Ultrasound CT MR, 2017, № 38, рр. 269-278.
- Javed I., Yu T., Li J. et al. Does Pollen Trigger Urological Chronic Pelvic Pain Syndrome Flares? A Case-Crossover Analysis in the Multidisciplinary Approach to the Study of Chronic Pelvic Pain Research Network. J. Urol., 2021, № 205 (4), рр. 1133-1138.
- Yang C.C., Miller J.L., Omidpanah A., Krieger J.N. Physical examination for men and women with urologic chronic pelvic pain syndrome: a MAPP (Multidisciplinary Approach to the Study of Chronic Pelvic Pain) Network Study. Urology, 2018, № 116, рр. 23-29.
- Passavanti M.B., Pota V., Sansone P. et al. Chronic pelvic pain: assessment, evaluation, and objectivation. Pain Res. Treat., 2017, № 2, рр. 1-15.
- Lai H.H., Thu J.H.L., Moh F.V. et al. Clustering of Patients with Interstitial Cystitis/Bladder Pain Syndrome and Chronic Prostatitis/Chronic Pelvic Pain Syndrome. J. Urol., 2019, № 202 (3), рр. 546-551.
- Lamvu G., Carrillo J., Ouyang C., Rapkin A. Chronic Pelvic Pain in Women: A Review. JAMA, 2021, № 325 (23), рр. 2381-2391.
- Berghmans B. Physiotherapy for pelvic pain and female sexual dysfunction: an untapped resource. Int. Urogynecol J., 2018, № 29 (5), рр. 631-638.


