Лейомиома тонкой кишки
Автор: Мимоход А.А., Знаменский А.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 2 т.12, 2017 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188659
IDR: 140188659 | УДК: 616.341-006.363
Leiomyoma of the small intestine
Текст статьи Лейомиома тонкой кишки
Центральная клиническая больница Управления Делами Президента РФ
УДК: 616.341-006.363
LEIOMYOMA OF THE SMALL INTESTINE
Лейомиома представляет собой доброкачественную опухоль, источником которой выступают гладкие мышцы внутренних органов (желудочно-кишечный тракт, бронхи, матка, яичники), стенки сосудов. Лейомиомы – стромальные опухоли, возникают в любом возрасте у лиц обоего пола, чаще в возрасте 30–50 лет, составляющие, по разным источникам, от 1% до всех новообразований кишечного тракта.
В целом, стромальные опухоли встречаются в 60% случаев в желудке, в 30% случаев в тонкой кишке, и 10% – в остальных частях желудочно-кишечного тракта. В тонкой кишке: 50% случаев в тощей кишке, 25% в двенадцатиперстной и 25% в подвздошной кишке.
Первое описание и гистологическое исследование этой опухоли принадлежит Virchow (1854) Дальнейшие работы Besnier и Babes (1873–1884).
В зависимости от расположения опухоли относительно мышечных волокон, лейомиомы принято разделять на: 1. Интрамуральная миома:
-
• доброкачественное новообразование находится в пределах мышечных волокон. Это наиболее часто диагностируемая форма лейомиомы.
-
2. Субмукозная миома:
-
• мутированные ткани поражают слизистой слой и могут распространяться в просвет органа.
-
3. Субсерозная миома:
-
• опухоль локализуется во внешнем слое мышечной стенки.
В зависимости от направления роста:
-
1) внутренние лейомиомы (растут в просвет органа);
-
2) наружные (растут в сторону брюшной полости).
Лейомиомы растут медленно, часто достигают больших размеров (до 5 кг весом), располагаются на широком основа- нии, но нередко имеют ножку и тогда по форме напоминают полип. Наружные лейомиомы при больших размерах и наличии ножки свисают книзу и могут симулировать кисту яичника.
В наблюдении Д.Н. Шобат (1972) лейомиома была величиной с головку новорожденного, спускалась ниже пупка и была перекручена, что дополняло впечатление о кисте. В.А. Голдин, А.С. Семенов (1971) оперировали больного с лейомиомой в диаметре 20 см, X. Камилов - 36 х 25 х 28 см. Brodowsky описал лейомиому массой 7 кг.
Важнейшими патогенетическими моментами лейомиом являются их рост (достигают больших размеров) и склонность к распаду и изъязвлению, в результате чего могут возникать массивные кровотечения (в просвет органа или в брюшную полость) и разрушение стенки органа с прорывом содержимого в брюшную полость и развитием перитонита. Э.И. Папис (1974) указывает на развитие кистозных полостей в лейомиомах, фибромах и невриномах.
Рис. 1. Леймиома желудка при ЭГДС
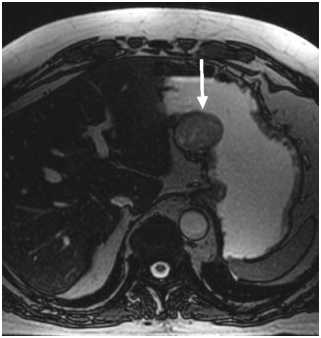
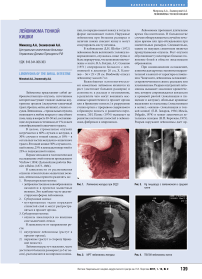
Рис. 2. МРТ лейомиомы желудка
Лейомиомы протекают длительное время бессимптомно. В большинстве случаев обнаруживаются случайно лечащим врачом или при обследовании при значительных размерах. Следовательно, одним из ведущих симптомов является прощупываемая опухоль. Рост опухоли обусловливает у некоторых больных появление болей в области локализации образования.
При возникновении осложнений, клиническая картина становится выразительной и зависит от характера осложнения. Чаще всего, лейомиомы осложняются кровотечением в связи с распадом или изъязвлением. Разрыв внутренней лейомиомы вызывает массивное кровотечение, которое сопровождается коллапсом и кровавой рвотой (локализация в пищеводе и желудке), обильные кровяные выделения из влагалища (локализовано в матке), «милена» (локализация в тонкой кишке) (Е.И. Захаров, 1936; Mescia, Delgado, 1974) и может закончиться летальным исходом (Н.П. Королева, 1975). Разрыв наружной лейомиомы дает яр-
Рис. 3. Rg пищевода с лейомиомой в средней трети
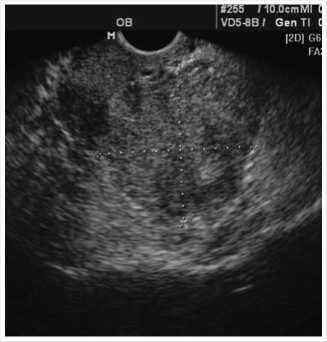
Рис. 4. ТВУЗИ лейомиомы матки

кую картину внутрибрюшного кровотечения, которое у женщин связывают с разрывом яичника или внематочной беременностью.
При локализации лейомиом в желудке и пищеводе, наиболее диагностически значимыми исследованиями являются – ЭГДС и рентгенография пищевода и желудка с контрастированием. При локализации в тонком кишечнике – УЗИ брюшной полости, МСКТ и МРТ. При локализации в матке – ТВУЗИ органов малого таза, МСКТ и МРТ.
Пациентка К., 1957 года рождения, находилась на стационарном лечении в 1 хирургическом отделении с 24.08.2016 года по 29.08.2016 года
Клинический диагноз: лейомиома тонкой кишки.
Из анамнеза известно, что при УЗИ малого таза от 02.06.16 обнаружено образование в малом тазу 60 х 48 х 41 мм. МРТ органов малого таза от 05.06.16 – параовариальное образование справа с признаками диффузного накопления контрастного вещества. При КТ органов брюшной полости от 10.08.16 – образование мигрирует, находится в малом тазу справа, размерами 50,0 х 39,5 х 51,3 мм, без чётких признаков инвазии в кишечник. Госпитализирована в ФГБУ УДП РФ для лапароскопического удаления данного образования.
При поступлении: общее состояние удовлетворительное. Температура тела: 36,6° С. Сознание: ясное. Кожные покровы: обычной окраски. Видимые слизистые: обычной окраски. Питание: нормальное. Отеков нет. Лимфузлы: не увеличены. Костно-суставная система: без патологии. Система органов дыхания: Дыхание через нос – свободное. Число дыханий: 16 в мин. Форма грудной клетки: нормостеническая. Перкуторный звук над легочными полями: легочный. Аускультативно дыхание: везикулярное. Хрипы: не выслушиваются. Сердечно-сосудистая система: Пульс: частота 76 уд. в мин., удовлетворительного наполнения, ритмичный. АД: правая рука – 130/ 80 мм рт. ст.; левая рука – 130 / 80 мм рт. ст. Границы сердца: в пределах нормы. Тоны сердца: ясные. Шумы: не выслушиваются.
Хирургический статус: Язык: влажный, чистый. Живот не вздут, симметричен, участвует в акте дыхания. Перистальтика обычной звучности. Притуплений перкуторного звука в отлогих местах живота не выявлено. При пальпации живот мягкий, безболезненный. Перитонеальных симптомов нет. Физиологиче- ские отправления в норме. Дизурии нет. Газы отходят.
Пациентка в полном объёме обследована амбулаторно.
С целью визуализации и подтверждения образования, выполнено ТВУЗИ органов малого таза.
24-08-16, 12:56:28. Ультразвук:
-
• ТВУЗИ органов малого таза В полости малого таза в позадиматочном пространстве левее от тела матки (на момент исследования) определяется крупное объемное образование несколько сниженной эхогенности размерами 5,4 х 3,6 х 4,4 см, с четкими неровными контурами, диффузно неоднородной структуры, с венозными и артериальными (ИР 0.51) сосудами. В режиме соноэластографии стабильных участков повышенной плотности не выявлено. Матка срединно расположена. Тело матки в anteflexio, размерами 2,9 х 2,4 х 2,9 см. Контуры ровные. Структура миометрия однородная. Эндометрий толщиной до 0,44 см, не утолщен, выражен равномерно, однородной структуры. Контуры на границе с миометрием четкие. Полость матки не расширена. Правый яичник обычно расположен, в стадии инволюции, размерами: 1,6 х 0,9 см. Контуры ровные, четкие. Эхоструктура не изменена. Фолликулы не выражены. Левый яичник обычно расположен, в стадии инволюции, размерами: 2,2 х 1,5 см. Контуры ровные, четкие. Эхоструктура не изменена. Фолликулы не выражены. Свободной жидкости в полости малого таза не определяется.
Заключение: объемное образование в полости малого таза.
В плановом порядке 25.08.16 виде-олапароскопическое удаление образования тонкой кишки.
Под ЭТН в положении больной лежа на спине, создан пневмоперитонеум. Введен 10 мм троакар в точке Калька над пупком. Введены еще 2 троакара в левой (5 мм) и правой (12 мм) подвздошных областях. При ревизии в малом тазу, на 40 см от связки Трейдца, определяется образование 6,0 х 5,0 см исходящее из стенки тонкой кишки, тёмно-вишнёвого цвета, на короткой ножке с варикозно-расширенной веной, мягкотканое, солидного строения. Другой органической патологии и выпота в брюшной полости нет.
Интраоперационный диагноз: экзофитная опухоль тонкой кишки.
Ножка образования клипирована, наложена петля Родера. Ножка прошита аппаратом «Эшелон», помещена в «Эндобак» и извлечена через троакарный доступ в правой подвздошной области. Брюшная полость санирована. Гемостаз – сухо. В малый таз установлен дренаж через 5 мм троакар в левой подвздошной области. Фиксирован к коже узловым швом. Операционные раны ушиты наглухо. Спиртовки. Асептические повязки. Интраоперационной кровопотери нет.
Макропрепарат: экзофитное мягкотканое образование тонкой кишки, размерами 6,0 х 5,0 см, тёмно-вишнёвого цвета, солидного строения.
Биопсийное исследование № 10236 от 26.08.2016.
Макроописание:
-
• фрагменты плотноватой клочковатого вида ткани общими разм. 8 х 7 х 5 см, один из них имеет вид рассеченного узла 6 х 5 х 3 см, поверхность частично представлена тонкой капсулой. Все фрагменты на разрезе пестрого вида, белесовато-коричневого цвета, с кровоизлияниями и участками размягчения.
Микроописание:
-
• опухоль состоит из веретенообразных клеток, формирующих разновеликие переплетающиеся пучки. Ядра овальные и веретенообразные, с умеренным полиморфизмом. Имеются очаги отёка, ослизнения, мелкие кровоизлияния. Вокруг этих участков в клетках встречаются вакуолизированные и укрупненные ядра, митозы отсутствуют. Строма тонковолокнистая, с тонкостенными сосудами, мелкими немногочисленными периваскулярными лимфоидными инфильтратами. На поверхности некоторых фрагментов полоски тонкой фиброзной капсулы.
Заключение: лейомиома.
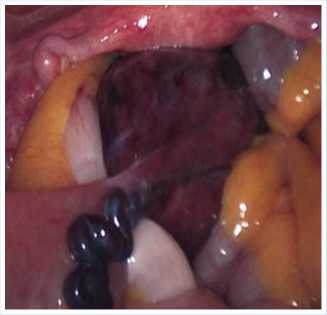
Рис. 5. Вид лейомиомы тонкой кишки со стороны брюшной полости

Цеймах Е.А., Бомбизо В.А., Бондаренко А.В., Меньшиков А.А.
СЛУЧАЙ УСПЕШНОГО ЛЕЧЕНИЯ БОЛЬНОГО С ТЯЖЕЛОЙ ТРАВМОЙ ГРУДНОЙ КЛЕТКИ
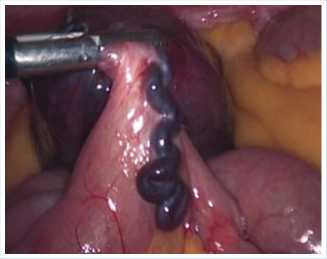
Рис. 6. Наличие варикозно-расширенного сосуда на ножке лейомиомы
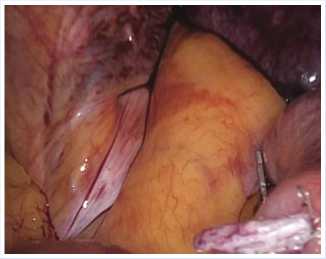
Рис. 8. Внешний вид прошитой и резицирован-ной ножки лейомиомы
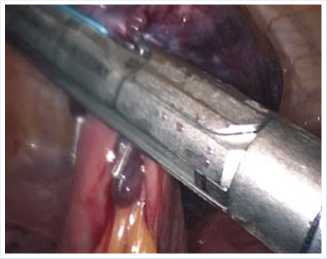
Рис. 7. Прошивание ножки лейомиомы эндоскопическим аппаратом «Эшелон»
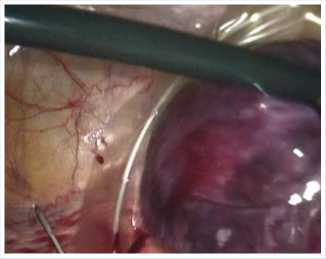
Рис. 9. Помещение резецированной лейомиомы в «Эндобак» для извлечения из брюшной полости
Послеоперационный период протекал без осложнений, в удовлетворительном состоянии выписана под амбулаторное наблюдение врачей поликлиники.
Заключение
Приводимое клиническое наблюдение показывает относительно редкую форму лейомиомы с поражением тонкой кишки, достаточно хорошо продемонстрированы сложности в диагностике именно этой локализации. Заслуживает внимания тот факт, что квалифицированное УЗ исследование позволило правильно предположить особенность роста образования и правильность планируемой операции. С использованием лапароскопической технологии, была выполнена операция с минимальным доступом.
СЛУЧАЙ УСПЕШНОГО
ЛЕЧЕНИЯ БОЛЬНОГО С ТЯЖЕЛОЙ ТРАВМОЙ ГРУДНОЙ КЛЕТКИ
Цеймах Е.А.1, 2, Бомбизо В.А.2, Бондаренко А.В.1, 2, Меньшиков А.А.2
-
1 Алтайский государственный медицинский университет, Барнаул
-
2 Краевая клиническая больница скорой медицинской помощи, Барнаул
УДК: 616.712-001-089.168
CASE OF SUCCESSFUL TREATMENT OF PATIENTS WITH SEVERE CHEST INJURIES
Tseimakh Е.A., Bombizo V.A., Bondarenko A.V., Menshikov A.A.
Повреждения органов грудной клетки традиционно являются одной из самых тяжелых форм травмы и лидиру- ющей причиной возникающих осложнений и летальных исходов. Переломы ребер – наиболее частые повреждения при травмах грудной клетки, и их наличие считается значимым показателем тяжести повреждений, так как, как правило, отражает силу основного удара, приходящегося на грудную стенку. При переломах более шести ребер летальность достигает 15%. При множественных односторонних переломах ребер жизненная емкость легких на стороне повреждения снижена на 30%, а при «реберной створке» – на 50%. По данным Davignon et.al. флотирующие переломы ребер встречаются у 10–20% пациентов с закрытой травмой груди при уровне летальности 10–35%.
Несмотря на определенные достижения в оказании помощи пострадавшим с тяжелой травмой груди, проблема лечения флотирующих переломов ребер далека от своего решения. Лечению данного вида повреждений посвящено ограниченное количество работ, а предлагаемые в них методы порой противоречивы. Традиционное ведение заклю- чается в принудительной продленной искусственной вентиляции легких (ИВЛ) с положительным давлением в конце выдоха для достижения внутренней пневматической стабилизации грудной клетки. Однако результаты такого подхода нельзя признать удовлетворительными в связи с высокой частотой развития осложнений, необходимостью выполнения трахеостомии, длительным пребыванием больного в отделении реанимации и интенсивной терапии, риском развития внутрибольничных инфекций.
Больной 59 лет. Травма в январе 2015 года в быту: множественные фрагментарные переломы ребер слева, пневмоторакс слева, пневмомедиастинум, при поступлении больному выполнено дренирование плевральной полости во 2-м межреберье слева, получал консервативное лечение, по стабилизации состояния, купирования пневмоторакса больной от дальнейшего лечения отказался, выписан на амбулаторное лечение в поликлинике по месту жительства. Течение болезни осложнилось несрастанием фрагментарных переломов ребер с формированием