Лучевые пневмониты у больных раком легкого
Автор: Курсова Л.В., Иванова И.Н., Мардынский Ю.С., Золотков А.Г., Рагулин Ю.А.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Опыт работы онкологических учреждений
Статья в выпуске: 2 (38), 2010 года.
Бесплатный доступ
Представлены результаты лечения лучевого пневмонита у больных раком легкого IIА-IIIВ стадий. Из 25 пациентов 10 умерли от различных причин или продолжили противоопухолевую терапию в связи с прогрессированием рака легкого. У 15 больных в течение года развился пневмофиброз II-IV степени тяжести, в том числе осложненный. Через год после начала реабилитационных мероприятий у больных без признаков прогрессирования основного процесса наблюдалось недостоверное снижение показателей острой фазы воспаления, нарастание маркеров тканевой гипоксии и деструкции. Одновременно регистрировалось недостоверное улучшение показателей вентиляционной функции легких, самооценки здоровья и индекса Карновского.
Рак легкого, дистанционная лучевая терапия, лучевой пневмонит
Короткий адрес: https://sciup.org/14055614
IDR: 14055614 | УДК: 616.24-006.6+615.849.1+616.24-002-001.2
Radiation-induced pneumonitis in lung cancer patients
The results of treatment for radiation-induced pneumonitis in patients with stage IIА-IIIВ lung cancer are presented. Of the 25 patients, 10 died of various causes or continued to receive anti-tumor therapy because of progressive lung cancer. Within a year, the remaining 15 patients developed grade II-IV pneumofibrosis. A year after the onset of rehabilitation procedures, the patients without symptoms of disease progression showed an insignificant reduction in parameters of acute inflammation and increase in the level of markers for tissue hypoxia and destruction. An insignificant improvement of ventilatory lung function, health self-evaluation and Karnovsky index was simultaneously noted
Текст научной статьи Лучевые пневмониты у больных раком легкого
В настоящее время дистанционная лучевая терапия (ДЛТ) в качестве основного метода лечения и в комбинации с химиотерапией или оперативным вмешательством применяется у 80 % больных раком легкого (РЛ) [7]. Дозы, необходимые для эрадикации опухоли, значительно превышают толерантность легочной ткани, и такого осложнения лучевого лечения РЛ, как пневмонит, часто не удается избежать. Развитие лучевого пневмонита (ЛП) II степени тяжести [9] снижает показатели средней продолжительности жизни больных РЛ в 2–4 раза [6]. До 12 % пациентов, получивших только ДЛТ, нуждаются в последующем длительном и интенсивном лечении [12].
Материал и методы
По поводу ЛП в отделении лечения лучевых повреждений и торакальном отделении МРНЦ РАМН наблюдались 25 пациентов, обратившихся или направленных за специализированной помощью с 2006 по 2008 г., из них 4 женщины и
Таблица 1
Сроки появления развернутой клиникорентгенологической картины пневмонита после завершения курса ДЛТ
|
Срок появления пневмонита |
0–3 мес |
4–6 мес |
7–9 мес |
|
Количество больных |
19 (76 %) |
4 (16 %) |
2 (8 %) |
Диагностика и динамическое наблюдение осуществлялись рутинными клинико-рентгенологическими методами, с целью дифференциальной диагностики и оценки состояния опухолевого процесса выполнялась компьютерная томография. Выраженность воспалительной реакции отражалась в уровнях α1-антитрипсина [5], серомукоидов, ревматоидного фактора в сыворотке крови. По уровню последнего также можно судить о наличии деструктивного процесса. Степень тканевой ишемии изучалась с помощью оценки концентрации свободного миоглобина, который является маркером тканевой микроциркуляции, имеет высокую корреляцию со степенью кислородного долга и гиперпродукцией цитокинов [8]. Кислотно-щелочное равновесие крови определялось уровнем бикарбонатов сыворотки. Оценка функции внешнего дыхания проводилась методом спирографии и пневмотахометрии (Spiroanalyzer ST-95, Япония) в режиме автоматической записи показателей. Качество жизни определяли с помощью опросника QOLi-NS [10], в рамках которого пациент оценивал в баллах собственные физическую активность, опираясь на выраженность одышки, слабости, болей в груди; психологический статус, взаимоотношения с окружающими, и давал оценку своему здоровью. Для оценки общего состояния пациентов применяли шкалу Карновского. Лечение больных осуществляли в соответствии с разработками отечественных клиницистов [2–4].
Через год после начала лечения лучевых повреждений отмечается статистически недостоверное улучшение функциональных показателей внешнего дыхания, характеризующих вентиляционную способность легких (рис. 1) и снижение уровня бикарбонатов плазмы у боль-
Результаты и обсуждение
Лучевые повреждения отличаются резистентностью к проводимой терапии из-за отсутствия специфичности процесса и склонностью к прогрессированию. У больных с выраженной симптоматикой в 87,5 % ЛП принимает хроническое течение [1], пациенты нуждаются в госпитализации 4–5 раз в год. Лечение ЛП II–IV степени становится сложным и дорогостоящим, но необходимым, как часть реабилитационных мероприятий в рамках лечения РЛ. Из 25 пациентов, получавших медицинскую помощь по поводу ЛП, в течение года обнаружено прогрессирование РЛ и продолжено противоопухолевое лечение у 5 (20 %) больных, умерли от легочного кровотечения – 4 (16 %), от тромбоэмболии легочной артерии – 1 (4 %) больной. Как исход пневмонита, пневмофиброз II степени тяжести по классификации LENT SOMA развился – у 7, III степени – у 4, IV степени – у 4 пациентов.
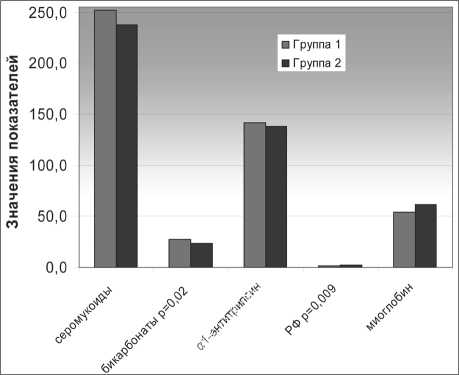
Рис. 2. Динамика показателей биохимического анализа крови. Недостоверное снижение показателей острой фазы воспаления, достоверное снижение уровня бикарбонатов; достоверное увеличение уровня ревматоидного фактора, нарастание тканевой гипоксии (миоглобин) как следствие развития пневмофиброза
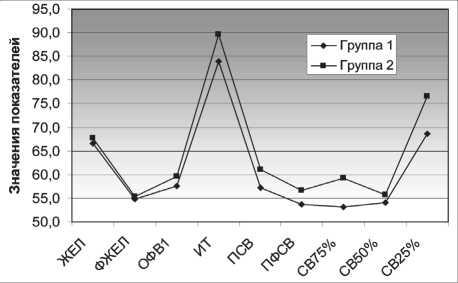
Рис. 1. Динамика показателей спирографии у больных РЛ после комбинированного лечения: группа 1 (n=25) – состояние показателей ФВД на момент обращения, группа 2 (n=15) – через 12 мес после лечения лучевых повреждений. ЖЕЛ–жизненная емкость легких (л), ФЖЕЛ – форсированная жизненная емкость (л), ОФВ1 – объем форсированного выдоха за 1 сек (л), ИТ – индекс Тиффно (%), ПСВ – пиковая скорость выдоха (л/сек), ПФСВ – пиковая форсированная скорость выдоха (л/сек), СВ 75 % (СВ 50 %, СВ 25 %) –максимальная объемная скорость выдоха на уровне 75 % (50 %, 25 %) форсированной жизненной емкости (л/сек)
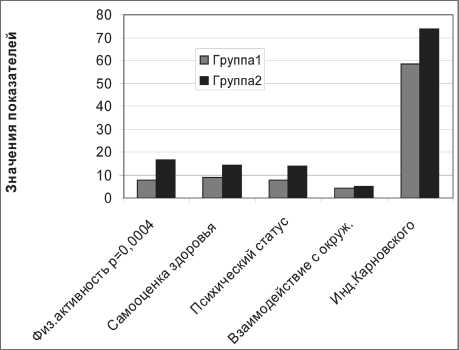
Рис. 3. Динамика показателей самооценки здоровья по опроснику QOLi-NS (в баллах) и индексу Карновского (%). Улучшение всех показателей при достоверном возрастании физической активности ных ЛП 2–4 степени. Недостаточное снижение маркеров воспаления, нарастание показателей тканевой гипоксии и деструкции говорят о выраженной активности лучевого воспалительного процесса, высокой вероятности осложнений с исходом пневмонита в тяжелый пневмофиброз (рис. 2). Недостоверное увеличение показателей самооценки здоровья и индекса Карновско-го при достоверном увеличении физической активности подтверждает эффективность сложного медикаментозного комплекса, применяемого практически постоянно в течение года после манифестации пневмонита (рис. 3). Рентгенографическое исследование выявило сокращение инфильтративных процессов и появление пневмофиброза II–III степени по классификации М.С. Каца (1980). У 2 больных течение пневмонита осложнилось образованием полостей, механизм формирования которых был различным.
Таким образом, полученные данные свидетельствуют о том, что тяжелые лучевые повреждения легких после ДЛТ РЛ являются серьезной медицинской и социальной проблемой. Необходимы разработка и совершенствование средств и методик лечения этой патологии.


