Малоинвазивные методы хирургического лечения пациентов с переломами нижних грудных и поясничных позвонков
Автор: Жупанов Александр Сергеевич, Сергеев Константин Сергеевич, Паськов Роман Владимирович, Базаров Александр Юрьевич, Фарйон Алексей Олегович
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 1, 2010 года.
Бесплатный доступ
Разработана и успешно применена методика малоинвазивного вентрального спондилодеза и перкутанной погружной транспедикулярной фиксации в 45 случаях лечения неосложненных повреждений нижних грудных и поясничных позвонков.
Малоинвазивный вентральный спондилодез, малоинвазивный транспедикулярный остеосинтез, перелом нижних грудных и поясничных позвонков
Короткий адрес: https://sciup.org/142121277
IDR: 142121277
Little-invasive methods for surgical treatment of patients with fractures of lower thoracic and lumbar vertebrae
The technique of little-invasive ventral spondylodesis and percutaneous submersible transpedicular fixation has been worked out and successfully used in 45 clinical cases of treatment for non-complicated injuries of lower thoracic and lumbar vertebrae.
Текст научной статьи Малоинвазивные методы хирургического лечения пациентов с переломами нижних грудных и поясничных позвонков
По данным литературы, повреждения позвоночного столба составляют 3,3 % от числа всех случаев переломов костей. На повреждения грудного и поясничного отделов приходится 22 % и 55 % от общего числа травм позвоночного столба [7, 9, 11, 12]. У пострадавших с неосложненными переломами позвоночника диагностируются повреждения на грудном уровне в 29,243,9 % случаев, на поясничном уровне в 40,946 % [3]. У пострадавших с позвоночной спинномозговой травмой повреждения диагностируются на грудо-поясничном уровне (ThXI-LII) в 1519,5 % [15]. Переломы ThXII позвонка составляют до 25 % от всех повреждений грудных позвонков, а на переломы LI приходится до 30 % от числа всех повреждений поясничных позвонков [11]. Из числа утративших трудоспособность 94,4 % больных лечились консервативно; 5,6 % получали оперативное лечение [10].
Таким образом, переломы нижних грудных и поясничных позвонков ввиду анатомических и биомеханических особенностей составляют наибольшую группу от всех повреждений позвоночного столба. Учитывая, что значительное число пострадавших это молодые трудоспособные люди в возрасте 17-45 лет, лечение повреждений позвоночного столба является актуальной медико-социальной проблемой, которая в настоящее время окончательно не решена [1, 16].
Для надежной стабилизации поврежденного сегмента позвоночного столба показано применение переднезаднего (циркулярного) спондилодеза, который включает передний спондилодез и фиксацию заднего опорного комплекса различными методами [6]. Однако выполнение двух этапов хирургического лечения традиционным способом в объеме одного наркоза затруднительно, что связано с травматичностью оперативного пособия.
В настоящее время при использовании как переднебокового чресплеврального, ребернопахового (по В.Д. Чаклину), так и других классических вентральных доступов к грудным и поясничным позвонкам, длина кожных разрезов достигает 25-30 см [5]. При этом неизбежно пересекается значительный массив мягких тканей, и, как следствие, кровопотеря нередко достигает 11,5 литров. Традиционный дорзальный доступ к позвонкам той же локализации не менее травматичен, а нарушение кровоснабжения и иннервации паравертебральных мышц при их отсепаров-ке от тел позвонков является причиной замедления регенеративных процессов в костной ткани позвонков, в послеоперационном периоде развивается стойкий болевой синдром, что способствует увеличению сроков реабилитационного периода. Стоит заметить, что многих пациентов беспокоит косметический дефект [8].
Альтернативой традиционным доступам являются малоинвазивные, которые позволяют значительно снизить продолжительность и травматизм хирургического вмешательства [8,
13, 14], что дает возможность выполнить стабилизацию переднего и заднего опорного комплексов в объеме одного наркоза. В ряде случаев, учитывая конституциональные особенности пациента и характер повреждения позвоночнодвигательного сегмента, возможна комбинация традиционного и малоинвазивного методов стабилизации, что способствует ремобилизации пациента в раннем послеоперационном периоде, и как следствие сокращение этапа стационарного и восстановительного лечения.
МАТЕРИАЛЫ И МЕТОДЫ
С целью снижения травматичности вентрального доступа в мировой клинической практике применяются устройства – ретракторы (ранорас-ширители) [2], использование которых позволяет “защитить” прилегающие анатомические структуры и улучшить обзор области хирургических манипуляций при лечении повреждений позвонков грудной и поясничной локализации с применением малоинвазивного доступа. Однако высокая стоимость данного оборудования, а также необходимость в узкоспециализированном инструментарии ограничивает возможность использования подобных устройств в клиниках.
На кафедре травматологии, ортопедии и ВПХ ГОУ ВПО Тюменской государственной медицинской академии разработан способ малоинвазивного внебрюшинного переднебокового спондилодеза с применением имплантата из пористого никелида титана (TiNi). Для его осуществления использовалось оригинальное устройство – ретрактор [патент РФ на полезную модель № 58329 от 27.11.2006 г. / Устройство для ретроперитонеального доступа к поясничному отделу позвоночника / Жупанов А.С., Баринов Д.А., Пустовит С.Б., Сергеев К.С., Фарйон А.О., Пась-ков Р.В., Козлов Л.Б.]. Предлагаемый способ прошел апробацию на секционных препаратах, после чего применяется в клинической практике. Использование данной методики спондилодеза с применением предлагаемого устройства позволяет значительно снизить травматичность оперативного вмешательства, не требует высокоспециализированного инструментария.
Разработанное авторами устройство ретрактор состоит из ранорасширителей и наружного фиксирующего устройства, в качестве которого использовалось кольцо от аппарата Г.А. Илизарова. Ранорасширители фиксировали по периметру тела позвонка при помощи спиц Киршнера, закрепленных на нижнем крае ранорасширителей. Спицы вбивали в тело позвонка. После установки ра-норасширителей на дне операционной раны про- изводится их фиксация вне раны, что обеспечивается за счет крепления верхнего края ранорасши-рителя с отверстием к кольцу. При установке устройства возможно использование 2-4 и более ра-норасширителей. Положение пациента на операционном столе аналогично таковому при традиционном доступе на боку с наклоном кзади. Под бок подкладывали валик диаметром 12-15 см. Положение пациента должно приближать угол операционного действия к 90 град. строго, что позволяет достичь наибольшей визуализации области хирургических манипуляций (рис. 1) [8].
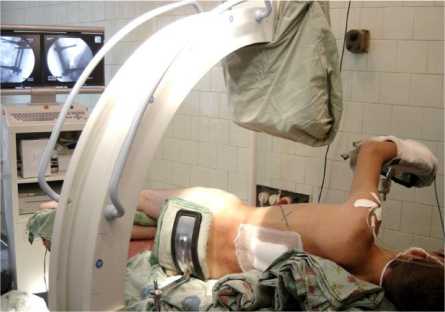
Рис. 1. Положение пациента на операционном столе перед началом выполнения малоинвазивного трансторакального спондилодеза имплантатом из пористого TiNi.
Данная методика с успехом применена у 11 пациентов (7 мужчин и 4 женщины) в 5 случаях при моносегментарном и в 6 случаях при бисег-ментарном межтеловом спондилодезе при лечении неполных оскольчатых (5 случаев) и полных оскольчатых (6 случаев) переломов тел L II LIII позвонков. Прооперированные пациенты относятся к различным возрастным группам. Продолжительность операции, величина кровопотери и длина операционных разрезов представлены в таблице (табл. 1).
Таблица 1
Продолжительность операции, величина кровопотери и длина операционных разрезов в зависимости от доступа.
|
Количество операций, n |
Продолжительность операции, минуты (M±m) |
Кровопотеря, мл (M±m) |
Суммарная длина операционных разрезов, см (M±m) |
|
|
Малонвазивная транспедикулярная фиксация |
19 |
125±15,2 |
37±6,1 |
9,14±0,6 |
|
Малонвазивный внебрюшинный спондилодез |
11 |
160±11,5 |
383±16,7 |
10,3±0,3 |
|
Малоинвазивный трансторакальный спондилодез |
15 |
128±5,8 |
280±12,3 |
10,6±0,4 |
Элементы данного устройства также применялись в качестве ранорасширителей при операции малоинвазивного трансторакального спондилодеза при переломах тел Th XI-XII и L I позвонков (15 случаев).
С целью снижения травматичности этапа дорзальной стабилизации поврежденного позвоночно-двигательного сегмента, транспедикулярный остеосинтез позвоночника мы предлагаем выполнять по авторской методике, разработанной на кафедре травматологии, ортопедии и ВПХ ГОУ ВПО Тюменской государственной медицинской академии [патент РФ на изобретение №2320286 от 04.09.2006 г./ Способ малоинвазивного остеосинтеза позвоночника / Жупанов А.С., Сергеев К.С., Пустовит С.Б., Паськов Р.В., Фарйон А.О., Баринов Д.А., Козлов Л.Б.].
Предлагаемый способ остеосинтеза позвоночника предусматривает выполнение симметричных разрезов в местах проекции дальнейшего введения транспедикулярных винтов с каждой стороны относительно задней срединной линии тела. Длина каждого разреза составляет от 1,5 до 2 см. Под контролем электронно-оптического преобразователя (ЭОП) через ножки дуг шилом перфорируют тело позвонка симметрично с каждой стороны. Вводят винты через разрезы. Подбирают необходимую длину стержней. Через нижние разрезы с каждой стороны вводят стержни, которыми продольно перфорируют мягкие ткани до головок вышестоящих винтов. Устанавливают стержни в пазы головок винтов. Фиксируют стержни к головкам винтов.
Предлагаемым малоинвазивным способом нами прооперировано 19 пациентов (12 мужчин и 7 женщин) с переломами нижних грудных и поясничных позвонков: в комбинации с перед- ним малоинвазивным спондилодезом 8 пациентов, в качестве погружной системы второго этапа лечения после коррекции деформации позвоночного столба аппаратом наружной транспедикулярной фиксации [заявка на изобретение “Способ этапной хирургической коррекции деформации позвоночного столба” № 2008140576 от 13.10.2008] 11 пациентов. Преимущественно прооперированные пациенты были трудоспособного возраста.
На начальном этапе применения предлагаемого способа продолжительность операции соответствовала, а нередко и превосходила аналогичные операции традиционным открытым методом установки транспедикулярного фиксатора. Но по мере накопления опыта характеристики применения малоинвазивного метода стали приближаться, а затем и превзошли традиционный метод. Для выполнения предлагаемого способа необходимо полное и качественное предоперационное обследование, выбор уровня доступа с учетом конституции пациента, определение показаний к операции, ее вида и объема.
Снижение травматичности дорзальной фиксации связано с применением эндоскопических методик. По мнению некоторых как отечественных, так и зарубежных авторов, использование эндоскопических методов в ряде случаев технически не позволит решить проблему адекватной стабилизации поврежденного позвоночнодвигательного сегмента [4]. Таким образом, решение проблемы выбора и применения малотравматичных методик позволит достичь качественно нового уровня хирургического лечения повреждения позвонков грудной и поясничной локализации.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Оценка результатов лечения от 3 месяцев до 2 лет производилась по критериям, используемым С.Т. Ветрилэ и А.А. Кулешовым. Состоятельный спондилодез был получен у всех оперированных пациентов с изученным отдаленным результатом лечения. Кифотической деформации, превышающей 20°, ни у одного пациента отмечено не было.
Хороший результат лечения при использовании малоинвазивных методик (n=31) был получен в 87,1 % случаев (n=27), удовлетворительный у 12,9 % больных (n=4), неудовлетворительных результатов лечения не было. Пример лечения пациента с компрессионно-оскольчатым переломом тела ThXII позвонка малоинвазивными методиками показан на рисунках 2 и 3.
Достижение хорошего результата лечения у большинства пациентов, оперированных с применением малоинвазивных методик, объясняется значительным снижением интраоперационной травматизации паравертебральных мягких тканей, что способствует в совокупности со стабильной фиксацией поврежденного сегмента раннему восстановлению кровоснабжения тканей в области хирургических манипуляций, и, как следствие, усилению активности репаративных процессов костной ткани.
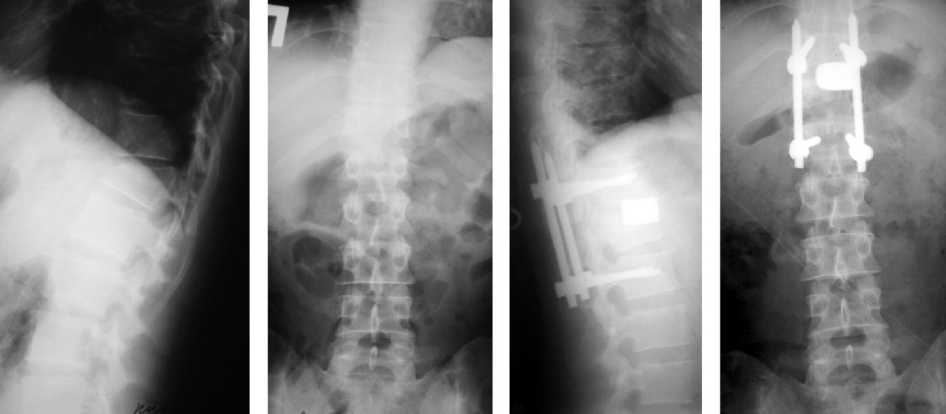
Рис. 2. Спондилограммы до и после двухэтапного оперативного лечения пациента с неосложненным компрессионнооскольчатым переломом тела Th XII позвонка методом малоинвазивного переднезаднего спондилодеза в объеме одного наркоза
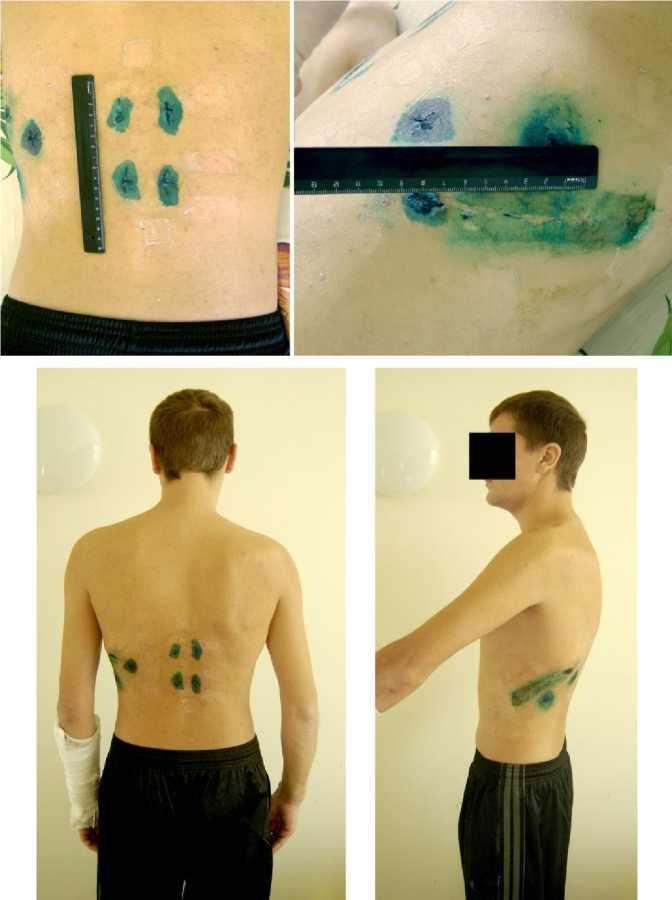
Рис. 3. Результат лечения пациента методом малоинвазивного переднезаднего спондилодеза
ВЫВОДЫ
Таким образом, применение описанных малоинвазивных методик вентральной и дорзальной стабилизации при неосложненных полных и неполных оскольчатых переломах нижних грудных и поясничных позвонков в совокупности с качественным предоперационным планированием по-
зволяют уменьшить травматизацию мягких тканей, значительно не снижая визуализацию зоны хирургических манипуляций, и, как следствие, сократить период реабилитационного лечения, достигнув при этом стабильной фиксации позвоночника на соответствующем уровне.


