Медико-социологическая диагностика организации реабилитации пациентов после эндопротезирования тазобедренного и коленного суставов
Автор: Федонников А.С., Еругина М.В., Андриянова Е.А., Норкин И.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Дерматовенерология
Статья в выпуске: 3 т.13, 2017 года.
Бесплатный доступ
Цель: изучение медико-социальных проблем организации реабилитации пациентов после эндопротезирования тазобедренного и коленного суставов. Материал и методы. Проведено медико-социологическое исследование, включающее 1175 пациентов, которым в 2015-2016 гг. выполнено эндопротезирование тазобедренного и коленного суставов. Результаты. В рамках медицинского наблюдения в отдаленном послеоперационном периоде регулярно посещают профильных специалистов 69,8% пациентов, однако только 9,4% респондентов подтверждают практику активного мониторинга реабилитации со стороны служб здравоохранения. Зафиксированный высокий уровень декларированной удовлетворенности пациентов (более 80%) в сочетании со слабой активностью администраторов здравоохранения свидетельствует о существенном информационном разрыве между ключевыми субъектами реабилитации. Заключение. Проведенное исследование обозначило проблемные зоны взаимодействия пациента и системы здравоохранения при организации реабилитационного сопровождения после эндопротезирования тазобедренного и коленного суставов.
Медико-социологическое исследование, организация реабилитации, остеоартроз, эндопротезирование суставов
Короткий адрес: https://sciup.org/14918544
IDR: 14918544
Medical and sociological issues of rehabilitation of patients after hip and knee joints replacement
The aim: research of medical and social issues of rehabilitation after hip and knee joints replacement. Material and Methods. Sociological study of 1175 patients who have undergone in 2015-2016 total hip and knee joints replacement was conducted. Results. Within the scope of medical surveillance after the surgery 69.8% of patients made regular visits to orthopedic specialists after joint replacement, but only 9.4% of surveyed patients confirm the practice of active monitoring of rehabilitation on the part of health services. There had been determined a high level of declared patients satisfaction (more than 80%) with weak health managers activities argue considerable informational gap between the key parties of rehabilitation. Conclusion. Provided study has designated problem areas of patient and health system communication in rehabilitation after hip and knee joints replacement.
Текст научной статьи Медико-социологическая диагностика организации реабилитации пациентов после эндопротезирования тазобедренного и коленного суставов
лезней, являясь второй по частоте причиной нетрудоспособности в мире. В структуре нозологий доминирует остеоартроз, поражая преимущественно тазобедренные (ТБС) и коленные (КС) суставы и обладая интенсивной динамикой распространения
Распределение пациентов по полу и диагнозу, n (%)
Таблица 1
|
Пол |
Код диагноза по МКБ-10 |
Итого |
|
|
М16 (коксартроз) |
М17 (гонартроз) |
||
|
Мужской |
182 (35,4) |
72 (11,3) |
254 (22,1) |
|
Женский |
332 (64,6) |
563 (88,7) |
895 (77,9) |
|
Итого |
514 (44,7) |
635 (55,3) |
1149 (100) |
Таблица 2
Распределение пациентов по месту проживания, n (%)
Технологическим ответом на указанные вызовы стало активное использование эндопротезирования крупных суставов: за прошедшие 30 лет в мире отмечается значительный ежегодный рост его объемов, а в отношении ТБС и КС данная операция является одной из самых востребованных [5–9]. Однако для решения обозначенных проблем пациента важна не только успешно выполненная операция, но и последующий процесс реабилитации [10]. Вместе с этим в настоящее время практически не реализуется комплексный подход к определению индивидуальной траектории реабилитации пациента, включающий использование технологий контроля заболевания, лечебную физкультуру, физиотерапию, психологическую помощь. Фактически реабилитационный процесс становится областью личной ответственности пациента и его родственников. Следовательно, исследование проблем организации реабилитации профильных пациентов является актуальной задачей и позволит внести вклад в результативность соответствующих программ здравоохранения.
Цель: изучение медико-социальных проблем организации реабилитации пациентов после эндопротезирования ТБС и КС.
Материал и методы. Проведено медико-социологическое исследование, включающее 1175 пациентов, которым в 2015–2016 гг. выполнено эндопротезирование ТБС и КС на базе НИИ травматологии, ортопедии и нейрохирургии СГМУ (указанное в табличном материале меньшее число респондентов связано с тем, что не все из них полностью ответили на вопросы интервьюера). Специально разработан- ная анкета включала в себя два блока: паспортную часть (пол, возраст, диагноз по МКБ-10, вид операции, время, прошедшее после операции); специальную часть (организация реабилитации после оказания высокотехнологичной медицинской помощи).
Статистическая обработка результатов оказания медицинской помощи проводилась с использованием пакета компьютерных программ для профессиональной обработки данных социологических исследований IBM SPSS Statistics, версия 21. Частоты встречаемости признаков анализировались с помощью t-критерия. Статистическая значимость всех представленных данных соответствовала уровню показателя достоверности p<0,05.
Результаты. В целом среди опрошенных пациентов большинство составили женщины (77,9%), при этом нозологически выборка распределена практически равномерно: 44,7% — коксартроз, 55,3% — гонартроз. Однако анализ сопряженности факторов диагноза и пола позволил констатировать крайне неравномерное распределение пациентов с кокс- и го-нартрозом. Соотношение мужчин и женщин с коксар-трозом составило приблизительно 1:2, с гонартрозом 1:8 (табл. 1).
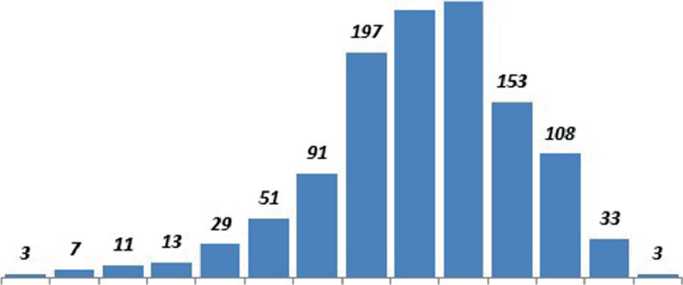
Возраст респондентов находился в интервале от 18 до 87 лет (для наглядности представления результатов вариационный ряд был разбит на группы с интервалом 5 лет), распределение неравномерное. При этом четко сформирован возрастной кластер от 53 до 72 лет, который составили 70,2% пациентов (рис. 1).
Лица, участвовашие в исследовании, постоянно проживали на территории 24 регионов, входящих в состав пяти федеральных округов России. Преобладали респонденты из регионов Южного (39,3%) и Северо-Кавказского (31,7%) федеральных округов (табл. 2).
По времени, прошедшему после эндопротезирования, абсолютное большинство составили па-
233 241
18-22 23-27 28-32 33-37 38-42 43-47 48-52 53-57 58-62 63-67 68-72 73-77 78-82 83-87
Рис. 1. Распределение пациентов по возрасту
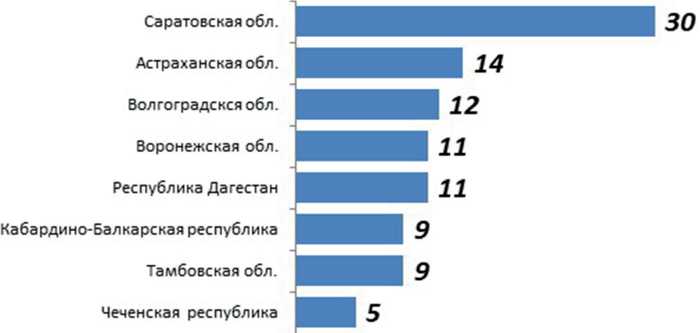
Рис. 2. Распределение пациентов по признаку самостоятельного обращения за рекомендациями по реабилитации к врачу, который проводил хирургическое вмешательство, %
циенты, которые на момент опроса прошли ранний послеоперационный период (95,1%), из них 59,9% вмешательство сделано более одного года назад. Указанный факт позволил считать мнение пациентов, имеющих имплантированные конструкции, достаточно сформированным. Распределение пациентов по виду операции было достаточно равномерным и соответствовало их распределению по времени, прошедшему после нее (табл. 3).
Большинство респондентов (69,8%) осуществляли регулярное наблюдение у специалистов по месту жительства в установленные сроки (3, 6, 12 месяцев после операции). Однако практически треть пациентов наблюдалась у травматолога-ортопеда спорадически (18,3%) либо не посещала его совсем (11,1 %).
При исследовании механизмов взаимодействия пациента с системой здравоохранения получены следующие результаты. Зафиксирован низкий уровень участия в сопровождении пациента со стороны направившей медицинской организации или регионального органа управления здравоохранением: только 9,4% опрошенных указали на такую практику. Большинство респондентов (72,1%) самостоятельно посещали врача травматолога-ортопеда по месту жительства. Обращала на себя внимание малочисленная группа пациентов, которые самостоятельно обращались к врачу, у которого проходили хирургическое лечение (9,4%). Анализ в региональном аспекте показывает, что вариант взаимодействия «пациент — система здравоохранения» выбирали лица, проживающие в Саратовской либо смежных с ней областях: Астраханской, Волгоградской, Воронежской, Тамбовской, регионах Северо-Кавказского федерального округа (Республика Дагестан, Кабардино-Балкарская Республика, Чеченская Республика) (рис. 2). Это можно объяснить тем, что данные регионы с 1970-х гг. входили в территориальную зону, курируемую НИИ травматологии, ортопедии и нейрохирургии СГМУ, за этот период с ними выстроена относительно стабильная коммуникация, и в на- стоящее время существует достаточно эффективное взаимодействие с органами управления здравоохранения указанных территорий по вопросам организации потоков пациентов, нуждающихся в профильной высокотехнологичной медицинской помощи.
Отдельное внимание уделено оценке пациентами удовлетворенности организацией реабилитации в послеоперационном периоде по месту их проживания. Большую часть респондентов устраивала организация реабилитационного процесса: ответ «Да, все полностью устраивает» выбрали 73,0% респондентов; «В целом оценка организации послеоперационной реабилитации положительная, однако есть моменты, которые следовало бы улучшить» 8,1%. Каждый пятый респондент (19,1%) категорически констатировал, что его не устраивала организация послеоперационной реабилитации. Следует отметить, что опрос предполагал уточнение причин неудовлетворенности. В их структуре выделены следующие оценки: «Низкое качество предоставления медицинской помощи (нет пользы от посещения специалиста)» выбрали 21,7%; «Отсутствие специалиста в пределах территориальной доступности» 21,1%; «Нет времени на посещение специалиста» 7,2%. Выбор ответа «Иное» (28,7%) свидетельствовал о том, что у респондентов на личностном уровне еще не сформировался должный уровень готовности к участию в реабилитационном процессе.
Обсуждение. Анализ полученных данных позволяет обозначить некоторые медико-социальные особенности и проблемы организации реабилитации пациентов после эндопротезирования крупных суставов:
-
1. Распределение пациентов в изучаемой когорте обладает гендерными различиями: соотношение мужчин и женщин с коксартрозом составляет приблизительно 1:2, с гонартрозом 1:8. В контексте возраста можно говорить о сформированном кластере (53– 72 года), который представляют 70,2% пациентов.
-
2. Выявлена невысокая заинтересованность региональных органов управления здравоохранением в организации процесса реабилитации одной из уязвимых в медико-социальном плане категории пациентов (предпенсионного и пенсионного возраста) в сочетании с их достаточной комплаентностью. Большинство (69,8%) пациентов достаточно регулярно посещают профильного специалиста для наблюдения в отделенном периоде после операции, при этом только 9,4% опрошенных подтверждают практику активного мониторинга реабилитации со стороны направившей медицинской организации или регионального органа управления здравоохранением.
-
3. Определена асимметрия между достаточно высоким уровнем декларированной удовлетворенности пациентов (более 80%) организацией реабилитации по месту жительства и невысокой активностью администраторов здравоохранения (9,4%) в этом вопросе, что свидетельствует о существенном информационном разрыве между ключевыми субъектами и процессами реабилитации.
Таблица 3
Распределение пациентов по виду операции и времени, прошедшему после нее, n (%)
|
Время, прошедшее после операции, мес. |
Вид операции |
Итого |
|
|
ТЭП ТБС |
ТЭП КС |
||
|
Менее 3 |
22 (4,2) |
36 (5,6) |
58 (4,9) |
|
3–6 |
42 (8,0) |
58 (8,9) |
100 (8,6) |
|
6–12 |
131 (25,1) |
179 (27,7) |
310 (26,6) |
|
Более 12 |
327 (62,7) |
374 (57,8) |
701 (59,9) |
|
Итого |
522 (44,7) |
647 (55,3) |
1169 (100) |
Заключение. Проведенное медико-социологическое исследование позволило обозначить определенные половозрастные детерминанты и имеющиеся проблемные зоны взаимодействия пациента и системы здравоохранения при организации реабилитационного сопровождения после обширных ортопедических операций: эндопротезирования тазобедренного и коленного суставов.
Список литературы Медико-социологическая диагностика организации реабилитации пациентов после эндопротезирования тазобедренного и коленного суставов
- Woolf AD, Pfleger B. Burden of major musculoskeletal conditions. Bulletin of the World Health Organization 2003; 81 (9): 646-56
- Loeser RF. Age-related changes in the musculoskeletal system and the development of osteoarthritis. Clin Geriatr Med 2010; 26(3): 371-86
- Storheim K, Zwart JA. Musculoskeletal disorders and the Global Burden of Disease study. Ann Rheum Dis 2014 Jun; 73 (6): 949-50 DOI: 10.1136/annrheumdis-2014-205327
- Litwic A, Edwards Mark H, Dennison Elaine M. Cooper Cyrus: Epidemiology and burden of osteoarthritis. Br Med Bull 2013; 105 (1): 185-199. https://doi.org/10.1093/bmb/lds038
- Schafer T, Pritzkuleit R, Jeszenszky C, et al. Trends and geographical variation of primary hip and knee joint replacement in Germany. Osteoarthritis Cartilage 2013 Feb; 21 (2): 279-88. Epub 2012 Dec 5 DOI: 10.1016/j.joca.2012.11.006
- Chechik O, Khashan M, Lador R, et al. Surgical approach and prosthesis fixation in hip arthroplasty world wide. Arch Or-thop Trauma Surg 2013 Nov; 133 (11): 1595-600. doi: 10.1007/S00402-013-1828-0. Epub 2013 Aug 4
- Anastase DM, Cionac Florescu S, Munteanu AM, et al. Analgesic techniques in hip and knee arthroplasty: from the daily practice to evidence-based medicine. Anesthesiol Res Pract 2014; 2014: 569319. Epub 2014 Nov 17 DOI: 10.1155/2014/569319
- Загородний H.B. Эндопротезирование крупных суставов в Российской Федерации. В сб.: Материалы научно-практической конференции «Вреденовские чтения». Санкт-Петербург, 2013. URL: http://vredenreadings.org/arc/28/Zagorodny.pdf
- Тихилов P.M., Корнилов H.H., Куляба ТА. и др. Сравнительный анализ регистров эндопротезирования коленного сустава (обзор литературы). Травматология и ортопедия России 2014; 2 (72): 112-121
- Горянная H.A., Ишекова Н.И., Попов В. В., Бондаренко Е. Г. Изменение качества жизни пациентов после эндопротезирования тазобедренного сустава на первом этапе реабилитации. Экология человека 2017; (1): 41-44.


