Металлопротеиназы как регуляторы неоангиогенеза в злокачественных новообразованиях
Автор: Спирина Л.В., Кондакова И.В., Клишо Е.В., Какурина Г.В., Шишкин Д.А.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Обзоры
Статья в выпуске: 1 (21), 2007 года.
Бесплатный доступ
Неоангиогенез имеет существенное значение в прогрессировании неогшастических заболеваний. Роль металлопротеиназ в качестве регуляторов роста опухолей связана с балансом ангиогенных и ангио статических факторов. Нарушение баланса между ангиогенными агентами и ингибиторами ангиогенеза, скорее всего, служит основным механизмом роста опухолей и их метастазирования. Выявлено участие ММП в процессах образования эндогенных ингибиторов ангиогенеза, которые способны останавливать рост новых сосудов и рост опухоли. Накопленные данные позволяют разрабатывать фармакологические препараты ингибиторов ангиогенеза и способствуют их широкому применению в онкологической практике.
Злокачественные опухоли, неоангиогенез, метастазирование, металлопротеиназы
Короткий адрес: https://sciup.org/14054549
IDR: 14054549 | УДК: 616-006.04:
Metaloproteinases as neoangiogenesis regulators in cancer
Neoangiogenesis is very important in cancer progression. The role of metaloproteinases as tumor growth regulators is related with balance of angiogenic and angiostatic factors. The damage to balance between angiogenic agents and angiogenesis inhibitors is most likely to be the main mechanism of tumor growth and metastasis. Metaloproteinases have been found to participate in the development of endogenous inhibitors of angiogenesis, which able to stop the growth of new vessels and tumor. The data obtained permit one to develop pharmaceutical drugs of angiogenesis inhibitors and to use them in clinical practice.
Текст научной статьи Металлопротеиназы как регуляторы неоангиогенеза в злокачественных новообразованиях
Основными проявлениями злокачественного роста являются неограниченный инвазивный рост и метастазирование. Неоангиогенез – формирование новых сосудов, является важнейшим патогенетическим звеном, поддерживающим эти свойства опухолей [19]. Национальный институт рака (США) обозначил исследование ангиогенеза при раке одним из приоритетных медико-биологических направлений. Опухоли, достигая размера 2–3 мм, далее не могут расти без кровоснабжения растущей ткани. По вновь образованным сосудам доставляется кислород, питательные вещества и удаляются продукты обмена. Рост опухолей строго зависит от неоангиогенеза, а блокирование образования новых сосудов может его подавлять [10]. Кроме того, вновь образовавшиеся сосуды важны для процесса метастазирования. Доказано, что опухоли, для которых характерна одновременная продукция различных ангиогенных факторов, чаще метастазируют [1, 14]. Таким образом, неоангиогенез является одним из определяющих факторов опухолевой прогрессии и играет ключевую роль в поддержании роста злокачественных новообразований и их метастатического потенциала.

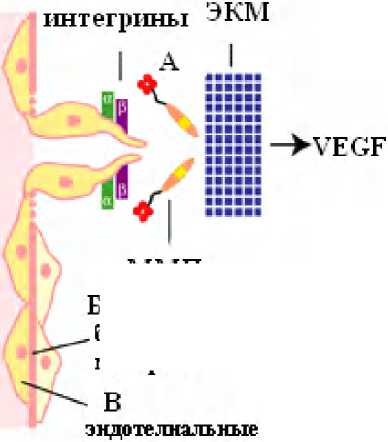
ммп
базальная мембрана
Рис. 1. Инициация ангиогенеза матриксными металлопротеиназами (ММП). Примечание: А – ММП расщепляют компоненты периваскулярного экстраклеточного матрикса (ЭКМ) и освобождают ангиогенные факторы роста (VEGF, FGF, G-CSF, HGF, IL-8, TGF, TNF и др.); Б – ММП расщепляют базальную мембрану, способствуя перемещению и пролиферации эндотелиальных клеток в направлении ангиогенного стимула; В – ММП участвуют в перемещении эндотелиальных клеток, регулируя их адгезивные свойства
клетки
Стимуляторы ангиогенеза включают такие факторы роста, как сосудистый эндотелиальный фактор роста (VEGF), фактор роста фибробластов (FGF), трансформирующий фактор роста (TGF) и другие [3]. Значение индуцированной VEGF васкуляризации при метастазировании опухолей подтверждено экспериментами, в которых выявлено, что снижение экспрессии VEGF приводило к значительному ингибированию развития сосудов в опухолях, замедлению роста опухолей и метастазов [18].
Процесс образования новых сосудов требует предварительного протеолиза экстраклеточного матрикса, пролиферации и миграции эндотелиальных клеток, а также синтеза новых компонентов матрикса. Матриксные металлопротеиназы (ММП) – представители семейства цинковых протеаз, участвующие в протеолитической деградации различных компонентов внеклеточного матрикса, осуществляют регулирующую и модулирующую функцию в неоангиогенезе за счет их комплексного участия в инвазивном росте и метастазировании опухоли. Ключевым моментом регуляции неоангиогенеза является баланс ангиогенных и ангиостатических факторов, который определяет тенденцию в развитии неопластических заболеваний. Однако в настоящее время большое вни- мание уделяется эндогенным ингибиторам ангиогенеза в качестве потенциальных мишеней противораковой терапии.
Значение металлопротеиназ в неоангиогенезе
Понимание процесса ангиогенеза и участие в этом специфических ММП являются основной целью многих исследований [22]. Известно, что высокий уровень экспрессии ММП представлен в новообразованиях различных локализаций, что связано со способностью опухоли к инвазивному росту, метастазированию и рецидивированию [24]. Значение металлопротеиназ в развитии сосудистой сети в опухолях неоднозначно. До настоящего времени роль ММП сводилась только к разрушению экстраклеточ-ного матрикса, что необходимо для роста новых сосудов. Однако уже доказано, что в процессе внеклеточного протеолизиса происходит высвобождение ангиогенных ростовых факторов, формируются проан-гиогенные центры связывания интегрина и активные факторы клеточной миграции (рис. 1). Показано, что ММП-2 и ММП-9 играют критическую роль в процессе неоангиогенеза и инициируют образование сосудов в начальной стадии васкуляризации опухоли [19]. В экспериментальных исследованиях показана связь ММП-3 с ростом опухоли и образованием новых сосудов [13]. ММП также вовлечены в другой механизм неоангиогенеза, сосудистую мимикрию, в ходе которой опухолевые клетки способны вести себя как эндотелиальные и формируют сообщающиеся каналы между островками неопластических клеток. Выявлено, что высокая экспрессия ММП-2 и МТ1-ММП связана с этой способностью неопластических клеток [11].
В то же время доказано участие ММП в образовании ангиостатических факторов. Исследования, проведенные на различных экспериментальных моделях, показали, что ингибирование ММП-9 может приводить как к ингибированию роста сосудистой сети опухолей, так и к уменьшению уровня ангиостатина и стимуляции опухолевого роста и васкуляризации [3]. Вероятно, ММП-2 и ММП-9 являются белками, контролирующими процесс ангиогенеза в злокачественных опухолях.
Роль ММП в ингибировании ангиогенеза
В настоящее время пристальное внимание уделяется изучению ингибиторов ангиогенеза, которые могут подавлять неоваскуляризацию первичного узла и препятствовать процессу метастазирования, что дает основание использовать их для антиметастати-ческой терапии злокачественных новообразований [6]. В экспериментах на животных с опухолью меланома B16-F10 было выявлено, что снижение васкуляризации опухолей, оцениваемое по экспрессии VEGF и уменьшению плотности микрососудов, в большинстве случаев сокращает частоту образования метастазов в легких [16]. У больных раком молочной железы считается перспективным использование антител к VEGF в схемах адьювантной терапии для предупреждения развития метастазов в послеоперационном периоде [21].
Охарактеризован ряд эндогенных антиангиоген-ных факторов, которые являются фрагментами внеклеточного матрикса и протеинов базальных мембран или ферментов, участвующих в их протеолизе [15]. Наиболее распространенными являются ангиостатин, эндостатин, аррестен и тумстатин. Наибольший интерес представляет ангиостатин, 38-kDa внутренний фрагмент профибринолизина, который может снижать экспрессию VEGF в опухоли и ингибировать FGF [8]. Кроме того, показано, что ангиостатин мо- жет индуцировать апоптоз или остановку митотического цикла эндотелиальных клеток [9] и ингибировать их миграцию [23]. Представлено большое количество работ, посвященных изучению механизма действия ангиостатина [10, 26]. Выявлено, что в протеолитической генерации ангиостатина из профибринолизина могут участвовать матриксные металлопротеиназы. Внеклеточный протеолизис профибринолизина может осуществляться матриксными металлопротеиназами MMП-2, MMП-7, MMП-9 и MMП-12 [7, 19]. Выяснение роли различных ММП в механизме образования ангиостатина и, в целом, неоангиогенеза будет служить основой для определения факторов, которые будут использоваться как перспективные избирательные мишени для ингибирования васкуляризации опухолевых тканей, что позволит найти новые подходы к антиметастатической противоопухолевой терапии.
Баланс ангиогенных и ангиостатических факторов
Большинство опухолей могут существовать в течение ряда лет без ангиогенеза, но они неспособны к росту более 2–3 мм. Переключение на ангиогенный фенотип приводит к прогрессивному росту. Считается, что бессосудистые, микроскопические опухоли пролиферируют и растут так же быстро, как и сосудистые опухоли. Однако в бессосудистой стадии коэффициент пролиферации сбалансирован апоптозом опухолевых клеток, появление сосудов приводит к уменьшению апоптотического коэффициента и изменению баланса в пользу клеточной пролиферации [2].
Ангиогенные факторы роста, такие как FGF, фактор некроза опухоли, VEGF, ангиогенин и другие, выделяемые опухолями, эндотелиальными клетками и стромальными клетками, действуют как аутокринные или паракринные факторы и ускоряют процесс ангиогенеза. В то же время опухолевая ткань продуцирует несколько антиангиогенных факторов: ангиостатин, тромбоспондин, тканевые ингибиторы металлопротеиназ (TIMP), которые препятствуют переключению опухоли на ангиогенный фенотип и задерживают рост опухолей. [16]. Для инициации ангиогенеза в опухоли должно увеличиться производство проангиоген-ных факторов или должен уменьшиться уровень ингибиторов [17].
Опухолевый ангиогенез начинается с растворе-
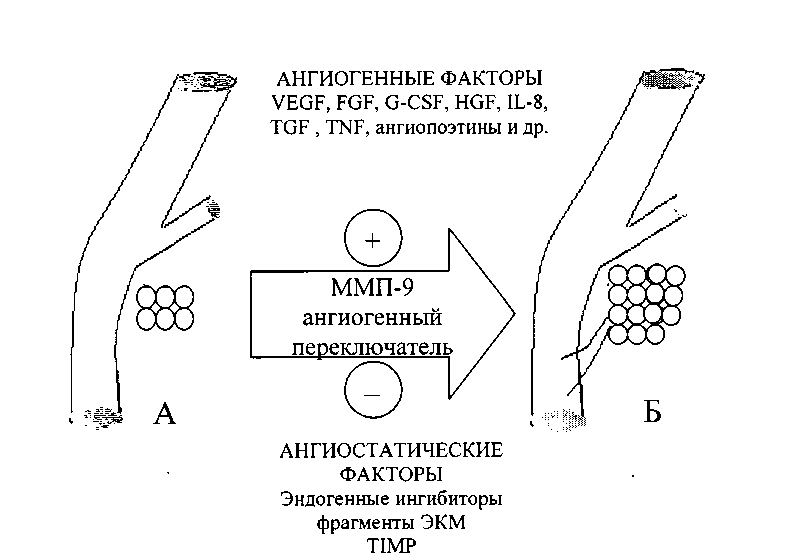
Рис. 2. Регуляция баланса ангиогенных и ангиостатических факторов в опухоли металлопротеиназами. Примечание: А – первичный опухолевый узел; Б – ангиогенез в первичной опухоли и интравазация опухолевых клеток в сосудистую систему; VEGF – сосудистый эндотелиальный фактор роста; FGF – фактор роста фибробластов; G-CSF – колониестимулирующий фактор гранулоцитов, HGF – фактор роста гепатоцитов; IL-8 – интерлейкин 8; TGF – трансформирующий ростовой фактор; TNF – фактор некроза опухолей; TIMP – тканевые ингибиторы матриксных металлопротеиназ; ММП-9 – матриксная металлопротеиназа 9
ния базальной мембраны, окружающей существующий ранее кровеносный сосуд, матриксными металлопротеиназами, произведенными опухолевыми и стромальными клетками. Эндотелиальные клетки мигрируют к опухоли через разрушенный межклеточный матрикс. Растворение внеклеточного матрк-са облегчает выпуск изолированных ангиогенных факторов. Поэтому увеличение активности ММП коррелирует с увеличением метастатического и ангиогенного потенциала опухоли.
В целом, развитие сосудистой сети в опухолях регулируется балансом ангиогенных и ангиостатических факторов. Например, преобладание экспрессии VEGF и FGF при немелкоклеточном раке легких над антиангиогенными связано с увеличением плотности микрососудов в опухоли и является признаком агрессивности заболевания [5], а высокий уровень экспрессии VEGF и ангиопоэтина-2 по сравнению с тромбоспондином, ингибитором ангиогенеза коррелирует с вероятностью рецидивирования гепатоцеллюлярного рака печени [25]. В то время как преобладание экспрессии ангиостатических факторов, например TIMP-1, по сравнению с ангиогенными в экспериментальной модели на трансгенных мышах значительно ингибировало опухолевый рост подавлением ангиогенеза [12].
Тенденция в сторону преобладания про- или ан-тиангиогенных факторов определяет развитие неопластических заболеваний. По-видимому, ММП и их ингибиторы являются ключевыми ферментами-регуляторами баланса ангиогенных и ангиостатических факторов (рис.2). Большое значение данный факт имеет в развитии феномена вторичной противоопухолевой устойчивости (concomitant antitumoral resistance – CAR), который заключается в сдерживании роста метастазов первичной опухолью. Выявле- но, что в феномене CAR самым важным является наличие тенденции преобладания ангиостатических факторов [19]. Основную роль в этом процессе играет эндогенный ингибитор – ангиостатин [4].
Таким образом, неоангиогенез имеет существенное значение в прогрессировании неопластических заболеваний. Роль металлопротеиназ в качестве регуляторов роста опухолей связана с балансом ангиогенных и ангиостатических факторов. Нарушение баланса между ангиогенными агентами и ингибиторами ангиогенеза, скорее всего, служит основным механизмом поддержания роста солидных опухолей и их метастазирования. Выявлено участие ММП в процессах образования эндогенных ингибиторов ангиогенеза, которые способны останавливать рост новых сосудов и препятствовать метастазированию опухоли. Накопленные данные позволяют разрабатывать фармакологические препараты ингибиторов ангиогенеза и способствуют их широкому применению в онкологической практике.


