Метастазы в лимфатические узлы при однофокальном и мультифокальном папиллярном раке щитовидной железы на фоне аутоиммунного тиреоидита
Автор: Рябченко Е.В.
Журнал: Злокачественные опухоли @malignanttumors
Рубрика: Собственные исследования. Вопросы онкохирургии
Статья в выпуске: 4 т.13, 2023 года.
Бесплатный доступ
Целью данного исследования было изучение факторов риска метастазирования в центральные и латеральные лимфатические узлы шеи при папиллярной карциноме щитовидной железы (ПКЩЖ) и мультифокальной папиллярной карциноме щитовидной железы (МПКЩЖ), особенно на фоне тиреоидита Хашимото (ТХ). Был проведен ретроспективный анализ 763 пациентов после тиреоидэктомии с двусторонней центральной лимфаденэктомией (ЦЛЭ) в межтерриториальном центре эндокринной хирургии г. Краснодара в период с октября 2011 по октябрь 2021 года. У всех пациентов были официальные гистологические подтверждения ТХ. Для выявления факторов риска метастазирования (Mts) в лимфатические узлы шеи был проведен многофакторный логистический регрессионный анализ. В нашем исследовании 277 пациентов с ПКЩЖ на фоне ТХ показало сравнительно низкие показатели Mts в центральные лимфатические узлы (ЦЛУ) по сравнению с пациентами с ПКЩЖ без ТХ (37,2% против 54,7%, Р < 0,001). Не было статистически значимых различий Mts в латеральные лимфатические узлы (ЛЛУ) (Р = 0,656). Mts в лимфатические узлы (ЛУ) шеи были гистологически подтверждены у 127 (45,8%) пациентов с ПКЩЖ на фоне ТХ, включая 103 с Mts в ЦЛУ и 24 ЛЛУ. Не было выявлено существенных различий между Mts в латеральные ЛУ на фоне ТХ и классическими случаями МПКЩЖ; на фоне ТХ наблюдалось значительное снижение риска Mts в ЦЛУ по сравнению со случаями с МПКЩЖ (35,7% против 72,4% соответственно, Р < 0,001). Уровень антител к тиреоидной пероксидазе (АТ-ТПО) - 140 МЕ/мл был установлен как наиболее чувствительный и специфичный уровень для прогнозирования МПКЩЖ на основе проведенного исследования. Антитела к АТ-ТПО, возраст, размер опухоли и мультифокальная форма опухоли продемонстрировали способность прогнозировать Mts в ЦЛУ у пациентов с ПКЩЖ на фоне ТХ с вероятностью 81,1% на основе многомерной модели. ТХ был связан с повышенной распространенностью мультифокальной опухоли с инвазией в капсулу железы. Напротив, на фоне ТХ снижение риска и метастазирования в ЦЛУ у пациентов с ПКЩЖ и МПКЩЖ указывало на потенциальный защитный эффект. Мы обнаружили, что прогностическая модель применима для прогнозирования мультифокальности опухоли и метастазирования в ЦЛУ у пациентов с ПКЩЖ на фоне ТХ.
Тиреодит Хашимото, мультифокальный папиллярный рак, папиллярная карцинома, центральная лимфаденэктомия, метастаз
Короткий адрес: https://sciup.org/140304589
IDR: 140304589 | DOI: 10.18027/2224-5057-2023-13-4-18-27
Metastases to lymph nodes from monofocal and multifocal papillary thyroid malignant tumors in patients with autoimmune thyroiditis
The aim of this work was to study the risk factors for metastasis to the central and lateral neck lymph nodes in papillary thyroid carcinoma (PTC) and multifocal papillary thyroid carcinoma (MPTC), especially in patients with Hashimoto’s thyroiditis (TH). Methods: A retrospective analysis of 763 patients after thyroidectomy with bilateral central lymphadenectomy (CLE) was performed at the interterritorial Center for Endocrine Surgery in Krasnodar during the period from October 2011 to October 2021. All patients had official histological diagnoses of TH. To identify risk factors for metastasis (Mts) to the lymph nodes of the neck, a multifactorial logistic regression analysis was performed. Results: In our study, 277 patients with SCLC and TC showed relatively low rates of Mts to the central lymph nodes (CLU) compared with patients with SCLC without TC (37.2 % vs. 54.7 %, P 140 IU / ml was established as the most sensitive and specific level for predicting MPCT based on the study. Antibodies to AT-TPO, age, tumor size, and multifocal tumor shape demonstrated the ability to predict Mts in the central nervous system in patients with PCT on the background of TC with a probability of 81.1 % based on a multidimensional model. TH was associated with an increased prevalence of multifocal tumor with invasion of the gland capsule. Conclusions: TH detection demonstrated the reduced risk of metastases to the CLN in patients with PCT and MPCT and indicated a potential protective effect. We found that the prognostic model is applicable for predicting a multifocal tumor and metastasis to the central nervous system in patients with PCT and TH.
Текст научной статьи Метастазы в лимфатические узлы при однофокальном и мультифокальном папиллярном раке щитовидной железы на фоне аутоиммунного тиреоидита
Заболеваемость раком щитовидной железы (РЩЖ) быстро возросла в последние годы, и это заболевание поражает примерно от 5 до 15 на 100000 человек. Примерно от 70% до 80% случаев РЩЖ являются ПКЩЖ [1,2], которые имеют относительно доброкачественное клиническое течение. Тиреоидит Хашимото (ТХ) — наиболее распространенная форма аутоиммунного заболевания щитовидной железы, и заболеваемость составляет примерно 2% от общей численности населения [3]. Взаимосвязь между ПКЩЖ и ТХ противоречива. В некоторых исследованиях сообщалось, что ТХ является фактором риска развития
ПКЩЖ, тогда как в других исследованиях данной зависимости не наблюдалось [4]. В различных исследованиях частота ПКЩЖ и ТХ колеблется от 9% до 58% [5]. В последнее время исследования изучали влияние ТХ на прогнозы пациентов с ПКЩЖ. Некоторые исследователи сообщали, что у пациентов с ПКЩЖ с лимфоцитарным тиреоидитом, как правило, наблюдается более низкая частота Mts в ЛУ, менее запущенное заболевание и лучшие прогнозы. Напротив, другие исследования продемонстрировали, что ПКЩЖ на фоне ТХ с большей вероятностью будет двусторонней и мультифокальной [6,7]. Мета-анализ показал, что ТХ присутствует у 26% пациентов с мультифокальным опухолевым поражением по сравнению с 21% больных с однофокальным опухолевым поражением [6]. Интересно, что некоторые исследования продемонстрировали, что мультифокальные опухоли связаны с повышенной частотой Mts в ЦЛУ [8]; однако другие авторы не выявили различий между однофокальным и мультифокальным опухолевым поражением при ПКЩЖ [9]. В целом, связь метастазирования в ЛУ при МПКЩЖ на фоне ТХ до конца не изучена, хотя клинико-патологические факторы ПКЩЖ с ТХ исследовались, но прогностическое значение ТХ при МПКЩЖ остается неясным. Неизвестно, является ли сосуществование с ТХ у пациентов с ПКЩЖ и МПКЩЖхорошим прогнозом или это просто совпадение обоих заболеваний. Поэтому разумно оценить влияние ТХ на метастазы в ЛУу пациентов с ПКЩЖ и MПКЩЖ. Примечательно, что в большинстве предыдущих исследований оценивалась ПКЩЖ на фоне TХ. Мы предполагаем, что наличие ТХ является лучшим прогнозом и может быть связано с меньшим риском метастазирования в центральную группу лимфатических узлов шеи.
Целью данного исследования была оценка клиникопатологических особенностей ПКЩЖ на фоне ТХ и без него с определением факторов риска при метастазировании в ЦЛУ при ПКЩЖ.
МАТЕРИАЛЫ И МЕТОДЫ
Был проведен ретроспективный обзор базы данных Межтерриториального центра эндокринной хирургии г. Краснодара с анализом данных за 10-летний период с октября 2011 по октябрь 2021 года. Всем 763 пациентам с ПКЩЖ была выполнена тиреоидэктомия с двусторонней
Таблица 1. Пациенты для ретроспективного исследования.
Клиническая оценка всех пациентов включала анализы гормонов ЩЖ, проверку уровня сывороточного тиреоглобулина и антител к тиреоидной пероксидазе (АТ-ТПО), ультразвуковое исследование щитовидной железы (УЗИ)
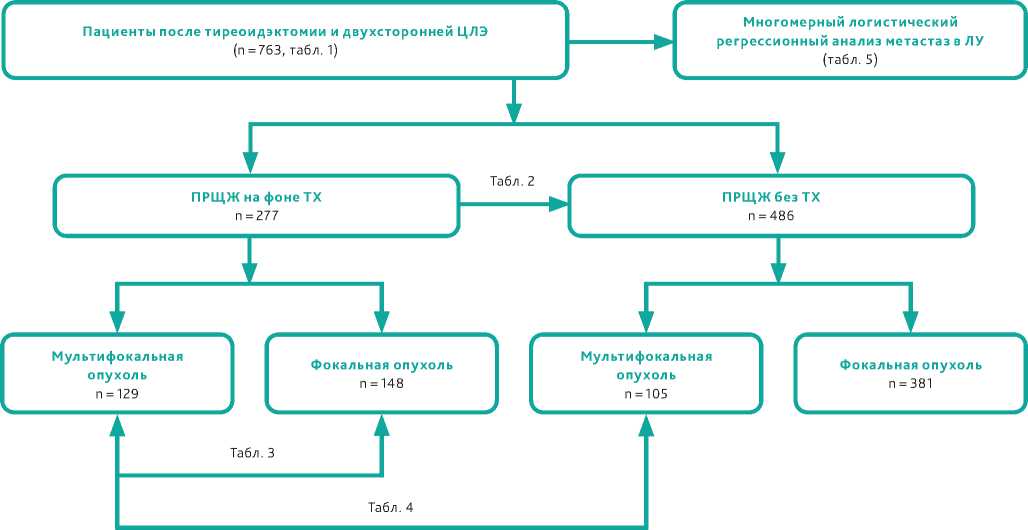
Рисунок 1. Блок-схема проекта исследования.
и компьютерную томографию (КТ) шеи, которые были выполнены до операции. Тонкоигольная аспирационная биопсия (ТАБ) под УЗИ-контролем была выполнена 547 пациентам. Тиреоидэктомии выполнялись пациентам с высоким риском подозрения на злокачественность на основании результатов ТАБ ЩЖ и УЗИ. Тиреоидэктомий с двусторонней ЦЛЭ были выбраны на основе следующих факторов: наличие подозрения на рак щитовидной железы размером более 1 см с контрлатеральными узлами щитовидной железы или без них, подозрение на рак при наличии узлов ЩЖ размером менее 1 см с узлами в контрлатеральной доле размером более 0,5 см и мультифокальным опухолевыми ПРЩЖ или двусторонним ПРЩЖ. Пациенты с болезнью Грейвса были исключены. Боковые лимфодис-секции были выполнены у 66 пациентов после УЗИ, КТ шеи и ТАБ латеральных лимфатических узлов из-за потенциального метастазирования. Количественная оценка характеристик были использованы для изучения возможностей прогнозирования МПКЩЖ и Mts в ЦЛУ с использованием многомерной модели. Для выявления независимых прогностических предикторов ЦЛУ была проведена бинарная логистическая регрессия. Наконец, мы определили четыре переменные, то есть АТ-ТПО, возраст, размер опухоли на момент постановки диагноза и мультифокальность опухоли. Затем был проведен логистический регрессионный анализ многомерной модели с использованием 4-х переменных для вычисления вероятности прогнозирования. Количественная оценка характеристик была определена на основе данных из классификационной таблицы с использованием вероятности прогнозирования в диапазоне от 0 до 1. Прогностическая ценность созданной модели оценивалась путем вычисления площади кривой (ВПК).
СТАТИСТИЧЕСКИЙ АНАЛИЗ
Количественные данные отображались в виде среднего значения ± SD. Статистический анализ проводился с использованием критерия χ 2 , точного критерия Фишера и t -критерия, в зависимости от обстоятельств. Различия со значениями P < 0,05 были определены как статистически значимые. Статистический анализ проводили с помощью программы SPSS 22.0 (SPSS, Чикаго, Иллинойс) для Windows. Размер выборки статистически определяли с использованием PASS 11.0 (NCSS, LLC).
СРАВНЕНИЕ КЛИНИКО-ПАТОЛОГИЧЕСКИХ ОСОБЕННОСТЕЙ ПАЦИЕНТОВ
С ПАПИЛЛЯРНЫМ РАКОМ ЩИТОВИДНОЙ ЖЕЛЕЗЫ НА ФОНЕ ТИРЕОДИТА ХАШИМОТО И БЕЗ НЕГО
В этом исследовании среди 763 пациентов TХ диагностирован у 277 пациентов (36,3%) и отсутствовал у 486 (63,7%). Mts в ЦЛУ были гистологически подтвер- ждены у 389 пациентов (48,4%), а Mts в ЛЛУ были у 53 пациентов (6,9%; табл. 1). Соотношение мужчин и женщин среди пациентов с ТХ и без него составило 1:4,04 и 1:2,74 соответственно (P = 0,033). По сравнению с пациентами с ПКЩЖ без ТХ, пациенты с ПКЩЖ на фоне ТХ имели тенденцию к мультифокальному росту опухоли (46,6% против 21,6%, P < 0,001) и инвазией в капсулуузла (43,3% против 29,2%, P < 0,001). Однако не было статистически значимых различий в возрасте (< 45 против ≥ 45 лет, Р = 0,333), размере опухоли (≤ 1 против > 1 см, Р = 0,238) или уровнях ТТГ в сыворотке (Р = 0,068). Кроме того, было оценено количество метастазов в ЦЛУ и ЛЛУ. Примерно у 37,2% (103/277) пациентов с ПКЩЖ с ТХ были найдены Mts в ЦЛУ, а у 54,7% (266/486) пациентов с ПКЩЖ без ТХ — Mts в ЛЛУ (P < 0,001). Не отмечены статистически значимые различия между Mts в ЛУ шеи (P = 0,656), количеством Mts в ЛЛУ (P = 0,455) или удаленными лимфатическими узлами (P = 0,059; табл. 2).
По сравнению с MПКЩЖ с ТХ (129 пациентов), однофокальный ПРЩЖ с TХ (148 пациентов) был достоверно связан с количеством метастатических центральных лимфатических узлов ( P = 0,003). Однако не было никакой разницы в центральной и латеральной группе лимфатических узлов ( P = 0,624 и P = 0,151 соответственно; табл. 3). Мультифокальные папиллярные карциномы ЩЖ без АХ наблюдались у 105 пациентов. Напротив, метаста-
Таблица 2. Результаты корреляции между тиреоидитом Хашимото и клинико-патологическими переменными.
|
ТХ (n = 277) |
Без ТХ (n= 468) |
Р |
||
|
Пол м/ж |
55/222 |
130/356 |
4,565 |
0,033 |
|
Возраст |
||||
|
≥ 45 |
125 (45.1%) |
237 (48,8%) |
0,937 |
0,033 |
|
< 45 |
152 (54,9%) |
249 (51,2%) |
||
|
Опухоль (размер, кол-во, %) |
||||
|
< 1 см |
170 (61,4%) |
319 (65,6%) |
1,395 |
0,238 |
|
≥ 1 см |
107 (38,6%) |
167(34,4%) |
||
|
Мультифокальная опухоль, n (%) |
129 (46,6%) |
105 (21,6%) |
51,719 |
< 0,001 |
|
Инвазия в капсулу, n (%) |
120 (43,3%) |
142 (29,2%) |
15,57 |
< 0,001 |
|
ТТГ (ммоль/л) |
2,95 ± 8,54 |
2,20 ± 3,35 |
t = 1,423 |
0,068 |
|
Кол-во удаленных ЦЛУ |
5,81 ± 5,16 |
5,22 ± 4,94 |
t = 1,562 |
0,189 |
|
Кол-во удаленных метастатических ЦЛУ |
1,87 ± 3,14 |
1,34 ± 1,91 |
t = 2,92 |
< 0,001 |
|
Метастазы в ЦЛУ, n (%) |
103 (37,2 %) |
266 (54,7%) |
21,76 |
< 0,001 |
|
Кол-во удаленных ЛЛУ |
8,00 ± 5,77 |
4,14 ± 4,45 |
t = 2,27 |
0,059 |
|
Кол-во удаленных метастатических ЛЛУ |
19,29 ± 8,69 |
13,79 ± 7,23 |
t = 2,516 |
0,455 |
Таблица 3. Сравнение метастазов в шейные лимфатические узлы папиллярного рака щитовидной железы с тиреоидитом Хашимото при наличии мультифокальной опухоли.
|
ПРЩЖ с ТХ |
Мультифокальная опухоль (n = 129) |
Однофокальная опухоль (n = 148) |
Р |
|
|
Число удаленных ЦЛУ |
5,85 ± 5,14 |
5,78 ± 5,20 |
t = 0,109 |
0,653 |
|
Число метастати -ческих удаленных ЦЛУ |
1,53 ± 2,85 |
2,17 ± 3,35 |
t = 1,683 |
0,003 |
|
Число ЦЛУ, n (%) |
46 (35,7%) |
57 (38,5%) |
0,24 |
0,624 |
|
Число удаленных ЛЛУ |
22,1 ± 13,67 |
17,1 ± 8,1 |
t = 1,211 |
0,159 |
|
Число метастати -ческих ЛЛУ |
8,14 ± 6,47 |
5,2 ± 5,5 |
t = 1,323 |
0,371 |
|
Число ЛЛУ, n (%) |
13/14 (92,9%) |
11/15 (73,3%) |
2,06 |
0,151 |
Таблица 4. Сравнение метастазов в шейные лимфатические узлы мультифокальной папиллярной карциномы щитовидной железы в зависимости от наличия тиреоидита Хашимото.
Был проведен предоперационный многофакторный логистический регрессионный анализ, который включал пол, возраст, размер опухоли, инвазию в капсулу, наличие ТХ и наличие мультифокальной опухоли. использовался для оценки того, были ли эти факторы связаны с метастатическим поражением ЛУ при ПКЩЖ. Мы обнаружили, что возраст больше или равен 45 годам (отношение шансов (ОШ) = 2,050; 95% доверительный интервал (ДИ) 1,504– 2,793, P < 0,001), размер опухоли > 1 см (ОШ = 2,708; 95% ДИ 1,831–4,006, P < 0,001) и наличие ТХ (ОШ = 0,369; 95%
Таблица 5. Многомерный логистический регрессионный анализ переменных, связанных с метастазами в центральные и латеральные лимфатические узлы у всех пациентов.
|
Вариации |
ОШ |
95%ДИ |
Р |
|
Метастазы в ЦЛУ |
|||
|
Пол м/ж |
1,413 |
0,987–2,022 |
0,059 |
|
Возраст (≥ 45/< 45) |
2,050 |
1,504–2,793 |
< 0,001 |
|
Размер опухоли (> 1 см/≤ 1 см) |
2,708 |
1,831–4,006 |
< 0,001 |
|
И нвазия в капсулу (да/нет) |
1,360 |
0,913–2,027 |
0,130 |
|
ТХ (да/нет) |
0,369 |
0,261–0,521 |
< 0,001 |
|
Мультифокальная опухоль (да/нет) |
1,020 |
0,978–1,065 |
0,340 |
|
Метастазы в ЛЛУ |
|||
|
Пол м/ж |
4,144 |
0,439– 39,089 |
0,214 |
|
Возраст (≥ 45/< 45) |
3,209 |
0,819–12,576 |
0,094 |
|
Размер опухоли (> 1 см/≤ 1 см) |
0,104 |
0,010–1,059 |
0,056 |
|
И нвазия в капсулу (да/нет) |
7,539 |
0,913–62,269 |
0,061 |
|
ТХ (да/нет) |
0,679 |
0,148–3,124 |
0,619 |
|
Мультифокальная опухоль (да/нет) |
2,432 |
0,469–12,608 |
0,290 |
Таблица 6. Многофакторный логистический регрессионный анализ метастазирования в центральные лимфатические узлы у пациентов с мультифокальной папиллярной карциномой щитовидной железы.
|
Вариации |
ОШ |
ДИ |
Р |
|
Пол м/ж |
1,495 |
0,726–3,081 |
0,275 |
|
Возраст (≥ 45/< 45) |
1,608 |
0,908–2,849 |
0,103 |
|
Размер опухоли (> 1 см/≤ 1 см) |
1,797 |
0,919–3,511 |
0,087 |
|
И нвазия в капсулу (да/нет) |
1,526 |
0,779–2,991 |
0,218 |
|
ТХ (да/нет) |
0,227 |
0,216–0,406 |
< 0,001 |
Таблица 7. Многомерный анализ переменных для прогнозирования метастазов в центральные лимфатические узлы у пациентов с папиллярной карциномой щитовидной железы с тиреоидитом Хашимото.
|
Вариации |
ОШ |
95%ДИ |
Р |
|
АТ-ПО |
0,998 |
0,997–0,999 |
<0,001 |
|
Возраст |
0,971 |
0,946–0,996 |
0,023 |
|
Размер опухоли |
3,238 |
1,989–5,272 |
<0,001 |
|
Мультифокальная опухоль (да/нет) |
4,286 |
1,992–9,222 |
<0,001 |
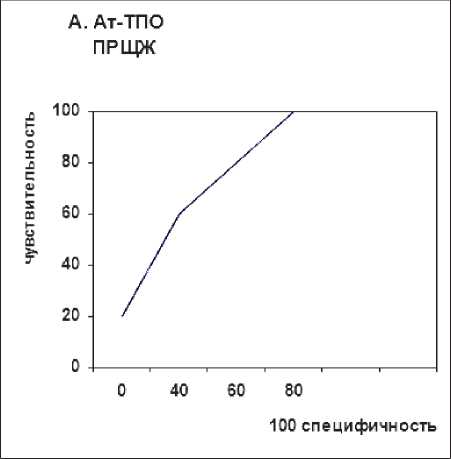
ВПК = 0,545
SE = 0,0227 z-stat = 1,959
Чуствительность = 23,93
Специфичность = 88,09
Связан. критерии ≤ 14,6 Р = 0,0501
95%ДИ: 0,508–0,580
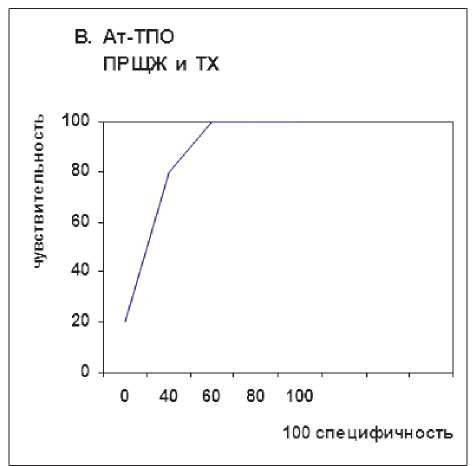
ВПК = 0,843
SE = 0,0246
z-stat = 13,945
Чуствительность = 67,44
Специфичность = 93,24
Связан. критерии ≤ 140
Р < 0,0001
95%ДИ: 0,795–0,884
Рисунок 2. Анализ характеристик антител к АТ-ТПО щитовидной железы для прогнозирования мультифокальной папиллярной карциномы щитовидной железы (А, В).
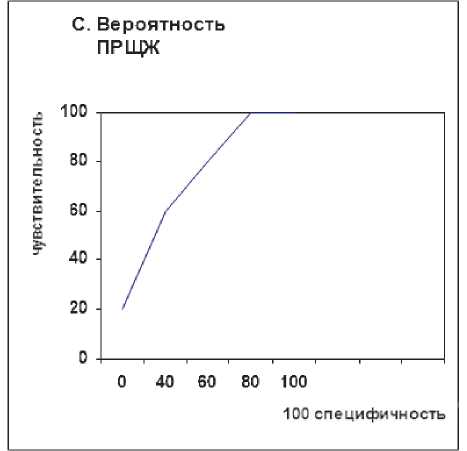
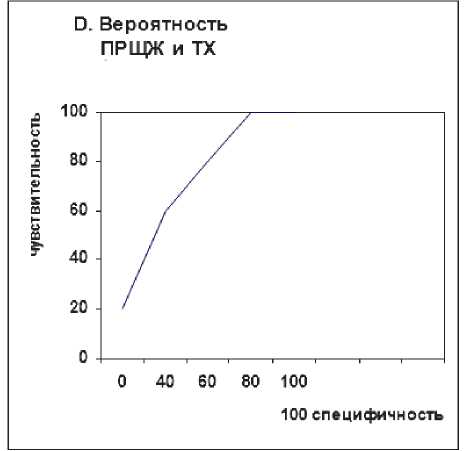
ВПК = 0,734
SE = 0,018
z-statistic = 13,017
Чуствительность = 63,49
ВПК = 0,811
SE = 0,0278
z-statistic = 11,200
Чуствительность = 64,08
Специфичность = 72,84
Связан. критерии > 0,513
Р < 0,0001
95%ДИ: 0,701–0,765
Специфичность = 86,21
Связан. критерии > 0,478
Р < 0,0001
95%ДИ: 0,760–0,855
Рисунок 2а. Графики для прогнозирования метастазирования в ЦЛУ как у пациентов с ПРЩЖ, так и у пациентов с ПРЩЖ на фоне ТХ (С, D).
ДИ, 0,261–0,521, Р < 0,001) были отмечены как достоверно связанные с Mts поражением ЦЛУ при ПКЩЖ. Однако не было обнаружено ни одной переменной, которая была бы существенно связана с Mts в ЛЛУ (табл. 5). Затем мы исследовали факторы риска, связанные с Mts в ЦЛУ при МПРЩЖ. ТХ был значимым независимым фактором при Mts в ЦЛУ при МПРЩЖ, с ОШ = 0,227 (95% ДИ 0,126– 0,406, P < 0,001; табл. 6). В работе использовались графики для прогнозирования и метастазирования мультифокальной опухоли (рис. 2 (А, B)). Значения ВПК и p, которые были рассчитаны для пациентов с ПКЩЖ и ПКЩЖ на фоне ТХ при доле мультифокальной опухоли, составили 54,5% (Р < 0,05) и 84,3 % (Р < 0,0001) соответственно, что указывало на то, что значение АТ-ТПО может точно предсказать мультифокальную опухоль у пациентов с ПКЩЖ на фоне ТХ. АТ-ТПО, возраст, размер опухоли и наличие мультифокальной опухоли были включены в многофакторный логистический регрессионный анализ (табл. 7). Мы создали многомерную модель для вычисления вероятности прогнозирования Mts в ЦЛУ. Также были получены и проанализированы графики рабочих характеристик для прогнозирования Mts в ЦЛУ как у пациентов с ПРЩЖ, так и у пациентов с ПРЩЖ на фоне ТХ (ВПК: 73,4% и 81,1 % соответственно, P < 0,0001; рис. 2а (С, D)).
ОБСУЖДЕНИЕ
Тиреоидит Хашимото, также известный как хронический лимфоцитарный тиреоидит, был впервые описан Хакару Хашимото в 1912 году. ТХ — наиболее распространенная форма аутоиммунного заболевания щитовидной железы [10]. Заболеваемость ТХ составляет примерно от 0,3 до 1,5 случаев на 1000 человек в год [3]. Основные патологические отклонения включают лимфоцитарную инфильтрацию и оксифильные изменения, которые могут привести к фиброзным вариантам и атрофии паренхимы [11]. Широко распространено мнение, что ТХ связан с дисфункцией ЩЖ и развитием узлов в ЩЖ [12]. ПКЩЖ является еще одним из наиболее распространенных эндокринных злокачественных новообразований, и частота этого состояния быстро возросла в последние годы [13]. Взаимосвязь между ПКЩЖ и ТХ была впервые описана Дейли в 1955 году [14]. С тех пор многочисленные исследования были сосредоточены на этой связи, что по-прежнему остается спорным вопросом. В систематических обзорах литературы было обнаружено, что средняя распространенность ПКЩЖ у пациентов с ТХ составляет 1,2% в исследованиях ТАБ и 27,56% после тиреоидэктомии [15]. Напротив, при проведенном мета-анализе было показано, что сосуществование ТХ с ПКЩЖ встречалось чаще по сравнению с доброкачественными поражениями и другими карциномами щитовидной железы. Это открытие подразумевает, что ТХ действительно может быть фактором риска развития ПКЩЖ [6]. Хотя в некоторых клинических исследованиях сообщалось о положительной корреляции между ТХ и ПКЩЖ, иммунологические механизмы этой связи остаются неизвестными.
Мультифокальность опухоли обычно присутствует у пациентов с ПКЩЖ, и распространенность колеблется от 18 % до 87 % [16]. Хотя для диагностики ПКЩЖ используются УЗИ высокого разрешения и ТАБ, некоторые небольшие очаги опухоли часто обнаруживаются после тиреоидэктомии [16]. Связь между Mts в ЛУ и МПКЩЖ остаются спорными. Некоторые исследования показали, что мультифокальная опухоль приводит к увеличению частоты к Mts в ЦЛУ [8], но другие исследования не обнаружили разницы между однофокальной и мультифокальной опухолью ПРЩЖ [9]. В настоящем исследовании мы обнаружили, что частота ТХ у пациентов с ПКЩЖ составила 36,3%, а у пациентов с МПКЩЖ частота ТХ составила 55,1 %. Недавно исследования по этой теме аналогичным образом продемонстрировали, что распространенность ПКЩЖ у пациентов с ТХ составила 29,4% ± 58,3% [17]. Частота ТХ была выше среди пациентов с МПКЩЖ по сравнению с пациентами с ПКЩЖ. Напротив, наше исследование показало, что МПРЩЖ встречается примерно в два раза чаще, чем ПКЩЖ у пациентов с ТХ, что позволяет предположить, что ТХ может предрасполагать развитие МПКЩЖ. Инвазия в капсулу железы отмечалась чаще, чем Mts ЦЛУ у ПКЩЖ с TХ. Однако размеры опухоли, возраст на момент постановки диагноза и частота Mts в латеральные лимфатические узлы при ПКЩЖ на фоне ТХ и без него были одинаковыми. Наше исследование показало, что АТ-ТПО > 140МЕ/мл предрасполагает возникновение МПРЩЖ; таким образом уделялось больше внимания мультифокальным опухолям при гистологически доказанном ТХ и ПКЩЖ во время операции. Хотя ПКЩЖ, как правило, является вялотекущим заболеванием с отличным прогнозом [20], важно снизить риск рецидива и послеоперационных осложнений. Определенные клинико-патологические особенности, такие как возраст на момент постановки диагноза, размер опухоли, экстратиреоидная инвазия, Mts в ЛУ и отдаленные Mts, способны предположить риск рецидивов у пациентов после хирургического лечения [21–26]. В последнее время нет однозначных клинических исследований, которые показали бы, предрасполагает ли TХ пациентов к рецидиву рака.
В нескольких статьях сообщалось, что наличие ТХ в ПРЩЖ связано с меньшим размером опухоли, меньшей инвазией опухоли, меньшей частотой Mts в ЛУ, менее выраженностью стадии TNM и лучшим прогнозом [7,27–29]. Напротив, в других исследованиях сообщалось, что ПКЩЖ на фоне TХ, с большей вероятностью будут двусторонней и мультифокальной, приводящий к более высокой частоте Mts в ЛУ [30–32]. Мы заметили, что частота Mts в ЦЛУ у пациентов с ПКЩЖ на фоне ТХ была меньше, чем у пациентов без ТХ, и что разница была более значительной у пациентов с МПРЩЖ. Более того, не было статистически значимых различий в Mts в ЛЛУ. В многофакторном анализе было отмечено, что наличие TХ было значительно связано с метастазированием в ЦЛУу пациентов с МПРЩЖ, что указывало на сложное взаимодействие метастазов в ЛУ при ПРЩЖ и TХ. Мы использовали многомерную модель, которая включала АТ-ТПО, возраст, размер опухоли на момент постановки диагноза и мультифокальную опухоль. Чувствительность и специфичность Mts в ЦЛУ у пациентов с ПКЩЖ (значение вероятности: 0,513) составили 63,5% и 72,8% соответственно, ау пациентов с ПКЩЖ сТХ (значение вероятности: 0,478) эти значения составили 64,1% и 84,2%. В последние годы взаимосвязь РЩЖ и ТХ вызывала большую озабоченность, но механизмы взаимосвязи между ними оставались неясными. На данный момент основным молекулярным открытием являются мутации онкогена BRAF (Raf-киназа B-типа) V600E и рекомбинация RET/PTC (перестроенная во время трансфекции) [33]. Хотя RET/PTC-инду-цированная передача сигналов клетками ЩЖ опосредуется через путь MAPK (митоген-активируемая протеинкиназа, [34]) было признано, что мутация BRAF является еще одной более вероятной причиной аберрантной активации [35]. Bozec A и соавт. [34] указали, что TХ может быть активатором MAPK при развитии ПРЩЖ. Во многих исследованиях изучалась значительная связь мутации BRAF-V600E с Mts в ЛУ [37,38]. Некоторые исследования показали, что Mts в ЦЛУ сопровождались высокой распространенностью мутации BRAF-V600E [39,40]. Связь мутации BRAFV-600E с ТХ при Mts в ЛУ пациентов с ПКЩЖ остается неизвестной. Кроме того, в других исследованиях сообщалось, что гены CST6 (цистатин E/ M) и CXCL14 (лиганд 14 хемо-кина (мотив C–X-C)), которые имеют сильную корреляцию с мутацией BRAF-V600E, были связаны с Mts в ЦЛУу пациентов с ПРЩЖ [41]. Тем не менее, до сих пор неизвестно, связаны ли эти гены и ТХ у пациентов с ПРЩЖ, является ли TХ иммунным ответом на ПРЩЖ или просто случайным явлением. Элерс и соавт. [40] постулировали несколько возможных патомеханизмов и сообщили, что карцинома щитовидной железы развивается несмотря на иммунные реакции или из-за них.
ТХ является наиболее распространенным аутоиммунным заболеванием ЩЖ и тиреоидоспецифический иммун- ный ответ является одним из соответствующих патологических процессов. Кроме того, несколько исследований продемонстрировали, что процесс иммунологического наблюдения за раком может уничтожать злокачественные клетки. Инфильтрация CD4 + , CD8 + и Th17-клеток играет важную роль в механизмах иммунного ответа при ПКЩЖ и приводит к снижению иммунного ответа, что приводит к благоприятному прогнозу [41]. Хотя в нескольких опубликованных исследованиях оценивалась связь между Mts в ЦЛУ у пациентов с ПКЩЖ и ТХ, мы подтверждаем выводы о том, что у пациентов с ПКЩЖ на фоне ТХ отмечается низкая вероятность метастазирования в ЦЛУ. Наше исследование анализировалось с Mts в ЦЛУ у пациентов с МПРЩЖ, а также с влиянием TХ на метастазирование в ЦЛУу пациентов с MПРЩЖ. Мы также указали, что значение АТ-ТПО может предсказывать мультифокальные опухоли у пациентов с ПКЩЖ на фоне ТХ и оценили возможность прогнозирования метастазов в ЦЛУ. Кроме того, эта модель была применена в клинической практике. Тем не менее, наше исследование имело несколько ограничений.
Во-первых, наше исследование было ретроспективным и проводилось в одном центре. Многоцентровое проспективное исследование будет более полезным для оценки ТХ и Mts в ЦЛУ. Во-вторых, необходимы дополнительные исследования механизма молекулярной биологии для объяснения корреляций, наблюдаемых в будущем. Наконец, мы указали, что ТХ снижал риск Mts в ЦЛУ у пациентов с MПКЩЖ, а также улучшал прогноз у пациентов с ПКЩЖ с Mts в ЦЛУ [7]. Остается неизвестным, оказывает ли подобное влияние на пациентов с МПРЩЖ с метастазами в ЦЛУ. В заключение, наши результаты представляют собой последовательный анализ взаимосвязи между TХ и ПРЩЖ, продемонстрировавший, что TХ может влиять на Mts в ЛЛУ и взаимосвязан с мультифокальной опухолью, тем самым снижая риск метастазирования в ЦЛУ даже у пациентов с MПРЩЖ, что указывало на потенциальный защитный эффект.
Список литературы Метастазы в лимфатические узлы при однофокальном и мультифокальном папиллярном раке щитовидной железы на фоне аутоиммунного тиреоидита
- Cooper DS, Doherty GM, et al. American Thyroid Association Guidelines Taskforce on Thyroid N Differentiated Thyroid C. Revised American Thyroid Association management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid 2009; 19:1167-1214.
- Kwak JY, Kim EK, Kim JK, et al. Dual priming oligonucleotide-based multiplex PCR analysis for detection of BRAFV600E mutation in FNAB samples of thyroid nodules in BRAFV600E mutation-prevalent area. Head Neck 2010; 32:490-498.
- Ahmed R, Al-Shaikh S, Akhtar M. Hashimoto thyroiditis: a century later. Adv Anat Pathol 2012; 19:181-186.
- Jankovic B, Le KT, Hershman JM. Clinical review: Hashimoto’s thyroiditis and papillary thyroid carcinoma: is there a correlation? J Clin Endocrinol Metabol 2013; 98:474-482.
- Fugazzola L, Colombo C, Perrino M, et al. Papillary thyroid carcinoma and inflammation. Frontiers Endocrinol 2011; 2:88.
- Lee JH, Kim Y, Choi JW, et al. The association between papillary thyroid carcinoma and histologically proven Hashimoto’s thyroiditis: a meta-analysis. Eur J Endocrinol 2013; 168:343-349.
- Kim EY, Kim WG, Kim WB, et al. Coexistence of chronic lymphocytic thyroiditis is associated with lower recurrence rates in patients with papillary thyroid carcinoma. Clin Endocrinol 2009; 71:581-586.]
- Liu Y, Lv HJ, Zhang SQ, Shi BY, Sun YS. The Impact of Coexistent Hashimoto’s Thyroiditis on Central Compartment Lymph Node Metastasis in Papillary Thyroid Carcinoma. Front Endocrinol (2021) 12:772071:772071. https://doi.org/10.3389/fendo. 2021.772071
- Schindler AM, van Melle G, Evequoz B, et al. Prognostic factors in papillary carcinoma of the thyroid. Cancer 1991; 68:324-330.
- Anil C, Goksel S, Gursoy A. Hashimoto’s thyroiditis is not associated with increased risk of thyroid cancer in patients with thyroid nodules: a single-center prospective study. Thyroid 2010; 20:601-606.
- Bircan HY, Koc B, Akarsu C, et al. Is Hashimoto’s thyroiditis a prognostic factor for thyroid papillary microcarcinoma? Eur Rev Med Pharmacol Sci 2014; 18:1910-1915.
- Cipolla C, Sandonato L, Graceffa G, et al. Hashimoto thyroiditis coexistent with papillary thyroid carcinoma. Am Surg 2005; 71:874-878.]
- Jung KW, Won YJ, Kong HJ, et al. Cancer statistics in Korea: incidence, mortality, survival, and prevalence in 2012. Cancer Res Treat 2015; 47:127-141.
- Dailey ME, Lindsay S, Skahen R. Relation of thyroid neoplasms to Hashimoto disease of the thyroid gland. AMA Arch Surg 1955; 70:291-297.
- Jayaprakash K, Kishanprasad H, Hegde P, et al. Hashimotos thyroiditis with coexistent papillary carcinoma and non-Hodgkin lymphoma-thyroid. Ann Med Health Sci Res 2014; 4:268-270.
- Mazeh H, Samet Y, Hochstein D, et al. Multifocality in well-differentiated thyroid carcinomas calls for total thyroidectomy. Am J Surg 2011; 201:770-775.
- Zhang Y, Dai J, Wu T, et al. The study of the coexistence of Hashimoto’s thyroiditis with papillary thyroid carcinoma. J Cancer Res Clin Oncol 2014; 140:1021-1026.
- Ito Y, Miyauchi A. Nonoperative management of low-risk differentiated thyroid carcinoma. Curr Opin Oncol 2015; 27:15-20.
- Podnos YD, Smith D, Wagman LD, et al. The implication of lymph node metastasis on survival in patients with well-differentiated thyroid cancer. Am Surg 2005; 71:731-734.
- . Yu XM, Wan Y, Sippel RS, et al. Should all papillary thyroid microcarcinomas be aggressively treated? An analysis of 18,445 cases. Ann Surg 2011; 254:653-660.
- Vrachimis A, Gerss J, Stoyke M, et al. No significant difference in the prognostic value of the 5th and 7th editions of AJCC staging for differentiated thyroid cancer. Clin Endocrinol 2014; 80:911-917.
- Kim KJ, Kim SM, Lee YS, et al. Prognostic significance of tumor multifocality in papillary thyroid carcinoma and its relationship with primary tumor size: a retrospective study of 2,309 consecutive patients. Ann Surg Oncol 2015; 22:125-131.
- Hyun SM, Song HY, Kim SY, et al. Impact of combined prophylactic unilateral central neck dissection and hemithyroidectomy in patients with papillary thyroid microcarcinoma. Ann Surg Oncol 2012; 19:591-596.
- Randolph GW, Duh QY, Heller KS, et al. The prognostic significance of nodal metastases from papillary thyroid carcinoma can be stratified based on the size and number of metastatic lymph nodes, as well as the presence of extranodal extension. Thyroid 2012; 22:1144-1152.
- Kurukahvecioglu O, Taneri F, Yuksel O, et al. Total thyroidectomy for the treatment of Hashimoto’s thyroiditis coexisting with papillary thyroid carcinoma. Adv Ther 2007; 24:510-516.
- Repplinger D, Bargren A, Zhang YW, et al. Is Hashimoto’s thyroiditis a risk factor for papillary thyroid cancer? J Surg Res 2008; 150:49-52.
- Jin S, Sugitani I. Narrative Review of Management of Thyroid Surgery Complications. Gland Surg (2021) 10 (3):1135-46. https://doi.org/10.21037/gs-20-859
- Consorti F, Loponte M, Milazzo F, et al. Risk of malignancy from thyroid nodular disease as an element of clinical management of patients with Hashimoto’s thyroiditis. Eur Surg Res 2010; 45:333-337.
- Kebebew E, Treseler PA, Ituarte PH, et al. Coexisting chronic lymphocytic thyroiditis and papillary thyroid cancer revisited. World J Surg 2001; 25:632-637.
- Kim HS, Choi YJ, Yun JS. Features of papillary thyroid microcarcinoma in the presence and absence of lymphocytic thyroiditis. Endocr Pathol 2010; 21:149-153.
- Xing M. BRAF mutation in papillary thyroid cancer: pathogenic role, molecular bases, and clinical implications. Endocr Rev 2007; 28:742-762.
- Ciampi R, Nikiforov YE. RET/PTC rearrangements and BRAF mutations in thyroid tumorigenesis. Endocrinology 2007; 148:936-941.]
- Melillo RM, Castellone MD, Guarino V, et al. The RET/PTC-RAS-BRAF linear signaling cascade mediates the motile and mitogenic phenotype of thyroid cancer cells. J Clin Invest 2005; 115:1068-1081.
- Bozec A, Lassalle S, Hofman V, et al. The thyroid gland: a crossroad in inflammation-induced carcinoma? An ongoing debate with new therapeutic potential. Curr Med Chem 2010; 17:3449-3461.
- Zeng RC, Jin LP, Chen ED, et al. Potential relationship between Hashimoto’s thyroiditis and BRAF mutation status in papillary thyroid cancer. Head Neck 2015.
- Jin L, Sebo TJ, Nakamura N, et al. BRAF mutation analysis in fine needle aspiration (FNA) cytology of the thyroid. Diagn Mol Pathol 2006; 15:136-143.
- Kebebew E, Weng J, Bauer J, et al. The prevalence and prognostic value of BRAF mutation in thyroid cancer. Ann Surg 2007; 246:466-470.
- Jiang LH, Yin KX, Wen QL, Chen C, Tan Z. Predictive Risk-Scoring Model for Central Lymph Node Metastasis and Predictors of Recurrence in Papillary Thyroid Carcinoma. Sci Rep (2020) 10 (1):710. https://doi.org/10.1038/s41598-019-55991-1
- Oler G, Camacho CP, Hojaij FC, et al. Gene expression profiling of papillary thyroid carcinoma identifies transcripts correlated with BRAF mutational status and lymph node metastasis. Clin Cancer Res 2008; 14:4735-4742.
- Ehlers M, Schott M. Hashimoto’s thyroiditis and papillary thyroid cancer: are they immunologically linked? Trends Endocrinol Metabol 2014; 25:656-664.
- Cunha LL, Morari EC, Guihen AC, et al. Infiltration of a mixture of immune cells may be related to good prognosis in patients with differentiated thyroid carcinoma. Clin Endocrinol 2012; 77:918-925.


