Метод чрескостного остеосинтеза в лечении деструктивных заболеваний тазобедренного сустава у детей
Автор: Шевцов В.И., Тропин В.И.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 4, 2006 года.
Бесплатный доступ
Представлена комплексная система лечения больных с дегенеративными заболеваниями тазобедренного сустава, сущность которой заключается в использовании приемов, направленных на одновременное восстановление структуры костной ткани и ортопедического статуса.
Остеохондропатия, эпифизеолиз, варусная деформация шейки бедренной кости, декомпрессия, тазобедренный сустав
Короткий адрес: https://sciup.org/142120943
IDR: 142120943
Transosseous osteosynthesis method in pediatric treatment of the hip destructive diseases
A complex system for managing patients with degenerative diseases of the hip joint employing techniques aimed at simultaneous restoration of bone tissue structure and orthopaedic status is discussed in the article
Текст научной статьи Метод чрескостного остеосинтеза в лечении деструктивных заболеваний тазобедренного сустава у детей
Лечение детей и подростков с дегенеративными заболеваниями тазобедренного сустава до настоящего времени остается одной из наиболее актуальных задач клинической ортопедии. Во многом это обусловлено тем, что в последние годы наметилась выраженная тенденция увеличения числа больных с данной патологией и длительным сроком их лечения [2, 7].
Традиционно в группу дегенеративных заболеваний включают такие нозологические формы поражений тазобедренного сочленения, как асептический некроз (остеохондропатия) головки бедренной кости, дистрофическая coxa vara, юношеский эпифизеолиз головки бедра. Несмотря на известные различия в этиопатогенезе данных заболеваний, все они характеризуются наличием деструктивного процесса в костных компонентах тазобедренного сустава, приводящего к различным по степени выраженности его анатомо-функциональным нарушениям [1, 3, 6].
Клиническая практика использует достаточ-
МАТЕРИАЛ
За последние годы в РНЦ «ВТО» имени акад. Г.А. Илизарова разработана комплексная система лечения больных с дегенеративными заболеваниями тазобедренного сустава, сущность которой заключается в использовании приемов, направленных на одновременное вос- но широкий арсенал приемов как консервативного, так и оперативного характера, среди которых, особенно в последние годы, традиционными стали различные виды декомпрессивных операций, корригирующих и корригирующе-удлиняющих остеотомий с применением аппаратов внешней фиксации в сочетании с комплексами медикаментозного и физиотерапевтического лечения. Использование данных приёмов во многих случаях позволило добиваться анатомо-функционального восстановления компонентов тазобедренного сочленения или нивелировать последствия нелеченых форм данных заболеваний [1, 3, 4, 5, 6, 8].
Вместе с тем количество неудовлетворительных исходов консервативного и оперативного лечения остаётся весьма высоким (1827 %). Следствием этого является ранняя инвалидизация значительного числа больных наиболее трудоспособного возраста [2, 7, 9, 10].
И МЕТОДЫ становление структуры костной ткани и ортопедического статуса пациентов. К настоящему времени по разработанной технологии пролечено 153 пациента: из них 109 с остеохондропатией тазобедренного сустава на различных стадиях заболевания, 26 – с юношеским эпифизеоли- зом головки бедра и 18 – с дистрофической ва-русной деформацией шейки бедренной кости.
В совокупности конкретных приемов предложенная система лечения включает в себя декомпрессию тазобедренного сустава с помощью аппарата внешней фиксации и дозированное, с учетом стадии и вида заболевания, механическое воздействие на зону патологического очага в сочетании с фармакологическим и физиотерапевтическим лечением. В частности, курсы медикаментозной терапии предусматривают назначение на строго определенном этапе миорелаксантов, ингибиторов резорбции костной ткани, ангиопротекторов и биостимуляторов. При этом физиотерапевтическое лечение, проводимое, как правило, параллельно с курсом биостимуляторов, включает чередующее воздействие на область вегетативных ганглиев поясничного отдела позвоночного столба и тазовертельные мышцы.
В общем виде разработанная система лечения может быть представлена следующим образом.
После анестезии и обработки операционного поля известными приемами фиксируют область тазобедренного сустава с помощью компрессионно-дистракционного аппарата. Для этого элементы фиксации - стержни и спицы – чрескостно, с учетом вида и степени выраженности патологии, вводят консольно или проводят через крыло подвздошной кости, проксимальную и дистальную трети бедра. Свободные концы фиксаторов крепят на установленных на соответствующем уровне опорах аппарата, которые соединяют резьбовыми стержнями и шарнирными узлами с возможностью дозированного разноплоскостного перемещения. После этого, также исходя из вида патологии, осуществляют соответствующий комплекс хирургических манипуляций.
Так, при остеохондропатии тазобедренного сустава смещением опор аппарата относительно друг друга осуществляют центрацию головки в вертлужной впадине и разгрузку тазобедренного сустава. После этого при наличии деформации проксимального отдела бедренной кости (её шейки) производят остеотомию бедра в межвертельной области, а при необходимости восстановления биомеханической оси и длины сегмента – и на уровне диафиза кости. Аналогичным образом нарушение целостности бедра выполняют и при дистрофической coxa vara. Смещением проксимальных фрагментов относительно друг друга производят их коррекционный разворот для устранения компонентов деформации. При последствиях юношеского эпифизеолиза бедра также выполняют нарушение целостности шейки на вершине её деформации и производят репозицию остеотомированных фрагментов.
Наряду с этим, при остеохондропатии тазобедренного сустава из подвертельной области в шейку бедра строго по ее оси на глубину до эпифизарной ростковой пластинки (без ее повреждения) вводят 7-10 спиц диаметром 1,52,0 мм. Свободные концы спиц фиксируют с возможностью их осевого вращения и продоль- ного перемещения. На завершающем этапе операции возможно осуществление закрытой остеоперфорации надацетабулярной области подвздошной кости. Выполнение этого приема способствует стимуляции кровообращения области вертлужной впадины.
В условиях юношеского эпифизеолиза головки бедра, а также при ложном суставе шейки, как следствие дистрофической варусной деформации шейки бедренной кости, введение из подвертельной области диафиксирующих спиц в шейку сопровождается формированием в ней продольных каналов, соединяющих участки выделенных фрагментов с неизмененной структурой костной ткани, что способствует их первичному сращению и обеспечивает возможность осуществления дозированной дистракции фрагментов до нормализации анатомических размеров шейки бедренной кости.
Операцию заканчивают выполнением контрольной рентгенографии, стабилизации систем аппарата и наложением асептических повязок.
В послеоперационном периоде осуществляют поддержание условий разгрузки тазобедренного сустава при сохранении центрации головки бедра относительно вертлужной впадины. Одновременно с этим в случаях нарушения целостности шейки бедра, межвертельной области и диафиза на одних из перечисленных уровней производят поддержание взаимокомпрессии фрагментов, а на других – их дозированную дистракцию до восстановления анатомически правильной формы и размеров проксимального отдела бедра. Темп тракции варьирует в пределах 0,5-1,0 мм в сутки.
Параллельно с этим на начальном периоде лечения для купирования стрессового мышечного спазма сразу после операции больному назначают курс миорелаксантов сроком на 10-15 дней. К концу указанного срока мышцы, как правило, адаптируются к условиям аппаратной декомпрессии сустава, что повышает эффективность выполнения непосредственно механического воздействия на костную ткань шейки с целью стимуляции в ней репаративных процессов.
Начиная с 5-7 дня после операции в качестве стимулирующего приема перестройки патологически измененной костной ткани шейки и головки бедра осуществляют возвратнопоступательное перемещение и/или осевое вращение введенных в шейку спиц. Продольное перемещение спиц в том или ином направлении производят с темпом 1,5-2,0 мм в сутки, а осевое вращение до 360º за один прием, назначают курс ингибиторов резорбции костной ткани. После проведения указанного курса, в конце периода активного воздействия на костную ткань шейки введенными спицами, его сменяют курсом ангиопротекторов. При этом активное воздействие на перестроечные процессы в шейке и головке путем осевого вращения и продольного перемещения введенных спиц производят до появления признаков восстановления структуры костной ткани головки и шейки бедра, рентгенологи- чески характеризующихся картиной рассасывания очагов деструкции и их перестройкой в нормальную костную ткань. С появлением таких признаков начинают последовательное извлечение введенных в шейку спиц. Удаление спиц производят последовательно по 1-2 спицы за один прием. В этот период лечебное воздействие направлено, с одной стороны, на закрепление положительной динамики перестроечных процессов в кости, а с другой - на подготовку пораженной конечности и тазобедренного сустава к условиям естественной нагрузки. В силу этого в качестве курса медикаментозной терапии на данном этапе назначают биостимуляторы. Параллельно с проведением указанного курса осуществляют физиотерапевтическое чередующееся воздействие на область вегетативных ганглиев поясничного отдела позвоночного столба и тазовертельных мышц. В совокупности это снижает уровень остеопороза бедренной кости и повышает функциональную пригодность мышечносвязочного аппарата.
Проведение курсов медикаментозной терапии путем назначения в изложенной выше последовательности соответствующих групп препаратов повышает результативность механиче- ского воздействия на ткани пораженного сустава на каждом из этапов лечебного процесса. Однако в ряде случаев этапы репаративного процесса в тканях элементов сустава происходят параллельно (совмещаются), что требует изменения характера медикаментозного воздействия. Поэтому при получении соответствующих клинических и рентгенологических данных прием двух последовательно назначаемых групп препаратов также совмещают. Например, на начальном этапе лечения одновременно с препаратами группы миорелаксантов больным могут быть назначены ингибиторы резорбции костной ткани, на этапе активного механического воздействия на костную ткань ингибиторы резорбции совмещают с ангиопротекторами и, наконец, на завершающем этапе лечения назначение биостимуляторов может быть совмещено с продолжением курса ангиопротекторов.
После демонтажа аппарата дополнительной иммобилизации конечности не требуется. Больному назначают курс восстановительной лечебной физкультуры с рекомендацией постепенного увеличения нагрузки на оперированную конечность в течение 6-12 месяцев.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
В результате лечения, средняя продолжительность которого составила 103 10 дней, на момент выписки из стационара у всех больных достигнута стойкая тенденция к нормализации структуры костной ткани в очаге поражения. Одновременно с этим восстановлены анатомически правильная (сферическая) форма головки бедренной кости, целостность, размеры, форма и пространственное положение проксимального отдела бедренной кости в целом, нормализованы взаимоотношения в тазобедренном сочленении. При этом из числа пациентов с остеохондропатией тазобедренного сустава у 18 прервана стадийность развития патологического процесса, выразившаяся в переходе от стадии импрес-сионного перелома на момент начала лечения к стадии восстановления при его завершении.
Результаты использования разработанной системы лечения больных с дегенеративными заболеваниями тазобедренного сустава можно проиллюстрировать следующими клиническими наблюдениями.
Больному Д., 8 лет, с диагнозом остеохондропатия правого тазобедренного сустава в стадии фрагментации был произведен закрытый остеосинтез правой подвздошной и бедренной костей с созданием условий декомпрессии тазобедренного сустава, центрации головки относительно вертлужной впадины и направленной стимуляции структурной перестройки кости в зоне патологического очага.
Продолжительность стимуляции перестройки кости пучком гладких спиц составила 51 день с их последовательным удалением в тече- ние 10 дней; при этом аппаратная декомпрессия продолжалась 93 дня.
Через 1 год после операции рентгенологически нормализовалась структура костной ткани и анатомическая форма шейки и головки бедренной кости, стадия восстановления.
На рентгенограммах больного Д. через 8 лет после операции не наблюдалось признаков деформирующего артроза; клинически подтвержден полный объем движений в тазобедренном суставе.
Больной О., 10 лет, диагноз: двусторонняя дистрофическая варусная деформация шейки бедренной кости, справа – шеечно-диафизарный угол 70º с зоной патологической перестройки в области эпифизарной пластинки, слева – шеечно-диафизарный угол 45º с деструкцией эпифиза и лизисом шейки бедренной кости (рис. 1).
С правой стороны была произведена подвертельная деторсионно-вальгизирующая остеотомия бедра и корригирующая кортикотомия в нижней трети. Выполнен коррекционный разворот фрагментов до нормализации шеечнодиафизарного угла и исправлена вальгусная деформация коленного сустава. Остеосинтез подвздошной и бедренной костей произведен спицестержневым аппаратом в условиях декомпрессии тазобедренного сустава (рис. 2, а).
С левой стороны выполнены межвертельная вальгизирующая остеотомия бедра со сдвигом дистального фрагмента под зону дефекта шейки и корригирующая кортикотомия бедренной кости в нижней трети. Произведен коррекционный разворот фрагментов и исправлена вальгусная деформация коленного сустава. Остеосинтез подвздош- ной и бедренной костей осуществлен спицестержневым аппаратом в условиях декомпрессии тазобедренного сустава с диафиксацией зоны патологической перестройки пучком спиц; направленная стимуляция перестройки структуры костной ткани произведена чрезвертельно введенными в шейку стержнями. Операция выполнена спустя 45 дней после остеосинтеза правого бедра (рис. 2, б). Фиксация аппаратом составила 123 дня.
В результате лечения восстановлен шеечнодиафизарный угол, целостность и анатомические размеры проксимального отдела бедра с нормализацией структуры костной ткани с правой стороны; восстановлена целостность шейки при шеечно-диафизарном угле 110º слева. Ось обеих конечностей правильная, устранен сим-птомокомплекс двусторонней варусной деформации шейки бедренной кости (рис. 3).
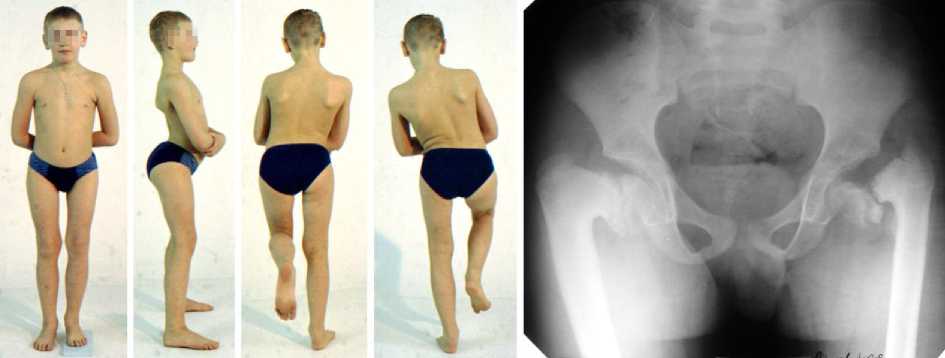
Рис. 1. Больной О. и его рентгенограмма до операции
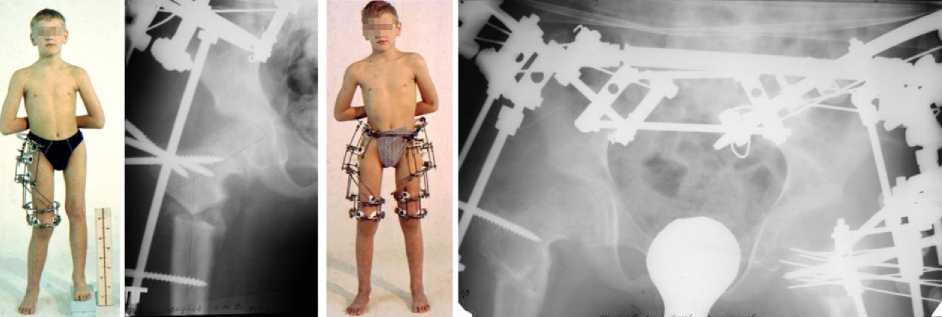
а б
Рис. 2. Больной О. и его рентгенограммы в процессе лечения: а – после остеосинтеза подвздошной и бедренной костей правого бедра; б – после остеосинтеза подвздошной и бедренной костей левого бедра
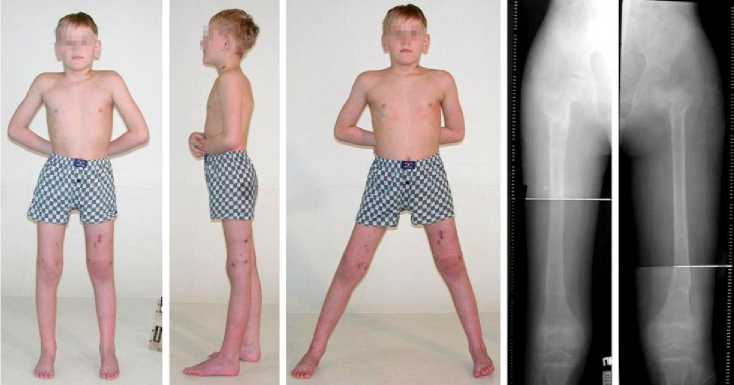
Рис. 3. Больной О. и его рентгенограммы после снятия аппарата
Больному Б., 15 лет, с диагнозом застарелый юношеский эпифизеолиз головки левой бедренной кости, сгибательно-приводящей наружноротационной контрактурой левого тазобедренного сустава и укорочением левой нижней конечности 3 см произведена закрытая остеоклазия шейки левого бедра после её предварительной перфорации, остеосинтез подвздошной и бедренной костей с созданием условий декомпрессии тазобедренного сустава, а также центрация головки бедра относительно вертлужной впадины.
В послеоперационном периоде осуществлялась дозированная тракция фрагментов шейки до нормализации её анатомической длины с одновременной коррекцией шеечно-диафизарного угла и угла антеторсии продолжительностью 24 дня. Аппаратная декомпрессии тазобедренного сустава составила 87 дней.
После снятия аппарата рентгенологически отмечалось восстановление анатомической длины шейки с нормализацией структуры костной ткани и устранение деформации проксимального отдела бедра.
Через 1 год после операции достигнутый результат лечения сохранялся без признаков развития деформирующего артроза. У пациента наблюдалось полное функциональное восстановление.
Медикаментозное, физиотерапевтическое лечение и ЛФК проводились пациентам согласно приведенной выше схеме.
Результаты лечения прослежены в срок от 1 до 15 лет.
У больных с остеохондропатией тазобедренного сустава в 29 наблюдениях они признаны отличными, в 66 хорошими и в 14 – удовлетворительными; у больных с юношеским эпифизео-лизом головки бедренной кости из 26 пациентов у 5 отличные результаты, у 14 – хорошие и у 7 – удовлетворительные; у больных с дистрофической деформацией шейки бедренной кости отличные результаты признаны у 6, хорошие у 9 пациентов и у 3 – удовлетворительные.
Таким образом, использование предложенной системы лечения больных с различными видами и формами дегенеративных заболеваний тазобедренного сустава обеспечивает высокую эффективность клинических результатов, что особенно наглядно проявляется в случаях ранней диагностики заболевания и раннего начала лечебных мероприятий. При этом выполнение конкретных приемов оперативного лечения в сочетании с медикаментозным и физиотерапевтическим воздействием направлено одновременно как на нормализацию структуры костной ткани, так и на устранение имеющегося патологического симптомокомплекса рассматриваемых видов заболеваний. В совокупности это обеспечивает в подавляющем большинстве случаев максимально возможное восстановление ортопедического статуса пациента и исключение рецидива заболевания.


