Метод оценки функционального резерва мозгового кровообращения в выборе тактики хирургического лечения больных с сочетанным поражением коронарного и каротидного бассейнов
Автор: Шипулин В.М., Козлов Б.Н., Кузнецов М.С., Плотников М.П., Усов В.Ю.
Журнал: Патология кровообращения и кардиохирургия @journal-meshalkin
Рубрика: Ишемическая болезнь сердца
Статья в выпуске: 1 т.11, 2007 года.
Бесплатный доступ
Представлен алгоритм хирургической тактики, разработанный на основании определения функционального резерва перфузии миокарда и головного мозга. Дан сравнительный анализ частоты неврологических и кардиальных осложнений в раннем послеоперационном периоде у 74 пациентов с сочетанным атеросклеротическим поражением сонных (СА) и коронарных артерий (КА). Из них 35 пациентов, которым операция аортокоронарного шунтирования (АКШ) и каротидной эндартерэктомии (КЭЭ) выполнялась одномоментно, и 39 пациентов, которым операция КЭЭ выполнялась первым этапом, а вторым - операция АКШ. На основании полученных результатов показано, что функциональная оценка резерва перфузии сердца и мозга позволяет дифференцировать пациентов высокого риска с сочетанным атеросклеротическим поражением коронарного и каротидного бассейнов для выбора оптимальной тактики хирургического лечения. При сравнительном анализе нами не было выявлено достоверных различий в количестве неврологических и миокардиальных осложнений между группой пациентов, которым хирургическая реваскуляризация миокарда и головного мозга проводилась одномоментно, и группой больных, оперированных поэтапно.
Короткий адрес: https://sciup.org/142233364
IDR: 142233364
Текст научной статьи Метод оценки функционального резерва мозгового кровообращения в выборе тактики хирургического лечения больных с сочетанным поражением коронарного и каротидного бассейнов
В.М. Шипулин, Б.Н. Козлов, М.С. Кузнецов, М.П. Плотников, В.Ю. Усов
ГУ «НИИ кардиологии ТНЦ СО РАМН», Томск
Представлен алгоритм хирургической тактики, разработанный на основании определения функционального резерва перфузии миокарда и головного мозга. Дан сравнительный анализ частоты неврологических и кардиальных осложнений в раннем послеоперационном периоде у 74 пациентов с сочетанным атеросклеротическим поражением сонных (СА) и коронарных артерий (КА). Из них 35 пациентов, которым операция аортокоронарного шунтирования (АКШ) и каротидной эндартерэктомии (КЭЭ) выполнялась одномоментно, и 39 пациентов, которым операция КЭЭ выполнялась первым этапом, а вторым - операция АКШ. На основании полученных результатов показано, что функциональная оценка резерва перфузии сердца и мозга позволяет дифференцировать пациентов высокого риска с сочетанным атеросклеротическим поражением коронарного и каротидного бассейнов для выбора оптимальной тактики хирургического лечения. При сравнительном анализе нами не было выявлено достоверных различий в количестве неврологических и миокардиальных осложнений между группой пациентов, которым хирургическая реваскуляризация миокарда и головного мозга проводилась одномоментно, и группой больных, оперированных поэтапно.
История неврологических осложнений после прямой реваскуляризации миокарда берет свое начало с самых первых шунтирующих операций, когда в 1962 г. D. Sabiston впервые выполнил аортокоронарное шунтирование, но больной погиб от нарушения мозгового кровообращения [3].
Пациенты с сочетанным атеросклеротическим поражением коронарных и каротидных артерий составляют группу высокого риска как ишемического инсульта (ИИ), так и инфаркта миокарда (ИМ). Актуальность этой проблемы определяется в первую очередь большой распространенностью и огромной социально-экономической значимостью атеросклеротических поражений КА и сосудов, питающих головной мозг [1, 14, 15]. Частота атеросклеротического поражений СА у больных ИБС составляет, по данным разных авторов, от 4 до 16% и значительно повышается с увеличением возраста пациентов [3, 9, 12].
На сегодняшний день не вызывает дискуссий вопрос о показаниях к оперативному лечению гемодинамически значимых стенозов как коронарных, так и каротидных артерий. Однако проблема выбора оптимальной тактики хирургического лечения пациентов с сочетанным атеросклеротическим поражением обоих сосудистых бассейнов остается до конца не решенной. В литературе обсуждаются различные варианты этапных операций - с выполне нием в первую очередь КЭЭ, а в дальнейшем АКШ. И наоборот, некоторые авторы предлагают первым этапом выполнять реваскуляризацию миокарда, а только затем КЭЭ [8]. Есть сторонники сочетанных одномоментных операций на каротидных и коронарных артериях [11]. Тем не менее к настоящему моменту не выполнено ни одного рандомизированного исследования, которое оценивало бы результаты сочетанных и этапных операций.
Применительно к задачам нашего исследования основное внимание было уделено разработке хирургической тактики на основании результатов проведения нагрузочных проб для оценки резерва мозгового и миокардиального кровотоков у больных ИБС, имеющих как сим-птомное, так и асимптомное поражение СА.
МАТЕРИАЛ И МЕТОДЫ
С 2004 по 2006 г. нами наблюдались 74 пациента с сочетанным атеросклеротическим поражением СА и КА, которым впоследствии выполнены операции АКШ и КЭЭ. В исследование были включены пациенты мужского пола старше 50 лет, III или IV ФК стенокардии (CSS) и имели в анамнезе перенесенный ИМ, а также неврологически симптомное или асимптомное течение стенозирующего атеросклероза СА (табл. 1).
По данным коронаровентрикулографии, у обсуждаемых пациентов имелось многососуди- стое гемодинамически значимое (>75%) стенозирующее поражение КА.
Кроме того, все пациенты, включенные в исследование, имели гемодинамические значимые стенозы (>75%) СА. Большинство пациентов в обеих группах было неврологически асимптомно - 44 (60%). Достоверно группы различались между собой по количеству пациентов, перенесших ИИ и транзиторные ишемические атаки (ТИА). В 1-й группе ИИ перенесли 3 (8%) больных, а у 7 (20%) анамнез был отягощен ТИА. У 6 (15%) пациентов 2-й группы были признаки перенесенного ИИ, у 14 (36%) больных - ТИА.
Протокол исследования пациентов включал в себя, помимо стандартных исследований, ультразвуковую допплерографию БЦА и магнитно-резонансную томографию головного мозга.
Оценка состояния перфузии сердечной мышцы и её резервов осуществлялась методом сцинтиграфии миокарда с Tl199 в условиях нагрузочной пробы (аденозин 1% - 2 мл) по общепринятому протоколу «нагрузка - перераспределение». Резерв перфузии миокарда считался сниженным, если на пике нагрузочной пробы выявлялся преходящий дефект перфузии миокарда более 10%. Индекс риска оперативного вмешательства определяли по Euro Score Risk Profile.
Таблица 1
Клиническая характеристика пациентов
|
Параметр |
Группа |
' Р |
|
|
1 (п=35) |
2 (п=39) |
||
|
Средний возраст |
55,8±4,3 |
52,4±8,2 |
нд |
|
ФВ ЛЖ, % |
50,5±5,7 |
52,3±4,1 |
нд |
|
ФК стенокардии |
3,5±0,5 |
3,3±0,5 |
НД |
|
Кол-во пораженных КА |
2,67±0,91 |
2,81±0,91 |
НД |
|
ИМ (в анамнезе), % |
100% |
100% |
НД |
|
ОНМК (в анамнезе), % |
3(8%) |
6(15%) |
<0,05 |
|
ТИА (в анамнезе), % |
7(20%) |
14(36%) |
<0,05 |
|
Асимптомное поражение СА, % |
25(72%) |
19(49%) |
НД |
|
Стенозы СА (>75%), % |
100% |
100% |
НД |
|
Поражение других сосудистых бассейнов, % |
3(7,5%) |
4(10%) |
НД |
|
Гипертоническая болезнь, стадия |
3,1±0,9 |
2,8±0,7 |
НД |
|
EuroScore |
5,8±0,8 |
5,0±0,4 |
НД |
Резерв мозгового кровообращения исследовали с помощью электроимпедансной томографии (ЭИТ) на фоне проведения дозированной гипоксической пробы (ГП). Гипоксическую пробу проводили под контролем пульсоксиметрии утром натощак. Она представляла собой сеанс дыхания гипоксической газовой смесью (ГГС). Газовую смесь готовили с помощью прибора, работающего по принципу мембранного газо-разделителя, «Гипоксикатор ГП-М» (Россия). Противопоказаниями к проведению ГП считали острые соматические и инфекционные заболевания, декомпенсированные хронические заболевания, а также индивидуальную непереносимость гипоксии.
В исходном состоянии, на 1-й, 5-й и 10-й минутах ГП использовали следующие методы контроля: артериальное давление, частота дыхания, ЭКГ с проведением статистического анализа ритма сердца и, кроме того, велась запись динамики ЭИТ.
Проба выполнялась пациенту, который находился в положении лёжа. На пальце больного укрепляется датчик пульсового оксиметра для динамического определения SpO2. Производится подключение электроимпедансного томографа посредством фиксации 16 электродов к голове пациента по схеме и методике, применяемой при реоэнцефалографии.
В течение 5 мин пациент дышал атмосферным воздухом. За это время измерялась удельная электропроводимость ткани головного мозга. На основании полученных данных выполнялась трехмерная реконструкция статического электроимпедансного изображения, которое считается опорным или фоновым.
Затем пациент дышал ГГС, начиная от 20% и снижаясь до 10% содержания кислорода. На фоне ступенчатого определения уровня гипоксии с помощью пульсового оксиметра SpO2 регистрировалась удельная электрическая проводимость ткани головного мозга (нагрузка).
Появление очага увеличения проводимости ткани головного мозга (зоны нарушения перфузии), по данным ЭИТ, служило диагностическим критерием пробы. Кроме того, причинами, которые могли заставить прекратить пробу, были: появление одышки, ангинозных болей либо изменения сегмента ST на ЭКГ, а также клинические признаки ухудшения мозгового кровообращения и отказ пациента от дальнейшего проведения пробы.
После прекращения пробы производилось вычисление удельной проводимости ткани головного мозга и визуальная реконструкция всех электроимпедансных изображений, полученных во время проведения ГП.
Удельное электрическое сопротивление ткани измерялось в W-Ом/м. Для ткани головного мозга в условиях эксперимента (модели) сопротивление Рмод = 8 Ом/м . Однако следует учитывать, что у каждого человека сопротивление ткани головного мозга индивидуально (Ринд). Так, до начала пробы пациент дышал атмосферным воздухом, и за это время происходило измерение индивидуального электрического сопротивления ткани головного мозга. Затем производили вычисление по формуле:
АР ср = Р мод - Р инд .
После проведенных операций мы получали опорные значения индивидуального удельного сопротивления головного мозга АРфон :
АР фон = АР ср .
Далее проводилась нагрузочная ГП. После прекращения пробы мы находили значения электропроводимости ткани головного мозга на пике нагрузки ( А Рн а Гр ).
После этого вычисляли относительную разницу ( А Ротнос ) полученных значений удельного сопротивления на пике нагрузочной пробы АРнагр и фонового значения АРфон по формуле:
АР ФО Н - АР „агр АР от Н ос = -------------- X 100%.
А Р фон
В случае если АРотнос > 200%, можно говорить с достоверностью в 95% (р<0,05), что у пациента имеется зона нарушения перфузии (рис. 1). Затем производилась реконструкция ЭИТ-изображений. Зона нарушения перфузии проявлялась изменением окраски в сторону более светлых тонов.
Каротидная эндартеэктомия выполнялась с аутовенозной пластикой устья внутренней СА. Хирургическая реваскуляризация миокарда проводилась в условиях искусственного кровообращения (ИК) на фоне кардиоплегии кус-тадиолом. Для шунтирования передней нисходящей артерии всегда использовали левую внутреннюю грудную артерию, остальные пораженные артерии шунтировались линейными аутовенозными графтами. Среднее количество шунтируемых артерий - 3,5±0,9.
Все исследования проведены при одобрении этического комитета института. Статистически результаты обрабатывались при помощи программы Microsoft Excel 2000.
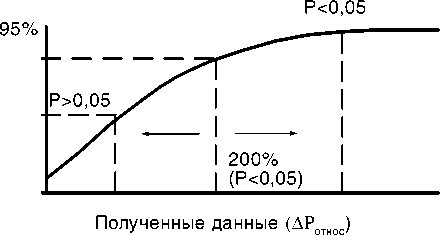
Рис. 1. Графическое построение полученных результатов.
РЕЗУЛЬТАТЫ
В зависимости от полученных результатов при проведении нагрузочных проб пациенты разделялись на группы. Если резерв перфузии был снижен и в бассейне СА (появление на пике пробы очага головного мозга с АРотнос > 200%), и в бассейне КА (на пике нагрузки преходящий дефект перфузии миокарда более 10%), то эти пациенты относились к 1-й группе (n=35), и им выполнялась одномоментная сочетанная операция КЭЭ и АКШ (рис. 2, 3).
Больным, у которых на фоне ГП был выявлен сниженный резерв мозговой перфузии (АРотнос > 200%) при сохраненном миокардиальном резерве (на пике нагрузки преходящий дефект перфузии миокарда <10%), первым этапом выполнялась КЭЭ; АКШ у этих пациентов проводилось через 10 дней вторым этапом. Они составили 2-ю группу (n=39).
Нами не было отмечено ни одного случая, при котором миокардиальный резерв был бы снижен, а резерв перфузии головного мозга был нормальным. Поэтому нами не выполнялся вариант этапного хирургического лечения, когда первым этапом проводилось АКШ, а во вторую очередь КЭЭ.
У пациентов 1-й группы средняя продолжительность ИК при выполнении коронарного шунтирования составила 50,0±12,6 мин (табл. 2). Время пережатия СА - 25,0±8,6 мин. У пятерых (14,2%) пациентов в первые часы после операции были отмечены клинические проявления общемозговой неврологической симптоматики, которые уже на следующие сутки нивелировались без специфической терапии. У одного (2,8%) пациента этой группы в раннем послеоперационном периоде был зарегистрирован ИИ на контралатеральной стороне атеросклеротического поражения СА. Клинически он проявился анизокорией (D>S), снижением силы
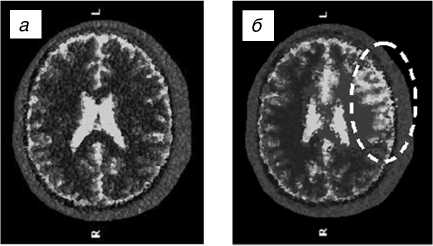
Рис. 2. Электроимпедансные томограммы пациента Б., 52 лет. Стеноз левой внутренней СА 80%: а -до проведения ГП зон нарушения перфузии головного мозга не выявлено; б - на пике ГП выявлен очаг нарушения перфузии головного мозга (зона повышенной электрической проводимости) в бассейне пораженной СА.
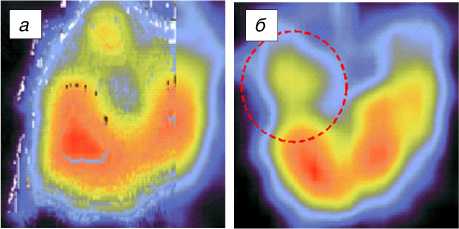
Рис. 3. Данные сцинтиграфии миокарда с Tl199 пациента Б., 52 лет. ИБО. Трехсосудистое поражение коронарного русла: а - без нагрузки; б - при выполнении нагрузочной пробы с аденозином (1% - 2 мл) выявлен преходящий дефект перфузии более 10%.
в правой руке и правой ноге, анизорефлексией глубоких (D>S) и периостальных (D
У 39 (52,8%) пациентов 2-й группы время пережатия ОА составило 27,0±5,2 мин, а средняя продолжительность ИК при выполнении АКШ - 57,0±15,6 мин. В этой группе в раннем послеоперационном периоде после выполнения 2-го этапа хирургического лечения - АКШ - у одного пациента (2,5%) был верифицирован острый периоперационный ИМ. У троих (7,6%) пациентов в раннем послеоперационном периоде регистрировались клинические признаки
Таблица 2
Результаты операций по группам
Необходимо отметить, что проявление клиники общемозговой симптоматики как в 1-й, так и во 2-й группе были отмечены у пациентов, которые в анамнезе имели гипертоническую болезнь III-IV стадии и в раннем послеоперационном периоде у них возникала стойкая артериальная гипертензия, трудно поддающаяся медикаментозной коррекции. В обеих группах летальности в раннем послеоперационном периоде отмечено не было.
При анализе результатов оперативного лечения пациентов с сочетанным атеросклеротическим поражением КА и СА нами был разработан алгоритм выбора хирургической тактики у этой категории больных высокой степени риска (рис. 4).
ОБСУЖДЕНИЕ
В настоящее время не существует единства взглядов на выбор тактики хирургического лечения пациентов с сочетанной патологией каротидного и коронарного русла. Среди исследователей есть как сторонники, так и противники одномоментной хирургической реваскуляризации СА и КА.
Поэтапное хирургическое лечение пациентов с сочетанным поражением СА и КА имеет ряд недостатков. Это длительное пребывание пациента в стационаре и высокая стоимость оперативного лечения. Как правило, при этапном подходе, когда КЭЭ выполняется в первую очередь, основное осложнение - инфаркт миокарда, а при выполнении АКШ - нарушение мозгового кровообращения [12]. Уровень смертности составляет 0-7% [3, 16], инсультов 0-6% [2, 3].
Аргументация «за» и «против» выполнения сочетанных операций дискутабельна. В одних сообщениях частота осложнений очень низкая [1], в других очень высокая [8], а в-третьих -смертность, количество периоперационных ИИ, инфарктов миокарда сопоставимы [13].
Явное преимущество сочетанных хирургических вмешательств заключается в том, что пациент переносит только одну операцию/ане-стезию. Недостатком является увеличивающийся риск осложнений и смертности, связанный с большей травматичностью самой операции и длительностью анестезиологического обеспечения.
Особое внимание привлекает вопрос о необходимости одномоментных вмешательств у пациентов, имеющих клинику ИБС при асимп-томном поражении СА. Существует точка зрения, что при асимптомном каротидном стенозе операция КЭЭ не показана, поскольку не доказано снижение риска развития инсульта.
Однако известно, что более половины пациентов, перенесших ИИ в послеоперационном периоде АКШ, не имели в анамнезе ТИА [14, 17]. Это положение подтверждает полученные нами результаты. Так, у всех пациентов, асимптом-ных неврологически, при проведении нагрузочной пробы с моделированной гипоксией был выявлен низкий резерв перфузии головного мозга.
Анализ результатов нашей работы показал, что одномоментное и поэтапное хирургическое лечение у обсуждаемой категории больных достоверно не отличаются по уровню осложнений. В то же время при одномоментном хирургическом вмешательстве сокращается время пребывания больного в стационаре, в среднем на 14 дней, что снижает стоимость лечения.
Решение о выполнении сочетанных и этапных операций должно определяться уровнем риска осложнений. Практически все исследования, направленные на определение тактики хирургического лечения, базируются на оценке тяжести клинического течения ИБС и хронического нарушения мозгового кровообращения, а также степени анатомического поражения целевого артериального русла. Наши данные показывают, что немаловажным фактором для определения тактики оперативного лечения, является функциональный резерв коронарного
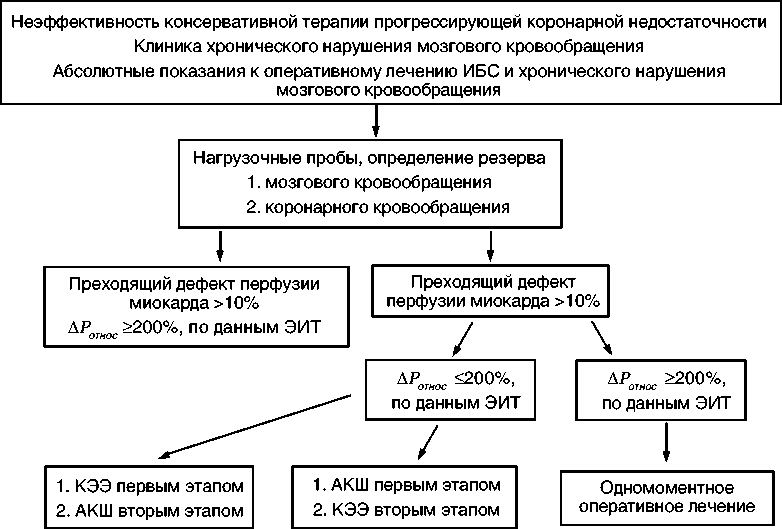
Рис. 4. Алгоритм хирургической тактики у пациентов с сочетанным атеросклеротическим поражением сонных и коронарных артерий.
Èøåìè÷åñêàÿ áîëåçíü ñåðäöà и мозгового кровообращения, оцениваемый с помощью нагрузочных проб.
Таким образом, на основании результатов нагрузочных проб нами разработан алгоритм определения хирургической тактики у пациентов с сочетанным атеросклеротическим поражением каротидных и коронарных артерий.
ВЫВОДЫ
Функциональная оценка резерва перфузии сердца и мозга позволяет дифференцировать пациентов высокого риска с сочетанным атеросклеротическим поражением коронарного и каротидного бассейнов для выбора оптимальной тактики хирургического лечения. Одномоментные операции целесообразны у больных со сниженным резервом как коронарного, так и мозгового кровообращения. При этом риск мозговых и кардиальных послеоперационных осложнений не выше, чем при выполнении поэтапных операций. Кроме того, одномоментные операции позволяют уменьшить госпитальное пребывание пациента.
Список литературы Метод оценки функционального резерва мозгового кровообращения в выборе тактики хирургического лечения больных с сочетанным поражением коронарного и каротидного бассейнов
- Brown K.R., Kresowik T.F., Chin M.H., et al. // J. Vasc. Surg. 2003. Vol. 37. Р. 32-39.
- Carrel T., Stillhard G., Turina M. // Cardiology. 1992. Vol. 80. Р. 118-125.
- Engoren M., Habib R.H. // Ann. Thorac. Surg. 2002. Vol. 73. Р. 491-497.
- Hertzer N.R., Loop F.D., Beven E.G., et al. // J. Vasc. Surg. 1989. Vol. 9. Р. 455-463.
- Kaul T.K., Fields B.L., Riggins L.S., et al. // Cardiovasc. Surg. 2000. Vol. 8. Р. 355-365.


