Миниинвазивное лечение пациентки с перфорацией двенадцатиперстной кишки после ретроградной холангиографии
Автор: Потапов Д.Ю., Капралов С.В., Масляков В.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 3 т.17, 2022 года.
Бесплатный доступ
Представлено клиническое наблюдение успешного миниинвазивного лечения пациентки с перфорацией двенадцатиперстной кишки после ретроградной холангиографии, показано, что перфорация двенадцатиперстной кишки - тяжелое и редкое осложнение ретроградной холангиографии. При этом интервенционные методики могут быть с успехом применены в лечении пациентов с забрюшинными перфорациями двенадцатиперстной кишки после эндоскопической ретроградной холангиографии и папиллотомии при условии отграниченности забрюшинного затека и отсутствия перитонита.
Перфорация двенадцатиперстной кишки, ретроградная холангиография, малоинвазивное лечение
Короткий адрес: https://sciup.org/140296404
IDR: 140296404 | DOI: 10.25881/20728255_2022_17_3_139
Minimally invasive treatment of a patient with duodenal perforation after retrograde cholangiography
The article presents a clinical case of successful minimally invasive treatment of a patient with duodenal perforation after retrograde cholangiography, it is shown that duodenal perforation is a severe and rare complication of retrograde cholangiography. Intervention techniques can be successfully applied in treatment of patients with retroperitoneal duodenal perforations after endoscopic retrograde cholangiography and papillotomy provided that retroperitoneal fouling is delimited and peritonitis is absent.
Текст научной статьи Миниинвазивное лечение пациентки с перфорацией двенадцатиперстной кишки после ретроградной холангиографии
Перфорация двенадцатиперстной кишки (ДПК) — тяжелое осложнение эндоскопической ретроградной холангиографии (ЭРХПГ). Частота его составляет 0,1–1,1%. [1; 2; 4]. Летальность при развитии септических осложнений высока и колеблется от 8 до 40% [2; 3; 5]. Среди факторов риска развития перфорации различают факторы, связанные с пациентом: женский пол, анатомические особенности большого дуоденального сосочка (БДС), желудка и двенадцатиперстной кишки, желчного протока и поджелудочной железы. Выявлены факторы, связанные с самим эндоскопическим вмешательством. К ним относят сложную продолжительную канюляцию, интрамуральное введение контрастного препарата, выполнение папиллотомии (ЭПСТ) при недостаточном опыте эндоскописта [1]. Существует классификация перфораций ДПК, связанных с ЭРХПГ. Она включает в себя осложнения 4 типов: I тип перфорации включает в себя перфорацию пищевода, желудка, медиальной или латеральной стенки ДПК при проведении проведения эндоскопа; II тип включает в себя периампулляр-ную перфорацию; III тип подразумевает перфорацию дистальных отделов желчных протоков; к перфорациям IV типа относятся случаи обнаружения ретроп-невмоперитонеума без эндоскопических и клинических принципов перфорации [1; 5]. Существуют консервативный, эн- доскопический и хирургический методы лечения ятрогенных перфораций ДПК [1; 3; 5]. Применение пункционно-дрениру-ющих вмешательств под ультразвуковой навигацией немногочисленны, место их в общей системе лечения не определено [5].
Больная О., 38 лет, была госпитализирована 3.07.2020 г. в клинику факультетской хирургии и онкологии УКБ №1 им. С.Р. Миротворцева Саратовского государственного медицинского университета им. В.И. Разумовского с жалобами на умеренные боли в правом подреберье, периодическую иктеричность кожи и склер, потемнение мочи, осветление кала. Было выяснено, что пациентка в течение 6 лет периодически отмечала боль в правом подреберье после погрешности в диете. При поступлении уровень билирубина 8 мкмоль/л, обращало внимание повышение уровня трансаминаз: АЛТ 191 ЕД/л, АСТ 89 ЕД/л, ЩФ 677 ЕД/л. При ультразвуковом исследовании (УЗИ) были обнаружены признаки каль-кулёзного холецистита. По данным магнитнорезонансной томографии (МРТ) в режиме холангиографии были выявлены признаки холецистита, холедохолитиаза. Из сопутствующей патологии у пациентки бронхиальная астма, легкое интермиттирующее течение, межприступный период и экзогенно-конституциональное ожирение 1 ст. Таким образом, пациентке был сформулирован диагноз: ЖКБ.
Хронический калькулёзный холецистит. Холедохолитиаз. Вентильный камень холедоха.
В качестве первого этапа лечения 3.07.2020 г. была выполнена ЭРХПГ, ЭПСТ с экстракцией конкремента холедоха. В ходе операции было отмечено наличие в просвете ДПК желчи, гиперемию ее слизистой. Отмечены признаки папиллита: БДС отёчен, деформирован, его устье 0,2 см, канюлировано с техническими сложностями. Папиллотом идет лишь в Вирсунгов проток, получая сопротивление в направлении холедоха (конкремент). Торцовым папиллото-мом надсечено устье БДС к крыше и на длину 3–4 мм катетер введен в холедох. Контрастированы желчные пути без контрастирования Вирсунгова протока. Холедох 10–12 мм, в дистальной его части камень 7–8 мм округлой формы. Боковым папиллотомом рассечена крыша БДС до поперечной складки, длина разреза 12 мм. Кровотечения нет. Камень из холедоха извлечен в просвет кишки корзиной Дормиа. Тень желчных протоков при контрольном контрастировании однородная.
В ближайшем послеоперационном периоде пациентка стала отмечать боль в правом подреберье и в мезогастральной области, гипертермию до фебрильных цифр. Был зафиксирован лейкоцитоз до 18 x 10 9 /л с палочкоядерным сдвигом влево, повышение амилазы крови до

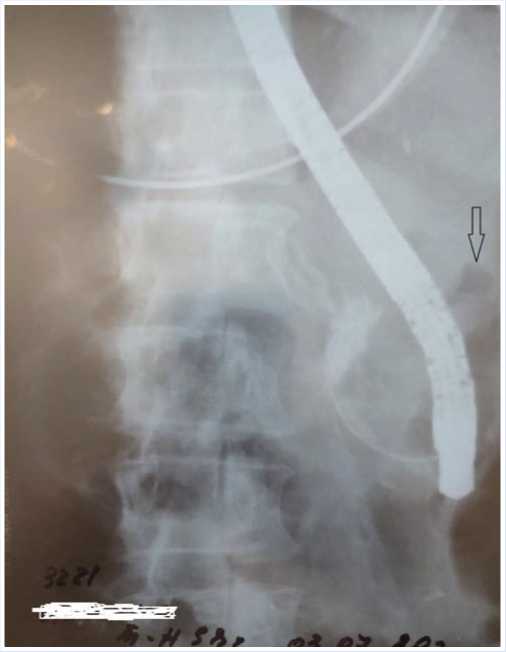
Рис. 1. Ретроградная холангиография.
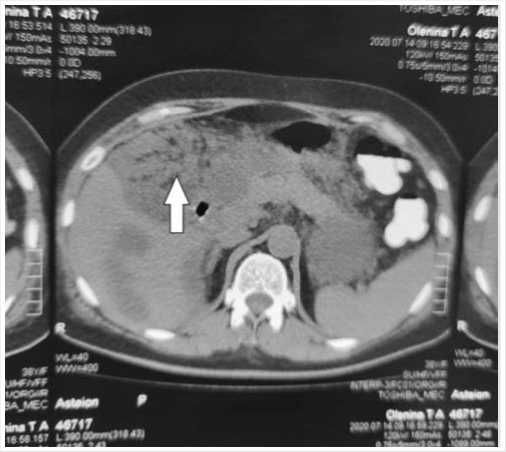
Рис. 2. Компьютерная томография брюшной полости с признаками абсцесса подпеченочного пространства.
разом, у больной сформировался забрюшинный парадуоденальный абсцесс.
В связи с формированием абсцесса 15.07.2020 г. произведено его дренирование под контролем ультразвуковой навигации. Протокол операции: под местной анестезией S. Novocaini 0,5% — 40 ml под
410 ЕД/л. По данным УЗИ брюшной полости от 6.07.20 г. имелся пневматоз петель кишечника. Свободной жидкости в брюшной полости выявлено не было, поджелудочную железу визуализировать не удалось. Предполагалось развитие послеоперационного панкреатита, однако ретроспективно при дополнительном анализе серии рентгенограмм, выполненных во время ЭРХПГ, выявлено наличие газа в забрюшинной клетчатке, что позволило установить повреждение II типа периампуллярной части желчного протока во время ЭРХПГ (Рис. 1). В связи с отсутствием признаков перитонита и забрюшинной флегмоны лечение было начато с консервативных мероприятий: антибактериальная, антисекреторная, инфузионная терапия. Перорального питание было заменено парэнтеральным. После этого отметилась положительная динамика общего состояния: уменьшился болевой синдром, снизился лейкоцитоз, не было эвакуаторных нарушений, пареза кишечника. Сформировалась тенденция к ограничению воспалительного процесса в забрюшинном пространстве справа: в правом подреберье и правых боковых отделах живота сформировался инфиль- трат. По данным инструментальных методов обследования от 13.07.2020 г.: при УЗИ поджелудочная железа 21x20x23 мм, нормальной эхоплотности, свободной жидкости в брюшной полости нет, в области нижнего полюса правой почки и нижнего края печени стало определяться жидкостное образование 104x33 мм. Рентгеноскопия от 13.07.2020 г.: Сохраняется приподнятость куполов диафрагмы: справа до 4 ребра, слева 5 ребро. Слева над куполом диафрагмы тень крупного дисковидного ателектаза. Остальные отделы легких прозрачны. Левый костальный синус свободен. В правом сохраняется небольшое количество выпота, слегка выходящее за пределы синуса. Сердечная тень не смещена. В брюшной полости свободного газа нет. Видны единичные пневматизированные перистальтирующие петли тощей кишки. Пнематоз ободочной кишки уменьшился. Степень смещения восходящего отдела также уменьшилась, просвет кишки стал шире, появился га-устральный рисунок. Компьютерная томография брюшной полости от 14.07.2020 г. выявило наличие инфильтрата правого забрюшинного пространства с признаками абсцедирования (Рис. 2). Таким об- контролем ультразвуковой навигации через «акустическое окно» по средней подмышечной линии на 3 см ниже реберной дуги произведена внеорганная пункция забрюшинного жидкостного образования иглой Chiba 18 G. Эвакуировано 10 мл мутной геморрагической жидкости без запаха. Последняя отправлена на бактериологическое исследование и биохимический анализ. По экстражесткому проводнику типа Amplatz пункционный канал бужирован. В жидкостное скопление по двухмоментной методике Сельдингера установлен дренаж типа pig-tail 10 F. Из полости гнойника одномоментно эвакуировано до 50 мл грязно-геморрагического отделяемого. Исследование содержимого пунктата на амилазу показала ее незначительную активность 55 ЕД/л. Бактериологический анализ посева отделяемого роста не дал.
На следующий день после интервенционной операции произведена фисту-лография. Через дренаж в правом подреберье введено контрастное вещество. Оно образовало затек неправильной формы на уровне Th 12–L2 размерами 12 x 4,5 x 2 см. Затек проекционно находится в забрюшинном пространстве. Меди-

Рис. 3. Рентгенограмма с двойным контрастированием: желудка и ДПК сульфатом бария, полости гнойника — водорастворимым препаратом «Тразограф».
альный его контур заканчивается на 2 см от поперечного отростка Th 12. Имеется поступление контраста из затека в ДПК. Дан пероральный контраст. Эвакуация из желудка свободная. Дуоденальная подкова обычных размеров, перистальтирует. Выхода контраста за пределы кишечной стенки не отмечено (Рис. 3).
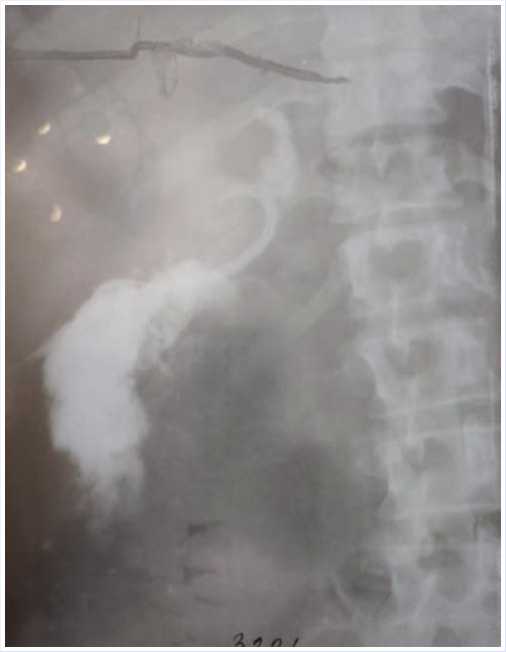
Рис. 4. Фистулография на 6-е сутки после интервенционного дренирования забрюшинного абсцесса.
Послеоперационный период протекал гладко: инфильтрат значительно уменьшился в размерах, нормализовалась температура тела; не было эвакуаторных нарушений, снизился лейкоцитоз. Дебит отделяемого из дренажа прогрессивно уменьшался. С 3-х суток после операции отделяемого по дренажу не было.
При повторной фистулографии от 20.07.2020 г.: контраст, введенный через дренажную трубку в правом подреберье образовал несколько бесформенных затеков в забрюшинном пространстве на уровне Th10–L2. В сравнении с предыдущим исследованием имеется положительная динамика, попадания контраста в просвет ДПК нет. Сохраняется слабо контрастный боковой затек на уровне Th 12.
Дренаж из забрюшинного пространства был удален через месяц после операции 15.08.2020 г. При контрольном обследовании в объёме МРТ и УЗИ брюшной полости в октябре 2020 г. данных за патологию желчных протоков, брюшной полости и забрюшинного пространства выявлено не было. В ноябре 2020 г. пациентке была выполнена лапароскопическая холецистэктомия. Операция и послеоперационный период протекали без осложнений.
Выводы
-
1. Перфорация двенадцатиперстной кишки — тяжелое и редкое осложнение ретроградной холангиографии.
-
2. Интервенционные методики могут быть с успехом применены в лечении пациентов с забрюшинными перфорациями ДПК после ЭРХПГ и ЭПСТ при условии отграниченности забрюшинного затека и отсутствия перитонита.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Миниинвазивное лечение пациентки с перфорацией двенадцатиперстной кишки после ретроградной холангиографии
- Шаповальянц С.Г., Будзинский С.А., Федоров Е.Д., Бордиков М.В., Захарова М.А. Современные подходы к лечению осложнений эндоскопических транспапиллярных вмешательств // Анналы хирургической гепатологии. - 2019. - №24(2). - С.74-87.
- Парфенов И.П., Дибиров М.Д., Примасюк О.П. Критический анализ десятилетнего опыта применения эндоскопических транспапиллярных вмешательств в ургентном хирургическом стационаре // Клиническая медицина. - 2021. - №7-8. - С.457-464.
- Kumbhari V., Sinha A., Reddy A., Afghani E., Cotsalas D., Patel YA, Storm AC, Khashab MA, Kalloo AN, Singh VK. Algorithm for the management of ERCP-related perforations. Gastrointest. Endosc. 2016; 83(5): 934-943.
- Cirocci R., Kelly MD, Griffits EA, Tabola R., Sartelli M., Carlini L., Ghersi S., Saverio SD. A systematic review of the management and outcome of ERCP related duodenal perforations using a standardized classification system. Surgeon. 2017; 15(6): 379-387.
- Kim BS, Kim IG, Ryu BY, Kim JH, Yoo KS., Baik GH, Kim JB, Jeon JY. Management of endoscopic retrograde cholangiopancreatography-related perforations. J. Korean Surg. Soc. 2011; 81(3):1 95-204. 10.4174/jkss.20- 11.81.3.195.


