Многоузловые поражения щитовидной железы у детей: структура, диагностика, хирургическое лечение
Автор: Морозов Д.А., Напольников Ф.К.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Эндокринная хирургия
Статья в выпуске: 2 т.3, 2007 года.
Бесплатный доступ
Математическое моделирование позволило достоверно определить зависимость вероятности рецидива МПЩЖ от морфологического варианта и гетерогенности узлов, поражения одной или нескольких анатомических долей органа и объема резекции щитовидной железы. Предложенная модель выбора хирургической тактики позволила достоверно точно установить объем операции при различных вариантах МПЩЖ и снизить риск рецидива заболе- вания до минимума.
Короткий адрес: https://sciup.org/14916640
IDR: 14916640
Текст научной статьи Многоузловые поражения щитовидной железы у детей: структура, диагностика, хирургическое лечение
Саратовс^ий ^ос^дарственный медицинс^ий ^ниверситет
Математичес^ое моделирование позволило достоверно определить зависимость вероятности рецидива МПЩЖ от морфоло^ичес^о^о варианта и ^етеро^енности ^злов, поражения одной или нес^оль^их анатомичес^их долей ор^ана и объема резе^ции щитовидной железы. Предложенная модель выбора хир^р^ичес^ой та^ти^и позволила достоверно точно ^становить объем операции при различных вариантах МПЩЖ и снизить рис^ рецидива заболевания до миним^ма.
The mathematical correlation between recurrent of multimodular goiter and morfological and geterogenic nodular, the damage own ore more anatomic site of thyroid, and volume of resection of thyroid was found. Suggested model of the surgical treatment allow identifying the volume of thyroid resection in different forms of multimodular goiter and decreasing risk of the recurrent disease to minimum.
Мно^о^зловые поражения щитовидной железы (МПЩЖ) относятся к наиболее распространенным эн-докринопатиямудетей [3,9,17]. Традиционно МПЩЖ считались стадией узлового зоба, их структура и частота встречаемости различных добро^ачественных и зло^ачественных морфоло^ичес^их форм ^ детей до настоящего времени изучены недостаточно [8, 16].
До настояще^о времени не решены проблемы эффективной дооперационной диагностики морфологических форм МПЩЖ у детей, что связано с разной морфологией узлов в их структуре [1, 2, 5, 10, 18]. В отечественной и зарубежной литературе практически не обсуждаются эффективность применения комплексной ультразвуковой диагностики и тонкоигольной аспирационной биопсии для диагностики гетерогенности МПЩЖ.
Остается открытым вопрос об объеме оперативного вмешательства при МПЩЖ у детей [4, 12, 15]. Не существует обоснованных критериев выбора операции в зависимости от морфоло^ичес^их форм и объема поражения при МПЩЖудетей [11, 13]. Учитывая высокую частоту послеоперационных рецидивов многоузлового коллоидного пролиферирующего зоба (МКПЗ) и мультифокусного рака щитовидной железы (РЩЖ) у детей, ряд авторов считают единственным адекватным объемом операции тиреоидэктомию [14, 19]. Однако другие считают ее неоправданной [6, 7] в связи с высоким риском послеоперационных осложнений [2] и проблем адекватности заместительной гормональной терапии [20]. Не определено влияние ^етеро^енности МПЩЖ на объем резекции, а результаты применения органосохраняющих операций малочисленны и противоречивы.
Таким образом, отсутствие единых подходов в классификации МПЩЖ у детей, алгоритмов доопе-рационной диа^ности^и их морфоло^ичес^их форм и обоснованных критериев выбора операции в совокупности определяют актуальность данной проблемы.
Цель исследования
Ул^чшить рез^льтаты лечения мно^о^злово^о зоба ^ детей п^тем оптимизации диа^ности^и и выбора хирургическойтактики.
Материалы и методы
Проведен сравнительный проспективный и ретроспективный анализ диагностики, хирургического лечения и его результатов у 70 детей с МПЩЖ в возрасте от 7 до 16 лет ( в среднем 13,71 ± 2,67 года) в период с 1990 по 2005 год. Соотношение больных мужского и женского пола - 1 : 4,35. МПЩЖ составили 25,09% от общего числа больных, оперированных по поводу тиреоидной патологии. Максимальный размер узлов колебался от 1,5 до 5,5 см (2,84 ± 1,06 см). Продолжительность консервативной терапии составляла от 3 до 48 месяцев (19,15 ± 9,5 месяцев).
РЩЖ (n = 33) был представлен высокодифференцированными формами, преимущественно папиллярной карциномой (n = 28). Классификация РЩЖ проводилась в соответствии с 6-й разработкой TNM-классификации раковых заболеваний (UICC, 2002).
Все больные были обследованы по единой схеме: клинический осмотр, лабораторная диагностика, ультразвуковое исследование (УЗИ) щитовидной железы (ЩЖ) и регионарных лимфатических узлов, дополненное цветной допплеровской визуализацией кровотока и селективной флуометрией, рентге- нография грудной клетки, радиоизотопная сцинтиграфия ЩЖ (в случаях тиреотоксикоза), биопсия узлов ЩЖ и лимфатических узлов шеи с цитологической верификацией характера поражения.
В ходе клинического осмотра определяли характер и степень увеличения ЩЖ (ВОЗ, 1991). При пальпации узлов регистрировали их размеры, контуры, поверхность, формы, болезненность и подвижность, оценивалось состояние шейных лимфатических узлов. При УЗИ проводили стандартные эховолюмомет-рию и эхографию ЩЖ. Для каждого узла фиксировались локализация, размеры, контуры, эхогенность, эхоструктура, наличие halo-ободка и целостность капсулы. При цветной допплеровской визуализации кровотока рассматривали васкуляризацию каждого узла. При оценке вариантов кровотока использовали оригинальную классификацию типов сосудистых рисунков (2000). В ходе селективной флоуметрии регистрировали максимальную систолическую, минималь-н^ю диастоличес^^ю с^орости ^ровото^а и инде^с резистивности по четырем основным тиреоидным артериям.
Радионуклидное сканирование ЩЖ производилось с использованием туморнеспецифического радиофармпрепарата «99тТс-пертехнетат» (доза 32-40 Мбк).
Тонкоигольная аспирационная биопсия (ТАБ) узлов ЩЖ выполнялась иглами диаметром 0,8 мм. Из 353 анализируемых узлов 41,64% пунктированы под ультразвуковым контролем. Произведена последовательная пункция каждого узла размером более 5 мм. При пункции узлов менее 1 см забор материала осуществлялся из центра образования, при кистозно-солидной структуре узла выполнялась биопсия солидного компонента. В узлах более 1 см забор материала происходил из нескольких солидных участков. Информативность пунктата оценивалась по критериям J. Hamburger (1990). Информативные пун-ктаты разделяли на доброкачественные изменения, подозрительные на злокачественные и злокачественные изменения (Gharib H., 1997; Burch H.B., 1996).
При послеоперационном гистологическом исследовании ре^истрировалась ^истоло^ичес^ая форма каждого узла МПЩЖ согласно Международной гистологической классификации опухолей ЩЖ (ВОЗ, 1986).
Всем пациентам выполнены э^стра^апс^лярные резекции ЩЖ различного объема. При отсутствии необходимости биопсии регионарных лимфатических узлов или футлярно-фасциального иссечения клетчатки шеи резекции произведены субфасциаль-но, в иных случаях экстрафасциально. Были выполнены: тиреоидэктомия (n = 35) - экстракапсулярное суб- или экстрафасциальное удаление всей паренхимы ЩЖ; субтотальная резекция ЩЖ (n = 29) экстракапсулярное суб- или экстрафасциальное удаление ЩЖ с сохранением тиреоидного остатка объемом до 10 мл; гемитиреоидэктомия (n = 6) экстракапсулярное суб- или экстрафасциальное удаление одной анатомической доли ЩЖ и перешейка.
Статистичес^ий анализ сделан с использованием пакета программ Statistica 6.0 (StatSoft, 1999). Формирование групп проводилось в режиме стратифицированной рандомизации (стратификация по объему поражения). Для сравнения групп по качественным признакам использовали точный критерий Фишера, х2 с поправкой Йетса. При анализе количественных данных определяли их вид распределения (критерий Шапиро-Уилка). Для сравнения выборок по количественным признакам использовали критерий Вилкок-сона. С целью прогнозирования рецидивов заболевания делали многофакторный логистический регрессионный анализ. Критический уровень статистической значимости принят за 0,05.
Рез^льтаты и их обс^ждение
Анализ структуры многоузловых поражений ЩЖ у детей
МПЩЖ в^лючали в себя три морфоло^ичес^ие группы: неопухолевые поражения (50%), представленные многоузловым коллоидным пролиферирующим зобом (МКПЗ), опухоли ЩЖ (20,4%), преимущественно РЩЖ, и сочетанные поражения (29,6%) - каждый узел МПЩЖ имел свою морфологическую природу (табл. 1).
В соответствии с поставленными задачами больные были условно разделены на две группы: с мно-^о^зловым поражением одной анатомичес^ой доли (n = 40) и нескольких анатомических долей (n = 30). Анализ структуры МПЩЖ по сформированным группам показал, что МКПЗ в обеих группах представлен практически равнозначно, однако выявлено достоверно более частое поражение обеих долей ор^ана опухолями щитовидной железы (33,3% против 7,5%) и ло^ализация сочетанных поражений в одной доле (32,2% против 23,3%).
РЩЖ (n = 15) у пациентов с МПЩЖ представлен высокодифференцированными формами. При поражении одной анатомичес^ой доли папиллярный РЩЖ выявлен у 12 больных: Т 1 - у 7, Т2 - у 3, Т3 - у 2 (Тт -у 2). Фолликулярная карцинома диагностирована у 3 детей: Т 1 - у 2, Т2 - у 1 (Тт - у 1). При поражении нес^оль^их анатомичес^их долей м^льтифо^^сный рост папиллярного РЩЖ выявлен у 10 больных, в структуре сочетанных поражений - у 6 детей: Т 1 - у 5, Т2 - у 8, Т3 - у 3. Мультифокусного роста фолликулярной карциномы обнаружено не было, в структуре сочетанных поражений фолликулярный РЩЖ Т2 диагностирован у 1 ребенка. Регионарное метастазирование папиллярной карциномы выявлено в 25% наблюдений с поражением лимфатических узлов VI уровня (N1a), отдаленного метастазирования не было. Регионарного и отдаленного метастазирования фолликулярного РЩЖ не обнаружено. Во всех наблюдениях РЩЖ диагностирована I стадия заболевания.
При сочетанных поражениях одной доли ЩЖ (n = 13) вне зависимости от количества узлов только один узел имел опухолевую природу. У пациентов данной группы были выявлены сочетания МКПЗ с папиллярной карциномой Т 1 , Т2, Т3 и фолликулярной карциномой Т 1 . В группе сочетанных поражений нескольких анатомических долей (n = 7) билатеральное опухолевое поражение диагностировано у 4 пациентов с конгломератным зобом. В обеих группах превалировала комбинация - МКПЗ и папиллярный рак (76,3%).
Анализ морфоло^ичес^ой природы ^аждо^о ^зла в структуре многоузлового поражения показал, что МПЩЖ являлись гетерогенным заболеванием. При анализе структуры сочетанных поражений ЩЖ в обеих группах превалировала комбинация «МКПЗ и папиллярный РЩЖ» (76,3%).
Анализ лечебно-диагностической тактики при многоузловых поражениях ЩЖ у детей
При клиническом осмотре больных с многоузловым поражением одной анатомической доли ЩЖ (n
= 40) МПЩЖ выявлены у 27 пациентов (67,5%), в группе детей с поражением нескольких анатомических долей ЩЖ (n = 30) - у 13 (43,3%).
Анализ частоты встречаемости вариантов контура, консистенции и подвижности узлов различного генеза достоверных различий не выявил (р = 0,0581; 0,4373; 0,3001 соответственно). Бугристая поверхность узла чаще соответствовала опухолям ЩЖ (р = 0,0001). Значимых различий частот встречаемости данно^о призна^а межд^ РЩЖ и аденомами не было (р = 0,6490). Однако при высокой специфичности данного критерия в обеих группах (85,5% и 96,1%) его чувствительность равна 63,2% и 26,3%. Вероятность оп^холи ЩЖ при б^^ристой поверхности ^зла составляла в среднем 75%.
При оценке гетерогенности клинических характеристик узлов в каждой из форм МПЩЖ с поражением одной анатомической доли ЩЖузлы с различными признаками выявлены в 25% МКПЗ, 25% РЩЖ и 66,7% сочетанных поражений. В группе детей с поражением нескольких анатомических долей ЩЖ различные характеристики узлов обнаружены в 36,4% МКПЗ, 20% РЩЖ и в 85,7% сочетанных поражений, включая конгломератный зоб. В 2 наблюдениях муль-тифокусных аденом ЩЖ гетерогенности клинических характеристик не установлено.
Диа^ностичес^ая ч^вствительность ^линичес^о^о осмотра при выявлении сочетанных поражений одной анатомической доли составила 42,1%, специфичность - 87,3%, эффективность - 64,7%; при поражении нескольких долей ЩЖ - 85,7% при специфичности 79,3% и эффективности 82,5%. Вероятность диагностики сочетанного поражения при клиническом осмотре равна 51,62%.
При оценке тиреоидного статуса 97,5% детей имели клинический и лабораторный эутиреоз. Достоверных отличий гормонального статуса от морфологической формы МПЩЖ не выявлено (р = 0,1357).
Таким образом, клинический осмотр позволил сформировать группу пациентов с узловым поражением ЩЖ, однако его ценность для диагностики количества ^зловых образований и их ло^ализации оказалась невысока. Большинство клинических ха-ра^теристи^ ^злов не имели достоверно значимых отличий в частоте встречаемости при различном генезе поражения. Достоверная диагностика сочетанных поражений на этапе ^линичес^о^о осмотра была невозможна.
Рез^льтаты УЗИ ^ пациентов с мно^о^зловым зобом
В ходе УЗИ ЩЖ в обеих группах МПЩЖ диагностированы у всех больных. УЗИ с высокой долей ста-тистичес^ой достоверности позволило обнар^жить все, в т. ч. малые узловые образования в структуре МПЩЖ, в отличие от клинического осмотра (р = 0,0001). При пальпации достоверная оценка размеров и количества узлов произведена в 9,2%.
Анализ структуры узлов в обеих группах не выявил различий частот встречаемости однородной и неоднородной стр^^т^ры в ^злах различно^о ^енеза (р = 0,1394; р = 0,4716 соответственно). При анализе эхоплотности гипоэхогенная структура узла достоверно чаще встречалась при опухолевом характере поражения (р = 0,0235), анэхогенная - соответствовала узлам неопухолевой природы (р > 0,0001), изоэхо-генная - аденомам ЩЖ (р = 0,0128). Использование этих критериев для диагностики характера поражения имело низкие диагностические чувствительность, специфичность и эффективность (64,7%, 66,1%, 65,4% соответственно). Вероятность опухоли при гипоэхогенности узла составляла 35,5%.
Значимых различий частот встречаемости гиперэхогенных узлов при поражениях различного генеза не выявлено (р = 0,3528). Анэхогенные интрано-д^лярные в^лючения достоверно чаще встречались при МПЩЖ (р = 0,0359). Чувствительность данного критерия составила 79,2% при специфичности 52,9%. Вероятность неопухолевой природы узла с анэхоген-ными включениями составила 70,3%. Значимых различий частот встречаемости гипо-, изо- и гиперэхогенных интранодулярных включений в узлах различного генеза не выявлено (р = 0,4654; 0,4251; 0,2285 соответственно).
Отс^тствие или нар^шение целостности ^апс^лы узла достоверно чаще встречалось при РЩЖ (р = 0,0015), этот критерий имел высокую диагностическую специфичность - 80,9% при чувствительности 64,3%. Вероятность РЩЖ при отсутствии или нарушении капсулы составила 42,9%, при наличии четкой и целостной капсулы в 91,1% можно было судить о его неопухолевой природе.
Регистрация halo-ободка чаще соответствовала МКПЗ (94,4%). Несмотря на высокую диагностическую чувствительность данного критерия (94,4%), его специфичность составила 54,6%. Наличие halo-ободка определяло вероятность МКПЗ в 83,6%, его отсутствие в 80% соответствовало РЩЖ.
Сочетание анэхогенных интранодулярных включений и halo-ободка в структуре МКПЗ установлено в 35,8%, среди РЩЖ в 18,2%. Анализ частот встречаемости данного сочетания в узлах различного генеза значимых различий не выявил (р = 0,1065). Сочетание гипоэхогенного узла с отсутствием капсулы или нар^шением ее целостности достоверно чаще встречалось при РЩЖ (40,9%, р = 0,0001). Данное сочетание призна^ов имело высо^^ю специфичность - 96,2% при чувствительности 40,9%. Вероятность РЩЖ при диа^ности^е данно^о сочетания составляла 81,8%.
При анализе гетерогенности ультразвуковых ха-ра^теристи^ ^злов наличие различных хара^теристи^ ^злов достоверно чаще встречалось при сочетанных поражениях (р = 0,0038). Чувствительность этого критерия для диа^ности^и сочетанных поражений одной анатомической доли ЩЖ составляла 83,3% при специфичности метода 67,9%. При поражении нескольких долей чувствительность была равна 100% при специфичности 69,2%. Вероятность сочетанных поражений при гетерогенности ультразвуковых характеристик составляла 53,8%.
Таким образом, УЗИ ЩЖ являлось незаменимым для топичес^ой диа^ности^и МПЩЖ и определения размеров узлов. Дифференциальная диагностика характера поражения, в т. ч. и выделение косвенных признаков его морфологической структуры, на данном этапе исследования не имела диа^ностичес^ой значимости.
Рез^льтаты цветной допплеровс^ой виз^ализации ^ро-вото^а ^ пациентов с мно^о^зловыми поражениями ЩЖ
Наличие интранодулярного кровотока в 84,6% в обеих группах соответствовало опухолям ЩЖ, I и II типы сосудистого рисунка свидетельствовали об узлах неопухолевой природы (87,2%; р < 0,0001). Усиление паренхиматозно^о ^ровото^а выявлено в 19,1% случаев МКПЗ и в 23,1% наблюдений РЩЖ.
Чувствительность III типа кровотока, как признака РЩЖ, составляла 84,6%, специфичность - 87,2%. Вероятность РЩЖ при наличии интранод^лярно^о кровотока была равна 64,7%.
При анализе гетерогенности различные типы со-с^дистых рис^н^ов в ^злах МПЩЖ ^ одно^о пациента соответствовали сочетанным поражениям (90%, р = 0,0003).
Диагностическая чувствительность различных типов сосудистого рисунка у одного пациента при диагностике сочетанного поражения одной анатомической доли ЩЖ составляла 90% при специфичности 83,3%. Вероятность сочетанного поражения при гетерогенности сосудистых рисунков была равна 75%.
В ^р^ппе пациентов с поражением нес^оль^их анатомических долей чувствительность данного метода составила 100% при специфичности 72,2%. Вероятность сочетанного поражения при гетерогенности сосудистых рисунков была равна 54,6%.
Таким образом, цветная допплеровская визуализация ^ровото^а являлась ценным методом ^освенной верификации рака ЩЖ в структуре МПЩЖ; анализ ге-теро^енности сос^дистых рис^н^ов был о^раничен при верификации групп истинной гетерогенности и многоузлового коллоидного пролиферирующего зоба.
Рез^льтаты селе^тивной фло^метрии тиреоидно^о ^ровото^а ^ пациентов с мно^о^зловыми поражениями ЩЖ
В группе детей с поражением одной анатомической доли ЩЖ усиление кровотока на стороне поражения соответствовало наличию оп^холево^о ^зла или узлов МКПЗ с высокой степенью пролиферативной активности (р = 0,0012). При сочетанных поражениях и м^льтифо^^сном РЩЖ чаще отмечалось ^силение ^ровото^а в верхней щитовидной артерии контрлатеральной стороны (р = 0,0214). Достоверной разницы инде^са резистивности в зависимости от морфологической природы поражения не выявлено (р = 0,3214).
Применение критерия «усиление кровотока на стороне поражения» для диагностики РЩЖ имело низкую чувствительность (66,7%) и специфичность (40%). Вероятность РЩЖ при усилении кровотока на стороне поражения была равна 57,1%.
При билатеральном неоп^холевом поражении средние параметры кровотока оставались нормальными. При мультифокусном РЩЖ выявлено симметричное усиление кровотока по всем артериям. При сочетании РЩЖ и МКПЗ ^ровото^ был ассиметричен за счет усиления справа, что могло определяться преим^щественной монолатеральной ло^ализацией опухолевого очага (42,9%). Билатеральное опухолевое поражение (57,1%) не приводило к симметричному увеличению средних показателей. Статистичес-^ий анализ выявил отс^тствие достоверно значимых различий параметров кровотока в различных группах МПЩЖ (р > 0,05).
Таким образом, данный метод не имел какой-либо ценности при дифференциальной диагностике характера поражения в структуре МПЩЖ. Статистически значимых различий между параметрами кровотока и клинико-морфологической формой поражения не выявлено.
Рез^льтаты тон^ои^ольной аспирационной биопсии ^ пациентов с мно^о^зловыми поражениями ЩЖ
Проведен анализ результатов ТАБ и цитологического исследования 353 узлов. 41,64% узлов пунктированы под ^льтразв^^овым ^онтролем по методи^е полипозиционной тонкоигольной аспирационной биопсии «Free Hand».
Цитологический анализ позволил установить морфологическую природу в 79,2% МКПЗ и в 72,7% РЩЖ. Использование ультразвукового контроля позволило улучшить диагностику с 74,2% до 86,4% при МКПЗ и с 55,6% до 84,6% при РЩЖ, включая фолликулярные карциномы. При МКПЗ ложноотрицательное заключение было основано на наличии признаков высокой пролиферативной активности фолликулярно-^о эпителия с формированием псевдопаппилярных структур. Ложноотрицательные результаты при РЩЖ были связаны с тр^дностями дифференциальной диагностики фолликулярных неоплазий.
Использование ТАБ при диагностике РЩЖ в структуре МПЩЖ имело высокую диагностическую чувствительность - 88,9% при специфичности 87,5%. Ультразвуковой контроль биопсии позволял достоверно увеличить специфичность методики до 90,4% (р = 0,0001). Вероятность РЩЖ при его цитологическом подтверждении была равна 72,7%, наличие МКПЗ при отсутствии цитоло^ичес^ой ^артины РЩЖ встречалось с частотой 95,5%. Наличие сочетанных поражений одной анатомической доли ЩЖ верифицировано у 90,9% пациентов. Цитологическая гетерогенность чаще соответствовала группе сочетанных поражений (р < 0,0001).
ТАБ, как метод дооперационной верификации сочетанных поражений одной анатомичес^ой доли ЩЖ, имела чувствительность 90,9% при специфичности 88%. Вероятность сочетанных поражений одной анатомичес^ой доли ЩЖ при их цитоло^ичес^ом подтверждении была равна 76,9%. При поражении нескольких анатомических долей ТАБ имела абсолютную чувствительность - 100% при специфичности 85%. Вероятность сочетанных поражений при цитологическом подтверждении была равна 66,7%.
Таким образом, ТАБ при МПЩЖ являлась золотым стандартом дооперационной диагностики морфологической природы узлов. Ультразвуковой контроль позволил увеличить специфичность и эффективность данного метода без изменения диагностической чувствительности.
Методика и объемы выполненных оперативных вмешательств у пациентов с МПЩЖ, характеристика ранних послеоперационных осложнений
У пациентов с МПЩЖ все резекции (n = 70) выполнены экстракапсулярно. При поражении одной анатомической доли у 77,5% детей - субфасциаль-но, у 22,5% - экстрафасциально. Интраоперационная визуализация n. reccurens проведена у 80% пациентов. При билатеральном поражении субфасци-ально - у 80%, экстрафасциально - у 20% детей. Интраоперационная визуализация n. reccurens проведена у 86,7% пациентов.
Объем резе^ции определялся морфоло^ичес^ой формой МПЩЖ, минимальный объем - гемитиреоидэктомией. При полюсном поражении одной анатомической доли в случаях высокодифференцированного РЩЖ Т1 выполняли гемитиреоидэктомии. При локализации РЩЖ Т1 в непосредственной близости к перешейку, а также при любой локализации Т2 выполнялись субтотальные резекции с объемом тиреоидного остатка не более 7 мл верхнего полюса контрлатеральной доли. МКПЗ с локализацией процесса в одной анатомической доле в большинстве случаев являлся показанием к выполнению гемитиреоидэктомии. При сочетанных поражениях объем опе- ративно^о вмешательства определялся размерами и локализацией опухолевого узла. В 83,3% случаев выполнена гемитиреоидэктомия, при Т3- стадии опухоли произведены субтотальные резекции.
При билатеральном поражении органосохраняющие резекции считались возможными при неопухолевом поражении, при сочетанных поражениях с расположением высокодифференцированного РЩЖТ1-2 в одной доле. При монолатеральном раке ЩЖ Т3, билатеральном зло^ачественном поражении любой стадии и конгломератном зобе выполняли тиреоидэктомии. При МКПЗ в 90,9% случаев выполнялась субтотальная резекция ЩЖ (табл. 2).
В стр^^т^ре осложнений отмечены временный парез n. reccurens и транзиторный гипопаратиреоз. Стойких нарушений не выявлено. Общая частота ранних послеоперационных осложнений при поражении одной анатомической доли составляла 12,5%, при билатеральном поражении - 36,7%. Статистически достоверным являлось ^величение числа ранних послеоперационных осложнений при расширенных резекциях (р = 0,0038).
Анализ рецидивов мно^о^зловых поражений ЩЖ Наблюдение за больными осуществлялось в сроки от 1 месяца до 10 лет.
В группе пациентов с поражением одной анатомической доли частота рецидивов составляла 12,5%. При МКПЗ рецидивов не было. В группе сочетанных поражений в 3 наблюдениях диагностирован отсроченный рост папиллярного РЩЖ в контрлатеральной доле. Ретроспективный анализ лечения больных с рецидивами РЩЖ показал, что 60% первично имели папиллярный рак Т2, 40% - Т3 При папиллярном РЩЖ Т1 рецидивов не выявлено.
При билатеральном поражении частота рецидивов составляла 23,3%. В случаях аденом ЩЖ рецидивов не выявлено. В группе сочетанных поражений во всех наблюдениях рецидивировал папиллярный рак. Ретроспективный анализ лечения больных с рецидивами рака ЩЖ показал, что в 3 наблюдениях были выполнены неадекватные объемы резекции в связи с ошибочным стадированием опухоли, отсутствием дооперационного цитологического заключения о морфологии узлов. В 1 случае отмечен рецидив Т2-папиллярного РЩЖ с монолатеральной локализацией опухоли в структуре сочетанного поражения. Большинство рецидивов возникло в период от 1 до 5 лет наблюдения.
Прогнозирование рецидивов заболеваний с учетом морфологического характера поражения и объема оперативно^о вмешательства
Для про^нозирования зависимости возни^новения рецидивов МПЩЖ от их морфоло^ичес^ой формы и объема операции мы использовали мно^офа^торный логистический регрессионный анализ - связь бинарного признака (вероятность рецидива) с несколькими прогностическими факторами. Результатом анализа являлся расчет оценок регрессионных коэффициентов уравнения Y = b0 + b1X1 + b2X2, где b0, b1, b2-регрессионные коэффициенты а X1, X2 - факторы риска, т. е. морфологическая природа поражения и объем оперативного вмешательства.
Были определены значения регрессионных коэффициентов для пациентов с многоузловым поражением одной анатомической доли (b0= - 13,513; b1 =- 28,848; b2= 8,05415) и нескольких анатомических долей (b0=- 29,172; b1 = 0,1815; b2= 30,3083).
Таким образом, уравнения модели расчета вероятности рецидива при МПЩЖудетей были построены как:
при поражении одной анатомичес^ой доли
X
X
Y = - 13,513 + (- 28,848 х X^^J + (8,05415 х ■ гистологий Р = 0,0111, при поражении нес^оль^их анатомичес^их долей
Y = -29,172 + (0,1815 х Х^ + (30,3083 х ■ гистология ), р = 0,0134.
Учитывая, что Y является логит-преобразовани-ем вероятности рецидива, данные уравнения были преобразованы:
Р = exp (-13,513 + (-28,848) хХ + (8,05415) х Y) / (1 + exp (-13,513 + (-28,848) xX + (8,05415) x Y));
Р = exp (-29,172 + (-0,1815) x X + (30,3083) x Y) / (1 + exp (-29,172 + (-0,1815) x X + (30,3083) x Y)), где Р - риск развития рецидива, Х - объем опера тивного вмешательства, Y - морфологическая форма заболевания.
Со^ласно данным моделям рассчитана вероятность рецидива МПЩЖ в зависимости от его морфологической формы и объема оперативного вмешательства.
В группе пациентов с поражением одной анатомической доли ЩЖ после выполнения органосохраняющих операций вероятность рис^а рецидива МКПЗ была равна 0, при мультифокусном РЩЖ вне зависимости от е^о морфоло^ичес^о^о варианта и стадии - максимальный риск рецидива - 1. В случаях сочетанных поражений при выполнении органосохраняющих резе^ций рис^ рецидивирования зависел от стадии опухоли в структуре МПЩЖ: сочетание МКПЗ и фолликулярной карциномы Т1 не имело риска рецидива, сочетание МКПЗ и папиллярной карциномы Т1 имело минимальный риск рецидива - 0,000011. Т2-3-стадии опухоли в составе сочетанных поражений имели риск рецидивирования от 0,99 до 1.
При многоузловом поражении нескольких анатоми-чес^их долей ЩЖ про^ностичес^ая вероятность рис^а рецидива МКПЗ после выполнения субтотальной резекции составляла 0,278 против 0 после тиреоидэктомии. Применение субтотальной резекции при мультифокус -ном папиллярном РЩЖ билатеральной ло^ализации вне зависимости от стадии опухоли определяло риск рецидива от 0,6438 (Т1-2) до 1 (Т3). При сочетанных поражениях при монолатеральной ло^ализации оп^холи любой стадии выполнение субтотальных резекций определяло риск рецидива 0,7 при 0 после тиреоидэктомий.
Выполнение ор^аносохраняющих резе^ций при м^льтифо^^сном РЩЖ и сочетанных поражениях с Т2-3-стадией опухоли при любой локализации узлов имело высокий риск рецидива опухоли.
Проанализировав все возможные морфологические формы МПЩЖ, мы создали таблицу выбора адекватного объема операции в зависимости от его морфологической формы и локализации узлов (табл. 3). Так, выполнение гемитиреоидэктомии возможно при МКПЗ с поражением одной анатомической доли. Субтотальные резе^ции по^азаны при одностороннем поражении ЩЖ фолликулярной опухолью, сочетанием фолликулярной опухоли или папиллярного ракаТ1 с МКПЗ в рамках одной доли. В случаях мультифокус -ного папиллярного рака, а также при его сочетании с иными оп^холевыми или пролиферативными ^злами больному необходимо выполнение тиреоидэктомии. Наиболее сложный выбор объема резекции, на наш взгляд, выявлен при двусторонней локализации МКПЗ (риск рецидива до 29%). Этим больным мы рекомендовали выполнение субтотальных резекций ЩЖ.
В рез^льтате проведенно^о исследования создан алгоритм диагностики и лечения МПЩЖ, достоверно позволяющий выбрать оптимальную хирургическую тактику при всех возможных клинико-морфологических вариантах МПЩЖ у детей и снизить число послеоперационных рецидивов заболевания (р = 0,0001) (рис. 1).
Выводы
МПЩЖ у детей являлись гетерогенными заболеваниями, представленными коллоидным пролиферирующим зобом, опухолями и сочетанными поражениями. В 2/3 наблюдений сочетанных многоузловых поражений была поражена одна анатомическая доля, в то время как опухоли чаще развивались в нескольких анатомических долях щитовидной железы.
У каждого третьего ребенка с МПЩЖузлы имели различную природу, чаще располагаясь в пределах одной анатомической доли. Зарегистрировано 6 вариантов сочетанных мно^о^зловых поражений с превалированием комбинации «коллоидный зоб + папиллярный рак».
Сравнительный анализ различных методов диаг-ности^и МПЩЖ определил приоритет прицельной тонкоигольной аспирационной биопсии и цитологического исследования каждого из узлов. Допплеров ское картирование имело значение в предварительной диагностике рака, ультразвуковое исследование - в топической диагностике узловых поражений.
При МПЩЖ у детей органосохраняющие резекции щитовидной железы оказались адекватными только при поражении одной анатомической доли коллоидным пролиферирующим зобом или фолликулярной опухолью, в том числе в рамках сочетанных форм. Частота послеоперационных осложнений в этих случаях была минимальной, а рецидивов заболевания не зарегистрировано.
Математическое моделирование позволило достоверно определить зависимость вероятности рецидива МПЩЖ от морфологического варианта и гетерогенности узлов, поражения одной или нескольких анатомичес^их долей ор^ана и объема резе^ции щитовидной железы. Предложенная модель выбора хирургической тактики дает возможность достоверно точно устанавливать объем операции при различных вариантах МПЩЖ у детей.
Составленный нами алгоритм диагностики и лечения МПЩЖ с учетом его клинико-морфологической гетерогенности позволяет снизить риск рецидива заболевания у детей до минимума.
Таблица 1
Стр^^т^ра патоло^ии ЩЖ ^ пациентов с мно^о^зловым зобом
|
№рфйюгичвсгаяфсрма заболевания |
Аб^йЛЗйТНйе ммткчеегао |
Частота, 7. |
|
МКЛЗ |
35 |
50,6 |
|
РЩЖ |
15 |
|
|
Сочетанные поражения |
20 |
28 |
|
Всего |
то |
100 |
Таблица 2
Объем выполненных резе^ции ЩЖ ^ пациентов с мно^о^зловым зобом
|
Объем пюреженнл |
КЪрфплппгесхик хаг ристер поражения |
Стажа опуколагого процесса (U1SS, 2002) |
ей Г h |
Объем тише иных езехцми h |
6 В Г |
||
|
ОПК-1 анатомическая дстяЩЖ (п = 40) |
МКПЗ (а = 24) |
— |
22 |
2 |
— |
||
|
рахЩЖ(п-З) |
;n-y |
- 1 - |
— |
— |
|||
|
Ъ |
2 |
- |
— |
||||
|
— |
— |
— |
|||||
|
реЩЩЮ РЩЖ . fr-u . |
- |
- |
- |
1 |
|||
|
сочетанные переженил (и = 12) |
Т] |
л-3 |
8 |
— |
|||
|
2 |
— |
— |
|||||
|
— |
3 |
— |
|||||
|
месммью акатомиче-сюа долей иск (п-30) |
МКГВ(п -11) |
— |
— |
10 |
|||
|
ракЩЖ(п-Ю) |
— |
||||||
|
л-З |
— |
1 |
4 |
||||
|
л=2 |
— |
1 |
|||||
|
аденомы ЩЖ fn = 3 |
- |
- |
2 |
- |
|||
|
сочетанные переженил (п-7) |
— |
1 |
1 |
||||
|
Tj |
п-4 |
— |
2 |
||||
|
п- 1 |
- |
- |
1 |
||||

Таблица 3
Выбор аде^ватно^о объема операции при мно^о^зловом зобе ^ детей
|
Морфологнческаи форма многоузлового зобе |
Объем аперлцми и и и и с к мост к от лаипыитации уыоп |
|
|
в мной анатомической доле |
в нескольких анатомических №1Л |
|
|
мкпз |
гемитиреоцд:ясгимия |
субтотальная |
|
резекция |
||
|
папиллярный рак Т „ |
1 НрСОНДЗКпСМИН |
тирооидэктомяя |
|
папиллярный рак Т;„ |
тирс л ИД1ГТСМ и я |
TMptUXIjTIKTЛ МИЯ |
|
папиллярный рак Тэ„ |
гиреакдзктомия |
тиреоилжшыля |
|
фолликулярная опухоль |
субтотел ьная реакция |
тиреоидэктомия |
|
МкПЗ + папиллярный рак Т2 |
субз озальная ритзекция |
1ИрС0*№КПЖНЯ |
|
МКПЗ + папиллярный рак Т2 |
гиреокдэгтомия |
тиреоидэктомия |
|
МКПЗ + папиллярный рак Т] |
гиреондзктом им |
чиреоидзкшмлх |
|
МКПЗ + фолликулярная опухоль |
субтагелъная резекции |
тиреоидэктомия |
|
МКПЗ * папиллярный рак Т] * + фолликулярная Опухоль |
субтотальная резекции |
1ИрИХ1МДЗК"ЮТи1Я |
|
МКПЗ + папиллярный рек Т2 + + фолликулярная опухоль |
тиреоидэктомия |
тиреоидэктомия |
|
МКПЗ 4 папиллярный рак IlpfC Tj ♦ + фолликулярная опухоль |
гиреакзезктомия |
тирейИлТЯпимлх |
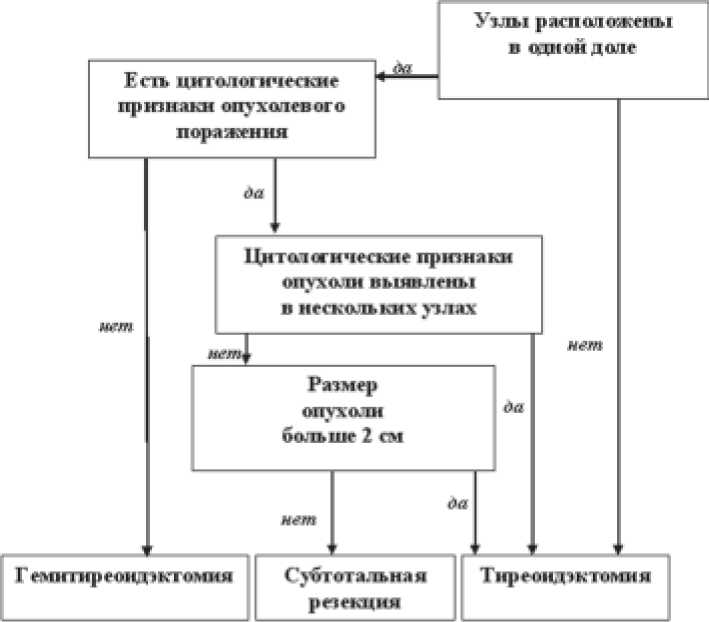
Рис. 1. Ал^оритм диа^ности^и и лечения мно^о^злово^о зоба ^ детей
Списо^ литерат^ры
-
1. Амирова Н.М., Слесарен^о С.С, Морозов Д.А. Отдаленные ре-з^льтаты хир^р^ичес^о^о лечения ра^а щитовидной железы // Современ-ные аспе^ты хир^р^ичес^ой эндо^риноло^ии: Тез. VII (IX) Рос. симпоз. по хир^р^ич. эн-до^риноло^ии. – Липец^, 1998. – С. 8–11.
-
2. Валдина Е.А. Хир^р^ичес^ие вмешательства и их техничес^ие осо-бенности ^ больных дифференцированным ра^ом щитовидной железы // Вестни^ хир^р^ии. 2000. – № 5. – С. 101–103.
-
3. Воронец^ий И.Б., Варшавс^ий Ю.Б. Стандартизация диа^ностичес^о^о исследования при заболеваниях щитовидной железы // Медицинс^ая радиоло^ия. 1999. – № 5. – С. 16–20.
-
4. Д^рнов Л.А., Голдобен^^о Г.В., К^рмашов В.И. Детс-^ая он^оло^ия. – М.: Литера, 1997. – 381 с.
-
5. Романчишен А.Ф., Гостимс^ий А.В. Диа^ности^а и хир^р^ичес^ое лечение новообразований щитовидной железы в детс^ом и юношес^ом возрасте // Вестни^ хир^р-^ии. – 1998. – № 4. – С. 66–68.
-
6. Романчишен А.Ф., Колосю^ В.А., Ба^ат^рия Г.О. Ра^ щитовидной железы – проблемы эпидемиоло^ии, этиопа-то^енеза и лечения. – СПб.: Welcome, 2003. – 256 с.
-
7. Романчишен А.Ф. Клини^о-пато^енетичес^ие варианты ново-образований щитовидной железы. – СПб.: На-^^а, 1992. – 258 с.
-
8. Фадеев В.В., Захарова С.М., Паша С.П. Мно^о^зло-вой э^тиреоидный зоб // Клиничес^ая тиреоидоло^ия. – 2003. – Т. 1. – № 1. – С. 12–17.
-
9. Aghini-Lombardi F., Antonangeli L., Martino E. et al. The spectrum of thyroid disorders in an iodine-deficient community: the Pescopagano survey // J. Clin. Endocrinol. Metab.– 1999. – Vol. 84.– № 2. – P. 561–566.
-
10. Capon F., Tacconelli A., Giardina E. et al. Mapping a dominant form of multinodular goiter to chromosome Xp22 // Amer. J. Hum. Genet. – 2000. – Vol. 67. – P. 1004–1007.
-
11. Francia G., Azzolina L., Mantovani T. et al. Heterogenity of nuclear DNA pattern and its relationship with cell cycle activity parameters in multinodular goitre // Clin. Endocr. – 1997. – Vol. 46. – № 6.– P. 649–654.
-
12. Kopp P., Kimura E. T., Aeschimann S. et al. Polyclonal and monoclonal thyroid nodules coexist within human multinodular goiters // J. Clin. Endocrinol. Metab. – 1994. – Vol. 79. – P. 134–139.
-
13. Laurberg P, Pedersen KM, Hreidarsson A, Sigfusson N, Iversen E, Knudsen PR. Iodine intake and the pattern of thyroid
disorders: a comparative epidemiological study of thyroid abnormalities in the elderly in Iceland and in Jutland, Denmark./ / J. Clin. Endocrinol. Metab. – 1998. – Vol. 83. – P. 765–769.
-
14. Mazzaferi E. L. Managing of the solitary thyroid nodule // N. Engl. J. Med. – 1994. – Vol. 328. – P. 553–559.
-
15. Parma J., Duprez L., Van Sande J. et al. Diversity and prevalence of somatic mutations in the TSH receptor and Gas genes as a cause of toxic thyroid adenomas // J. Clin. Endocrinol. Metab. – 1997. – Vol. 82. – P. 2695–2701.
-
16. Schumm-Draeger P.-M., Encke A., Usadel K.-H. Optimale Rezidivprophylaxe der Jodmangelstruma nach Schild-druesenoperation // Internist. – 2003. – Bd. 44. – S. 420–432.
-
17. Studer H., Derwahl M. Multinodular goitre: much more to it than simply iodine deficiency // Baillieres best Pract. Res. Clin. Endocrinol. Metab. – 2000. – Vol. 14. – P. 577–600.
-
18. Schlumberger M., Pacini F. Thyroid tumors. – Nucleon, Paris, – 1999. – 317 p.
-
19. Tsang R., Brierly J., Simpson W. et al. The effect of surgery, radioiodine and external radiation therapy on the clinical outcome of patients with differentiated thyroid carcinoma // Cancer.— 1998.— Vol. 82, № 2. — P. 375 – 388.
-
20. Uzzan B., Campos J., Cucherat M. Effects on bone mass of long term treatment with thyroid hormones a meta-analysis // J. Clin. Endocrinol. Metab. – 1996.– Vol. 81. – P. 4278– 4289.


