Множественные грануляционные полипы, как осложнение эписклерального пломбирования (клинический случай)
Автор: Нероева Н.В., Захарова Г.Ю., Уткина О.А., Ваганова Е.Е.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4S1 т.20, 2025 года.
Бесплатный доступ
Среди осложнений эписклерального пломбирования особое место занимает отторжение пломбировочных материалов и развитие грануляционного полипа конъюнктивы. Развитие полипа после проведения склеропластических операций происходит из-за хронической травмы конъюнктивы выступающими элементами пломбировочного материала Цель: анализ клинического случая – развитие множественных грану- ляционных полипов после операции кругового и локального эписклерального пломбирования у больного с регматогенной отслойкой сетчатки. Материалы и методы: проведен анализ данных медицинской докумен- тации, клинической картины и результатов хирургического лечения пациента, обратившегося в Центр. Заключение. Грануляционный полип является поздним осложнением ЭСП, доставляющим выраженный дискомфорт пациентам. Развитие этого осложнения связано с хронической травмой конъюнктивывыступающими краями пломбировочного материала или грубыми склеральными швами, что требует от хирурга тщательного адекватного подшивания пломбировочного материала во время операции.
Регматогенная отслойка сетчатки, эписклеральное пломбирование, грануляционный полип
Короткий адрес: https://sciup.org/140312721
IDR: 140312721 | DOI: 10.25881/20728255_2025_20_4_S1_80
Multiple granulation polyps as a complication of episcleral buckling (clinical case)
Background: Among the complications of episcleral buckling, rejection of buckling materials and the development of granulation polyps of the conjunctiva are particularly common. The development of polyps after scleroplastic surgery occurs due to chronic conjunctival trauma from protruding elements of the buckling material. Objective: To analyze a clinical case of multiple granulation polyps developing after circular and localized episcleral buckling in a patient with rhegmatogenous retinal detachment. Materials and Methods: A prospective analysis of the data, clinical presentation, and surgical outcomes of a patient who presented to the Center was conducted. Conclusion: Granulation polyps are a late complication of retinal detachment, causing significant discomfort to patients. The development of this complication is associated with chronic trauma to the conjunctiva by protruding edges of the filling material or rough scleral sutures, which requires the surgeon to carefully and adequately suturing the filling material during surgery.
Текст научной статьи Множественные грануляционные полипы, как осложнение эписклерального пломбирования (клинический случай)
к конъюнктиве тонкой ножкой и могут вызывать боль из-за ишемического некроза (отмирания).
Как правило, ГП развивается поздно: от нескольких месяцев до нескольких лет после первичной операции [5]. Из-за своей структуры и обилия кровеносных сосудов ГП подвержены травматизации и могут вызывать кровотечения. Чаще всего больные обращаются к врачу с жалобами на сукровичное отделяемое из глаза разной интенсивности. Пациентам с ГП часто ставят диагноз: инфекция имплантата или новообразование конъюнктивы, что требует тщательной дифференциальной диагностики. По данным Саакян С.В. с соавт. [7] при цитологическом исследовании, проведенному 308 больных с подозрением на злокачественное новообразование кожи век и конъюнктивы, у 3-х пациентов выявлен грануляционный полип. Однако, развитие ГП после проведения склеропластических операций по поводу РОС происходит из-за хронической травмы конъюнктивы выступающими элементами пломбировочного материала (острый край пломбы, силиконовая муфта, грубый склеральный шов, подшитые неправильно края циркляжной ленты или губки и т.п.) в течение длительного периода. Надо отметить, что развитие ГП не всегда сопровождается отторжением пломбировочных материалов, а может возникнуть локально только на какой-то один высту-

пающий элемент. Аналогичные причины развития ГП при реконструктивно-пластической офтальмохирургии с использованием имплантатов из политетрафторэтилена описывают Филатова И.А. с соавт. В 1,17% случаев ношение индивидуальных протезов с острыми краями явилось причиной хронической травмы конъюнктивы и развития ГП в достаточно отдаленные сроки после операции [8].
Цель: анализ клинического случая – развитие множественных грануляционных полипов после операции кругового и локального эписклерального пломбирования у больного с регматогенной отслойкой сетчатки.
Клинический случай
Пациент О., 46 лет. По данным медицинской документации миопия ОU с 3-х лет. Последние очки -12 D. По выпискам максимально корригированная острота зрения (МКОЗ) на правом глазу (OD) = 0,6, на левом (OS) = 0,9. OD всегда видел хуже, чем OS. С 2000г. зрение на ОD постепенно стало снижаться, к врачу не обращался. В 2004 OD перестал видеть, МКОЗ – правильная светопроекция. В 2013 на обоих глазах проведена лазерная коагуляция сетчатки, выписку пациент не предоставил. В ноябре 2013 на OD проведено хирургическое лечение – факоэмульсифи-кация катаракты с имплантацией интраокулярной линзы, зрение ОD после операции – правильная светопроекция. В декабре 2013 хирургическое лечение OD – витрэктомия в сочетании с эндолазеркоагуляцией сетчатки, интрави-треальным введением газа и эписклеральным круговым пломбирование по месту жительства (г. Луганск). После операции зрение на OD – правильная светопроекция.
В 2015г. развилась отслойка сетчатки на ОS. Проведено хирургическое лечение – витрэктомия в сочетании с эписклеральным круговым и локальным пломбированием по месту жительства (г. Луганск). После операции сетчатка прилегла. МКОЗ ОS с -12,0 D = 0,4.
В течение последних 5 лет отмечает отделяемое из левого глаза, диагноз по м/ж – конъюнктивит, проводили противовоспалительное лечение. Надо отметить, что в течение 2022–2023 гг., со слов больного, четырежды было «подшивание пломбы», выписки не предоставил. Зрение постепенно снижалось. В мае 2024 госпитализирован по месту жительства (г. Луганск) с диагнозом – «дислокация силиконовой базальной ленты, оперированная отслойка сетчатки, гиперплазия конъюнктивы, осложненная катаракта». При осмотре отмечаелось обильное слизистогнойное отделяемое, под конъюнктивой определялась силиконовая лента и циркляжная пломба, гиперплазия конъюнктивы в нижнем и наружном отделах. Сетчатка прилежит. 16.05.2024 г. проведена операция на OS – удаление циркляжной пломбы. В послеоперационном периоде сохранилось отделяемое, которое к лету 2025г стало обильным гнойно-сукровичным. Зрение ОS – правильная светопроекция.
Направлен в НМИЦ ГБ им. Гельмгольца на консультацию в июле 2025 . После обследования поставлен диагноз OS – отторжение пломбировочных материалов, множественные грануляционные полипы, многократно оперированная отслойка сетчатки (циркляж с подшиванием пломб четырежды), авитрия, состояние после эндолазеркоагуляции сетчатки, OD – артифакия, ави-трия, оперированная отслойка сетчатки, состояние после эндолазеркоагуляции сетчатки, амавроз. Больной был госпитализирован для хирургического лечения OS.
Состояние при поступлении: Зрение OD/OS = 0(ноль) /правильная светопроекция. ВГД OD/OS 13/15 мм рт.ст. (пневмотонометрия). ОD – спокоен, роговица прозрачная, передняя камера средней глубины, влага прозрачная, радужка субатрофичная, в просвете зрачка остатки хрусталиковых масс, глубжележащие среды не биомикро-скопируются. ОS –обильное сукровично-гнойное отделяемое, выраженная смешанная инъекция глазного яблока в наружной половине. В верхне-наружном квадранте диастаз конъюнктивальной раны, в котором биомикро-скопируется силиконовая лента, три больших грануляционных полипа (один в верхне-наружном квадранте, два в нижне-наружном). Роговица прозрачная, передняя камера средней глубины, влага прозрачная, радужка субатрофичная, зрачок круглый. Выраженные помутнения хрусталика в кортикальных слоях и под задней капсулой. Глазное дно (за флером): ДЗН бледно-розовый, границы четкие, миопическая стафилома. На периферии множественные обширные атрофические очаги с пигментом, лазеркоагуляты.
13.08.2025 г. проведена операция ОS – удаление циркляжной ленты и грануляционных полипов. При ревизии операционной раны после удаления ГП было выделена силиконовая циркляжная лента, пришитая во всех квадрантах грубыми склеральными швамина расстоянии 6–7 мм от лимба. Концы ленты были зафиксированы при помощи силиконовой муфты, над которой находился самый большой ГП. Лента и склеральные швы удалены. Швы на конъюнктиву, с/к введен антибиотик (Рис. 1–4).
В первые сутки после операции зрение OS – счет пальцев у лица. МКОЗ постепенно улучшалась и к выписке на 9 сутки составила с -15,0Д 0,1. ВГД OD/OS
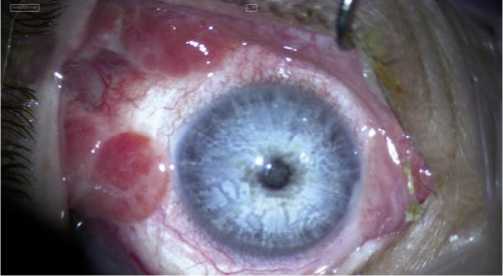
Рис. 1. Множественные грануляционные полипы конъюнктивы в наружной половине глазного яблока.

13/19 мм рт. ст. (пневмотонометрия). Локальный статус OS – слабо раздражен, швы чистые, фиксированные, отделяемого нет. Роговица прозрачная, передняя камера средней глубины, влага прозрачная, радужка структурная, зрачок круглый. Выраженные помутнения кортикальных слоев и под задней капсулой хрусталика. Глазное дно: ДЗН бледно-розовый, границы четкие, миопическая стафилома. На периферии множественные атрофические очаги с пигментом, лазеркоагуляты. ОD – спокоен, без динамики.
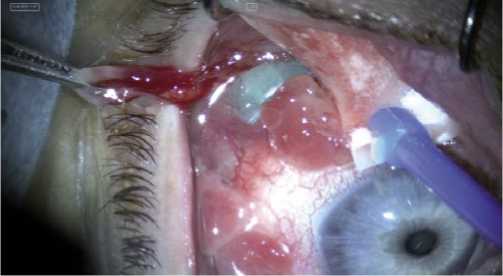
Рис. 2. При отведении грануляционного полипа выявлен диастаз конъюнктивальной раны, в котором обнаружена силиконовая муфта, фиксирующая концы ленты.
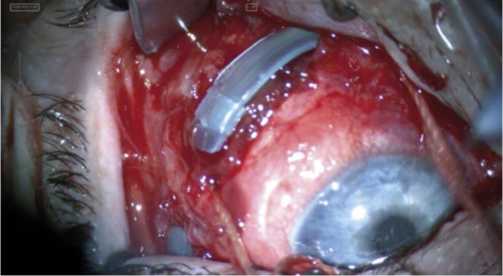
Рис. 3. После удаления грануляционных полипов выявлен обширный диастаз конъюнктивальной раны с силиконовой лентой и муфтой.
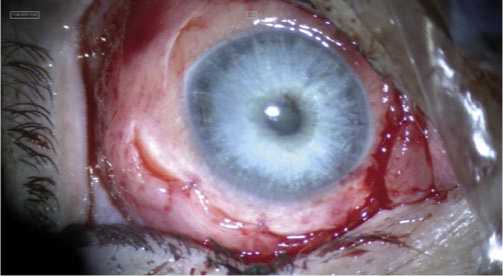
Рис. 4. После удаления силиконовой ленты и грануляционных полипов наложены конъюнктивальные швы.
Заключение
Грануляционный полип является поздним осложнением ЭСП, доставляющим выраженный дискомфорт пациентам. Развитие этого осложнения связано с хронической травмой конъюнктивы выступающими краями пломбировочного материала или грубыми склеральными швами, что требует от хирурга тщательного адекватного подшивания пломбировочного материала во время операции.


