Множественные наружные несформированные свищи желудочно-кишечного тракта после бариатрического хирургического вмешательства (клиническое наблюдение)
Автор: Двухжилов М. В., Стручков В. Ю., Берелавичус С. В.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические случаи
Статья в выпуске: 3 (73), 2020 года.
Бесплатный доступ
В статье представлено клиническое наблюдение множественных смешанных свищей желудочно-кишечного тракта у пациента после бариатрического хирургического вмешательства. Описана хирургическая тактика, вызвавшая развитие кишечных свищей, со схемой первичного бариатрического вмешательства. Перечислены тактические ошибки ведения больных с множественными несформированными кишечными свищами, с учетом которых проводилась коррекция состояния больного при подготовке к операции. Приведена схема местного лечения больных с кишечными свищами путем применения метода активной аспирации кишечного содержимого. Данный пациент перенес реконструктивное вмешательство через 4 месяца после последней операции. В момент реконструкции полностью выяснена структура желудочно-кишечного тракта - сформированные «баранки» из тонкой кишки, несостоятельность гастроэнтероанастомоза, сформированный гастротрансверзоанастомоз. Выполнена резекция кишки, несущей свищи, и реанастомозирование неадекватно сформированных соустий ЖКТ, выведение трансверзостомы, закрытие которой произошло через год после выполненной реконструкции. Отмеченные нами ошибки ведения данного больного разобраны с учетом данных мировой литературы по бариатрической хирургии и ведению больных с множественными несформированными тонкокишечными свищами. На примере данного клинического случая можно отследить, что чрезмерно активная хирургическая тактика лишь способствует ухудшению состояния больных с множественными несформированными свищами желудочно-кишечного тракта.
Кишечный свищ, желудочный свищ, толстокишечный свищ, тонкокишечный свищ, энтеральная недостаточность, послеоперационные осложнения
Короткий адрес: https://sciup.org/142226435
IDR: 142226435 | УДК: 617-089.844 | DOI: 10.17238/issn2072-3180.2020.3.108-115
Multiple enteroatmospheric fistulas of gastrointestinal tract after bariatric procedure. Case report
In this case we describe multiple enteroatmospheric fistulas of gastrointestinal tract of patient after bariatric procedure. Also it presents surgical tactics that had caused development of enteroatmospheric fistulas. Started from initial bariatric procedure we described all mistakes of treatment of this patient and ways of correction of happened condition. Scheme of local treatment of enteroatmospheric fistulas with usage of active drainage of intestinal juice was decribed. This patient had gastrointestinal reconstruction after 4 month after latest surgical procedure. Full condition of gastrointestinal tract had been understood in process of operation: multiple «loops» made from small intestine, gastroenteroanastomosis leakage, formed gastrotransversoanastomosis. Resection of small intestine with enterocutaneus fistulas with full reconstruction were made. Also colostomy were made, which were closed a year after last operation. Mistakes we describe in this case were analyzed taking into account world literature of bariatric surgery and management of enteroatmospheric fistulas. In the conclusion we can say that very active surgical treatment can decrease condition of patients with multiple enteroatmospheric fistulas.
Текст научной статьи Множественные наружные несформированные свищи желудочно-кишечного тракта после бариатрического хирургического вмешательства (клиническое наблюдение)
Введение Возникновение у оперированного больного кишечного свища всегда становится серьезной проблемой как для больного, так
Кишечный свищ – это соустье между кишечной стенкой и и для врача. Кишечные свищи относятся к тяжелым и сложно соседними тканями и органами [1]. поддающимся лечению осложнениям в абдоминальной хирургии.
Лечение данной категории пациентов ассоциировано с частым развитием угрожающих жизни осложнений, таких как сепсис и септический шок, синдром энтеральной недостаточности, тяжелые водно-электролитные нарушения, что обусловливает высокие показатели смертности как, по данным отечественных авторов, — 35-75% [2, 3], так и, по данным зарубежных коллег, — 6-33% [4, 5]. Особые трудности возникают при лечении больных с множественными свищами ЖКТ.
Данное клиническое наблюдение представлено для иллюстрации возможных последствий неправильного выбора тактики лечения больных с наружными свищами желудочнокишечного тракта.
Клинический случай
Больной 47 лет поступил в НМИЦ хирургии им. А.В. Вишневского осенью 2018 года с жалобами на открытую послеоперационную рану в левом подреберье, болевой синдром, наличие в ней тонкокишечных свищей, по которым выделяется до 1500 мл желудочного и тонкокишечного отделяемого в сутки.
После многократных попыток снижения веса с помощью различных диетологических методик, в апреле 2018 года пациентом было принято решение о выполнении бариатрического хирургического вмешательства. В начале мая 2018 года в плановом порядке выполнена верхнесрединная лапаротомия, резекции 2/3 желудка на длинной петле с брауновским соустьем и заглушкой по Шалимову, с формированием энтероэнтероанастомоза по типу билипанкреатического шунтирования с выключением двенадцатиперстной кишки (рис. 1).
На 3 сутки послеоперационного периода на фоне нарастающих явлений ранней спаечной кишечной непроходимости выполнено экстренное оперативное вмешательство в объеме: релапаротомия, висцеролиз, назоинтестинальная интубация, дренирование брюшной полости. В дальнейшем отмечалось улучшение состояния. Назоинтестинальный зонд и дренажи удалены.
На 15 сутки послеоперационного периода у пациента повторно отмечена клиническая картина спаечной тонкокишечной непроходимости. Принято решение о проведении консервативной терапии, рентгенологического исследования пассажа бариевой смеси по ЖКТ. По данным рентгенографии органов брюшной полости, барий через 18 часов в желудке и частично в петлях тощей кишки. Состояние пациента с отрицательной динамикой, отмечена гипертермия до 38,5 °С, в анализе КЩС крови наблюдались водно-электролитные нарушения.
В связи с неэффективностью проводимой консервативной терапии на 17 сутки после первичного оперативного вмешательства принято решение о выполнение экстренной операции в объеме: релапаротомия, висцеролиз, назоинтестенальная интубация, дренирование брюшной полости. На 2-е сутки состояние пациента с положительной динамикой, назоинтестинальный зонд удален.
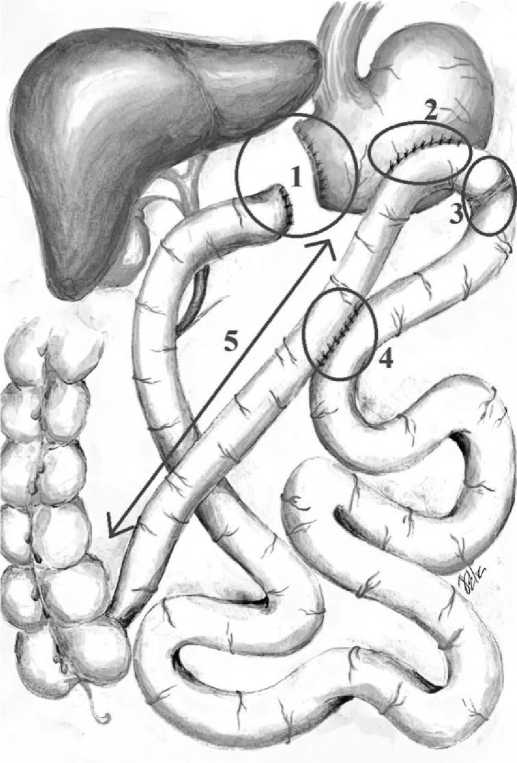
Рис. 1. Схема первичного бариатрического хирургического вмешательства. (автор рисунка – врач-ординатор НМИЦХ им. А.В. Вишневского Воробьева Е.А.) 1 — культя желудка и ДПК;
2 — гастроэнтероанастомоз на длинной петле;
3 — заглушка по Шалимову;
4 — энтероэнтероанастомоз по Брауну;
5 — петля подвздошной кишки от гастроэнтероанастомоза до илеоцекального перехода длиной около 1 метра.
Через 4 дня после последнего оперативного вмешательства у пациента диагностирована несостоятельность гастроэнтероанастомоза с отграниченным перитонитом. Швы с послеоперационной раны сняты, края разведены для формирования желудочного свища. Пациент переведен на полное парентеральное питание. По свищу выделялось до 1500 мл желудочного и тонкокишечного отделяемого в сутки.
Спустя 14 дней после разведения раны, эндоскопически под рентгенконтролем через отводящую петлю гастроэнтероанастомоза в терминальные отделы тонкой кишки установлен зонд для энтерального питания. На фоне интенсивной терапии у пациента отмечалась положительная динамика в виде стабилизации и улучшения общего состояния, уменьшения размеров раны с явлениями вторичного натяжения, снижение дебета кишечного отделяемого из раны до 800 мл в сутки.
Через полтора месяца консервативной терапии на фоне положительной динамики от проводимого лечения пациенту в плановом порядке выполнено оперативное вмешательство — ушивание свища. На 3 сутки (от последней операции) послеоперационного периода отмечена гипертермия до 38,7 °С, появление кишечного отделяемого из раны. Края раны разведены. Количество отделяемого по свищу увеличилось до 2000 мл в сутки.
Через 2 недели от последнего оперативного вмешательства с целью уменьшения потерь по свищевому ходу в экстренном порядке выполнена релапаротомия в левом подреберье, сформирован дублирующий гастроэнтероанастомоз на короткой билиопанкреатической петле. Последующий п/о период протекал с явлениями инфекционно-токсического шока, формированием множественных тонкокишечных несформированных свищей с обильным поступлением вводимого энтерального питания (кол-во отделяемого по свищам достигало 2500 мл в сутки), образованием флегмоны передней брюшной стенки в области левого подреберья.
На 9 сутки от последнего оперативного вмешательства с целью отключения конгломерата тонкой кишки, несущего свищи, в срочном порядке выполнена релапаротомия, формирование обходного энтероэнтероанастомоза между приводящей петлей и дистальными отделами подвздошной кишки. Данное оперативное вмешательство также не принесло положительного результата, — количество отделяемого не уменьшилось.
В дальнейшем проводилась комплексная консервативная терапия, полное парентеральное питание, ежедневные перевязки.
Спустя 3 недели пациент консультирован сотрудниками отделения абдоминальной хирургии НМИЦ хирургии им. А.В. Вишневского, и принято решение о переводе пациента.
Состояние пациента на момент поступления: тяжелое, стабильное. Рост: 178 см. Вес: 125 кг. ИМТ: 39. Температура тела: 37,3 °С. За последние 5 месяцев отмечена потеря в весе 55 кг. Стул 1 раз в 2 недели на фоне полного отсутствия энтерального питания.
STATUS LOCALIS: в эпигастральной области по средней линии имеется рана неправильной формы 15×10 см с неровными краями. Края раны покрыты свежими грануляциями. Дном раны является плотный конгломерат петель тонкой кишки. В левом нижнем углу имеется несформированный тонкокишечный свищ диаметром 2,5 см, в котором виден фрагмент зонда для энтерального питания. В верхнем правом углу раны визуализируется губовидный тонкокишечный свищ диаметром 1 см, в просвет которого установлен дренаж Кера. Отделяемого по дренажу нет (удален во время перевязки). В левом верхнем углу раны имеется конгломерат петель тонкой кишки и культи желудка с несостоятельным гастроэнтероанастомозом, в котором прослеживается зонд для энтерального питания. Рядом с желудочным свищем определяются два просвета тонкой кишки с обильным тонкокишечным отделяемым, окрашенным желчью. Рана продолжается в левое подреберье до передней подмышечной линии, образуя карман в передней брюшной стенке. Данный карман дренирован поливинилхлоридным дренажем через отдельную контрапертуру. Кожный покров в области раны левого подреберья воспален, мацерирован, гиперемирован. Рана находится на постоянной активной аспирации кишечного содержимого. По свищевым ходам поступает до 1500 мл кишечного содержимого в сутки.
По лабораторным данным: в клиническом анализе крови отмечалась анемия средней степени тяжести (Hb — 87 г/л), в биохимическом анализе крови — гипопротеинемия, гипоаль-буминемия, гипокалиемия, гиперлактатемия (общий белок — 55 г/л, альбумин — 32 г/л, калий — 2,9 ммоль/л, лактат — 2,3 ммоль/л). По данным коагулограммы, повышение уровня фибриногена (фибриноген — 5,1 г/л). В общем анализе мочи патологических изменений не обнаружено.
По данным КТ органов грудной клетки, брюшной полости и малого таза: ТЭЛА («свежих» участков инфарктной пневмонии не выявлено). Жидкость в левой плевральной полости, компрессионный ателектаз базальных отделов левого легкого. Обширный раневой дефект брюшной стенки с деструкцией VIII-X ребер слева. Множественные тонкокишечные свищи, желудочный свищ (в области дефекта гастроэнтероанастомоза) (рис. 2 а, б). Тромбоз левой общей бедренной вены. Гепатомегалия. Жировой гепатоз. Свободная жидкость в брюшной полости и малом тазу.
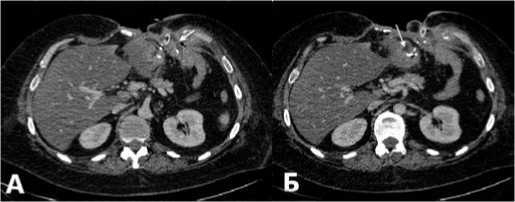
Рис. 2. КТ органов брюшной полости, аксиальная проекция, венозная фаза. А — обширный дефект передней брюшной стенки.
Заглушенная дистальная культя желудка.
Б — несостоятельность гастроэнтероанастомоза. Свищевой ход, открывающийся в рану в области левого подреберья.
При выполнении фистулоэнтерографии поочередно катетеризированы и контрастированы все доступные при осмотре наружные отверстия свищей (рис. 3). Идентифицированы: приводящая, отводящая петли тонкой кишки, область несостоятельности гастроэнтероанастомоза.
Также при УЗИ сосудов нижних конечностей выявлен тромбоз общей бедренной, поверхностной бедренной, подколенной, задней большеберцовой и малой подкожной вен слева.
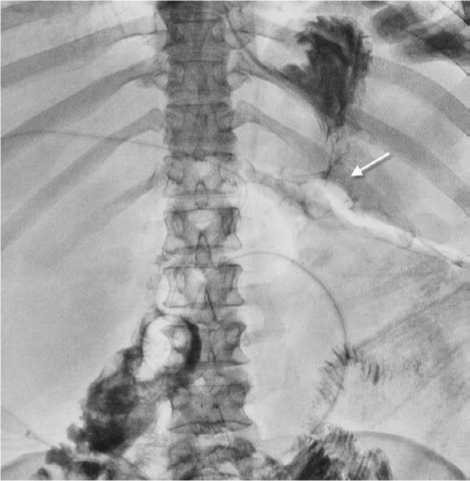
Рис. 3. Фистулоэнтерограмма. Несостоятельность гастроэнтероанастомоза. Выход контрастного препарата за пределы гастроэнтероанастомоза с распространением в раневой дефект брюшной стенки.
Учитывая тяжесть состояния больного, водно-электролитные нарушения, последствия ранее перенесенной ТЭЛА, пациент госпитализирован в отделение реанимации и интенсивной терапии.
Первым этапом пациенту проводилось консервативное лечение, направленное на стабилизацию общего состояния, коррекцию водно-электролитных нарушений, контроль генерализации инфекции, коррекцию нутритивного статуса (парентеральное питание в комбинации с введением энтеральных питательных смесей в отводящую петлю дистального кишечного свища), лечение тромбоэмболических осложнений и местное лечение раны.
Для местного лечения раны применялась активная аспирация желудочного и кишечного отделяемого в комбинации с мерами, направленными на защиту кожи. Для аспирации применялся двухканальный дренаж, установленный через контраппертуру в левой подреберной области по передней подмышечной линии, на 15 см ниже послеоперационной раны. Дренаж располагался на дне раны вдоль кишечных свищей и подходил к области несостоятельности гастроэнтероанастомоза (рис. 4).
Для лечения дерматита вокруг раны применялись противовоспалительные мази в комбинации с барьерными пастами и увлажняющими лосьонами. Данная схема местного лечения позволила уменьшить размер послеоперационной раны, способствовала ее очищению, образованию грануляций, а также регрессированию кожного воспаления вокруг ран спустя месяц нахождения в НМИЦ хирургии им. А. В. Вишневского.
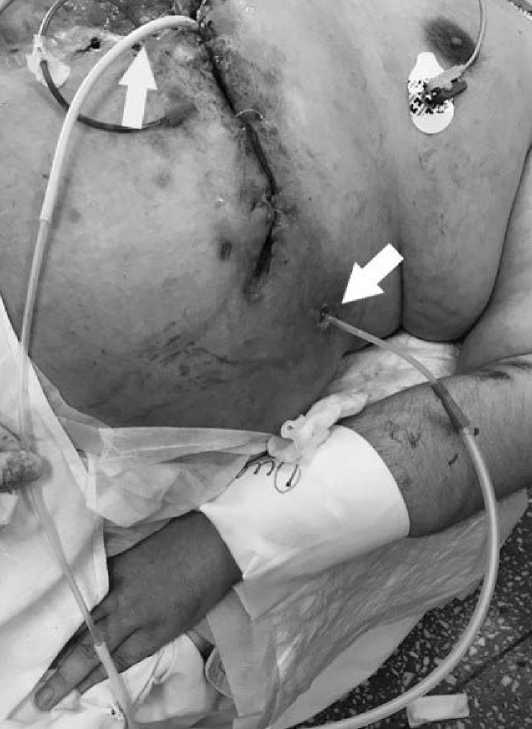
Рис. 4. Кожные края раны ушиты.
— Дренаж на активной аспирации установлен в область свища через контрапертуру.
— Катетер Фолея введен в отводящую петлю кишки для «дистального питания».
Общая длительность консервативного этапа лечения составила 3 месяца.
Вторым этапом (через 4 месяца от последней операции, спустя 2 месяца с момента поступления в НМИЦХ), на фоне полной компенсации водно-электролитных и белково-энергетических нарушений, а также регрессии воспаления в области раны, принято решение о выполнении реконструктивного хирургического вмешательства в объеме: лапаротомия, резекция петель тонкой кишки, несущих свищи; пересечение поперечной ободочной кишки с выведением концевой трансверзостомы, гастроеюностомия на Ру-петле.
Доступ — срединная лапаротомия. В нижнем этаже брюшной полости петли кишечника спаяны между собой плоскостными сращениями, которые легко разделены. При ревизии установлено, что на подвздошной и тощей кишке сформированы 3 энтероэнтероанастомоза, образующие «баранки» (в верхней, средней частях кишки и на расстоянии 5 см от илеоцекального угла) (рис. 5 а, б). На верхней «баранке» имеются 2 губовидных свища. В верхней части лапаротомной раны, к передней брюшной стенке фиксированы 2 губовидных свища, образующие общую розетку: один из них исходит из желудка (несостоятельный гастроэнтероанастомоз), второй — свищ поперечной ободочной кишки. Свищи отделены друг от друга. Желудок располагается под поперечной ободочной кишкой. Антральный отдел желудка сохранен (пересечен после ранее выполненной операции). Толстая кишка пересечена через свищевой дефект, после чего появилась возможность приступить к мобилизации культи желудка. Желудочный свищ исходил из несостоятельного гастроеюноанастомоза, сформированного на короткой петле — расстояние от дуоденоеюнального перехода не более 20 см. Кишка отделена от культи желудка, свищевые дефекты на кишке резецированы, на желудке — иссечены края губовидного свища. Культя желудка мобилизована за счет рассечения каменистой плотности сращений между передней стенкой желудка и париетальной брюшиной. Дефект стенки желудка ушит с оставлением отверстия для последующего анастомозирования. Тонкая кишка резецирована с удалением петель, несущих свищи. Дистальная «баранка» у илеоцекального анастомоза не разобщалась. Сформированы Ру-петля длиной 60 см, гастроеюноанастомоз конец в конец. Дистальная культя поперечной ободочной кишки ушита двухрядным швом, проксимальная — выведена на переднюю брюшную стенку в виде концевой плоской трансверзостомы в правом подреберье. Края раны сопоставлены швами.
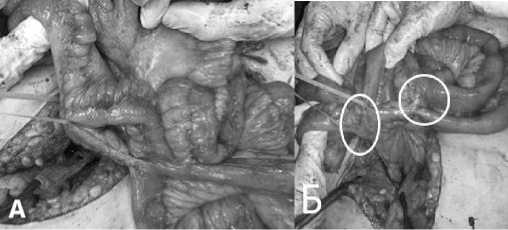
Рис 5. Интраоперационные фотографии.
А□ Энтероэнтероанастомоз в средней части тонкой кишки; Б□ Два энтероэнтероанастомоза сформированные на расстоянии 5 см от илеоцекального угла.
Послеоперационный период протекал без осложнений. Рана зажила первичным натяжением, швы сняты на 15 сутки. В удовлетворительном состоянии пациент выписан на 21 сутки.
Через 1 год пациент повторно обратился в НМИЦ Хирургии им. А.В. Вишневского для закрытия трансверзостомы.
Локальный статус: на передней брюшной стенке определяется Г-образный рубец после ранее выполненного вмешательства. В верхней части п/о рубца определяется грыжевое выпячивание размером 20×20 см. В околопупочной области справа от срединной линии располагается функционирующая трансверзостома. Кожа вокруг стомы не изменена.
Пациенту выполнено: лапаротомия, адгезиолизис, закрытие трансверзостомы, формирование трансверзодесцендоанасто-моза. Ввиду наличия трансверзостомы, герниопластика не проводилась. Послеоперационный период протекал без осложнений, пациент выписан на 9-е сутки после оперативного вмешательства.
Качество жизни после обеих операций удовлетворительное.
Обсуждение
В настоящее время, более 80% оперативных вмешательств в бариатрической хирургии составляют лапароскопическая продольная резекция желудка (sleeveresection) и обходной гастроэнтероанастомоз на петле по Ру [6].
До публикации 2 крупных мультицентровых исследований в 2015 и 2018 гг: SLEEVEPASS (с 03.2008 по 06.2010, 5 летнее наблюдение) и SM-BOSS (с 01.2007 по 11.2011, 5 летнее наблюдение), золотым стандартом являлась операция формирования обходного гастроэнтероанастомоза на Ру-петле, выполненная лапароскопическим доступом, ввиду ее высокой эффективности в отношении метаболических нарушений (гипергликемия, дислипидемия) и стабильности в снижении массы тела. При этом, многими авторами отмечалась высокая частота осложнений, более высокий риск несостоятельности анастомозов и техническая сложность выполнения указанного вмешательства [6, 7, 8].
В дальнейшем, после 5 лет активного применения выявлено отсутствие выраженных преимуществ гастроэнтеростомии на Ру-петле [7, 8]. После публикации этих результатов, продольная резекция желудка быстро вышла на первое место по частоте использования в бариатрической хирургической практике [6].
В данном клиническом случае при выборе варианта бариатрического оперативного вмешательства была допущена ошибка. Выполненная операция включает в себя 3 разных бариатрических вмешательства одновременно: резекцию желудка, обходной анастомоз и билиопанкреатическое шунтирование, что могло послужить отправным пунктом развития всех послеоперационных осложнений.
Следующей тактической ошибкой, по нашему мнению, является ранняя попытка реконструктивного оперативного вмешательства. На момент операции воспалительная инфильтрация кишечной стенки должна отсутствовать или быть минимальной. Фиксация париетальных и висцеральных листков брюшины между собой должна позволять разделять кишечные петли с минимальной травмой за счет обозначившегося «слоя» между листками брюшины [10]. Исходя из опыта российских и зарубежных авторов, оптимальное время для операции находится в интервале от 3 до 8 месяцев с момента формирования губовидного свища [11, 12, 13, 14]. Преждевременное оперативное вмешательство закономерно оканчивается неудачей и усугубляет ситуацию.
Помимо этого, выбор реконструктивной операции в объеме: ушивание свища в ране является категорически неверным. Попытки ушивания дефектов кишечной стенки в гнойной или гранулирующей ране приводят к увеличению размера дефекта, объема потерь и образованию полного кишечного свища [12].
Дальнейшие многократные попытки уменьшить количество отделяемого по желудочному свищу путем различных реконструктивных вмешательств лишь ухудшили ситуацию и привели к формированию новых кишечных свищей, увеличению количества потерь желудочного и кишечного отделяемого [12]. Также при формировании «дублирующего» обходного гастроэнтероанастамоза была допущена ошибка, и вместо этого был сформирован трансверзогастроанастомоз, который в дальнейшем привел к формированию свища поперечной ободочной кишки вследствие его несостоятельности. Ошибочный выбор стенки толстой кишки для формирования анастомоза связан с выполнением вмешательства в условиях выраженной воспалительной инфильтрации, и, как следствие, невозможности четкой дифференцировки органной принадлежности тканей.
В связи с множеством ранее проведенных оперативных вмешательств перед нами стояла непростая задача выбора варианта оперативного лечения у данного больного. В данном случае, после тщательной подготовки пациента (консервативный этап), был выполнен основной вариант радикальной реконструктивной операции — резекция петель тонкой кишки, несущих свищи с формированием межкишечных анастомозов.
Учитывая наличие наружного сформированного желудочного свища, была выполнена гастроеюностомия на Ру-петле. Дополнительная резекция желудка не производилась, в связи с малым его объемом, вследствие ранее выполненных оперативных вмешательств.
Обнаруженный интраоперационно неполный свищ поперечной ободочной кишки был разобщен и выведен на переднюю брюшную стенку в виде трансверзостомы. Формирование трансверзодесцендоанастомоза в данной ситуации могло повысить риск несостоятельности анастомоза и привести к неблагоприятному результату.
Заключение
Проблема лечения пациентов со свищами ЖКТ требует мультидисциплинарного и мультимодального подхода, в связи с частым развитием угрожающих жизни осложнений и высокими показателями смертности. Оперативное вмешательство, выполненное без адекватной предоперационной подготовки, и несвоевременная агрессивная хирургическая тактика не могут привести к положительному результату. А зачастую приводят к тяжелым осложнениям и значительному удлинению сроков госпитализации и дополнительным хирургическим вмешательствам.
В связи с этим, необходима разработка единого научно-обоснованного протокола периоперационного ведения пациентов с кишечными свищами. В рамках этого алгоритма должны быть освещены и регламентированы все особенности диагностики, лечебной тактики, командного взаимодействия хирургов, анестезиологов, реаниматологов и смежных специалистов.
Список литературы Множественные наружные несформированные свищи желудочно-кишечного тракта после бариатрического хирургического вмешательства (клиническое наблюдение)
- Мельников А.В. Клиника и профилактика свищей желудка и кишечника у раненных в брюшную полость /под ред. Ю.Ю. Джанелидзе. Л.: Изд. "ВММА", 1947. 460 c.
- Базаев А.В., Пузанов А.В., Петров С.В., Захаров А.Г. Лечение множественных свищей желудочно-кишечного тракта. Нижегородский медицинский журнал. 2005. № 4. С. 119-120.
- Грицаенко А.И., ИштуковР.Р.,ГараевМ.Р.Совершенствование методов лечения свищей тонкой кишки. Креативная хирургия и онкология. 2013. № 1-2. С. 57-60.
- Berry S.M., Fischer J.E. Classification and pathophysiology of enterocutaneous fistulas. Surg. Clin. North Am., 1996, Oct., 76 (5), pp. 1009-1018.
- Ortiz L.A., Zhang B., McCarthy M.W., Kaafarani H.M.A., Fagenholz P., King D.R., DeMoya M., Velmahos G., Yeh D.D. Treatment of Enterocutaneous Fistulas, Then and Now. Nutr. Clin. Pract., 2017, 32 (4, 5), pp. 508-515. DOI: 10.1177/0884533617701402
- Mocanu V., Dang J.T., Sun W. et al. An Evaluation of the Modern North American Bariatric Surgery Landscape: Current Trends and Predictors of Procedure Selection. OBES SURG, 2020, 30, pp. 3064-3072.
- DOI: 10.1007/s11695-020-04667-1
- Salminen P., Helmiö M., Ovaska J., et al. Effect of laparoscopic sleeve gastrectomy vs laparoscopic Roux-en-Y gastric bypass on weight loss at 5 years among patients with morbid obesity: the SLEEVEPASS randomized clinical trial. Jama, 2018, 319 (3), pp. 241-254.
- DOI: 10.1001/jama.2017.20313
- Peterli R., Wölnerhanssen B.K., Peters T., et al. Effect of Laparoscopic Sleeve Gastrectomy vs Laparoscopic Roux-en-Y Gastric Bypass on Weight Loss in Patients With Morbid Obesity: The SM-BOSS Randomized Clinical Trial. JAMA, 2018, 319 (3), pp. 255-265.
- DOI: 10.1001/jama.2017.20897
- Alizadeh R.F., Li S., Inaba C. et al. Risk factors for gastrointestinal leak after bariatric surgery: MBASQIP analysis. J Am Coll Surg., 2018, 227 (1), pp. 135-41.
- DOI: 10.1016/j.jamcollsurg.2018.03.030
- Комплексное лечение кишечных свищей. Методическое руководство под редакцией А.Г. Кригера. М., 2019. 66 с.
- Majercik S., Kinikini M., White T. Enteroatmospheric fistula: from soup to nuts. Nutr.Cli.nPract., 2012, 27 (4), рр. 507-512.
- DOI: 10.1177/0884533612444541
- Кригер А.Г., Кубышкин В.А., Берелавичус С.В., Горин. Д.С., Калдаров А.Р., Гогия Б.Ш., Икрамов Р.З., Ахтанин Е.А., Матушевская В.Н., Соколова Е.А. Хирургическое лечение больных с тонкокишечными свищами. Хирургия. 2015. № 12. С. 86-95. https://doi.org/10.171v16/hirurgia20151286-95
- Воробьев С.А., Левчик Е.Ю. Этапное лечение больных с наружными тонкокишечными свищами. Вестник хирургии. 2008. № 6. С. 114-118
- Quinn M., Falconer S. & McKee R.F. Management of Enterocutaneous Fistula: Outcomes in 276 Patients. World J Surg., 2017, 41, рр. 2502-2511.
- DOI: 10.1007/s00268-017-4063-y


