Мочевые биомаркеры при остром пиелонефрите
Автор: Попков В.М., Долгов А.Б., Захарова Н.Б., Понукалин А.Н., Вараксин Н.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Урология
Статья в выпуске: 1 т.9, 2013 года.
Бесплатный доступ
Цель: сравнительная оценка диагностического значения определения концентрации цитокинов в сыворотке крови и моче больных острым пиелонефритом. Материал и методы. Исследование цитокинового профиля сыворотки крови и мочи проведено у 21 больного острым пиелонефритом в возрасте от 23 до 63 лет. Концентрацию интерлейкинов (IL-lp, IL-6, IL-8, IL-10), рецепторного антагониста IL-1 (IL-1RA), фактора некроза опухолей — альфа (TNF-a), С-реактивного белка (CRP) в сыворотке крови и моче обследуемых пациентов определяли методом твердофазного иммуноферментного анализа (ИФА), используя соответствующие наборы реагентов ЗАО «Вектор-Бест» (Новосибирск). Исследование всех биомаркеров у больных острым пиелонефритом проводили трехкратно: при поступлении в стационар до начала антибактериальной терапии (1-я точка); через 5-7 дней от начала курса лечения (2-я точка); через 1,5 месяца после завершения лечения (3-я точка). Результаты. До начала лечения отмечалось повышение уровней IL-6, IL-8, IL-1RA, TNF-a, CRP в сыворотке крови. Одновременно концентрация этих же веществ в моче была на порядок выше. Во 2-й и 3-й точках изменения уровня цитокинов имели разнонаправленный характер, однако содержание большинства из них в моче оставалось более высоким, нежели в сыворотке крови. Заключение. Анализ изменения уровня цитокинов и С-реактивного белка в сыворотке крови и моче показал, что данные биомаркеры при остром пиелонефрите могут быть использованы в качестве показателей активности воспалительного процесса. Полученные данные позволяют предполагать, что исследование уровня цитокинов в моче может быть использовано для оценки тяжести воспалительных изменений паренхимы почки и при мониторинге эффективности проводимой терапии.
Моча, острый пиелонефрит, противовоспалительные цитокины, с-реактивный белок, сыворотка крови
Короткий адрес: https://sciup.org/14917670
IDR: 14917670
Текст научной статьи Мочевые биомаркеры при остром пиелонефрите
-
1Введение. Инфекции почек и мочевыводящих путей (ИМВП) относятся к самым распространенным Ответственный автор — Долгов Алексей Борисович
Адрес: 410054, г. Саратов, ул. Новоузенская, 166/168, кв.26.
Тел.: +79179859253.
инфекционным заболеваниям, которые требуют существенных финансовых затрат. Например, в США ежегодно госпитализируется по поводу ИМВП более 100 тыс. человек, при этом наиболее распространенной нозологией является пиелонефрит, а прямые и непрямые затраты по поводу внебольничных ИВМП составляют более 1,6 млрд долларов в год [1]. Частота урогенитальной инфекции в амбулаторной практике (второе место по обращаемости после ОРВИ) и нозокомиальная инфекция мочевых путей (первое место среди всех видов нозокомиальных инфекций) также свидетельствуют о высокой актуальности данной проблемы [2]. И хотя большая часть пациентов с ИМВП имеют благоприятный прогноз, от 10 до 40% случаев пиелонефрита приводят к склерозированию ткани почки (особенно в детской популяции), что, в свою очередь, может привести к развитию хронической почечной недостаточности и к инвалидности [3]. Учитывая все изложенное, актуальность вопросов диагностики и лечения, а также профилактики рецидивов ИВМП представляется весьма высокой.
В исследованиях, проведенных к настоящему времени, убедительно доказано, что острый пиелонефрит запускает каскад реакций в паренхиме почки, которые впоследствии приводят к возникновению хронического воспалительного процесса и развитию фиброзных изменений в тубулоинтерстиции почки и эндотелиальной дисфункции. Увеличение числа обострений в процессе развития пиелонефрита формирует на уровне почечной паренхимы замкнутую патологическую систему, в которой участвуют тубулярный эпителий, нейтрофилы и макрофаги, а главной мишенью становится эндотелий [4–6].
К настоящему времени выявлен ряд медиаторов , участвующих в воспалительных процессах и развитии эндотелиальной дисфункции при пиелонефрите. К ним можно отнести в том числе IL-1β, IL-6, IL-8, IL-10, рецепторный антагонист IL-1 (IL-1RA), фактор некроза опухолей — альфа (TNF-α), С-реактивный белок (CRP). Показано, что для диагностики наличия острого воспалительного процесса может быть использовано исследование провоспалительных цитокинов [7, 8]. Опубликованы данные о том, что концентрацию некоторых из медиаторов воспалительного процесса можно определять в моче [7, 9, 10]. Преимущественно данные исследования проводятся в детской популяции [11], среди взрослых же исследования подобного рода весьма фрагментарны [9].
Вместе с тем именно такой неинвазивный метод количественного анализа биомаркеров воспаления перспективен для разработки новых технологий ранней диагностики острого пиелонефрита, оценки степени тяжести повреждения паренхимы почек [9]. Результаты данных исследований необходимы для уточнения тактики дальнейшего ведения больных (с помощью хирургического вмешательства и/или терапии). Оценка уровня биомаркеров может осуществляться как в сыворотке крови, так и в моче.
Цель исследования : оценка диагностического значения определения концентрации провоспали-тельных цитокинов в сыворотке крови и моче больных острым пиелонефритом, которая может быть использована для ранней диагностики и прогноза течения воспалительного процесса.
Материал и методы. Обследованы пациенты в возрасте от 23 до 63 лет (медиана 44,7 года) с наличием острого неосложненного пиелонефрита (n=21, из них женщин 17, мужчин 4), проходившие лечение в НИИ фундаментальной и клинической уронефрологии Саратовского государственного медицинского университета им. В. И. Разумовского. Оценку активности и тяжести воспалительного процесса у больных проводили по результатам комплексного обследования, включавшего: изучение жалоб и сбор анамнеза; физикальное обследование пациента; ультразвуко- вое исследование; общий и биохимический анализ крови; обзорную рентгенографию почек и мочевых путей; в ряде случаев экскреторную урографию, компьютерную томографию с реконструкцией изображения, магнитно-резонансную томографию. Кроме того, в моче пациентов определяли общий белок, лейкоциты и эритроциты.
Диагностическими критериями острого пиелонефрита у данных пациентов являлись: наличие системных симптомов воспаления (фебрильная температура); местные проявления (боль в поясничной области); лейкоцитоз по данным ОАК; лейкоцитурия по данным ОАМ; присутствие более чем 10*5 КОЕ/ мл при посеве мочи. Пациенты с обструктивными уропатиями; доказанным иммунодефицитом; наличием онкоурологических заболеваний; любыми воспалительными заболеваниями иной локализации в стадии обострения в исследование не включались.
В качестве бактериальных агентов, вызывавших развитие пиелонефрита, были выявлены: Escherichia coli (n=16), Proteus mirabilis (n=3), Enterococcus faecalis (n=1), Staphylococcus Aureus (n=1). Лечение пациентов проводилось по стандартным схемам с применением препаратов первой линии выбора (цефалоспорины в\м и в\в; в ряде случаев фторхи-нолоны и аминопенициллины). Пациенты, самостоятельно начавшие антибактериальную и противовоспалительную терапию на преклиническом этапе, также исключались из исследования. По результатам лечения в течение 7–10 дней практически у всех пациентов был достигнут положительный клинический эффект. В дальнейшем пациенты получали необходимую антибактериальную, противовоспалительную терапию в соответствии со стандартом лечения заболевания.
Контрольная группа была сформирована из 20 практически здоровых лиц в возрасте от 35 до 65 лет.
Для количественного анализа биомаркёров взятие крови у пациентов исследуемой и контрольной групп проводили натощак, в утренние часы из кубитальной вены с использованием систем для забора крови «Vacuette» с активатором свертывания крови и разделительным гелем. Первую порцию утренней мочи в объеме не менее 100 мл собирали в специальные стаканы с крышками. Предварительно в емкость для забора мочи вносили 20 мкл раствора «ProClin 300» («SUPELCO», США). Аликвоты сыворотки крови и мочи разливали в пробирки с крышками типа «Eppendorf» и хранили до проведения исследования при температуре минус 25 ºС.
Концентрацию интерлейкинов (IL-1β, IL-6, IL-8, IL-10), рецепторного антагониста IL-1 (IL-1RA), фактора некроза опухолей — альфа (TNF-α), С-реактивного белка (CRP) в сыворотке крови и моче обследуемых пациентов определяли методом твердофазного им-муноферментного анализа (ИФА), используя соответствующие наборы реагентов ЗАО «Вектор-Бест» (Новосибирск). Исследование всех биомаркеров у больных острым пиелонефритом проводили трехкратно: при поступлении в стационар до начала антибактериальной терапии (1-я точка); через 5–7 дней от начала курса лечения (2-я точка); через 1,5 месяца после завершения лечения (3-я точка).
Для оценки диагностической чувствительности и специфичности анализа перечисленных биомаркеров использовали ROC-анализ. Статистическую обработку полученных результатов проводили с помощью пакета Statistica 6.1. В качестве критерия достоверности отличия между двумя независимыми группами использовали непараметрический критерий (U) Манна — Уитни. Во всех процедурах статистического анализа принимался уровень значимости р<0,05.
Результаты. Подготовка проб сыворотки крови обследуемых пациентов для определения концентрации цитокинов достаточно хорошо отработана и не вызывает проблем в лабораториях, однако результаты количественного анализа этих маркеров в моче нередко имеют значимое расхождение. С целью стандартизации методики пробоподготовки этой биологической жидкости нами проведено исследование изменения уровня цитокинов в моче 5 больных пиелонефритом, а также в образцах их мочи, к которым добавлен консервант «ProClin 300», обладающий антимикробной активностью. В результате данного эксперимента показано, что в моче больных острым пиелонефритом, не содержащей консерванта, уже в течение двух часов при комнатной температуре происходит резкое снижение концентрации цитокинов, причем содержание TNF-α, IL-8 и IL-10 падает более чем в 10 раз (табл. 1). Следует отметить, что через 6 часов хранения при комнатной температуре без кон- серванта уровни цитокинов в моче условно здоровых доноров крови снижаются максимально на 15%.
Концентрация провоспалительных цитокинов в сыворотке крови и моче у больных с острым пиелонефритом до начала антибактериальной терапии (1-я точка исследований) представлена в табл. 2.
Отмечено нарастание уровней IL-6, IL-8, IL-1RA, TNF-α, CRP по сравнению с контрольной группой в сыворотке крови в 1,5–9,2 раза. Концентрация IL-10 и IL-1β по сравнению с группой контроля изменилась незначительно. Однако параллельно с этим отмечено резкое повышение концентрации большинства провоспалительных цитокинов в моче по сравнению с контрольной группой (в 10–1000 раз).
Из табл. 2 следует, что наиболее выраженный подъем концентрации в образцах мочи в точке 1 получен для цитокина IL-8. У всех пациентов уровни IL-8 в образцах сыворотки были очевидно ниже, чем в образцах мочи (рис. 1), что дает основание утверждать о локальной гиперпродукции данного вещества в мочевыделительной системе.
Обращает на себя внимание и выраженное повышение уровня CRP в моче в точке 1, хотя его уровень
Таблица 1
Концентрация цитокинов в моче пациентов с острым пиелонефритом при сборе мочи с консервантом и без консерванта
|
№ пробы |
IL-1RA, пг/мл |
TNF-α, пг/мл |
IL-8, пг/мл |
IL-10, пг/мл |
||||
|
с ProClin |
без ProClin |
с ProClin |
без ProClin |
с ProClin |
без ProClin |
с ProClin |
без ProClin |
|
|
1 |
1209 |
652 |
532 |
0,4 |
173 |
17 |
1 |
0 |
|
2 |
7061 |
1406 |
2 |
0,7 |
415 |
41 |
9,9 |
0 |
|
3 |
8879 |
5857 |
177 |
0,4 |
309 |
24 |
1 |
0 |
|
4 |
3540 |
1728 |
429 |
0,4 |
162 |
16 |
1 |
0 |
|
5 |
1980 |
980 |
345 |
0,4 |
240 |
46 |
1 |
0 |
П р и м еч а н и е : IL-1RA — антагонист рецепторов интерлейкина -1; TNF-α — фактор некроза опухоли — α; IL- 8-интерлейкин -8; IL-10 — интерлейкин –10.
Таблица 2
Медиана концентрации биомаркера, диапазон квартильных отклонений
|
Определяемый биомаркер |
Условно здоровые (контроль), n=20 |
Больные с острым пиелонефритом, n=21 |
||||||
|
1-я точка |
2-я точка |
3-я точка |
||||||
|
в сыворотке |
в моче |
в сыворотке |
в моче |
в сыворотке |
в моче |
в сыворотке |
в моче |
|
|
IL-1β, пг/мл |
3,7 1,7–7,3 |
2,2 1,8–3,2 |
1,0 0,9–1,1 |
5,1* 3,2–8,9 |
1,0 0,9–1,1 |
1 0,9–3,0 |
1 1,0–1,0 |
1 1,0–1,8 |
|
IL-6, пг/мл |
2,4 1,6–3,1 |
2,9 2,1–3,9 |
22,0* 14,5–59,9 |
131,0* 61,3–591,5 |
0,5 0,5–2,2 |
6,4* 5,5–9,7 |
0,5 0,5–1,4 |
4,8* 3,9–6,8 |
|
IL-8, пг/мл |
6,1 5,0–8,9 |
0,4 0,0–12,1 |
8,9* 7,9–10,8 |
414,5* 94,3–1065,6 |
2,0 1,8–2,1 |
24,8* 14,5–52,3 |
10,9* 8,6–12,6 |
32,5* 20,6–45,5 |
|
TNF-α, пг/мл |
2,3 1,4–3,2 |
2,4 1.9–2,9 |
3,8* 3,1–4,6 |
214,7* 2,0–352,3 |
2,0 2,0–2,8 |
2,6 2,0–3,8 |
2,6 2,2–3,5 |
3,2 2,8–3,5 |
|
IL-10, пг/мл |
2,2 1,6–3,4 |
3,5 3,1–4,9 |
1,0 1,0–2,1 |
1,5 1,0–6,0 |
1,0 1,0–1,2 |
1 1,0–1,2 |
20,9* 16,8–24,5 |
3,4 3,1–3,5 |
|
IL-1RA,пг/мл |
230 170–300 |
1150 990–1260 |
480* 390–650 |
6510* 4680–8580 |
640* 470–720 |
2340* 2250–3080 |
2580* 1030–4020 |
6110* 5860–6780 |
|
CRP, мкг/мл |
1,2 0,90–1,50 |
0,63 0,29–1,08 |
1,6 0,6–3,3 |
6,50* 2,3–18,4 |
4,3* 2,6–11,4 |
5,15* 1,9–12,2 |
2,7* 2,0–3,5 |
0,12 0,09–0,15 |
П р и м еч а н и е : * — р<0,05 в сравнении с контрольной группой.
Концентрация цитокинов в сыворотке крови и моче пациентов с острым пиелонефритом
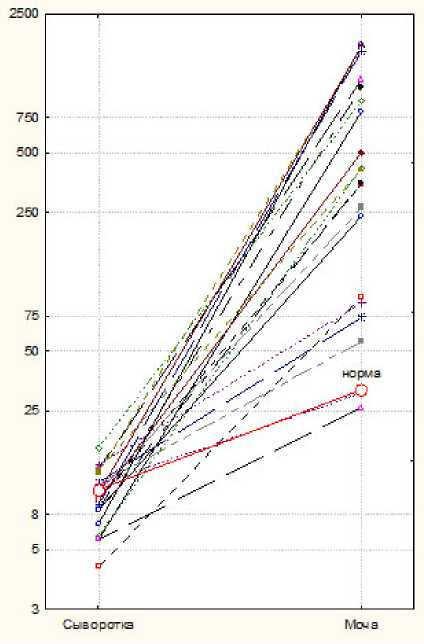
Рис. 1. Концентрации IL-8 в парах сыворотка — моча больных с острым пиелонефритом (1-я точка исследований)
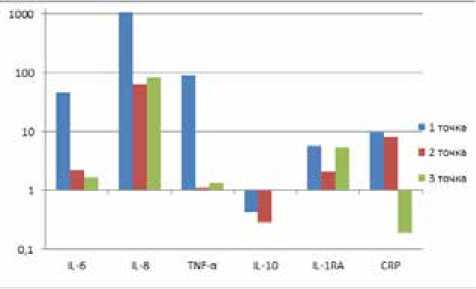
Рис. 2. Кратность превышения концентрации цитокинов в моче у больных с острым пиелонефритом относительно контрольной группы в динамике
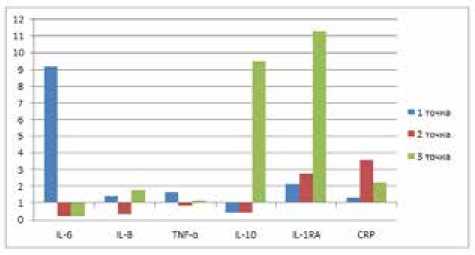
Рис. 3. Кратность превышения концентрации цитокинов в сыворотке крови у больных с острым пиелонефритом относительно контрольной группы в динамике
в сыворотке крови пациентов остается в пределах нормы или незначительно повышен.
Через 5–7 суток после начала антибактериальной терапии (точка 2) содержание провоспалительных цитокинов в сыворотке крови и моче больных существенно снижается (см. табл.2). Концентрации IL-1β, IL-6, IL-8, TNF-α в сыворотке сопоставимы с группой контроля, а в моче — превышает их в меньшей степени, нежели в точке 1. Сывороточная концентрация IL-1RA и CRP в исследуемой группе, несмотря на проводимое лечение, продолжает нарастать. Однако их содержание в моче снижается, хотя все еще превышает нормальные значения.
Через 1,5 месяца после проведенного лечения (точка 3) наблюдаются разнонаправленные изменения концентраций исследованных биомаркеров как в сыворотке крови, так и в моче (см. табл. 2).Уровни IL-1β, TNF-α больше не изменяются, оставаясь в пределах нормы как в сыворотке крови, так и в моче . Содержание CRP в сыворотке крови снижается, однако остается более высоким, чем в контрольной группе;
концентрация же CRP в моче резко падает, достигая значений здоровых людей. Содержание IL-8 в сыворотке крови и моче снова возрастает. Однако данный подъем является не столь существенным, как на пике заболевания. Концентрация IL-1RA повышается в обеих пробах, практически достигая уровня точки 1 в моче. На протяжении всего исследования IL-10 у пациентов с пиелонефритом остается в пределах нормы в моче, однако в точке 3 его содержание в сыворотке увеличивается на порядок (рис. 2, 3).
Диагностическое значение исследования содержания провоспалительных цитокинов в моче при остром пиелонефрите по анализу чувствительности и специфичности оценивалось с помощью построения характеристической кривой (ROC-анализ). Результаты ROC-анализа и ROC-кривые зависимости чувствительности от вероятности ложноположительных результатов приведены в рис. 4 и в табл. 3, 4.
Информативность каждого из цитокинов в моче оценивалась по величине площади под кривой. Диагональ (50% площади квадрата) свидетельствовала
Таблица 3
Результаты ROC-анализа для диагностически значимых цитокинов в сыворотке крови
|
Показатель |
IL-6 |
IL-8 |
TNF-α |
IL-1RA |
CRP |
|
Площадь под кривой |
0,852 |
0,719 |
0,809 |
0,901 |
0,578 |
|
Отсечка* |
8 |
8 |
4,2 |
388 |
1,8 |
|
Специфичность |
0,99 |
0,65 |
0,85 |
0,88 |
0,93 |
|
Чувствительность |
0,8 |
0,68 |
0,43 |
0,73 |
0,45 |
П р и м еч а н и е : * — для цитокинов в пг/мл и для CRP в мкг/мл.
Таблица 4
Результаты ROC-анализа для диагностически значимых цитокинов в моче
|
Показатель |
IL-6 |
IL-8 |
TNF-α |
IL-1RA |
CRP |
|
Площадь под кривой |
0,97 |
0,988 |
0,822 |
0,998 |
0,91 |
|
Отсечка* |
7 |
32 |
6 |
2970 |
1,3 |
|
Специфичность |
0,92 |
0,95 |
0,92 |
0,97 |
0,91 |
|
Чувствительность |
0,94 |
0,94 |
0,66 |
0,98 |
0,82 |
П р и м еч а н и е : * — для цитокинов в пг/мл и для CRP в мкг/мл.
об отсутствии значимых различий изменения показателя в двух сравниваемых группах. На характеристических кривых выбраны диагностические пороги (точки разделения), которым соответствуют максимально возможные чувствительности и специфичности выявления активности воспалительного процесса в ткани почки для исследуемого показателя.
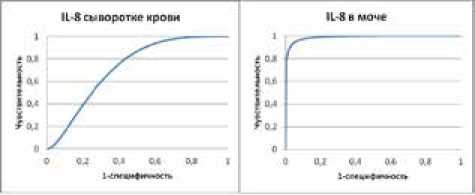
Рис. 4. ROC-кривые диагностической эффективности определения уровня IL-8 в моче и сыворотке крови для выявления острого пиелонефрита
Обсуждение. Основной причиной значительного падения концентрации цитокинов в моче больных острым пиелонефритом, очевидно, может быть контаминация ее микроорганизмами, которые в процессе жизнедеятельности секретируют большое количество различных, в том числе протеолитических ферментов, способных к инактивации или деструкции этих биомаркеров. Это, с одной стороны, объясняет низкую сходимость результатов анализа цитокинов в моче, получаемых разными авторами, а с другой — подчеркивает особую важность стандартизации преаналитического этапа в данных лабораторных исследованиях. Полученные результаты дают основание утверждать, что для определения биомаркёров в моче необходимо использовать консервант с противомикробной активностью, например «ProClin 300». Применение вещества такого типа позволяет предотвратить раннюю деструкцию провоспалитель-ных цитокинов в моче и может быть рекомендовано в качестве одного из методов стандартизации на до-аналитическом этапе в исследованиях.
Изменения в уровне исследуемых веществ имели различный характер. С одной стороны, до начала антибактериальной терапии отмечалось повышение уровней IL-6, IL-8, IL-1RA, TNF-α, CRP в сыворотке крови. Повышение концентрации этих же веществ в моче было на порядок выше. Таким образом, цитокины IL-6, IL-8, TNF-α, IL-1RA, определяемые в сыворотке крови, и IL-6, IL-8, TNF-α, IL-1RA, и С-реактивный белок, определяемые в моче, могут рассматриваться как критерии воспалительного процесса, развивающегося на уровне паренхимы почек. Нарастание уровня этих маркёров выше указанных значений свидетельствует о наличии острого воспалительного процесса. Наибольшую диагностическую значимость для раннего выявления воспаления и прогнозирования его развития у больных острым пиелонефритом имеют определения IL-6, IL-8, IL-1RA, TNF-α и СRP именно в моче.
Необходимо отметить, что у всех обследованных пациентов подъем уровня провоспалительных цитокинов в сыворотке крови и в моче был связан с клиническими проявлениями обострения воспалительного процесса. При этом пациенты, у которых антибактериальная терапия была клинически эффективна с первых часов заболевания, имели более низкий уровень исследуемых биомаркеров во 2-й и 3-й точках исследования. В некоторых случаях, на ранних стадиях воспалительного процесса, повышение концентрации биомаркеров может являться решающим диагностическим критерием, свидетельствующим о наличии воспалительного процесса у пациента именно в почечной паренхиме. Подтверждением этого может служить следующий клинический пример :
Больная Н., 23 лет. Госпитализирована с Ds: «Абсцесс правой почки. Правосторонний паранефрит». Жалобы при поступлении на тянущие боли в поясничной области справа, периодический подъем температуры тела до 38,0º С в течение 15 суток до госпитализации. По данным анамнеза, пациентка в течение 15 суток до госпитализации отмечала периодические тянущие боли в поясничной области справа, сопровождавшиеся лихорадкой до 38,0º С. Данные ОАМ, выполненного амбулаторно: лейкоциты 1–2 в п/зр., уд. вес 1020, белок отр., сахар отр., эпителий ед. кол-во. Принимала НПВС, осуществлялось местное симптоматическое лечение с нестабильным положительным эффектом, сохранялась субфебрильная температура тела. Антибактериальная терапия не назначалась. За двое суток до поступления пациентка отметила резкое повышение температуры до 39,5º С, с ознобом; усиление болей в поясничной области справа. Данные физикального обследования: рефлекторное напряжение мышц брюшной стенки справа, пальпация правой почки резко болезненна, симптом поколачивания по поясничной области резко положительный справа. Псо-ас-симптом положительный справа. Данные лабораторных методов обследования: ОАК: эритр. 2,93*10 (12), гемоглобин 83 г/л, лейк. 21,8*10 (9), палочкоядерные 32%, сегментоядерные 57%, лимфоциты 4%, моноциты 5%, СОЭ 66 мм/ч. Биохимический анализ крови: креатинин 87 мколь/л, мочевина 3,7 ммоль/л, белок 79 г/л. ОАМ: белок 0,033 г/л, лейкоциты 3–5 в п/зр., эритроциты 1–2 в п/зр. Ультразвуковое исследование почек: размеры правой почки: 11,1*5,4 см; дыхательная экскурсия правой почки отсутствует, в среднем сегменте имеется очаговое образование пониженной эхогенности, неоднородное, с нечеткими и неровными контурами, размерами около 4,5*4,7 см. Данных за наличие обструкции мочевыводящих путей нет. В экстренном порядке выполнено оперативное лечение в объеме: «Вскрытие, дренирование абсцесса правой почки, тотального гнойного паранефрита справа». Данные посева отделяемого из раны: обнаружен Staphylococcus aureus 10*4. Послеоперационный период протекал без осложнений. Проводилась антибактериальная терапия: Ceftriaxo-ni 2.02 р/с в/в кап.; Sol. Ciprofloxacini 200 mg 2 р/с в/в кап. — 10 дней; затем Tab. Amoxicillini 500 mg 2 р/с per os. Результаты исследования провоспалительных цитокинов мочи больной Н. представлены в табл. 5.
Таблица 5
Результаты исследования провоспалительных цитокинов в моче
|
Точка исследования |
Ил-1β пг/мл |
Ил-6 пг/мл |
Ил-8 пг/мл |
|
До начала лечения |
18,4 |
112,1 |
412,8 |
|
Через 5–7 дней от начала лечения |
15,358 |
9,7 |
180,8 |
|
Через 1,5 месяца от начала лечения |
2,27 |
2,21 |
49,14 |
Как видно, у пациентки имел место выраженный подъем провоспалительных цитокинов на высоте клинических проявлений острого гнойного пиелонефрита. Стоит отметить, что в данном случае при проведении дифференциальной диагностики на амбулаторном этапе по поводу лихорадки неясной этиологии отсутствовали характерные изменения в общем анализе мочи. И исследование уровня цитокинов в моче могло бы сыграть решающую роль в определении локализации воспалительного процесса и выборе тактики лечения.
Заключение. Таким образом, анализ изменения уровня цитокинов и С-реактивного белка в сыворотке крови и моче при остром пиелонефрите показал, что данные показатели могут рассматриваться в качестве критериев активности воспалительного процесса. При этом наибольшую диагностическую значимость имеет нарастание концентрации этих веществ именно в моче. Мониторинг концентрации цитокинов в этой биологической жидкости является неинвазивным и доступным для применения методом исследования, позволяющим клиницисту дать оценку выраженности воспалительного процесса в мочевыводящих путях.
Обнаруженная динамика содержания CRP в моче и сыворотке крови позволяет сделать предположение о том, что данное вещество играет существенную роль в формировании локального иммунного ответа непосредственно в момент обострения воспалительного процесса и может являться одним из критериев для определения степени выраженности данного процесса.
Полученные данные позволяют предположить, что исследование уровня цитокинов в моче может быть использовано для оценки тяжести воспалительных изменений паренхимы почки и при мониторинге эффективности противовоспалительной терапии.
Список литературы Мочевые биомаркеры при остром пиелонефрите
- Urological infections: Guidelines EAU/M. Grabe [et al.], под ред. Л. А. Синяковой. M., 2011. 115 с.
- Антимикробная профилактика инфекций почек, моче-выводящих путей и мочеполовых органов: Российские национальные рекомендации/Т. С. Перепанова, Л. А. Синякова [и др.] М., 2012. 64 с.
- Chromek М. Urinary tract infection and renal scarring. Stockholm, 2006. 49 p.
- H.A. Мухин, Ю.Г. Аляев, Л. В. Козловская, Д. В. Кочетков Нефрологические маски урологических заболеваний//Материалы науч.-практ конф., посвящ. 55-летию поликлиники РАН. М.: Наука, 2001. С. 91-92
- Мухин Н.А., Тареева И.Е., Шилов Е.М. Диагностика и лечение болезней почек. М.: Геотар-Мед, 2002. 384 с.
- Синюхин В.Н., Ковальчук Л. В., Чирун Н.В. Иммунологические аспекты острого пиелонефрита//Урология. 2002. № 1. С. 24-26
- Otto G., Burdick М., Strieter R., Godaly G. Chemokine response to febrile urinary tract infection//Kidney International. 2005. Vol. 68(1). P. 6270
- Taha A.S. Urinalysis for interleukin-8 in the non-invasive diagnosis of acute and chronic inflammatory diseases//Postgrad. Med. J. 2003. Vol. 79. P. 159-161
- Nanda N., Juthani-Mehta M. Novel biomarkers for the diagnosis of urinary tract infection-a systematic review//Biomark. Insights. 2009 Aug. Vol.4. P. 111-121.


