Модель прогнозирования неблагоприятного послеоперационного исхода у пациентов с диагнозом SARS-CoV-2: ретроспективное обсервационное исследование
Автор: Орбелян Л.К., Дурлештер В.М., Трембач Н.В., Синьков С.В., Рогаль М.М., Высоцкий О.В., Бабенко Е.С., Мурашко Д.С.
Журнал: Хирургическая практика @spractice
Рубрика: Хирургия
Статья в выпуске: 2 т.8, 2023 года.
Бесплатный доступ
Введение. Коронавирусная инфекция может осложнить периоперационное течение любого оперативного вмешательства и является серьезной проблемой у пациентов хирургического профиля с COVID-19. Также остается открытым вопрос о факторах риска и их вкладе в развитие неблагоприятного исхода. Не менее актуален вопрос возможности прогнозирования летального исхода, что требует проведения исследований.Цель исследования - выявление факторов риска послеоперационного летального исхода у пациентов с диагнозом SARS-CoV-2.Материал и методы. Представлен ретроспективный анализ данных 1029 пациентов на базе ГБУЗ ККБ № 2 города Краснодара, перепрофилированного под госпиталь для оказания помощи пациентам с коронавирусной инфекцией.Результаты. 421 (41 %) пациент подвергался оперативному вмешательству высокого риска (абдоминальные, торакальные и сердечно-сосудистые операции). Летальность в исследуемой когорте составила 21,2 %. Независимыми предикторами летального исхода являются такие факторы, как исходный физический статус по ASA III, IV и V, возраст пациента, длительность оперативного вмешательства, а также степень поражения легких, установленная по результатам компьютерной томографии - КТ-3 и КТ-4. Использование этих параметров позволяет с высокой точностью прогнозировать периоперационную летальность (AUROC = 0,814).Заключение. В исследовании рассмотрены факторы риска неблагоприятного исхода у пациентов с COVID-19, которые были подвергнуты оперативным вмешательствам, а также разработана модель для прогнозирования летального исхода у этой группы пациентов. Частота неблагоприятного исхода оперативного лечения пациентов с SARS-CoV-2 относительно высока, предикторами летального исхода выступают пожилой возраст, исходный физический статус, тяжесть и длительность оперативного вмешательства, а также объем поражения легких по данным компьютерной томографии. Разработанная модель позволяет точно прогнозировать неблагоприятный исход.
Новая коронавирусная инфекция, послеоперационная летальность, прогноз, осложнения, факторы риска
Короткий адрес: https://sciup.org/142239969
IDR: 142239969 | УДК: 616-089.168.1::578.834.11 | DOI: 10.38181/2223-2427-2023-2-4
A prediction model for after postoperative outcome in SARS-CoV-2 patients: a retrospective observation study
Introduction. Coronavirus infection can complicate the perioperative course of any surgical intervention, posing an acute problem in surgical patients with COVID-19. At the same time, the risk factors and their contribution to the adverse outcome remain obscure.Objectives. This study aims to identify risk factors for postoperative death in patients diagnosed with SARS-CoV-2.Materials and methods. The study offers a retrospective analysis of data from 1029 patients at the Krasnodar Regional Clinical Hospital № 2, which had been converted into a COVID-19 treatment facility.Results. A total of 421 (41 %) patients underwent high-risk surgery. Mortality in the study cohort reached 21.2 %. Factors such as the ASA baseline physical status, age, surgery duration and the degree of lung damage seen on CT scans (CT-3 and CT-4) serve as independent predictors of death. Using these parameters makes it possible to predict perioperative mortality with high accuracy (AUROC = 0.814).Conclusion. The study examined risk factors for poor outcomes in surgery patients with COVID-19 and developed a model to predict death in this group of patients. The frequency of adverse outcomes after surgical treatment of patients with SARS-CоV-2 was relatively high, the predictors of death being advanced age, baseline physical status, surgery severity and duration, as well as the volume of lung damage seen on CT scans. The developed model allows accurate prediction of an unfavourable outcome.
Текст научной статьи Модель прогнозирования неблагоприятного послеоперационного исхода у пациентов с диагнозом SARS-CoV-2: ретроспективное обсервационное исследование
С конца 2019 г. COVID-19 стремительно распространился по всему миру и 11 марта 2020 г. Всемирной организацией здравоохранения (ВОЗ) был объявлен пандемией [1]. Быстрое распространение вируса значительно повлияло на оказание хирургической помощи по всему миру и привело к необходимости реорганизации лечебного процесса. COVID-19 вызвал значительную нагрузку на мировые системы здравоохранения из-за резкого увеличения количества госпитализаций, связанных с коронавирусной инфекцией [2].
Тенденции современной медицины направлены на обеспечение безопасности как самого оперативного вмешательства, так и периоперационного периода, однако, несмотря на наличие многочисленных исследований, оперативное вмешательство по-прежнему сопряжено с высоким риском периоперационных осложнений, в особенности у пациентов с установленным диагнозом коронавирусной инфекции.
Пациенты с COVID-19, которые подвергаются оперативным вмешательствам, имеют повышенный риск неблагоприятного исхода [3]. Учитывая, что сам по себе коронавирус может приводить к развитию пневмонии и острого респираторного дистресс-синдрома, особому риску подвержены пациенты хирургического профиля, которым необходимо оперативное вмешательство, как правило, сопряженное с искусственной вентиляцией легких, периоперационной иммуносупрессией, и которые часто имеют сопутствующие заболевания.
Учитывая вышесказанное, можно утверждать, что пациенты хирургического профиля с коронавирусной инфекцией являются группой высокого периоперационного риска неблагоприятного исхода, в том числе летального [4; 5]. Однако, несмотря на возможный повышенный риск периоперационных осложнений, большое количество пациентов с коронавирусной инфекцией нуждается в экстренных, срочных оперативных вмешательствах [6].
Проблема прогнозирования исхода — основа целевой терапии этих пациентов, но традиционные инструменты часто обладают недостаточным прогностической ценностью вследствие особенностей течения периоперационного периода у пациентов с коронавирусной инфекцией.
Цель исследования — выявление факторов риска послеоперационного летального исхода у пациентов с диагнозом SARS-CoV-2.
Материал и методы
Для реализации поставленной цели проведено ретроспективное наблюдательное исследование на базе ГБУЗ ККБ № 2 города Краснодара, перепрофилированного под госпиталь для оказания помощи пациентам с коронавирусной инфекцией.
Критерии включения: пациенты старше 18 лет с диагнозом SARS-CoV-2, которым требо-я валось хирургическое лечение.
48 Критерии исключения: пациенты, в медицинских картах которых отсутствовала необходимая для анализа информация.
Схема протокола проведения исследования представлена на рисунке 1.
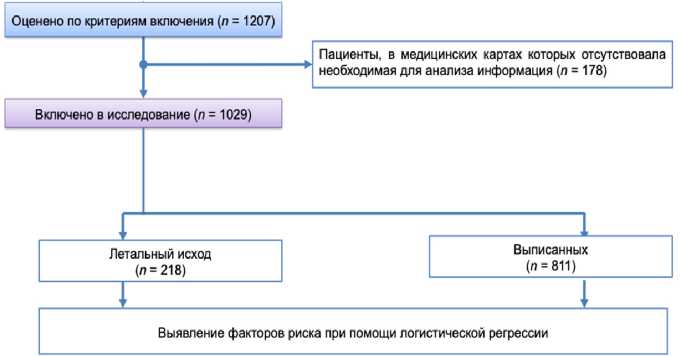
Рис. 1. Схема протокола проведения исследования Fig. 1. Scheme of the study protocol
Сбор данных проводили за период с 1 января 2021 г. по апрель 2022 г. Исходы регистрировались ретроспективно на основании анализа медицинской документации: оценивали госпитальную летальность.
Принцип оценки степени тяжести оперативного вмешательства представлен в таблице 1.
Таблица 1. Принципы оценки тяжести хирургического вмешательства в ходе исследования
Table 1. Principles of assessing the severity of surgical intervention during the study
|
Степень тяжести |
Операции |
|
Низкая |
Эндоскопические и поверхностные процедуры; офтальмология; операции на молочной железе; малые ортопедические, урологические и гинекологические операции |
|
Средняя |
Эндартерэктомия, операции на голове и шее, абдоминальные и торакальные операции, ортопедия, большие урологические и гинекологические операции |
|
Высокая |
Операции на аорте и сосудах; обширные экстренные операции, особенно в гериатрии; длительные операции, связанные с кровопотерей |
Данные представлены в виде медианы и межквартильного размаха. Для оценки статистической значимости количественных и качественных показателей использовался критерий Манна — Уитни и тест Фишера (критерий хи-квадрат) соответственно. Для выявления предикторов летального исхода проводили логистический регрессионный анализ методом пошагового включения переменных, модель оценивалась методом Хосмера — Лемешева. Для оценки прогностической значимости модели выполняли ROC-анализ с расчетом площади под ROC-кривой (AUROC) и точек отсечения.
Статистическая обработка данных проводилась с использованием пакетов прикладных программ MedCalc, Microsoft Excel.
Результаты
В итоговый анализ включены данные 1029 пациентов . Средний возраст составил 63 (54—68) года. По предоперационному физическому статусу 106 (10,3 %) пациентов были отнесены ко второму классу ASA, 530 (51,4 %) — к третьему, 327 (31,7 %) — к четвертому и 66 (6,4 %) — к пятому классу (табл. 2).
Таблица 2. Сравнительная характеристика групп пациентов с летальным исходом и выписанных
Table 2. Comparative characteristics of groups of patients with a fatal outcome and those discharged
|
Группа |
Летальный исход |
Выписан |
р |
||
|
Параметр |
N |
% |
N |
% |
|
|
Возраст |
69 (56—71) |
61 (53—68) |
< 0,0001 |
||
|
ASA |
|||||
|
2 |
23 |
10,6 |
83 |
10,2 |
< 0,001 |
|
3 |
45 |
20,6 |
485 |
59,8 |
|
|
4 |
89 |
40,8 |
238 |
29,3 |
|
|
5 |
61 |
28,0 |
5 |
0,6 |
|
|
Длительность операции, мин |
|||||
|
Медиана (р25—р75) |
89 (47—164) |
54 (42—137) |
0,012 |
||
|
≤ 60 |
76 |
34,9 |
437 |
53,9 |
< 0,001 |
|
61—120 |
71 |
32,6 |
314 |
38,7 |
|
|
121—180 |
42 |
19,3 |
54 |
6,7 |
|
|
> 180 |
29 |
13,3 |
6 |
0,7 |
|
|
Кровопотеря, мл |
|||||
|
< 500 |
145 |
66,5 |
567 |
69,9 |
< 0,001 |
|
500—1000 |
56 |
25,7 |
215 |
26,5 |
|
|
> 1000 |
17 |
7,8 |
29 |
3,6 |
|
|
Трансфузии |
|||||
|
Интраоперационная |
47 |
21,6 |
143 |
17,6 |
0,30 |
|
Послеоперационная |
45 |
20,6 |
67 |
8,3 |
< 0,001 |
|
Реоперации |
19 |
8,7 |
76 |
9,4 |
0,82 |
|
Предоперационная респираторная терапия |
|||||
|
Оксигенотерапия |
56 |
25,7 |
245 |
30,2 |
p< 0,001 |
|
Высокопоточная оксигенотерапия |
45 |
20,6 |
234 |
28,9 |
|
|
Неинвазивная вентиляция легких |
22 |
10,1 |
31 |
3,8 |
|
|
ИВЛ |
77 |
35,3 |
3 |
0,4 |
|
|
Тяжесть пневмонии по КТ |
|||||
|
КТ-0 |
13 |
6,0 |
187 |
23,1 |
p< 0,001 |
|
КТ-1 |
48 |
22,0 |
132 |
16,3 |
|
|
КТ-2 |
56 |
25,7 |
267 |
32,9 |
|
|
КТ-3 |
45 |
20,6 |
178 |
21,9 |
|
|
КТ-4 |
56 |
25,7 |
47 |
5,8 |
|
Окончание табл. 2
|
Группа |
Летальный исход |
Выписан |
р |
||
|
Параметр |
N |
% |
N |
% |
|
|
Риск операции |
|||||
|
Высокий |
135 |
61,9 |
286 |
35,3 |
p< 0,001 |
|
Средний |
45 |
20,6 |
360 |
44,4 |
|
|
Низкий |
38 |
17,4 |
165 |
20,3 |
|
421 (41 %) пациент подвергался оперативному вмешательству высокого риска (абдоминальные, торакальные и сердечно-сосудистые операции) (рис. 2).
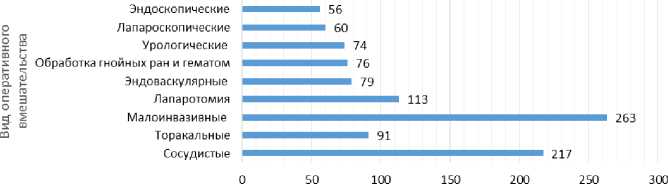
Количество операций
Рис. 2. Структура оперативных вмешательств Fig. 2. The structure of surgical interventions
Выявленный по результатам исследования уровень летальности оказался высоким. В нашей когорте пациентов с COVID-19 летальный исход наступил у 218 (21,2 %) пациентов, у 2 пациентов он произошел в операционной, у остальных — в отделении реанимации. В структуре осложнений преобладали гнойно-септические осложнения и острое повреждение почек (табл. 3).
Таблица 3. Структура осложнений после оперативных вмешательств
Table 3. Structure of complications after surgical interventions
|
Осложнение |
N |
% |
|
Раневая инфекция |
55 |
5,34 |
|
Инфаркт миокарда |
20 |
1,94 |
|
Остановка кровообращения |
6 |
0,58 |
|
Сепсис / септический шок |
172 |
16,72 |
|
Бактериальная пневмония |
164 |
15,94 |
|
Тромбоз глубоких вена / ТЭЛА |
34 |
3,30 |
|
ОНМК |
5 |
0,49 |
|
ОПП |
153 |
14,87 |
Эти результаты свидетельствуют о том, что наличие COVID-19 представляет собой высокий риск для пациентов, подвергающихся экстренным и срочным хирургическим вмешательствам.
Нами были определены факторы, независимо ассоциирующиеся с летальным исходом (табл. 4).
Таблица 4. Факторы, влияющие на летальный исход
Table 4. Factors affecting the lethal outcome
|
Фактор |
Коэффициент |
Стандартная ошибка |
Статистика Вальда |
P |
|
ASA = 3 |
2,958 |
0,738 |
16,048 |
0,0001 |
|
ASA = 4 |
3,737 |
0,742 |
25,335 |
< 0,0001 |
|
ASA = 5 |
4,110 |
0,889 |
21,386 |
< 0,0001 |
|
Возраст |
0,045 |
0,010 |
18,618 |
< 0,0001 |
|
Время |
0,007 |
0,001 |
35,362 |
< 0,0001 |
|
КТ = 3 |
1,348 |
0,213 |
39,852 |
< 0,0001 |
|
КТ = 4 |
3,228 |
0,601 |
28,831 |
< 0,0001 |
|
Риск операции |
0,562 |
0,181 |
9,649 |
0,0019 |
|
Константа |
– 8,714 |
1,021 |
72,854 |
< 0,0001 |
Наибольшее значение в увеличении риска летального исхода имеют такие факторы, как исходный физический статус по ASA III, IV и V, возраст пациента, длительность оперативного вмешательства, а также степень поражения легких, установленная по результатам компьютерной томографии — КТ-3 и КТ-4. Такие факторы, как ASA II, КТ-1, КТ-2, были исключены из модели, так как не улучшали ее качества.
Параметры качества модели свидетельствуют о том, что по крайней мере одна переменная влияет на зависимую переменную, а также о хорошей подгонке модели (табл. 5).
Таблица 5. Общие показатели качества модели Table 5. General indicators of model performance
|
Параметр |
Значение |
|
– 2 логарифмическое правдоподобие для нулевой модели |
1062,763 |
|
– 2 логарифмическое правдоподобие для целой модели |
804,297 |
|
χ 2 |
258,465 |
|
Степени свободы |
8 |
|
P |
P < 0,0001 |
|
Коэффициент детерминации Cox & Snell R2 |
0,2221 |
|
Коэффициент детерминации Nagelkerke R2 |
0,3449 |
Представленное уравнение имеет удовлетворительные статистические характеристики (χ2 = 7,6, p = 0,47, степени свободы — 8).
Сравнение результатов модельной (то есть согласно уравнению) классификации с фактическим распределением показало высокий процент соответствия. Совпадения в среднем по выборке составляют около 83,87 %. Данные о распределении указаны в классификационной таблице 6.
Таблица 6. Классификационная таблица (пороговое значение p = 0,5)
Table 6. Classification table (threshold p = 0,5)
|
Наблюдаемые случаи |
Прогнозируемые случаи |
Процент корректного прогноза |
|
|
Летального исхода нет |
Летальный исход есть |
||
|
Летального исхода нет |
787 |
24 |
97,04 |
|
Летальный исход есть |
142 |
76 |
34,86 |
|
Процент случаев, классифицированных корректно |
83,87 |
||
Для оценки прогностической значимости разработанной модели был проведен ROC-анализ, показавший, что модель обладает отличной диагностической ценностью в прогно- 52 зировании летального исхода (рис. 3, табл. 7).
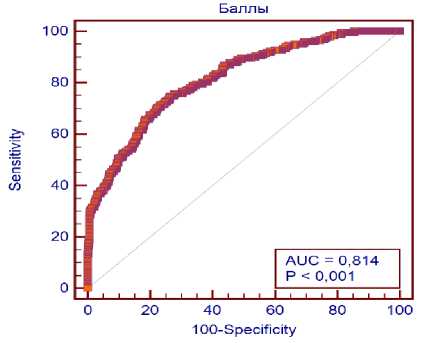
Рис. 3. ROC-анализ для разработанной модели Fig. 3. ROC-analysis of the developed model
Таблица 7. Статистические параметры ROC-кривой
Table 7. Statistical parameters of the ROC-curve
|
Параметр |
Значение |
|
Площадь под кривой |
0,814 |
|
Стандартная ошибка |
0,0163 |
|
95 % ДИ |
0,789—0,837 |
|
Z статистика |
19,288 |
|
Уровень значимости |
< 0,0001 |
|
Индекс Юдена J |
0,4826 |
|
Критерий |
> 20,83076163 |
|
Чувствительность |
74,77 |
|
Специфичность |
73,49 |
Отношение шансов для разных факторов представлено в таблице 8.
Таблица 8. Отношение шансов для факторов риска
Table 8. Odds ratio for risk factors
|
Фактор |
Отношение шансов |
95 % ДИ |
|
ASA = 3 |
19,2617 |
4,5304—81,8936 |
|
ASA = 4 |
41,9534 |
9,7918—179,7510 |
|
ASA = 5 |
60,9509 |
10,6771—347,9414 |
|
Возраст |
1,0460 |
1,0248—1,0675 |
|
Время |
1,0074 |
1,0050 t—1,0099 |
|
КТ = 3 |
3,8486 |
2,5327—5,8483 |
|
КТ = 4 |
25,2389 |
7,7674—82,0093 |
|
Риск операции |
1,7537 |
1,2303—2,4996 |
Разработанная модель позволяет произвести расчет риска летального исхода по формуле ln (R ∕ (1 — R)) = константа + сумма баллов, где R— риск госпитальной летальности и константа, полученная из логистической регрессии.
Средняя прогнозируемая летальность составила 20,7%, что практически полностью совпадает с фактической.
Результаты нашего исследования показывают, что риск периоперационной летальности увеличивают также такие факторы, как возраст пациента, длительность оперативного вмешательства, степень поражения легких КТ-3 и КТ-4.
Полученная нами после построения логистической регрессии модель показала хорошую прогностическую ценность в оценке риска летального исхода (AUROC — 0,814).
Попарное сравнение ROC-кривых для оценки риска показало статистически значимо большую площадь под характеристической кривой для разработанной шкалы в прогнозировании летального исхода по сравнению со шкалой АSА (0,814 против 0,674), 95 % ДИ — 0,789—0,837 против 0,644—0,702 и шкалой SORT (0,814 против 0,721), 95 % ДИ — 0,789—0,837 против 0,687—0,742 (рис. 4).
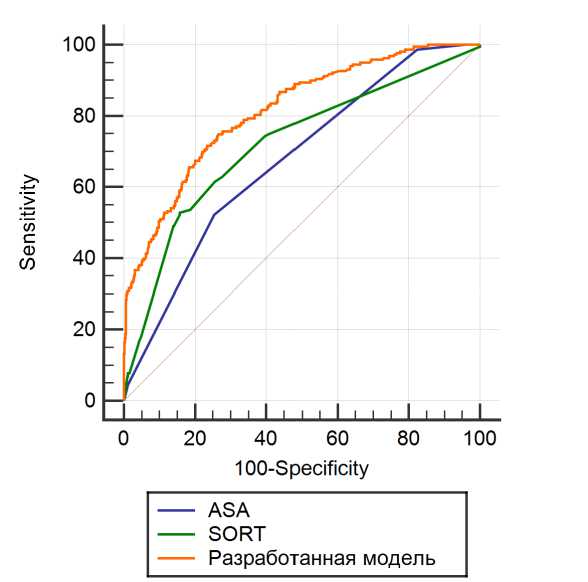
Рис. 4. Сравнение ROC-кривых
Fig. 4. Comparison of ROC-curves
Различия между площадью под ROC-кривой для разработанной шкалы и шкалы ASA: разница между площадями под кривой — 0,140, стандартная ошибка — 0,0176, 95 % ДИ — 0,106—0,175, Z-статистика — 7,990, p < 0,0001.
Таким образом, полученная модель обладает бо́ льшей прогностической ценностью в оценке риска послеоперационного летального исхода, чем шкала ASA.
Обсуждение
Важным вопросом в условиях пандемии коронавирусной инфекции является обоснованность выполнения оперативных вмешательств и повышение уровня их безопасности. При этом необходимо установить, у какого пациента операция сопряжена с высоким риском неблагоприятного исхода и какие критерии помогут хирургу оценить этот риск, а в дальнейшем минимизировать его в силу возможностей медицинской науки.
Определение факторов риска неблагоприятного периоперационного исхода — важнейшее направление научных исследований . Работ, посвященных прогнозированию исхода при коронавирусной инфекции, достаточно. Однако лишь немногие из них направлены на оценку риска хирургического лечения.
В ходе недавнего метаанализа более 650 пациентов авторы обнаружили, что из всех госпитализированных инфицированных пациентов с COVID-19 20 % нуждались в переводе в отделение интенсивной терапии, а у 14 % зарегистрирован летальный исход [7]. Авторы исследования, проведенного в Великобритании, изучили данные 2 666 978 пациентов, перенесших операцию. Из них 28 777 (1,1 %) были инфицированы SARS-CoV-2. Коронавирусная инфекция была связана с гораздо большим риском смерти: SARS-CoV-2: 6153/28 777 (21,4 %), по сравнению с пациентами без SARS-CoV-2: 20 211/2 638 201 (0,8 %); OШ = 5,7, 95 % ДИ —5,5—5,9, р < 0,001. Среди пациентов, перенесших экстренную операцию, 22 918/582 292 (3,9 %) пациентов имели SARS-CoV-2, из которых 5752/22 918 (25,1 %) умерли по сравнению с 18 060/559 374 (3,4 %) пациентами без SARS-CoV-2, OШ = 5,5, 95 % ДИ — 5,3—5,7, р < 0,001 [8].
Наши данные, включающие 1029 хирургических пациентов, отражают наступление летального исхода у 218 (21,2 %) пациентов. Полученные результаты свидетельствуют о том, что наличие диагноза COVID-19 повышает риск неблагоприятного исхода для пациентов, подвергающихся экстренным и срочным хирургическим вмешательствам.
Высокая частота летального исхода подтверждается и другими авторами, изучавшими исходы хирургического лечения пациентов с коронавирусной инфекцией. Так, результаты исследования, проведенного в Китае, сообщают о том, что у пациентов, которым были выполнены оперативные вмешательства при наличии коронавирусной инфекции, были отмечены неблагоприятные исходы, включая развитие пневмонии у всех, ОРДС в 32 %, шок в 29 % и периоперационную летальность в 20,5 % случаев [9].
Международное многоцентровое когортное исследование, проведенное в 24 странах и охватившее 235 больниц (1128 пациентов), показало, что факторами риска 30-дневной летальности выступают возраст 70 лет и старше, класс ASA III-V, экстренность и сложность операции [3]. Однако исследование не учитывало степень поражения легких по результатам компьютерной томографии и длительность оперативного вмешательства. Авторы исследования, изучающие предикторы летального исхода у пациентов с COVID-19, пришли к выводу о том, что оценка степени поражения легких по результатам компьютерной томографии является надежным показателем для возможности прогнозирования неблагоприятного исхода [10; 11]. Авторы исследования оценивали тяжесть легочных изменений по комплексной шкале, трудно применимой в рутинной клинической практике для использования неспециалистами по лучевой диагностике. Как показало наше исследование, даже такой относительно простой метод оценки поражения легких в процентах, утвержденный национальными клиническими рекомендациями, является достоверным предиктором неблагоприятного исхода.
По результатам нашего исследования установлено, что риск периоперационной летальности увеличивает совокупность таких факторов, как возраст пациента, длительность операции, а также степень поражения легких КТ-3 и КТ-4 по данным компьютерной томографии, согласно актуальным клиническим рекомендациям.
В соответствии с ретроспективным анализом оказания хирургической помощи в условиях пандемии, проведенным отечественными авторами, произошло снижение уровня госпитализации пациентов с хирургическими болезнями на 21 %, количество плановых операций — на 40,8 %, однако, несмотря на такой фон, отмечается статистически значимое увеличение послеоперационной летальности [12]. По результатам, представленным другими нашими соотечественниками, пандемия COVID-19 привела к резкому росту госпитальной летальности — в 8 раз, а послеоперационной летальности — в 6,5 раз, в сравнении с годами, предшествующими пандемии [13]. Это в очередной раз доказывает важность возможности прогнозирования исхода для снижения послеоперационной летальности.
Шкала оценки физического статуса ASA, несмотря на свою субъективность, регулярно используется как метод прогнозирования вероятности летального исхода и зачастую себя оправдывает. По результатам многоцентрового исследования STOPRISK, летальность закономерно увеличивалась с возрастанием класса по ASA и травматичности оперативного вмешательства [14]. Авторы другого международного многоцентрового исследования показали значительный рост 30-дневной летальности у пациентов с COVID-19 и классом по ASA 3—5 по сравнению с классом по ASA 1—2, ОШ — 2,35, 95 % ДИ — 1,57—3,53, p < 0,0001 [9]. Примечательно, что в исследовании, посвященном послеоперационным исходам, у пациентов с COVID-19 и классом по ASA 1 или 2 уровень смертности в послеоперационном периоде составил 0 % [15].
Таким образом, как показало наше исследование, большей прогностической ценностью обладает модель оценки риска неблагоприятного исхода, основанная на комплексной оценке факторов. Диагностика и лечение пациентов, особенно хирургического профиля, всегда вовлекают значительные экономические и человеческие ресурсы, что стало еще более актуальным во время пандемии, когда эти ресурсы значительно ограничены. Учитывая все сложности, накладываемые пандемией на систему здравоохранения, очень важно создать максимально простые алгоритмы прогнозирования для снижения частоты развития неблагоприятных периоперационных исходов. Выделение группы высокого риска неблагоприятного исхода позволяет перераспределить ресурсы, обеспечить пери-операционный мониторинг, а также целенаправленную предоперационную подготовку и ведение пациентов.
Заключение
В исследовании были рассмотрены факторы риска неблагоприятного исхода у пациентов с COVID-19, которые были подвергнуты оперативным вмешательствам, а также разработана модель для прогнозирования летального исхода у этой группы пациентов.
Частота неблагоприятного исхода оперативного лечения пациентов с SARS-CoV-2 относительно высока, предикторами летального исхода выступают пожилой возраст, исходный физический статус, тяжесть и длительность оперативного вмешательства, а также объем поражения легких по данным компьютерной томографии. Разработанная модель позволяет точно прогнозировать неблагоприятный исход.
Список литературы Модель прогнозирования неблагоприятного послеоперационного исхода у пациентов с диагнозом SARS-CoV-2: ретроспективное обсервационное исследование
- Gómez-Mesa J, Galindo-Coral S, Montes M, Muñoz Martin A. Thrombosis and Coagulopathy in COVID-19. Curr Probl Cardiol. 2021;46(3):100742. https://doi.org/10.1016/j.cpcardiol.2020.100742.
- Wu Z, McGoogan J. Characteristics of and Important Lessons From the Coronavirus Disease 2019 (COVID-19) Outbreak in China. JAMA. 2020;323(13):1239. https://doi.org/10.1001/jama.2020.2648.
- Lei S, Jiang F, Su W, Chen C, Chen J, Mei W, Zhan LY, Jia Y, Zhang L, Liu D, Xia ZY, Xia Z. Clinical characteristics and outcomes of patients undergoing surgeries during the incubation period of COVID-19 infection. EClinicalMedicine. 2020;21:100331. https://doi.org/10.1016/j.eclinm.2020.100331.
- Hogan B, Peter M, Shenoy H, Horgan K, Hughes T. Surgery induced immunosuppression. The Surgeon. 2011;9(1):38-43. https://doi.org/10.1016/j.surge.2010.07.011.
- STARSurg Collaborative and COVIDSurg Collaborative. Death following pulmonary complications of surgery before and during the SARS-CoV-2 pandemic. Br J Surg. 2021. Dec 1;108(12):1448-1464. https://doi.org/10.1093/bjs/znab336.
- Sutton D, Fuchs K, D’Alton M, Goffman D. Universal Screening for SARS-CoV-2 in Women Admitted for Delivery. New England Journal of Medicine. 2020;382(22):2163-2164. https://doi.org/10.1056/NEJMc2009316.
- Kehmeier ES, Schulze VT. European Society of Cardiology; European Society of Anesthesiology. 2014 ESC/ESA Guidelines on non-cardiac surgery: cardiovascular assessment and management: The Joint Task Force on non-cardiac surgery: cardiovascular assessment and management of the European Society of Cardiology (ESC) and the European Society of Anaesthesiology (ESA). Eur Heart J. 2014; 35(35):2383-431. https://doi.org/10.1093/eurheartj/ehu282.
- Rodriguez-Morales AJ, Cardona-Ospina JA, Gutiérrez-Ocampo E, Villamizar-Peña R, Holguin-Rivera Y, Escalera-Antezana JP, Alvarado-Arnez LE, Bonilla-Aldana DK, Franco-Paredes C, Henao-Martinez AF, Paniz-Mondolfi A, Lagos-Grisales GJ, Ramírez-Vallejo E, Suárez JA, Zambrano LI, Villamil-Gómez WE, Balbin-Ramon GJ, Rabaan AA, Harapan H, Dhama K, Nishiura H, Kataoka H, Ahmad T, Sah R; Latin American Network of Coronavirus Disease 2019-COVID-19 Research (LANCOVID-19). Clinical, laboratory and imaging features of COVID-19: A systematic review and meta-analysis. Travel Med Infect Dis. 2020;34:101623. https://doi.org/doi:10.1016/j.tmaid.2020.101623.
- Abbott TEF, Fowler AJ, Dobbs TD, Gibson J, Shahid T, Dias P, Akbari A, Whitaker IS, Pearse RM. Mortality after surgery with SARS-CoV-2 infection in England: a population-wide epidemiological study. Br J Anaesth. 2021;127(2):205-214. https://doi.org/10.1016/j.bja.2021.05.018.
- COVIDSurg Collaborative. Machine learning risk prediction of mortality for patients undergoing surgery with perioperative SARS-CoV-2: the COVIDSurg mortality score. Br J Surg. 2021. Nov 11;108(11):1274- 1292. https://doi.org/10.1093/bjs/znab183.
- COVIDSurg Collaborative. Mortality and pulmonary complications in patients undergoing surgery with perioperative SARS-CoV-2 infection: an international cohort study. Lancet. 2020. Jul 4;396(10243):27-38. https://doi.org/10.1016/S0140-6736(20)31182-X.
- Tabatabaei S, Rahimi H, Moghaddas F, Rajebi H. Predictive value of CT in the short-term mortality of Coronavirus Disease 2019 (COVID-19) pneumonia in nonelderly patients: A case-control study. Eur J Radiol. 2020;132:109298. https://doi.org/10.1016/j.ejrad.2020.109298.
- Ревишвили А. Ш., Оловянный В. Е., Сажин В. П., Анищенко М. М. Хирургическая помощь в Российской Федерации в период пандемии - основные итоги 2020 года. Хирургия. Журнал им. Н. И. Пирогова. 2021;(12):5-14. https://doi.org/10.17116/hirurgia20211215.
- Можаровский В. В., Качалов А. Ю., Николаев Н. В., Тарасов А. А., Можаровский К. В. Экстренная хирургия в условиях пандемии COVID-19 и ее влияние на исходы хирургического лечения. Хирургия. Журнал им. Н. И. Пирогова. 2022;(1):54-58. https://doi.org/10.17116/hirurgia202201154.
- Заболотских И. Б., Трембач Н. В., Магомедов М. А. и соавт. Возможности предоперационной оценки риска неблагоприятного исхода абдоминальных операций: предварительные результаты многоцентрового исследования STOPRISK. Вестник интенсивной терапии им. А. И. Салтанова. 2020;(4):12-27. https://doi.org/10.21320/1818-474x-2020-4-12-27.
- Vranis N, Bekisz J, Daar D, Chiu E, Wilson S. Clinical Outcomes of 2019 COVID-19 Positive Patients Who Underwent Surgery: A New York City Experience. Journal of Surgical Research. 2021;261:113-122. https://doi.org/10.1016/j.jss.2020.10.032.


