Морфологическое прогнозирование риска развития рецидива вентральной грыжи у хирургических пациентов
Автор: Гавруков Д.С., Капралов С.В., Полиданов М.А., Мудрак Д.А., Данилов А.Д., Волков К.А., Хмара А.Д.
Журнал: Морфологические ведомости @morpholetter
Рубрика: Оригинальные исследования
Статья в выпуске: 3 т.33, 2025 года.
Бесплатный доступ
На протяжении трех последних десятилетий приоритетным направлением хирургии вентральных грыж является пластика с применением синтетических протезов. К настоящему времени назрела необходимость разработки критериев прогнозирования развития их рецидивов. Особую актуальность при этом приобрели вопросы, связанные с необходимостью индивидуального подхода к выбору способа протезирующей пластики и разработки новых способов с тщательным изучением непосредственных и отдаленных результатов, прогнозом поздних осложнений, связанных с миграцией сеток и рецидивом грыж. Цель исследования морфологическая оценка риска развития рецидива вентральной грыжи у хирургических пациентов. Грыжевые ворота у обследованных 100 пациентов локализовались в средней трети ранее выполненного лапаротомического разреза, что требовало повторного хирургического вмешательства. Пациентам была проведена вентропластика с использованием сетчатого трансплантата, который располагали ретромускулярно с фиксацией сетчатого трансплантата. Для достижения цели исследования на 14 сутки после вентропластики пациентам выполняли ультразвуковое исследование послеоперационного рубца, анализировали регенеративные процессы и отмечали наличие, либо отсутствие послеоперационной серомы, ее объем, форму, глубину локализации. В асептических условиях под местной анестезией выполняли биопсию послеоперационного рубца. Для достижения лучших результатов исследовали три столбика тканей послеоперационного рубца из наиболее измененных участков. Биопсийный материал исследовали с помощью окраски гистологических препаратов железным гематоксилином и красителем «оранжевыйкрасныйголубой». Для дифференциального окрашивания гладкомышечных волокон и коллагена в соединительной ткани биопсийный материал окрашивали по методу «трихром по Массону». В ходе морфологического исследования было установлено, что при неосложненном течении раневого процесса биопсийный материал характеризовался наличием волокон зрелого коллагена и образованием новых сосудов. В совокупности морфологические признаки наличия в послеоперационном рубце зрелого коллагена, минимальная лейкоцитарная инфильтрация, формирование плотного гиалинизированного рубца и наличие участков неоангиогенеза, представленных вновь образованными сосудами, свидетельствуют о благоприятном характере раневого процесса, достаточном качестве выполненной вентропластики с дальнейшим отсутствием развития рецидива грыжи.
Рубцовая ткань, биопсия, морфология, вентральные грыжи, вентропластика
Короткий адрес: https://sciup.org/143185373
IDR: 143185373 | DOI: 10.20340/mv-mn.2025.33(3).957
The risk of ventral hernia recurrence in surgical patients morphological forecasting
Over the past three decades, repair using synthetic prostheses has been the priority in ventral hernia surgery. Cur-rently, there is a pressing need to develop criteria for predicting recurrence. Of particular relevance are the need for an individualized approach to choosing a prosthetic repair method and the development of new techniques, including a thorough study of immediate and long-term results and the prognosis of late complications associated with mesh migration and hernia recurrence. The aim of this study was to morphologically assess the risk of ventral hernia recurrence in surgical patients. The hernial orifice in the examined 100 patients was located in the middle third of a previously performed laparotomy, requiring repeat surgery. The patients underwent ventroplasty using a mesh graft, which was positioned retro-muscularly with mesh graft fixation. To achieve the study's objectives, 14 days after ven-troplasty, patients underwent an ultrasound examination of the postoperative scar. Regenerative processes were analyzed, and the pres-ence or absence of a postoperative seroma, its volume, shape, and depth were recorded. A postoperative scar biopsy was performed un-der aseptic conditions and local anesthesia. To achieve the best results, three columns of postoperative scar tissue from the most altered areas were examined. The biopsy material was examined using iron hematoxylin and orange-red-blue staining. To differentiate between smooth muscle fibers and collagen in connective tissue, the biopsy material was stained using the Masson trichrome method. Morpholog-ical examination revealed that in uncomplicated wound healing, the biopsy material was characterized by the presence of mature collagen fibers and the formation of new vessels. Taken together, the morphological features of mature collagen in the postoperative scar, minimal leukocyte infiltration, the formation of a dense hyalinized scar, and the presence of angiogenesis sites represented by newly formed ves-sels indicate a favorable wound healing process, sufficient quality of the performed ventroplasty, and the absence of subsequent hernia recurrence.
Текст научной статьи Морфологическое прогнозирование риска развития рецидива вентральной грыжи у хирургических пациентов
(3).957
Gavrukov DS, Kapralov SV, Polidanov MA, Mudrak DA, Danilov AD, Volkov KA, Khmara AD. The risk of ventral hernia recurrence in surgical patients morphological forecasting. Morfologicheskie Vedomosti – Morphological newsletter. 2025;33(2):957. (2).957
Введение. Послеоперационные вентральные грыжи развиваются у 4-15% пациентов, перенесших лапаротомию, и они занимают второе место по частоте встречаемости после паховых грыж. Наиболее часто послеоперационные вентральные грыжи возникают после экстренных хирургических вмешательств, в их структуре преобладают грыжи срединной локализации. Вопросы хирургического лечения вентральных грыж до сих пор остаются в ряду самых важных проблем абдоминальной хирургии [1-3]. На протяжении трех последних десятилетий приоритетным направлением является пластика с применением синтетических протезов [4-5]. К настоящему времени эта технология достигла того рубежа, когда назрела необходимость глубокого анализа накопленного опыта. Особую актуальность при этом приобрели вопросы, связанные с необходимостью индивидуального подхода к выбору способа протезирующей пластики с разработкой новых способов, с тщательным изучением непосредственных и отдаленных результатов и прогнозом поздних осложнений, связанных с миграцией сетки и рецидивом грыжи. На современном этапе развития аллопластики сформировалась четкая позиция о недостаточной надежности аутопластических методик при отсутствии дифференцированного подхода к их применению [6-7].
В настоящее время уже известен способ оценки основных способов аллопластики с целью оптимизации лечения пациентов с послеоперационными вентральными грыжами, в котором сравнивают результаты разных способов аллопластики для разработки системы оптимизации хирургического лечения пациентов с послеоперационными вентральными грыжами [8]. В этом способе рассматривают усовершенствованный вариант аллопластики «sublay» и применяют герниоабдомино-метрию с помощью компьютерной томографии для определения адекватного вида пластики при гигантских и больших грыжах, что позволяет оптимизировать их лечение. Проведенный анализ осложнений и отдаленных результатов лечения у 132 пациентов с постоперационными вентральными грыжами показал, что наилучшие непосредственные и отдаленные результаты дает аллопластика по способу «sublay».
Известен также способ прогнозирования и профилактики раневых осложнений в лечении послеоперационных вентральных грыж, согласно которому на первом этапе - у подопытных животных создают дефект брюшинно-мышечноапоневротического слоя в зоне белой линии живота с целью получения модели вентральной грыжи [9]. Второй этап операции проводился через 6 месяцев после формирования грыж у 12 экспериментальных животных. Опыты были разделены на 2 серии по 6 животных в каждой. В экспериментальной группе по разработанному авторами способу проводилась протезирующая герниопластика с фиксацией имплантата, обработанного 2,5 % раствором арговита. В контрольной группе проводилось оперативное вмешательство, но без обработки сетчатого имплантата. Для проведения морфологических исследований в зоне оперативного вмешательства производили забор образцов ткани. Из периферической части апоневроза, мышц и имплантата после операции брали фрагменты размером 2,5–1,5 см на 3, 7, 14-е сутки для изучения динамики тканевой реакции в указанные временные точки на фоне обработки имплантата 2,5 % раствором арго-вита и без таковой.
Известно сравнение методов аллопластики передней брюшной стенки в эксперименте [10]. В качестве биологических моделей в эксперименте использовались 36 лабораторных крыс, породы «Стандарт», массой 400±50 г. В условиях острого эксперимента лабораторным животным под общей анестезией в асептичных условиях выполнялась аллопластика сетчатым имплантом (эсфил, РФ) по технологии «sublay». Был сформированы 2 группы наблюдения по 18 прооперированных крыс в каждой группе в зависимости от выполненного способа аллопластики. В 1-й группе производили аллопластику с фиксацией импланта сквозными «п»-образными швами, тогда как во 2-й группе имплант не фиксировался. На 21-е сутки производился забор материала для биомеханического и морфологического исследований. Было установлено, что разница биомеханических показателей после моделирования протезирующей аллопластики двумя разными методами с фиксацией и без фиксации статистически не значима в области упруго пластичных деформаций. В ходе биомеханического и морфологического исследований было доказано, что прочность брюшной стенки при моделировании задней сепарационной аллопластики не зависит от способа фиксации импланта к брюшным мышцам. Таким образом, существует описанная в специальной литературе проблема оценки качества выполненной в эксперименте операции по моделированию вентропластики.
Все указанные выше решения не позволяют выбрать способ выполнения операций аллопластики брюшной стенки, обеспечивающий снижение риска возникновения рецидива грыжи. При анализе отдаленных результатов применения различных способов вентропластики оценивали лишь частоту возникновения рецидива грыжи, но в экспериментальной хирургии этот подход неприемлем.
Цель исследования: морфологическое прогнозирование риска развития рецидива вентральной грыжи у хирургических пациентов.
Материалы и методы исследования. В исследовании были включены 100 пациентов четвертого хирургического отделения Городской клинической больницы имени С.С. Юдина (Москва). Во время осложнения послеоперационного периода у исследуемых пациентов развилась вентральная грыжа в раннем сроке - на фоне недостаточного заживления у них послеоперационного рубца с избыточной массой тела и легкой степенью белковоэнергетической недостаточности. Грыжевые ворота локализовались в средней трети ранее выполненного лапаротомического разреза, что требовало повторного хирургического вмешательства. Вторым этапом была проведена вентропластика с использованием сетчатого трансплантата - эндо-протез-сетки «Эсфил» производства компании ООО «Линтекс» (Россия), который располагали ретромускулярно с фиксацией сетчатого трансплантата. Такой подход обеспечивал надежное укрепление перед- ней брюшной стенки и минимизировал риск рецидива.
На 14 сутки после операции выполняли ультразвуковое исследование послеоперационного рубца, анализировали регенеративные процессы и отмечали наличие, либо отсутствие послеоперационной серомы, ее объем, форму, глубину локализации. Визуализировали трансплантат в окружении формирующейся соединительной ткани. Намечали точку для биопсии. Биопсию выполняли в асептических условиях перевязочной под местной анестезией с информированного согласия пациентов в соответствии с требованиями действующего законодательства РФ и соответствующих этических нормативных российских и международных документов. Использовали автоматическое биопсийное устройство (биопсийный пистолет
CORAZOR, Германия). В случае наличия серомы биопсию осуществляли из рубца брюшной стенки в области дна серомы, как можно ближе к трансплантату. При отсутствии серомы - материал забирали из толщи рубца брюшной стенки, как можно ближе к трансплантату. В ходе операции для информативности и достоверности результатов брали три столбика ткани послеоперационного рубца из наиболее измененных участков [11-12]. Биопсийный материал исследовали с помощью окраски железным гематоксилином и красителем «оранжевый-красный-голубой» (далее -ОКГ) в модификации Зербино и Лукасевич (1993). Оранжевый краситель в гистологии используют для выявления коллагеновых волокон, красный - для окраски эритроцитов и других клеточных структур, содержащих гемоглобин, голубой краситель -предназначен для контрастного выделения ядер клеток и некоторых компонентов соединительной ткани. Их переходные оттенки позволяют выявлять изменения в стенках сосудов, обусловленные наличием фибрина, и оценивать общую морфологическую картину тканей. Биопсийный материал также окрашивали по методу «трихром по Массону» для дифференциального окрашивания гладкомышечных волокон и коллагена в соединительной ткани.
Результаты и обсуждение. В ходе морфологического исследования в
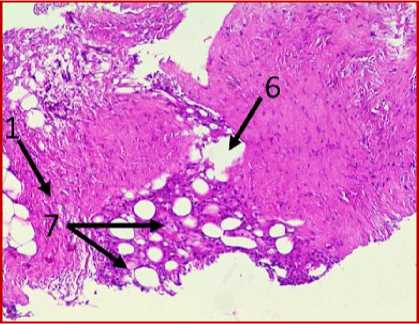
А
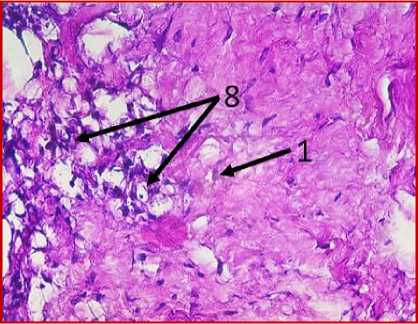
Б
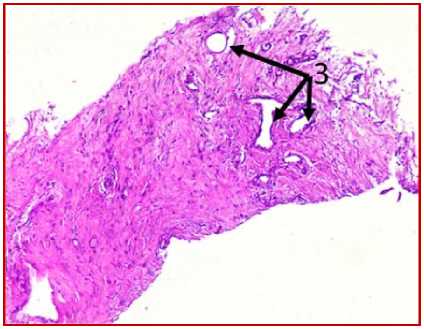
В
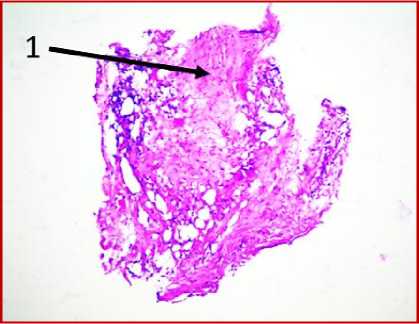
Д
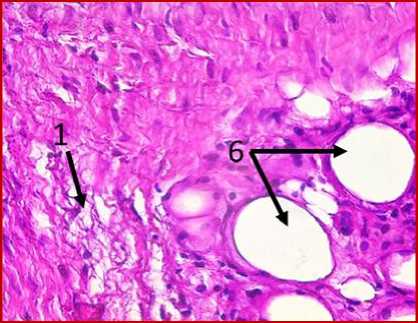
Рис. 1. Микрофото гистологических препаратов тканей послеоперационного рубца. Окр.:
ОКГ и железный гематоксилин. Ув.: х400. Обозначения и пояснения см. в тексте статьи
З
А
Б
В
Г
Д
Е
Ж
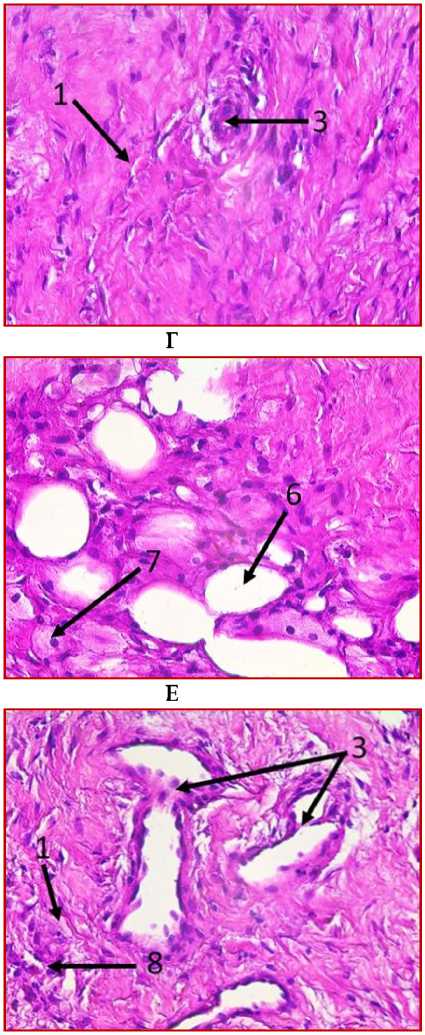
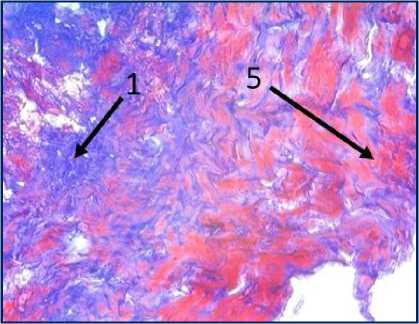
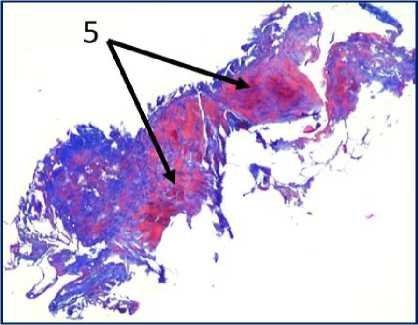
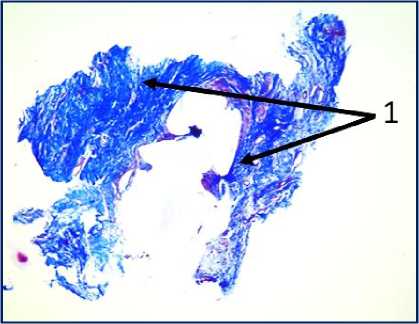
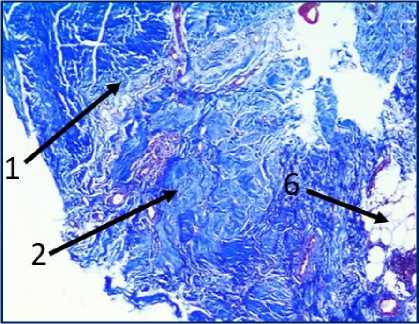
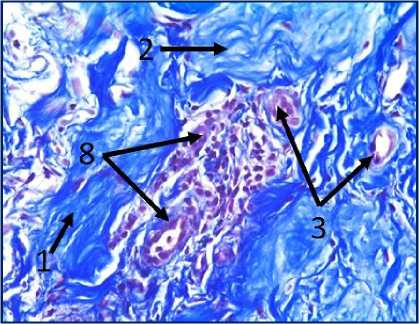
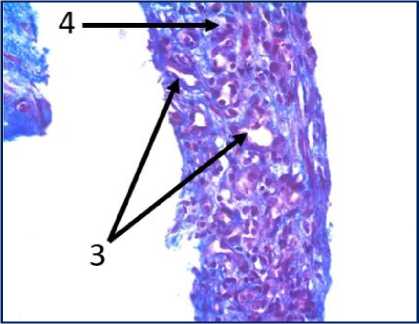
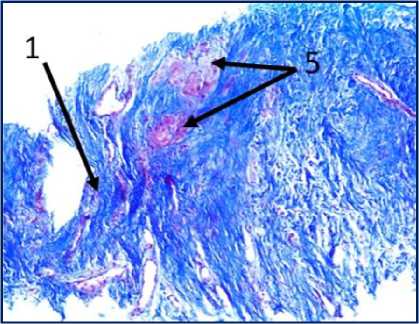
Рис. 2. Микрофото гистологических препаратов тканей послеоперационного рубца. Окр.: «трихромом по Массону». Ув.: х400. Обозначения и пояснения см. в тексте статьи
З
И
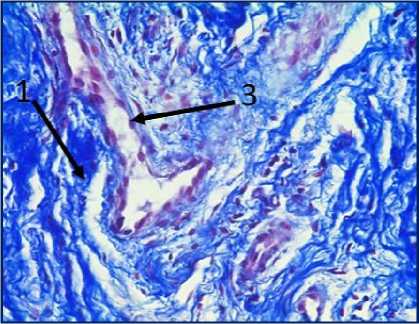
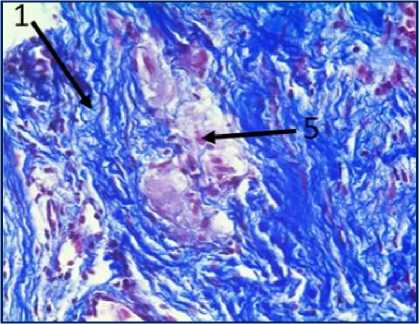
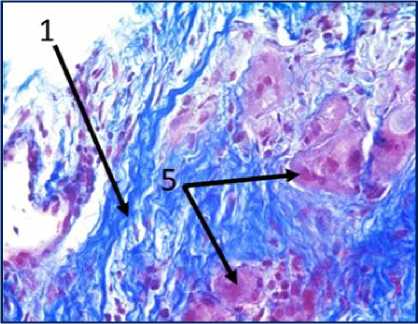
Рис. 3. Микрофото гистологических препаратов тканей послеоперационного рубца. Окр.: «трихромом по Массону». Ув.: х400. Обозначения и пояснения см. в тексте статьи
К
исследуемом материале (ткани послеоперационного рубца) с помощью окраски железным гематоксилином и красителем ОКГ были выявлены фрагменты волокнистой соединительной ткани, представленные зрелыми коллагеновыми волокнами (обозначено цифрой «1» на рис. 1 под буквами А, В, Г, Д, Ж, З) с участками неоангиогенеза, представленными вновь образованными сосудами (обозначено цифрой «3» на рис. 1 под буквами Б, Г, З).
На двух гистологических снимках отмечались также участки жировой ткани (обозначено цифрой «6» на рис. 1 под буквами А, В, Е, Ж) с воспалительноклеточной инфильтрацией, представленной макрофагами (обозначено цифрой «7» на рис. 1 под буквами А, Е) и лимфоцитами (обозначено цифрой «8» на рис. 1 под буквами В, З), что может свидетельствовать о незначительном отеке соединительной ткани с признаками пролиферативного воспаления. Таким образом, на всех представленных микрофото гистологических препаратов тканей послеоперационных рубцов пациентов на рис. 1, окрашенных железным гематоксилином, отмечался процесс формирования гиали-зированного рубца, однако его формирование еще не завершено, так как присутствуют признаки пролиферативного воспаления, которое должно завершиться образованием рубца.
При проведении морфологического исследования окраской препаратов по методу «трихромом по Массону» в образцах тканей послеоперационных рубцов пациентов были выявлены фрагменты волокни- стой соединительной ткани, представленные зрелыми коллагеновыми волокнами (обозначено цифрой «1» на рис. 2 под буквами А, В, Д, Ж, З и рис. 3 под буквами И, К), с участками неоангиогенеза, представленными вновь образованными сосудами (обозначено цифрой «3» на рис. 2 под буквами Д, З), с участками мышечных волокон (обозначено цифрой «5» на рис. 2 под буквами А, Б, Ж и рис.3 под буквами И, К) и мелкими участками жировой ткани (обозначено цифрой «6» на рис. 2 под буквой Г), что свидетельствует о благоприятном характере раневого процесса, достаточном качестве выполненной вентропластики с отсутствием развития рецидива грыжи. Однако, несмотря на том, что преобладающая часть материала представлена зрелыми коллагеновыми волокнами, на некоторых гистологических препаратах были заметны зоны гомогенизации коллагеновых волокон со зрелыми коллагеновыми волокнами с фокусами стромальнососудистой дистрофии (обозначено цифрой «2» на рис. 2 под буквами Г, Д), с небольшими участками воспалительноклеточной инфильтрацией, представленной лимфоцитами (обозначено цифрой «8» на рис. 2 под буквой Д), что свидетельствует о развитии в этих зонах белковой стромально-сосудистой дистрофии и пролиферативного воспаления, которое должно завершиться в последующем образованием рубца. Кроме того, на рис. 2 под буквой Е отмечаются зоны роста грануляционной ткани (юной формы соединительной ткани) (обозначены цифрой «4»), представленной большим количеством участков неоангиогенеза вновь образованных сосудов (обозначено цифрой «3» на рис. 2 под буквой Е) и единичными молодыми коллагеновыми волокнами, что свидетельствует благоприятном характере раневого процесса.
Первичный осмотр выявил умеренную болезненность при пальпации верхних отделов живота, отсутствие четких контуров внутренних органов и признаков острой хирургической патологии. Для уточнения диагноза была назначена фиброгастродуоденоскопия, во время которой визуализировали деформированную луковицу двенадцатиперстной кишки с наличием четко очерченного воспалительного вала вокруг рубцующегося дефекта, что свидетельствовало о хроническом воспалительном процессе с выраженной перифокальной реакцией тканей, и могло быть связано как с длительным течением язвы, так и с попыткой организма компенсировать повреждение слизистой оболочки.
Учитывая анамнестические данные о рецидивирующем течении болезни и риске осложнений (перфорация, стеноз), хирургическая бригада приняла решение о проведении обзорной лапаротомии. Во время операции, помимо подтверждения активного воспалительного процесса в зоне луковицы двенадцатиперстной кишки, была обнаружена округлая инкапсулиро- ванная опухоль диаметром около 2,5 см, локализованная на передней стенке кишки. Макроскопически новообразование имело гладкую поверхность, четкие границы и не прорастало в окружающие структуры, что позволило классифицировать его как доброкачественную опухоль - вероятно, дуоденальную аденому или стромальную опухоль низкой злокачественности. Было выполнено радикальное иссечение с последующим гистологическим исследованием для окончательного вердикта.
Послеоперационный период осложнился развитием вентральной грыжи в раннем сроке - на фоне недостаточного заживления ткани послеоперационного рубца у пациента с избыточной массой тела и легкой степенью белковоэнергетической недостаточности. Грыжевые ворота локализовались в средней трети ранее выполненного лапаротомического разреза, что требовало повторного хирургического вмешательства. Вторым этапом была проведена вентропластика с использованием сетчатого трансплантата (эндо-протез-сетки «Эсфил»), который располагали ретромускулярно с фиксацией. Такой подход обеспечил надежное укрепление передней брюшной стенки и минимизировал риск развития рецидива.
На 14 сутки после операции выполнили ультразвуковое исследование послеоперационного рубца, анализировали регенеративные процессы и отмечали наличие послеоперационной серомы. Биопсийный материал пациента характеризовался наличием зрелого коллагена ткани послеоперационного рубца, минимальной лейкоцитарной инфильтрацией, формированием плотного гиалинизированного рубца и наличием участков неоангиогенеза, представленных вновь образованными сосудами, что указывает на неосложненное течение раневого процесса и достаточном качестве выполненной вентропластики. Отдаленные результаты оценивались в проспективном исследовании в течение года. Рецидива грыжи выявлено не было.
Клинический пример 2. Пациент В., 58 лет, был экстренно доставлен в хирургическое отделение с жалобами на рвоту кишечным содержимым, наличие грыжевого выпячивания в пупочной области, резкую болезненность в нем. При осмотре обращало на себя внимание опухолевидное образование плотной, эластической консистенции в пупочной области размерами 5х6 см. При аускультации области грыжи были слышны единичные кишечные шумы, перкуторно определялся тимпанит, симптом «кашлевого толчка» был отрицательным. Пациенту был установлен диагноз ущемленной пупочной грыжи и выполнена экстренная герниолапаротомия под эндотрахиальным наркозом, рассечено ущемляющее кольцо. При ревизии ущемленный участок кишки оказался жизнеспособным, розового цвета с блестящей серозой, перистальтировал. Пациенту была выполнена пластика грыжевого мешка и грыжевых ворот с использованием сетчатого трансплантата, который располагали ретромускулярно с фиксацией сетчатого трансплантата.
На 14 сутки после операции выполнили ультразвуковое исследование послеоперационного рубца, анализировали регенеративные процессы и отмечали отсутствие послеоперационной серомы. Материал для биопсии взят из толщи рубца брюшной стенки, как можно ближе к трансплантату. Биопсийный материал пациента характеризовался наличием зрелого коллагена ткани послеоперационного рубца, минимальной лейкоцитарной инфильтрацией, формированием плотного гиалинизированного рубца и наличием участков неоангиогенеза, представленных вновь образованными сосудами, что, также, как и в случае с первым пациентом, указывало на неосложненное течение раневого процесса и достаточном качестве выполненной вентропластики. Отдаленные результаты оценивались в проспективном исследовании в течение года. Рецидива грыжи также выявлено не было.
Заключение. Таким образом, в ходе морфологического исследования тканей послеоперационных рубцов пациентов с двухэтапной вентропластикой с использованием сетчатого трансплантата было выяснено, что при неосложненном течении раневого процесса биопсийный материал характеризуется наличием зрелого коллагена и образованием новых сосудов. В гистологических препаратах биопсийного материала, взятого для контроля течения тканевых процессов в послеоперационном периоде отмечались морфологические признаки наличия зрелого коллагена в тканях послеоперационного рубца, минимальная лейкоцитарная инфильтрация, формирование плотного гиалинизирован-ного рубца и наличие участков неоангиогенеза, представленных вновь образованными сосудами, свидетельствующих о благоприятном характере раневого процесса, достаточном качестве выполненной вентропластики с дальнейшим отсутствием развития рецидива грыжи.


