Морфометрические критерии оптимального выполнения мини-j-стернотомии при протезировании аортального клапана
Автор: Комаров Р.Н., Каракотова А.М., Ткачёв М.И., Заикина М.П., Варламов Г.А., Чойбсонов Н.Ц., Маисян Т.А., Панеш Е.Б., Исаев Р.М.
Журнал: Московский хирургический журнал @mossj
Рубрика: Сердечно-сосудистая хирургия
Статья в выпуске: 1 (95), 2026 года.
Бесплатный доступ
Введение. Мини-J-стернотомия – минимально инвазивный доступ при протезировании аортального клапана. Несмотря на преимущества, анатомическая вариабельность грудной клетки и ограниченная ширина операционного поля создают технические трудности. Морфометрическая стандартизация геометрии доступа позволяет оптимизировать соотношение между достаточной визуализацией операционного поля и сохранением стабильности грудины. Цель исследования. Оценить морфометрические параметры мини-J-стернотомии при протезировании аортального клапана. Материалы и методы. В исследование включены 45 пациентов, оперированных доступом мини-J-стернотомия в 2023–2024 году в Сеченовском университете. Интраоперационно измерялись длина вертикальной (Lᵥ) и горизонтальной (Lₕ) ветвей разреза, угол изгиба (α), глубина J-кривой (D), уровень межрёберного пересечения (U), ширина операционного окна (W) и экспозиционный индекс (EI = Aₚ/Sₛ). Проводился корреляционный анализ между морфометрическими параметрами и клиническими исходами – временем ишемии миокарда, длительностью искусственного кровообращения, объёмом кровопотери. Результаты. Средние значения: Lᵥ = 66 ± 5 мм, Lₕ = 37 ± 4 мм, α = 108 ± 7°, D = 22 ± 3 мм, W = 60 ± 6 мм, EI = 0,72 ± 0,06. Конверсий в полный разрез не наблюдалось. Экспозиционный индекс коррелировал с длиной вертикальной (r = 0,61) и горизонтальной (r = 0,54) ветвей. Lᵥ < 60 мм ассоциировалось с увеличением времени ишемии миокарда на 11 ± 4 мин, α 120° – с повышением риска микротрещин, D - 28 мм – с нестабильностью грудины. Заключение. Мини-J-стернотомия с параметрами в рекомендованных диапазонах обеспечивает оптимальную экспозицию аортального корня, минимизирует травматизацию и повышает безопасность вмешательства.
Мини-J-стернотомия, аортальный клапан, морфометрия, минимально инвазивная хирургия, экспозиционный индекс
Короткий адрес: https://sciup.org/142247244
IDR: 142247244 | УДК: 616–089.844 | DOI: 10.17238/2072-3180-2026-1-85-90
Morphometric criteria for optimal mini-j sternotomy in aortic valve replacement
Introduction. The mini-J sternotomy is a minimally invasive approach for aortic valve replacement. Despite its advantages, anatomical variability of the chest and the limited width of the operative field pose technical challenges. Morphometric standardization of the access geometry allows optimization of the balance between adequate surgical exposure and preservation of sternal stability. Objective. To evaluate the morphometric parameters of mini-J sternotomy in aortic valve replacement. Materials and methods. The study included 45 patients who underwent mini-J sternotomy in 2023–2024 at Sechenov University. Intraoperatively, the following parameters were measured: length of the vertical (Lᵥ) and horizontal (Lₕ) limbs of the incision, bend angle (α), depth of the J-curve (D), intercostal level of intersection (U), width of the operative window (W), and exposure index (EI = Aₚ/Sₛ). Correlation analysis was performed between morphometric parameters and clinical outcomes, including myocardial ischemia time, cardiopulmonary bypass duration, and blood loss. Results. Mean values were: Lᵥ = 66 ± 5 mm, Lₕ = 37 ± 4 mm, α = 108 ± 7°, D = 22 ± 3 mm, W = 60 ± 6 mm, EI = 0,72 ± 0,06. No conversions to full sternotomy occurred. Exposure index correlated with the lengths of the vertical (r = 0.61) and horizontal (r = 0.54) limbs. Lᵥ < 60 mm was associated with an 11 ± 4 min increase in ischemia time, α - 120° with higher risk of microfractures, and D - 28 mm with sternal instability. Conclusion. Mini-J sternotomy with parameters within recommended ranges provides optimal aortic root exposure, minimizes tissue trauma, and enhances procedural safety.
Текст научной статьи Морфометрические критерии оптимального выполнения мини-j-стернотомии при протезировании аортального клапана
Минимально инвазивная мини-J-стернотомия (частичная «J»-образная стернотомия) стала широко применяемым доступом при протезировании аортального клапана. Считается, что мини-стернотомия обеспечивает достаточную экспозицию корня аорты при меньшем повреждении мягких тканей и грудного скелета, что в итоге уменьшает кровопотерю, длительность вентиляции легких и ускоряет послеоперационное восстановление [1, 2]. Так, M. Bonacchi и соавт. показали, что по сравнению с полным разрезом мини-стернотомия значительно снижает объем послеоперационной кровопотери и потребность в трансфузиях, улучшает дыхательную функцию и позволяет раньше экстубировать пациента и выписать из стационара 1. Аналогично, по результатам мета-анализа E. Khoshbin и соавт., отмечено статистически значимое сокращение времени пребывания в отделении реанимации у пациентов после мини-стернотомии [2].
Однако ограниченная ширина доступа и разнообразие анатомических особенностей грудной клетки приводят к техническим трудностям. Предоперационная оценка и стандартизация геометрии разреза помогают оптимизировать баланс между экспозицией полости перикарда и сохранением стабильности грудины. В этом контексте А.Ю. Созон–Ярошевич предложил систематизированный подход к морфометрической стандартизации мини-J-стернотомии с учетом длины разреза, угловых и пространственных параметров доступа [3].
Цель нашего исследования – проанализировать указанные морфометрические параметры мини-J-стернотомии у пациентов, оперированных в 2023–2024 году в Университетской клинической больнице № 1 Сеченовского университета, и сравнить их с мировыми данными.
Материалы и методы
В исследование включены 45 пациентов с изолированным пороком аортального клапана, оперированных через мини-J-стернотомию. Мужчины составили 26 (58 %), женщины – 19 (42 %). Средний возраст – 54,4 ± 8,9 года, индекс массы тела – 26,5 ± 2,1 кг/м², площадь поверхности тела – 1,95 ± 0,14 м².
После фиксации ретрактора интраоперационно измерялись следующие морфометрические параметры доступа: Lᵥ (длина вертикальной ветви разреза) – расстояние от яремной вырезки до точки начала J-образного изгиба – оценивает глубину проникновения в средостение; Lₕ (длина горизонтальной ветви) – протяжённость поперечного распила вправо от нижней точки вертикального разреза – определяет ширину операционного окна; α (угол J-изгиба) – угол между продольной и поперечной частями разреза – влияет на направление сил при использовании ретрактора; D (глубина J-кривой) – перпендикуляр от передней поверхности грудины до вершины изгиба – характеризует степень инвагинации и связана с биомеханикой разведения грудины; U (уровень пересечения) – межреберный промежуток, на уровне которого выполняется поперечная часть разреза. В нашем протоколе выбран IV межреберье (соответствует проекции аортального корня). Дополнительно регистрировались ширина операционного окна W (максимальное расстояние между половинами грудины при ретракции) и длина визуализируемой части восходящей аорты Aₚ. По этим величинам рассчитывался экспозиционный индекс EI = Aₚ/Sₛ, где Sₛ – площадь проекции стернального окна. Согласно литературе, значения EI > 0,7 считаются оптимальными. Измерения проводились калиброванной металлической линейкой и металлическим хирургическим угломером (рис. 1).
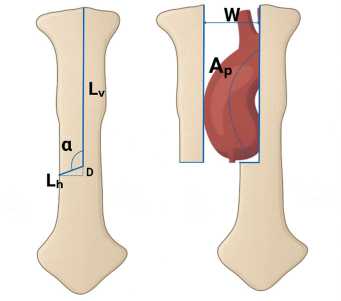
Рис. 1. Размерные величины при выполнении мини-J-стернотомии
Fig. 1. Dimensional parameters during mini-J sternotomy
Анализ данных включал вычисление среднего и стандартного отклонения параметров, оценку диапазонов вариации. Проводили корреляционный анализ между морфометрическими показателями (L ᵥ , L ₕ , α, D, W, EI) и основными клиническими исходами: временем ишемии миокарда, продолжительностью искусственного кровообращения, объёмом интраоперационного кровопотери и трансфузий. Статистически значимыми считались различия при p<0,05.
Результаты
В таблице 1 приведены средние значения морфометрических параметров мини-J-стернотомии в нашей группе (n = 45). Рекомендованные диапазоны по методике Созона-Ярошевича приведены для сравнения.
Таблица 1
Интраоперационные морфометрические параметры мини-J-стернотомии
Table 1 Intraoperative morphometric parameters of mini-j-sternotomy
|
Параметры Parameters |
Значения (n = 45) Values (n = 45) |
Нормы Normal range |
|
Lᵥ, мм, M ± m (min-max) |
66 ± 5 (58–76) |
60–70 |
Окончание Таблицы 1 / End of Table 1
|
Параметры Parameters |
Значения (n = 45) Values (n = 45) |
Нормы Normal range |
|
Lₕ, мм, M ± m (min-max) |
37 ± 4 (30–44) |
35–42 |
|
Α, градусы/degrees, M ± m (min-max) |
108 ± 7 (98–122) |
100–115 |
|
D, мм, M ± m (min-max) |
22 ± 3 (17–27) |
20–25 |
|
U, межреберье, M (min-max) |
IV (III-V) |
IV |
|
W, мм, M ± m (min-max) |
60 ± 6 (52–70) |
60–65 |
|
EI, M ± m (min-max) |
0,72 ± 0,06 (0,62–0,84) |
>0,70 |
Среднее время искусственного кровообращения составило 83 ± 18 мин, ишемии миокарда – 62 ± 14 мин. Ни в одном случае не потребовалось конвертации в полный разрез. Постоянная ретракция позволялась стабильно поддерживать выбранные параметры доступа. Корреляционный анализ показал умеренную положительную связь экспозиционного индекса (EI) с длинами вертикальной (r = 0,61; p < 0,01) и горизонтальной (r = 0,54; p = 0,02) ветвей разреза. При L ᵥ < 60 мм время ишемии миокарда было в среднем на 11±4 мин больше, чем при L ᵥ ≥ 60 мм (p = 0,03). У пациентов с углом α > 120° по данным послеоперационной КТ грудины отмечалось больше микротрещин в зоне J-изгиба (r = 0,47; p = 0,04). Глубина изгиба D > 28 мм ассоциировалась с повышенным риском стернальной нестабильности (отношение шансов = 2,6; p = 0,048). Статистически значимых различий в длительности ИК и времени установки протеза в зависимости от параметров доступа не выявлено.
Обсуждение
Полученные результаты подтверждают, что стандартизация мини-J-стернотомии по морфометрическим критериям улучшает техническое исполнение и результаты вмешательства. Выбранные нами средние параметры оказались практически идентичны рекомендованным А.Ю. Созоном– Ярошевичем в 1954 году, что согласуется с принципом, что L ᵥ = 60–70 мм и L ₕ = 35–45 мм обеспечивают достаточный объём операционного поля без излишней травматизации грудины 3. В соответствии с нашими данными и мировым опытом, при выполнении министернотомии сообщают о статистически достоверно меньших потерях крови и потребностях в гемотрансфузиях [4, 5], а также более коротком ИВЛ и пребывании в реанимации [5, 6].
Анализ, проведённый Г. А. Акоповым и соавторами, подтвердил преимущества министернотомии при протезировании аортального клапана. В группе министернотомии среднее время искусственной вентиляции лёгких было почти вдвое меньше, чем при полной стернотомии (170,9 мин против 358,2 мин, соответственно), а интраоперационная кровопотеря составила 400 мл против 850 мл. В раннем послеоперационном периоде пациенты после министернотомии требовали значительно меньшей инотропной поддержки (в 4 раза) и короче нуждались в анальгетической терапии (3–4 дня против 8–10 дней) [6].
Международные метаанализы также демонстрируют, что министернотомия способствует снижению частоты послеоперационных респираторных осложнений и сокращению сроков пребывания в стационаре. В частности, M. Bishop и соавт. отмечают, что минимально инвазивные подходы, включая министернотомию и миниторакотомию, ассоциированы с меньшей выраженностью послеоперационного болевого синдрома, снижением числа осложнений и необходимости в трансфузиях, а также более короткой госпитализацией по сравнению с полной стернотомией [7]. Наш опыт полностью коррелирует с этими данными: частота стернальных осложнений, таких как медиастинит и нестабильность грудины, была низкой и не превышала показателей стандартного доступа (у нас не зарегистрирован ни один случай). Летальные исходы также не наблюдались во всех 45 случаях, что соответствует публикациям других авторов, подтверждающим отсутствие значимых различий по летальности между министернотомией и полной стернотомией.
С точки зрения биомеханики увеличение глубины изгиба D повышает рычаговых нагрузок на грудную клетку: прочность грудины при изгибе обратно пропорциональна квадрату глубины кривой. Таким образом, увеличение D от 20 до 25 мм, при прочих равных, может снижать её продольную устойчивость на 30–40 % [8]. В нашем исследовании при D около 20–25 мм грудная клетка оставалась стабильной. Угол α около 100°–110° обеспечивал равномерное распределение напряжений; при этом тупой α (120°) приводит к латеральному растяжению разреза. Аналогичные выводы о предпочтительном диапазоне α публиковались ранее (англоязычные авторы также акцентируют, что слишком узкий угол ограничивает обзор, а слишком широкий – увеличивает риск расхождения половин грудины) [9, 10]. Выбор уровня IV межреберья для поперечного разреза соответствует анатомии восходящей аорты и оптимален для протезирования АК [11]. Наши данные подтвердили, что при таком уровне министернотомия обеспечивает доступ не только к корню аорты, но и частично к правому желудочку, улучшая канюляцию магистралей без чрезмерного травмирования нижних отделов грудины.
Крупные современные исследования также подчеркивают важность предварительной оценки анатомии пациента. Так, F. Irace и соавт. выявили на основе КТ-факторов (включая угол наклона аорты и расстояние до грудины), предсказывающих удлинение операционного времени при министер- нотомии [12]. Эти данные согласуются с выводом о том, что стандартизированная морфометрия доступа (в том числе наши интраоперационные измерения) играет ключевую роль в успешном выполнении вмешательства. Учитывая биомеханическую модель грудины, увеличение глубины изгиба (D) квадратично снижает прочность конструкции; наши наблюдения подтверждают, что D лучше ограничивать 25 мм, чтобы избежать стернальных осложнений.
Таким образом, внедрение морфометрических критериев и подхода по А.Ю Созон-Ярошевичу позволяет стандартизировать форму доступа и повысить предсказуемость результатов. Полученные параметры (L ᵥ 65 мм, L ₕ 38 мм, α 110°, D 23 мм, IV межреберье) соответствуют мировым рекомендациям.
Заключение
Мини-J-стернотомия с соблюдением морфометрических критериев (L ᵥ 60–70 мм, Lₕ 35–42 мм, α 100–115°, D 20–25 мм, IV межреберье) обеспечивает оптимальную экспозицию аортального корня, минимизирует травматизацию грудины и мягких тканей, снижает послеоперационную кровопотерю и продолжительность вентиляции лёгких. Стандартизация геометрии разреза повышает безопасность вмешательства, предсказуемость результатов и воспроизводимость минимально инвазивного протезирования аортального клапана.


