Морфометрическое обоснование использования вентральной фиксации при хирургической реабилитации пациентов с подаксиальными повреждениями шейного отдела позвоночника
Автор: Островский В.В., Нинелы В.Г., Анисимова Е.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Травматология и ортопедия
Статья в выпуске: 1 т.5, 2009 года.
Бесплатный доступ
С целью разработки дифференцированных подходов к предоперационному планированию в каждом конкретном случае на основе оценки характера повреждения позвоночного столба и спинного мозга с учетом морфометрических особенностей шейных позвонков обследованы 129 пациентов (112 мужчин и 17 женщин) с подаксиальными повреждениями в шейном отделе позвоночника, которые находились на лечении в СарНИИТО с 2004 по 2007 г. Пациентам проведено необходимое обследование. Объем хирургического вмешательства из переднего доступа и рациональный выбор имплантов проводили с учетом тяжести и протяженности поражения костных структур, а также морфометрических данных, включаемых в стабилизацию позвонков. Дифференцированный подход к выбору имплантов с учетом закономерностей изменчивости размеров тел шейных позвонков и объема хирургического вмешательства при субаксиальных повреждениях шейного отдела позвоночника позволил в 85-90% случаев получить адекватную декомпрессию нервно-сосудистых структур, надежную коррекцию и стабилизацию поврежденного сегмента, что дает возможность провести максимально раннюю активизацию и социальную реабилитацию данной категории пациентов.
Шейные позвонки, субаксиальные повреждения, вентральный спондилодез, морфометрия
Короткий адрес: https://sciup.org/14916833
IDR: 14916833
Morphometrical substantiation of ventral fixation use in surgical rehabilitation of patients with subaxial damages of cervical department of spinal column
For the purpose of working out of the differentiated approaches to preoperative planning in each specific case on the basis of character estimation of spinal column and spinal cord damage 129 patients (112 men and 17 women) with subaxial damages in the cervical department of backbone have been examined. Morphological peculiarities of cervical vertebrae have been taken into account. The patients have been on treatment at Saratov Scientific Research Institute of Traumatology and Orthopedics from 2004 till 2007. Patients have been properly examined. Volume of surgical intervention from the frontal access and rational choice of implants have been carried out taking into account difficulty and extension of lesions of osseous structures, and morphometry data including in stabilization of vertebrae. The differentiated approach to the choice of implants has allowed in 85-90 % cases to receive adequate decompression of neurovascular structures, reliable correction and stabilization of the damaged segment thus it has enabled possible early activization and social rehabilitation of patients of given category.
Текст научной статьи Морфометрическое обоснование использования вентральной фиксации при хирургической реабилитации пациентов с подаксиальными повреждениями шейного отдела позвоночника
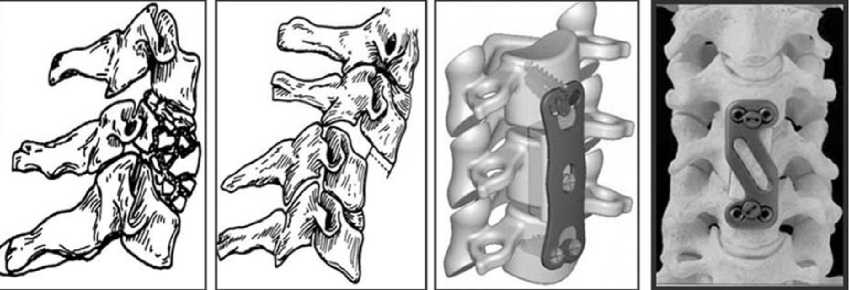
В общей стр^^т^ре травм позвоночни^а доля травмы шейно^о отдела, по данным различных исследователей, неодина^ова. Та^, В.В. Лебедев и В.В. Крылов [2] ^тверждают, что переломы шейных позвон-^ов наблюдаются в 8–9%, ^р^дных – в 40–46%, поясничных – в 48–51% сл^чаев. Среди пострадавших с неосложненными переломами позвоночни^а с травмой шейно^о отдела встречается от 10,1 до 23,1% [1, 3]. По наблюдениям R. Alday et al. [4], на долю травмы шейно^о отдела приходится о^оло 75% сл^чаев травмы СIII–СVII позвон^ов и 25% – СI–СII позвон^ов. Наиболее часто повреждается СV позвоно^, возни^ает смещение на ^ровне СV–СVI. Чаще страдают м^жчи-ны: соотношение м^жчин и женщин 3:1 [4]. По статис-ти^е травматоло^ичес^ой ^лини^и ^ниверситетс^о^о ^оспиталя в Ницце (Франция) ^ 37% пациентов травма нижнешейно^о отдела позвоночни^а не сопровождается невроло^ичес^им дефицитом. У 63% пациентов невроло^ичес^ие поражения имеют различн^ю степень выраженности, из них ^ 60% – страдают спинномоз^о-вые ^ореш^и [5]. В последнее время отмечается рост тяжелых нестабильных повреждений нижнешейно^о отдела позвоночни^а с одновременным повреждением дв^х и более опорных ^олонн. Разработанные в середине ХХ в. основные технологии переднего шейного межтелового спондилодеза до сих пор пользуются признанием клиницистов. По литературным данным основными методами лечения повреждений нижнешейного отдела позвоночника являются: 1) вентральные стабилизирующие операции; 2) дорзальные стабилизирующие операции; 3) комбинированные; 4) средства внешней репозиции и фиксации. При субаксиальных повреждениях - компрессионно-оскольчатых переломах и вывихах тел CIII-CVII позвонков операции в большинстве случаев выполняются из переднего доступа с использованием различных имплантируемых вентральных конструкций, в том числе, пластин. При этом выполняется дискэктомия, открытое вправление или резекция тела поврежденного позвонка, при необходимости декомпрессия спинного мозга, после чего производится корпородез аутотрансплантатом или эндофиксатором с костной пластикой (рис. 1 а, б, в, г).
Достижение надежной фи^сации поврежденно^о шейного позвоночного сегмента после устранения деформации остается до настоящего времени нерешенной проблемой, а предложенные различные методы переднего спондилодеза не лишены недостатков, поскольку есть угроза миграции и рассасывания трансплантатов, переломов и смещения металлических пластин [5, 6]. Не всегда учитываются индивидуальные конструкционные, возрастные, половые закономерности изменчивости костных структур опорных комплексов шейных позвонков, тогда как возросшая диагностическая, лечебная и хир^р^ичес^ая а^тивность при патоло^ии шейно^о отдела позвоночного столба требует высокой метрической точности при морфометрии позвонков.
Цель исследования - на основе оценки характера и тяжести повреждения позвоночни^а и спинно^о мозга и учета морфометрических особенностей шейных позвон^ов разработать дифференцированные подходы к предоперационному планированию в каждом конкретном случае.
Материалы и методы исследования. Обследованы 129 пациентов с подаксиальными повреждениями в шейном отделе позвоночника, которые находились на лечении в СарНИИТО с 2004 по 2007 г. Лиц мужского пола было 112, женского - 17. Полное на-р^шение проводни^овых ф^н^ций ре^истрировалось по международной системе (ASIA) у 15, частичное - у 52 пострадавших. У 62 пациентов наблюдался только болевой синдром без неврологических выпадений. Кроме неврологического обследования, всем больным выполнялись спондилограммы, компьютерные то-мо^раммы поврежденных позвон^ов при подборе типа размеров имплантир^емых вентральных ^онстр^^ций (пластин с фиксирующими винтами), и у отдельных больных по по^азаниям производились ^онтрастная миелография, магнитно-резонансная томография и электронейромиография. В процессе предоперационного планирования учитывались данные морфометрического исследования шейных позвонков, проведенные на 530 мацерированных позвонках от 106 скелетов взрослых людей из научной коллекции фундаментального музея кафедры анатомии человека Саратовского государственного медицинского университета. Выделены две возрастно-половые группы: I группа - мужчины и женщины 20-40 лет; II группа - мужчины и женщины 41-60 лет.
Результаты и обсуждение. Из 129 больных с подаксиальным уровнем (CIII-CVII) повреждения позвоночника у 116 (90%) были выполнены оперативные вмешательства из переднего доступа, поскольку имелось переднее сдавление спинного мозга костно-хрящевыми структурами. Объем хирургического вмешательства и тип металло^онстр^^ции выбирался с ^четом тяжести и протяженности поражения костных структур, а также морфометрических данных, включаемых в стабилизацию позвонков. При этом одним из важных моментов, определяющих положительный результат лечения, является рациональный выбор имплантатов, при подбо- ре ^оторых использовали данные морфометричес^о^о исследования шейных позвонков (см. таблицу).
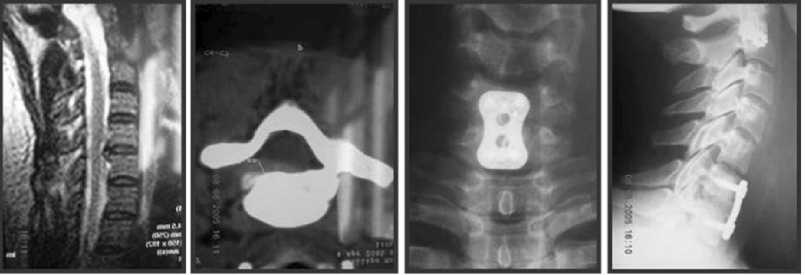
Клинический пример №1: больная Ш., 42 лет. Поступила в СарНИИТО в плановом поряд^е с жалобами на слабость в конечностях, больше слева, интенсивные боли в левой руке. Больна в течение 4 месяцев, когда после травмы (переразгибание в шее во время автоаварии) появились вышеуказанные жалобы. При обследовании в неврологическом статусе выявлен тетрапарез, больше выраженный слева (соответственно 3 и 4 балла) с умеренной спастичностью в нижних конечностях, гипальгезия по спинально-проводниковому типу с уровня CVI позвоночного сегмента. При ЯМР- и КТ-исследовании шейного отдела позвоночника (рис. 2) выявлена посттравматичес^ая парамедианная ^рыжа диска CVI-VII слева с компрессией спинного мозга. Клинико-неврологический диагноз: «Последствия закрытой травмы шейного отдела позвоночника. Посттравматическая грыжа диска CVI-VH с компрессией спинного мозга. Прогрессирующая цервикальная миелопатия. Тетрапарез».
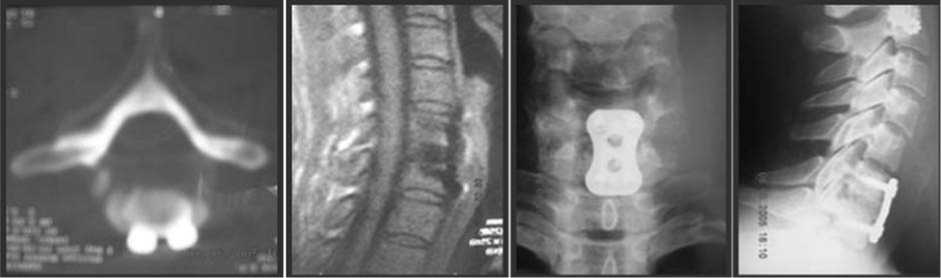
Больной проведена дискэктомия CVI-VII, передняя декомпрессия спинного мозга, корпородез кортикально-губчатым трансплантатом, взятым из крыла подвздошной кости с фиксацией металлической пластиной. На этапе предоперационного планирования при подборе винтов учитывались морфометрические показатели (сагиттальный диаметр) тел C , C позвонков. Он составил во II женской группе у CV116,0±0,4 мм, у CVII 15,5±0,3 мм. Длина винтов соответственно составила 15,0 и 14,0 мм. После операции на фоне восстановительного лечения отмечен регресс неврологической симптоматики. Эффект от проведенной де^омпрессии и правильная ^станов^а ^онстр^^ции контролировались КТ- и ЯМР-исследованием (рис. 3).
После лечения больная выписалась в удовлетворительном состоянии, без жалоб. В настоящее время работает медицинской сестрой. На рентгенограммах шейного отдела позвоночника положение металлоконструкции стабильное, в сегменте CVI-VII сформирован костный блок.
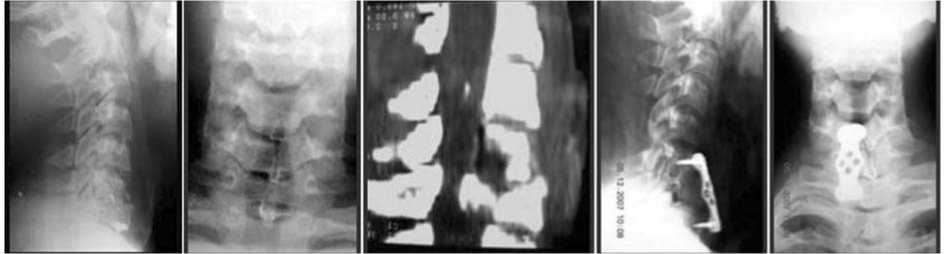
Клинический пример №2: больной Б., 23 лет, при нырянии на мелководье ударился головой о дно. После проведения реанимационных мероприятий машиной скорой помощи доставлен в CарНИИтО. Клиникорентгенологический диагноз: «Закрытая травма шейного отдела позвоночника. Компрессионно-оскольчатый перелом CVI позвонка. Ушиб и сдавление спинного мозга на этом уровне. Cиндром полного поперечного поражения спинного мозга на этом уровне. Тет-раплегия. Нарушение функций тазовых органов по типу задержки». При КТ-исследовании выявлено сдавление спинно^о моз^а ^остными фра^ментами задне^о края CVI позвонка. В экстренном порядке выполнено оперативное вмешательство - резекция тела CVI позвонка, передняя декомпрессия спинного мозга, корпородез кортикально-губчатым трансплантатом, взятым из крыла подвздошной кости с фиксацией металлической пластиной. После оперативного лечения сохранялся стойкий неврологический дефицит. При активизации больного в кресле-каталке, несмотря на иммобилизацию шейного отдела позвоночника жестким шейным воротником, появились боли в шейном отделе позвоночника. При контрольной рентгенографии выявлена дислокация металлоконструкции, нарастание ^ифотичес^ой деформации позвоночни^а на уровнетравмы (рис. 4).
Нестабильность вновь образованной системы позвоночник-металлоконструкция была обусловлена недостаточной длиной использованных винтов (11,0 мм.) В связи с этим больному выполнена реоперация - перемонтаж конструкции с учетом морфометрических характеристик тел CV, CVII позвонков. В I м^жс^ой возрастной ^р^ппе са^иттальный диаметр тел указанных позвонков составляет: CV - 17,0±0,4 мм, CVII - 17,3±0,3 мм. Длина винтов -16,5 мм. Через 9 месяцев после повторной операции на ^онтрольных рентгенограммах (рис. 5) в сегментах CV-CVII сформирован костный блок.
В послеоперационном периоде болевой синдром, бывший после первой операции, купирован. Положение конструкции стабильное.
Таким образом, оптимальная стабильность вновь сформированной системы «позвоночник-металлоконструкция» с использованием вентральных фиксирующих систем при хирургической реабилитации пациентов с подаксиальными повреждениями в шейном отделе позвоночни^а зависит от ряда фа^торов и, в большей степени, от учета морфометрических характеристик тел шейных позвонков, в частности са гиттального диаметра, на который в первую очередь необходимо обращать внимание при подборе длины винтов. Дифференцированный подход к выбору имплантов с ^четом за^ономерностей изменчивости размеров тел шейных позвонков и объема хирургического вмешательства при субаксиальных повреждениях шейного отдела позвоночника позволил в 8590% случаев получить адекватную декомпрессию нервно-сосудистых структур, надежную коррекцию и стабилизацию поврежденного сегмента, что дает возможность провести максимально раннюю активизацию и социальн^ю реабилитацию данной ^ате^ории пациентов.
Сагиттальный диаметр тел субаксиальных шейных позвонков (мм)
|
№ позвонка |
Пол |
Возрастные группы |
Min-max |
M±m |
о |
CV% |
|
C III |
Муж |
I |
14,0-16,5 |
15,6±0,2 |
0,8 |
5,1 |
|
II |
16,0-19,0 |
16,0±0,4 |
1,1 |
6,9 |
||
|
Жен |
I |
11,5-13,0 |
12,3±0,2 |
0,5 |
4,1 |
|
|
II |
14,0-15,0 |
13,5±0,2 |
0,4 |
2,8 |
||
|
C IV |
Муж |
I |
16,0-19,5 |
17,0±0,4 |
1,3 |
7,6 |
|
II |
16,0-18,0 |
17,0±0,3 |
0,8 |
4,7 |
||
|
Жен |
I |
14,0-15,0 |
14,1±0,1 |
0,5 |
3,5 |
|
|
II |
14,0-16,0 |
15,0±0,3 |
0,8 |
5,3 |
||
|
C V |
Муж |
I |
14,5-19,0 |
17,0±0,4 |
1,4 |
8,2 |
|
II |
16,5-20,0 |
19,0±0,5 |
1,4 |
7,4 |
||
|
Жен |
I |
13,0-14,5 |
13,8±0,2 |
0,6 |
4,3 |
|
|
II |
15,0-16,0 |
15,5±0,1 |
0,4 |
2,6 |
||
|
C VI |
Муж |
I |
16,0-19,0 |
17,3±0,3 |
0,8 |
4,6 |
|
II |
15,5-18,5 |
17,0±0,4 |
1,1 |
6,5 |
||
|
Жен |
I |
13,5-15,0 |
14,3±0,2 |
0,6 |
4,2 |
|
|
II |
14,5-17,5 |
16,0±0,4 |
1,1 |
6,9 |
||
|
C VII |
Муж |
I |
15,8-18,5 |
17,3±0,3 |
1,0 |
5,8 |
|
II |
17,5-20,5 |
19,0±0,4 |
1,1 |
5,8 |
||
|
Жен |
I |
14,0-16,0 |
15,0±0,2 |
0,7 |
4,7 |
|
|
II |
15,0-16,5 |
15,5±0,2 |
0,5 |
3,2 |
а б в г
Рис. 1. Компрессионно-оскольчатый перелом (а), вывих (б) в шейном отделе позвоночника (схемы). Передний корпородез с фиксацией вентральной пластиной в шейном отделе позвоночника ( в, г - схемы)
а
Рис. 2. ЯМР- (а) , КТ-исследование (б) больной Ш. до оперативного лечения. Прямая (в) и боковая (г) рентгенограммы больной Ш. сразу после оперативного лечения
а б в г
Рис. 3 . КТ- (а) и ЯМР-исследование (б ) больной Ш. после оперативного лечения. Прямая (в) и боковая (г) рентгенограммы больной Ш. через 1,5 ^ода после оперативно^о лечения.
а б в г д
Рис. 4. Боковая (а) и прямая (б) рентгенограммы, КТ-исследование (в) больного Б. до оперативного лечения. Боковая (г) и прямая (д) рентгенограммы после оперативно^о лечения (дисло^ация металло^онстр^^ции, нарастание ^ифотичес^ой деформации шейно^о отдела позвоночни^а)
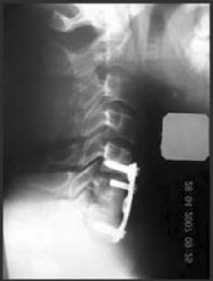
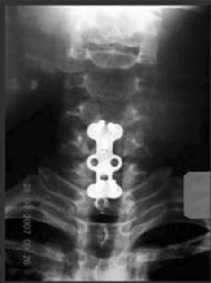
а б
Рис. 5. Боковая (а) и прямая (б) рентгенограммы больного Б. после повторного оперативного лечения (в сегментах CV-VII сформирован ^остный бло^, положение ^онстр^^ции стабильное)
Список литературы Морфометрическое обоснование использования вентральной фиксации при хирургической реабилитации пациентов с подаксиальными повреждениями шейного отдела позвоночника
- Дуров, М.Ф. Оперативное лечение неосложненных повреждений позвоночника/М.Ф. Дуров, В.М. Осинцев, О.М. Юхнова//Профилактика травматизма и организация травматологической помощи в нефтяной и газовой промышленности. Диагностика и лечение неосложненных переломов позвоночника. -М., 1983. -С. 132-135.
- Лебедев, В.В. Неотложная нейрохирургия: Руководство для врачей/В.В. Лебедев, В.В. Крылов. -М.: Медицина, 2000. -568 с.
- Тактика обследования и лечения больных при острой травме шейного отдела позвоночника/А.А. Гринь, Ю.С. Иоффе, В.М. Казначеев и др.//Повреждения и заболевания шейного отдела позвоночника: Тез. докл. симпозиума с междунар. участием. -М., 2004. -С. 94-96.
- Alday, R. Neurosurgery/R. Alday, R.D. Lobato, P. Gomel//Manual of Neurosurgery. Ed. J. D. Palmer. -Edinburgh. -1996. -P. 723-730.
- Traumatic rotatory displacement of the lower cervical spine/C. Argenson, J. Lovet, J.L. Sanouiller et al.//Spine. -1988. -Vol.13. -P. 767-773.
- Cheshire, D.J. The stability of the cervical spine following the conservative treatment of fractures and fracture-dislocations/D.J. Cheshire//Paraplegia. -1969. -Vol.7. -P. 193-203.
- Argenson, C. Chirurgie des Traumatismes du Rchis Cervical. -Techniques Chirurgicales E.M.C./C. Argenson, F. De Peretti, P. Boileau//Traumat. -1994. -Vol.44. -P. 176191.
- Louis, R. Traumatismes du rachis cervical. 1. Entorses et hernies discales/R. Louis//Nouv. Presse. Med. -1979. -Vol.8. P. -1843-1849.
- White, A.A. Clinical instability in the lower cervical Spine. A review of past and current concepts/A.A. White, W.O. Southwick, M.M. Panjabi//Spine. -1976. -Vol.1. -P 1527.
- Vernon, H. The Neck Disability Index: a study of reliability and validity/H. Vernon, S. Mior//J. of Manipulative and Physiologic Therapeutics. -1991. -Vol.14. -P. 409-415.


