Наблюдение морцелломы брюшной полости
Автор: Галимов О. В., Ханов В. О., Минигалин Д. М., Галимов Д. О.
Журнал: Хирургическая практика @spractice
Рубрика: Статьи
Статья в выпуске: 3 (51), 2022 года.
Бесплатный доступ
Цель исследования: представить клинический случай паразитической персистенции миоматозной ткани на органах брюшной полости после перенесенного лапароскопического вмешательства на матке с применением техники морцелляции.Методы: Техника морцелляции предполагает не только разрезы, но и значительное измельчение клеток опухоли, что и может привести в итоге к распространению заболевания. Ткани миомы, оставленные в брюшной полости в ходе морцелляции, продолжают свое развитие и могут достигать опухолей значительных размеров. Представлено наблюдение выявленной паразитической миомы матки через несколько лет после проведенной лапароскопической миомэктомии.Результат: При гистологическом исследовании удаленного препарата микроскопическая картина узла лейомиомы матки типичного строения в тонкой фиброзной капсуле. Послеоперационный период протекал «гладко», пациентка в удовлетворительном состоянии, на 4 сутки, выписана на амбулаторное лечение.Заключение: Морцелломы брюшной полости после лапароскопических вмешательств на матке являются редким осложнением, связанным с паразитической персистенцией миоматозной ткани на органах брюшной полости. Риски, возникновения подобных осложнений эндохирургии, указывают на необходимость строгого соблюдения всех технических аспектов использования устройств для эвакуации удаляемых препаратов, тщательного интраоперационного контроля и санации брюшной полости.
Лапароскопическая хирургия, морцелляция, морцеллома брюшной полости
Короткий адрес: https://sciup.org/142235476
IDR: 142235476 | УДК: 616-089-06 | DOI: 10.38181/2223-2427-2022-3-56-61
A clinical case of abdominal morcellomas
Aim of the study is to present a clinical case of abdominal morcellomas.Methods: The technique of morcellation involves not only incisions, but also a significant crushing of tumor cells, which can eventually lead to the spread of the disease. Fibroids left in the abdominal cavity during morcellation continue their development and can reach tumors of considerable size. An observation of the detected parasitic uterine fibroids several years after laparoscopic myomectomy is presented.Result: Histological examination of the removed preparation shows a microscopic picture of the uterine leiomyoma node of a typical structure in a thin fibrous capsule. It was received a normal postoperative course and a patient was discharged from hospital on the 4th day.Conclusion: Abdominal morcellomas after laparoscopic interventions on the uterus is a rare complication associated with the parasitic persistence of myomatous tissue on the abdominal organs. The risks of such complications of endosurgery indicate the need for strict compliance with all technical aspects of using a devices for the evacuation of removed tissues, careful intraoperative monitoring and sanitation of the abdominal cavity.
Текст научной статьи Наблюдение морцелломы брюшной полости
Существенно повысить эффективность хирургических вмешательств на современном этапе позволило широкое внедрение видеоэндоскопических технологий. Постоянное техническое совершенствование оборудования и инструментария позволяет значительно сократить продолжительность оперативного вмешательства и уменьшить интраоперационную травму. Однако, наряду с очевидными достоинствами минимально инвазивных методик, в процессе их практического применения стали выявляться их некоторые специфические недостатки и осложнения. Так в области оперативной гинекологии ряд авторов обращают внимание на существенные риски оставления в брюшной полости участков миоматозной ткани с последующим формированием паразитически персистирующих миом, проявляющихся эндометриозом, морцелломами брюшной полости [1,2,3].
Морцелломой брюшной полости (МБП) принято считать паразитическую персистенцию миоматозной ткани на органах брюшной полости после перенесенного лапароскопического вмешательства на матке с применением техники морцелляции (от англ. morcella-tion— удаление опухоли или органа по частям). Электромеханические морцелляторы активно используются в повседневной работе хирургов по всему миру и помогают в удалении опухолевых узлов матки, больших размеров через малые лапароскопические разрезы [4,5,6].
По данным литературы,частота обнаружения мор-целлом варьирует от 0,2 до 1,25% [2] Морцелляторные миоматозные узлы в количестве от единичных и до нескольких десятков и размерами от 1 до 10 см могут локализоваться на тазовой брюшине,брыжейке тонкой и толстой кишки,круглой связки матки и собственной связки яичника [7,8]. Клиническое течение несколько отличается от иных форм заболевания, как симпто-мами,так и особенностями лечения.В части случаев они могут протекать бессимптомно,но нередко вызывают боли внизу живота, симптомы сдавления смежных органов. Анализ результатов общеклинических лабораторных исследований обычно не выявляет каких-либо отклонений от среднестатистических нормативных дан-ных.Основными методами инструментальной диагностики являются ультразвуковое исследование брюшной полости и компьютерная томография,однако окончательная постановка диагноза возможна лишь при непосредственной визуализации очагов, их удалении и гистологическом подтверждении.
Клиническое наблюдение
Приводим пример клинического наблюдения. Пациентка В. 47 лет, обратилась в плановом порядке в хирургическое отделение Клиники ФГБОУ ВО «БГМУ» Минздрава России с жалобами на периодически возникающие резкие,порой нестерпимые боли внизу живота, сопровождающиеся появлением чувства «приливов», подъемом температуры до 37,5С, сухостью во рту. Клинические проявления прогрессируют, последнее время отмечает возникающие затруднения отхождения стула и газов.
Из анамнеза известно, что клиническая манифестация началась с возникновения дискомфорта в животе 2 года назад. Месяц назад перенесла короновирусную инфекцию (COVID-19), вирус идентифицирован, лечилась амбулаторно. В 2018 г. (3 года назад) перенесла лапароскопическую миомэктомию.Как следует из протокола операции, тогда, матка с миоматозными узлами была удалена из брюшной полости с помощью морцел-лятора. Послеоперационный период протекал без осложнений, выписана из стационара на 3-е сутки.
Объективно: нормостеническое телосложение, кожные покровы бледно-розового цвета. Живот мягкий, не увеличен,умеренно болезненный в левой подвздошной области. При бимануальном исследовании определялось округлое образование,расположенное непосредственно за культей шейки матки:подвижное,плотное, безболезненное, размером около 3 см.
Ультразвуковое исследование органов малого таза и компьютерная томография органов брюшной полости выявило наличие позадишеечного образования,исхо-дящего из культи шейки матки, размером 3,5 см, и также образование размером 6х6 см, расположенное выше и кзади от мочевого пузыря интимно связанное со стенкой сигмовидной кишки.Анализы результатов общеклинических лабораторных исследований без осо-бенностей.При поступлении взят мазок из зева,тест ПЦР на коронавирус отрицательный. В других лабораторных показателях и при инструментальном обследовании патологических изменений не выявлено.
Пациентке были выставлен диагноз паразитарная миома,с которым она взята на плановую операцию.В брюшной полости при лапароскопии выявлены множество (до 8) узловых округлых образования желтоваторозового цвета, размером 0,5 и 1,0 см на тазовой брюшине,брыжейке тонкой и толстой кишки,круглой связки матки и собственной связки яичника, на культе шейки матки узел 3,5 см в области сигмовидной кишки, одно большое узловатое образование бобовидной формы желтовато-розового цвета тугоэластической консистенции, размером 6×6 см, на стенке кишки узел, интимно спаянный, и рядом с ним 5 мелких узлов по 0,5 см такого же цвета и мягкоэластической консистенции (рис. 1). Кроме того, в области сальника были обнаружены два мелких узла 0,5 см.
В ходе операции выполнено удаление всех выявленных узловых образований.Иссечение узлов проводилось 5 мм эндоскопическими ножницами и 10 мм инструментом LigaSure C OVIDIEN. Технически это было несложно,так как плотного прикрепления узлов к тканям не было. Только при удалении в области сигмовидной кишки произошло десерозирование кишечника. Дефект ушит. Миоматозные узлы удалены из брюшной полости через троакары,большие узлы мор-целлированы в контейнере для эвакуации препаратов из брюшной полости.Послеоперационный период протекал без осложнений, пациентка выписана на 4-е сутки в удовлетворительном состоянии под наблюдение лечащего врача. В ходе динамического наблюдения в послеоперационном периоде пациентка отметила значительное уменьшение болевого синдрома, улучшение качества жизни.
Результаты паталогоанатомического описания мак-ропрепарата:ткань представлена плотным бугристым узлом, овоидной форм 2,7х2см, белого цвета, волокнистого вида.Заключение патогистологического исследования: В исследуемом послеоперационном препарате микроскопическая картина узла лейомиомы (матки) типичного строения в тонкой фиброзной капсуле,обра-зованной фиброзно-мышечными пучками, разделенными грубыми фиброзными пучками с гиалинозом (рис. 2 а,б,в).

Рис. 1. Операционный макропрепарат удаленной морцеломы Fig. 1. Removed during operation morcellomas
а
b
с
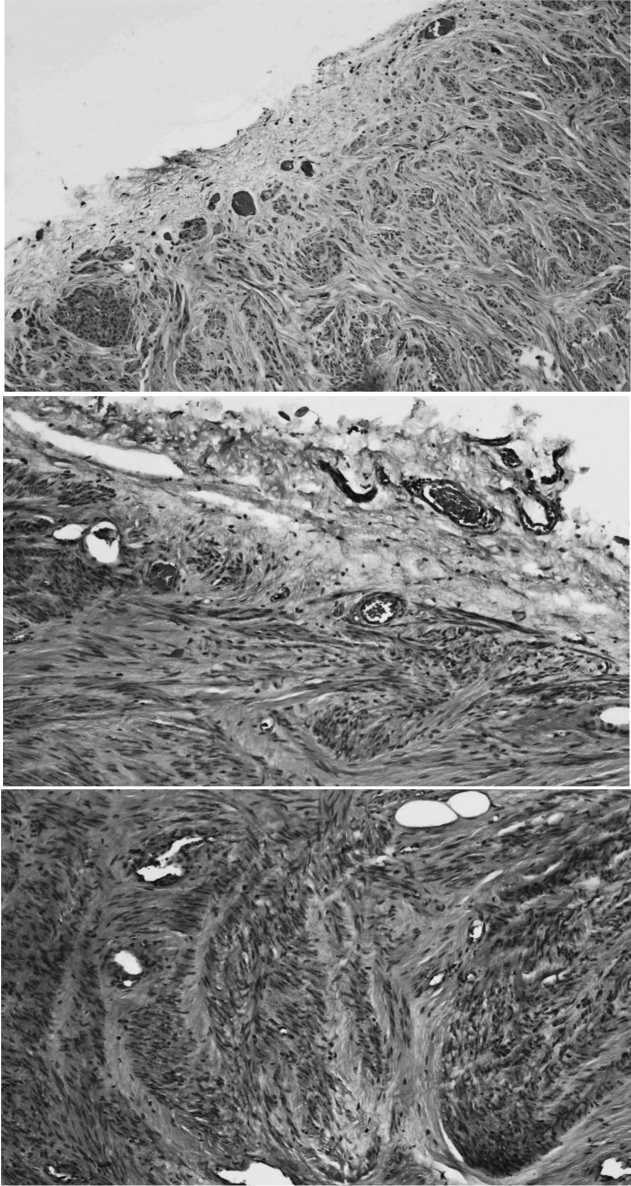
Рис. 2. Микропрепараты удаленной морцеломы
Узел лейомиомы (матки) типичного строения в тонкой фиброзной капсуле, образованной фиброзно-мышечными пучками, разделенными грубыми фиброзными пучками с гиалинозом (Окраска гематоксилин-эозин. Микрофото. Ок. 10, об. 20).
Fig. 2. Micropreparations of removed morcelloma
Leiomyoma (uterine) node of typical structure in a thin fibrous capsule formed by fibromuscular bundles separated by coarse fibrous bundles with hyalinosis (Hematoxylin-eosin stain. Microphoto. Ok. 10, v. 20)
Заключение
Повышение частоты использования лапароскопии и морцелляции обусловлено низкой интраоперационной кровопотерей, принципами fast-track-хирургии: сокращением сроков пребывания в стационаре и ускорением сроков выздоровления.Другие варианты извлечения макропрепаратов,такие как кольпотомический разрез или мини-лапаротомия, становятся менее популярными. В тоже время фрагментация миоматозных узлов с помощью морцеллятора может потенцировать образование паразитарной миомы в результате перитонеального обсеменения тканями. Данное клиническое наблюдение,на наш взгляд представляет интерес с позиций этиопатогенеза данного осложнения. Учитывая риски развития паразитической миомы связанные с процессом морцелляции миоматозного узла или матки в специальной литературе развернулась дискуссия, затрагивающая не только лечебные, но и этические, экономические и даже юридические аспекты [9]. Некоторые авторы настаивают выбирать характер оперативного вмешательства, исключающий морцелляцию, особенно у пациенток имеющих риск малигнизации опухоли матки. Угрозы возникновения подобных осложнений эндохирургии указывают на необходимость строгого соблюдения всех технических аспектов использования морцелляторов,устройств для эвакуации удаляемых препаратов,тщательного интраоперационного контроля и санации брюшной полости.
Список литературы Наблюдение морцелломы брюшной полости
- Тугушев М.Т., Климанов А.Ю., Игнатьев А.В. Морцелломы брюшной полости: клинический случай. Российский вестник акушера-гинеколога. 2017;17(2):55 58.
- Хашукоева А.З., Доброхотова Ю.Э., Хлынова С.А., Маркова Э.А., Сухова Т.Н., Мясоутова А.И. Паразитарная миома матки забрюшинной локализации. Акушерство и гинекология. 2020; 7: 170-174.
- Donnez O, Jadoul P, Squifflet J, Donnez J. Iatrogenic peritoneal adenomyoma after laparoscopic subtotal hysterectomy and uterine morcellation. Fertil Steril. 2006;86:1511-1512.
- Moon HS, Koo JS, Park SH, Park GS, Choi JG, Kim SG. Parasitic leiomyoma in the abdominal wall after laparoscopic myomectomy. Fertil Steril. 2008;90:1-2.
- McCarthy M. New England Journal of Medicine essay on morcellation prompts a call for retraction. BMJ. 2016;352:i1752.
- Rosenbaum L. N-of-1 policymaking: tragedy, trade-offs, and the demise of morcellation. N Engl J Med 2016; 374: 986-90.
- Roh CK, Kwon HJ, Jung MJ. Parasitic leiomyoma in the trocar site after laparoscopic myomectomy: A case report. World J Clin Cases. 2022; 10(9): 2895-2900.
- Tulandi T, Leung A, Jan N. Nonmalignant Sequelae of Unconfined Morcellation at Laparoscopic Hysterectomy or Myomectomy. J Minim Invasive Gynecol. 2016;23:331-337.
- Parker W. Parasitic myomas may be more common than we think. BJOG. 2016;123:76.


