Недержание пигмента (синдром Блоха - Сульцбергера)
Автор: Слесаренко Н.А., Утц С.Р., Грашкина И.Г., Еремина М.Г., Акимова И.С.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Дерматовенерология
Статья в выпуске: 3 т.11, 2015 года.
Бесплатный доступ
Представлено пять клинических наблюдений в течение полугода пациентов детского возраста с недержанием пигмента. Проведена дифференциальная диагностика в зависимости от стадии заболевания. Приведены варианты лечения данной категории пациентов.
Варианты лечения, дифференциальная диагностика, недержание пигмента
Короткий адрес: https://sciup.org/14918176
IDR: 14918176
Bloch - Sulzberger syndrome
Five clinical observations in pediatric patients with Bloch — Sulzberger syndrome are presented. The observation had been performed for six months. The differential diagnosis depending on the stage of the disease was done. The article contains variants of treating patients of this category.
Текст научной статьи Недержание пигмента (синдром Блоха - Сульцбергера)
1Введение. Недержание пигмента (НП) относится к врожденным нарушениям ороговения, а именно к мозаичным заболеваниям, при которых подразумевается наличие в тканях одного организма генетически различающихся клеток, происходящих из одной зиготы. Мозаичность может встречаться в любом органе, но на коже она распознается особенно легко: высыпания располагаются по линиям Блашко. Под термином «линии Блашко» понимают пути распространения клеток из эмбриональной морулы в ходе эмбриогенеза. Мозаичность при НП обусловлена врожденным дефектом (мутации или инактивация) Х-хромосомы. Выявлены два генетических локуса для НП: 1) НП1 с Хq11-аутосомной транслокацией, приводящей к генетическим аномалиям и характеризующейся клинической картиной поражения кожи без предшествующей воспалительной фазы; 2) НП2 с Х-сцепленными доминантными мутациями в гене NEMO (nuclear factor-kB essential modulator)/IKK-ɣ (inhibitor kappa kinase-ɣ), гена, расположенного на хромосоме Xq28. Предполагают, что в этом случае возникает снижение иммунной толерантности в эктодермальных тканях. Помимо эктодермальной дисплазии у гетерозиготных девочек возникает реакция, похожая на аутоиммунную (воспалительная фаза), а у гомозиготных мальчиков — реакция по типу «трансплантат против хозяина», в результате чего плод погибает [1, 2]. Мозаицизм, который как термин предложил и теоретически обосновал Chemke c соавт. [3], при недержании пигмента был доказан на клеточном уровне на рубеже XX и XXI веков [4].
Популяционная частота НП составляет 1 случай на 50 тысяч новорожденных [5]. Заболевание впервые, почти одновременно, описано Bloch и Sullzberg-er в конце 20-х годов XX в. [6, 7]. При НП главным образом поражаются ткани и органы, производные из эктодермы или нейроэктодермы. Несмотря на то, что в патологический процесс вовлекаются волосы, ногти, глаза, центральная нервная система, отмечается эозинофилия в крови и тканях, диагноз НП как при наличии воспалительной фазы в период новорож-денности, так и без нее ставится (или подтверждается) клинической картиной поражения кожи. Различают 4 стадии болезни: буллезную или везикулезную (воспалительную), гипертрофическую, пигментную и атрофическую [7–8]. В связи с доказанными дефектами генов, расположенных на разных хромосомах (Xq28 — c предшествующей воспалительной фазой и Xq11 — без нее) можно говорить о двух формах болезни.
Патоморфология. Клиническая и патоморфо-логическая картины поражения кожи зависят от стадии заболевания. Воспалительная фаза характеризуется наличием пузырей и пузырьков на фоне яркой эритемы, линейно расположенных, чаще на конечностях, но нередко и на туловище, даже на лице и коже волосистой части головы, образующих очаги по линиям Блашко. Они могут существовать уже
при рождении или появляются в первые дни жизни. Существуют до 1–2 месяцев, реже дольше. Иногда заболевание прогрессирует, элементы появляются толчкообразно, захватывая все новые участки тела, однако генерализованный характер поражения кожи отмечается редко. На месте вскрывшихся пузырьков и пузырей появляются эрозии, корочки. Слизистые оболочки не поражаются. Общее состояние ребенка не страдает. Постепенно высыпания самостоятельно разрешаются, но на их месте, так же линейно и дугообразно, в виде завитков и завихрений (по линиям Блашко), каплевидно, как «брызги грязи», возникают веррукозные разрастания, которые приобретают желто-бурый цвет, иногда на их поверхности появляются пузырьки, которые трактуются как экзематиза-ция, но, скорее всего, являются проявлением самого заболевания, т.е. возможно существование двух его стадий. Через несколько месяцев, иногда лет, бородавчатые очаги разрешаются, оставляя коричневые и темно-серые пятна или гипопигментацию с легкой атрофией.
При второй форме НП (без воспалительной стадии) в 2–3-летнем возрасте сразу появляются бородавчатые разрастания по линиям Блашко, нередко принимаемые за невусы. Они существуют долго, до пубертатного периода и даже дольше.
Гистологически, в 1-й стадии выявляются внутриэпидермальные пузыри, спонгиоз, инфильтрация эозинофилами; во 2-й — гиперкератоз, акантоз (напоминающий псевдокарциноматозную гиперплазию), дискератоз, более выраженный, чем в 1-й стадии; в 3-й и 4-й — в дерме обнаруживаются очаги скопления меланина при уменьшении его количества в базальном слое эпидермиса [9].
При электронной микроскопии во всех стадиях видны дискератоз и фагоцитоз дискератотических клеток и меланосом в дерме, что подтверждает, что в патогенезе заболевания принимает участие аутоиммунный механизм [9, 10].
Производные эпидермиса — ногти и волосы также бывают вовлечены в патологический процесс. У 25% лиц с НП имеются очаги облысения и изменения структуры волос. Практически у всех пациентов ногтевые пластинки маленькие и тонкие, очень часто наблюдаются дефекты зубов (отсутствие некоторых, их неправильное расположение и др.; гипо- или гиперплазия десен; патология со стороны глаз (нистагм, страбизм, катаракта, голубые склеры, пигментация сетчатки, атрофия зрительного нерва), аномалии скелета. Возможны мезодермальные дефекты: патология сердечно-сосудистой системы, почек, матки [11-13]. В 40-50% случаев отмечается поражение центральной нервной системы [14–15].
Описан случай рождения девочки с заболеванием центральной нервной системы клинически выражающимся микроцефалией и судорогами; при исследовании мозга с помощью магнитоядерного резонанса (МРТ) обнаруживались изменения тканей мозга (церебральная атрофия, гипоплазия мозолистого тела, повреждение белого вещества). На коже отмечалось лишь небольшое количество линейно расположенных пузырьков и пузырей на туловище и в области
Диагностические критерии болезней недержания пигмента (НП)
|
Отсутствие доказательств НП среди женщин-родственников |
Наличие НП как минимум у одного родственника женского пола |
|
первой линии родства |
первой линии родства |
Большие критерии
|
Эритема, везикулы с эозинофилами, типичная гиперпигментация, в основном на туловище |
Предположительная история НП или типичные кожные проявления НП (эритема, пузыри, гиперпигментация) |
|
По линиям Блашко |
Линейные очаги атрофии |
|
Линейные атрофические, лишенные волос очаги |
Полосовидная потеря волос |
|
Ретинопатия |
Облысение. Ретинопатия. Привычные выкидыши плода мужского пола |
Малые критерии
Дифференциальный диагноз. Дифференциальная диагностика зависит от стадии заболевания. При первой (воспалительной) стадии приходится исключать буллезные дерматозы. Инфекционные: простой пузырьковый лишай новорожденных, полиморфизм высыпаний — пятна, папулы, пузырьки располагаются группами, часто процесс генерализуется, состояние ребенка тяжелое. Выделяют три формы инфекции: высыпания на коже, на слизистой, поражение глаз, ЦНС. Это потенциально летальное заболевание. Пол не имеет значения. Вирус ветряной оспы: ветряная оспа новорожденных — тяжелая инфекция с пневмонией, гепатитом, менингоэнцефалитом, смертность достигает 20%; на коже множество мелких пятнистых, папулезных и везикулезных элементов, быстро покрывающихся корками.
Из других инфекционных заболеваний у новорожденного могут быть буллезное импетиго, стафилококковая (эпидемическая) и сифилитическая пузырчатки.
При эпидемической пузырчатке пузыри появляются на фоне яркой разлитой эритемы, быстро вскрываются, эрозии сливаются, окаймлены обрывками эпидермиса. Состояние ребенка тяжелое, требующее реанимационных мероприятий. Болеют и девочки, и мальчики.
Сифилитическая пузырчатка, как проявление раннего врожденного сифилиса, характеризуется образованием пузырей на инфильтрированном основании, не сливающихся, локализующихся преимущественно на ладонях и подошвах. Состояние ребенка, так же как и при НП, вполне удовлетворительное.
Из неинфекционных заболеваний этого периода жизни ребенка следует исключить буллезный эпидермолиз, а именно тип Кёбнера, Даулинга — Меара и простой буллезный эпидермолиз с мышечной дистрофией, при которых в местах соприкосновения с пеленками, памперсами и в местах трения имеются обширные эрозии, покрытые спавшимися покрышками пузырей, при некоторых формах эпидермолиза имеются некротические струпы. Свежие буллезные элементы удается увидеть редко. Врожденная бул- лезная ихтиозиформная эритродермия отличается появлением крупных дряблых пузырей с последующим отслоением эпидермиса и образованием обширных эрозий, наличием гиперкератоза и шелушения на ладонях и подошвах, тяжелым состоянием ребенка. Большую трудность в дифференциальной диагностике представляет исключение линеарного IgA-зависимого дерматоза у детей, клиническая картина которого наиболее сходна с воспалительной стадией НП (пузыри с плотной покрышкой, линейно расположенные). Герпетиформный дерматит Дюринга, характеризующийся группами полиморфных высыпаний, среди которых есть буллезные и везикулезные элементы, также может в какой-то степени напоминать НП. Менее похожи высыпания при буллезном пемфигоиде, буллезных высыпаниях врожденной красной волчанки, буллезном варианте мастоцитоза, акантолитической пузырчатке. При постановке диагноза учитываются все составляющие: анамнез (наследственность, течение беременности, наличие выкидышей или мертворожденных детей у матери, их пола) и объективные данные (клиническая картина, критерии диагностики).
При веррукозных разрастаниях и гиперпигментации НП дифференцируют с невусами, дискератозом Дарье, вульгарными бородавками, реже — доброкачественной пузырчаткой Хейли Хейли.
Прогноз при НП зависит от степени вовлеченности других (экстракутанных) органов и систем. Терапия больных с НП зависит от стадии заболевания. В стадии воспалительных явлений используется симптоматическая наружная терапия (водные анилиновые красители, антисептические растворы и присыпки). При генерализации процесса возможно назначение дезинтоксикационных средств, системных антибиотиков, редко — глюкокортикостероидов. В стадии верруккозных разрастаний рекомендованы кератолитические препараты, наружные, а иногда и системные ароматические ретиноиды.
Описание клинического случая. Несмотря на редкость данного заболевания, в течение шести месяцев мы наблюдали пять детей с НП. Трое из них от 2 до 14 дней жизни находились в детской инфекционной больнице и двое обратились на консультацию в нашу клинику в возрасте четырех и пяти лет. Все больные с НП девочки, в семейном анамнезе у матери одной пациентки был мертворожденный мальчик. У девочки, родившейся через два года, в период новорожденности проявлений НП не было, но в три года начали появляться очаги красноты, шелушения, бородавчатых разрастаний асимметрично на левой кисти, предплечье и левой половине туловища. В течение всей жизни обращали внимание на то, что у девочки тонкие ногтевые пластинки, мелкие зубы, несколько отставала в речевом развитии, занималась с логопедом. Вторая девочка в стадии бородавчатых разрастаний, по словам матери, в период новорожденности лечилась в детской инфекционной больнице с высыпаниями на коже.
Три девочки периода новорожденности родились от первой беременности. В семейном анамнезе кожных заболеваний, выкидышей и мертворождения не было. У одной пациентки поражение кожи было генерализованным (рис. 1). По всему кожному покрову на фоне эритемы преимущественно линейно или дугообразно располагаются пузыри размером до мелкой горошины с плотной, напряженной покрышкой, с серозным и серозно-геморрагическим содержимым. На коже волосистой части головы высыпания образуют завихрения и бляшки, покрытые серозно-геморрагическими корками (рис. 2).
У двух других девочек типичные линейно расположенные пузыри на фоне эритемы распологались на бедрах, голенях, отдельные пузыри были на туловище, располагаясь по линиям Блашко (рис. 3, 4).
Инфекционный характер заболевания был отвергнут в первые дни пребывания детей в инфекционной больнице. Дифференциальный диагноз проводился с буллезным эпидермолизом и линеарным IgA-зависимым дерматозом у детей, буллезной врожденной ихтиозиформной эритродермией.
При буллезном эпидермолизе пузыри возникают на кистях, стопах и в местах трения, они интраэпи-дермальные, поэтому быстро вскрываются и обнаруживаются лишь эрозии, окаймленные обрывками пузырей. У наших больных основным проявлением заболевания являются пузыри. Их расположение линейное, дугообразное по линиям Блашко. Буллезная врожденная ихтиозиформная эритродермия проявляется генерализованной эритродермией, обширными эрозиями, чаще в складках, гиперкератозом.
Исключение линеарного IgA-зависимого дерматоза у детей представляет значительные трудности, так как пузыри с толстой покрышкой располагаются в тех же местах (волосистая часть головы, нижняя часть тела, ягодицы, внутренняя поверхность бедер, паховая область, голени), но не по линиям Блашко, в центре пузырей часто имеются корочки.
Больные с воспалительной стадией НП, находящиеся в детской инфекционной больнице, получали антибиотики. Наружно назначались водные антисептические растворы и анилиновые красители. Через месяц дети консультированы в клинике кожных болезней. Отмечено значительное улучшение. Сохранялись очаги неяркой эритемы и единичные пузыри.
У двух девочек четырех и пяти лет с бородавчатыми разрастаниями клиническая картина поражения кожи была сходной (рис. 5). На левой кисти в области 5-го пальца с переходом на тыльную поверхность, предплечье линейно располагаются веррукозные очаги, гиперпигментация. Ранее в поликлинике по месту жительства ставился диагноз невоидного образования и лечение не назначалось. Нами были рекомендованы наружные кератолитические средства (кремы с мочевиной, салициловой, молочной кислотой), смягчающие и увлажняющие кремы и молочко (эмоленты), ароматические ретиноиды (радевит, клензит)
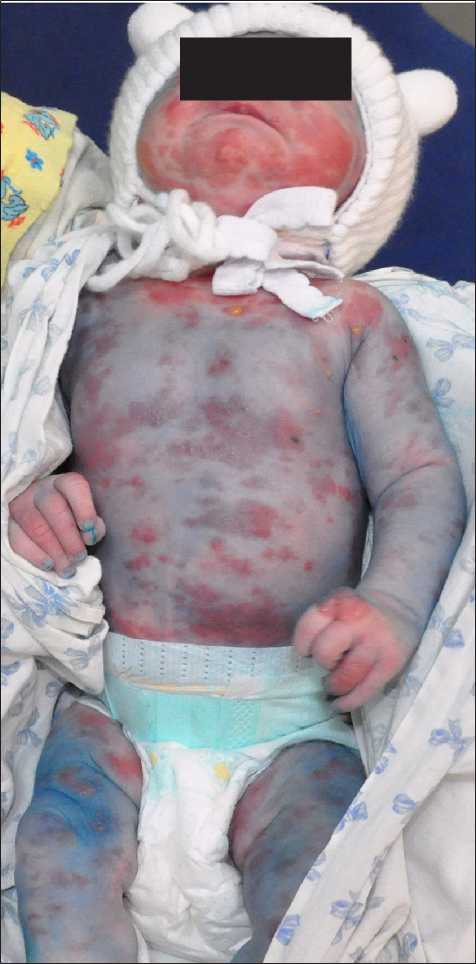
Рис. 1. Генерализованное поражение кожи у девочки с НП.
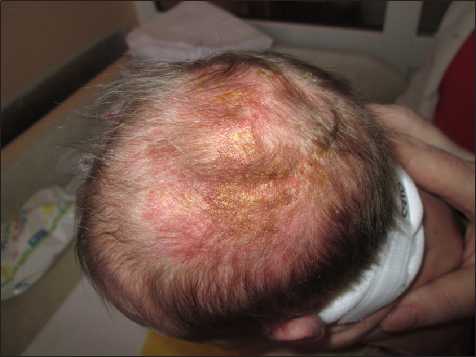
Рис. 2. Поражение кожи волосистой части головы у девочки с НП.
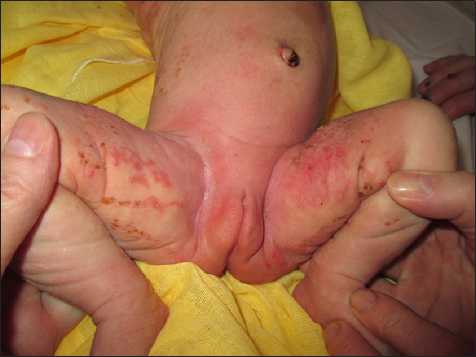
Рис. 3. Высыпания на коже бедер по линиям Блашко у девочки с НП.
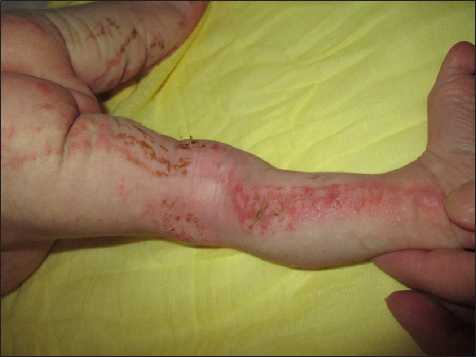
Рис. 4. Линейно расположенные высыпания на коже задней поверхности нижних конечностей у девочки с НП.
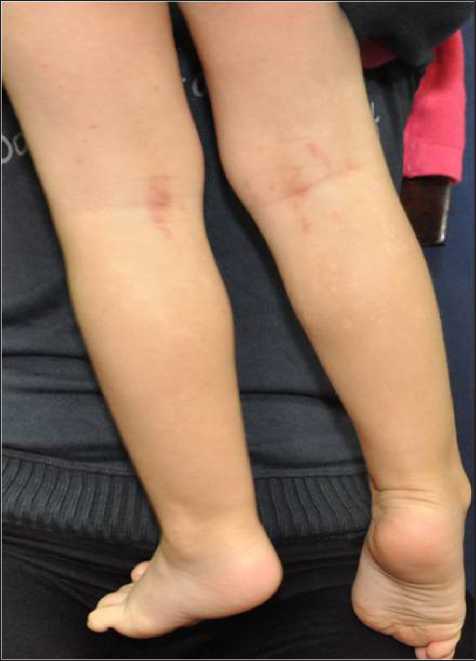
Рис. 5. Гиперпигментация кожи при НП у девочки в возрасте четырех лет.
Обсуждение. Таким образом, новорожденные с пузырными высыпаниями, наблюдаемые неонатоло-гами, требуют тщательного обследования и определения тактики ведения. Описанные нами три случая НП у девочек, находящихся в детской инфекционной больнице, свидетельствуют о неправильном подходе ведения этих больных. Их направление в инфекционную больницу было ошибочным [7, 14].
Больных с веррукозной стадией НП поликлинические дерматологи ошибочно ориентировали в отношении прогноза заболевания и не назначали лечения. Кроме того, отсутствие воспалительной стадии в период новорожденности у одной из девочек с веррукозными высыпаниями, появившимися в пятилетнем возрасте, подтверждает возможность существования двух вариантов НП [2].
Вывод . Описанные клинические наблюдения интересны в связи с редкой встречаемостью дерматоза, сложностью постановки диагноза у пациентов раннего детского возраста. Описанные случаи свидетельствуют о необходимости проведения тщательного дифференциального диагноза данной категории пациентов для выбора правильной тактики ведения, которая зависит не только от стадии процесса, но и от степени вовлеченности других органов и систем.
Список литературы Недержание пигмента (синдром Блоха - Сульцбергера)
- Sefiani A, Abel L, Heuertz S, et al. The gene for inconti-nentia pigmenti is assigned to g28. Genomics 1989; 4: 427-429
- Treadwell P. A. Sustemic conditions in children associated with pigmentary changes. Clinics in Dermatology. 2014; 12: 1-4
- Molho-Pessach V, Schaffer Julie V. Blaschko lines and other patterns of cutantous mozaicism. Clinics in Dermatology 2011; 29: 205-225
- Chemke J, Rappoport S, Etrog R. Abenant melanoblast migra associated with trisomy 18 mosaicism. J Med Genet 1983; 20(2): 13
- Sacuntabhai A, Dhitavat J, Burge S, Hovnanian F. Mosaicism for ATP2A2 mutations causes segmental Darier s diseseas. J Jnvest Dermatol 2000; 115 (6): 1144-7
- Олисова О.Ю., Грабовская О.В., Теплюк Н.П. и др. Унилатеральные дерматозы, связь с линиями Блашко и неврологическими изменениями. Российский журнал кожных и венерических болезней 2014; 5: 22-29
- Pedrero RM, Rodriguez MF, Perez RP, Laguna RL. Incon-tinencia pigmenti. Piel (BARC) Formation Cjntinuada tn Derma-tologia 2015; 30(1): 24-34
- Bloch B. Eigentumliche bisher night beschriebene Pig-mentaffektion (Incontinentia Pigmenti) Schweiz mtd Wschr.1926; 56: 404-405
- Sulzberger MB. Uber eine bishernight beschriebene con-genitale Pigmentanomalie (Incontinentia Pigmenti). Arch Derm Syph (Berlin) 1927; 157: 19-32
- Рекен M., Шаллер M., Заттлер Э., Бургдорф В. Атлас по дерматологии. М., 2014: 405 с.
- Махнева H.B., Тарасова 3.M., Нароган M.В. и др. Синдром Блоха -Сульцбергера (клинико-иммунопатологическое наблюдение). Клиническая дерматология и венерология 2013; 6: 36-45
- Суколин Г.И. Клиника наследственных дерматозов. Москва: БИНОМ, 2014; 311 с.
- Hiadj-Rabia S, Froidevaux D, Bodak N, et al. Clinicfl Study of 40 Cases of Incontinentia Pigmenti. http//archderm.jamonetwork.com/by a New York University User on 02/17/2015
- Turkmen M, Eliacik K, Temocin K, et al. A rare cause of neonatal seizure: Incontinentia Pigmenti. The Turkish J of Pedi-atriics 2007; 49: 327-330
- Landy SJ, Donnal D. Incontinencia pigmenti (Bloch -Sulzberger syndrome). J Med. Genet. 1993; 30: 53-59.


