Нейрофиброматоз 1 типа (болезнь Реклинхаузена). Клинический случай
Автор: Айнекова Зарина, Исмаилова А. М., Маткеева Айгуль Тунгучбековна
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 6 т.8, 2022 года.
Бесплатный доступ
Статья посвящена распространенному наследственному заболеванию у детей, предрасполагающему к возникновению опухолей-неврофиброматозу 1-го типа, относящегося к группе факоматозов. Дано определение, кратко освещены эпидемиология, этиология, патогенез и критерии диагностики заболевания. Приведен клинический случай заболевания у мальчика 11 лет.
Нейрофиброматох 1 типа, пятна по типу «кофе с молоком», узелки лиша, плексиформная нейрофиброма
Короткий адрес: https://sciup.org/14123966
IDR: 14123966 | УДК: 616.8-008.6 | DOI: 10.33619/2414-2948/79/40
Neurofibromatosis type 1 (Reclinhausen's disease). Case from practice
The article is devoted to a common hereditary disease in children that predisposes to the occurrence of tumors - neurofibromatosis type 1, belonging to the group of phakomatoses. The definition is given, the epidemiology, etiology, pathogenesis and diagnostic criteria of the disease are briefly covered. A clinical case of the disease in an 11-year-old boy is presented.
Текст научной статьи Нейрофиброматоз 1 типа (болезнь Реклинхаузена). Клинический случай
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 616.8-008.6
Нейрофиброматоз (NF1), также известный как болезнь фон Реклингхаузена, вызывается аутосомно доминантная мутация в гене NF, приводящая к дефициту нейрофибромина 1, белка с активностью подавления опухоли в пути RAS-Erk [1]. Этот факоматоз подразделяется на два генетически различных подтипа, характеризующихся множественными поражениями кожи и опухолями периферической и центральной нервной системы [2].
NF1, вероятно, существовал в древние времена, в литературе из документальных описаниях 3-го века до н.э. описывается данная болезнь [6]. В 1849 году ирландский хирург имени Роберта В. Смита дифференцировал пациентов с травматическими невромами от пациентов с множественными, идиопатическими невромами. В 1882 г. немецкий патологоанатом Фредерик фон Реклингхаузен впервые опубликовал классическую монографию, в которой описал заболевание, а также патологическую основу нейрофибром (фон Реклингхаузен, 1882 г.). Ирис гамартомас, или Лиша узелки, были впервые описаны у пациентов с NF1 австрийский офтальмолог Карл Лиш в 1937 г. [7]. Позднее Фрэнк Кроу и его коллеги (1956 г.) первым признал NF1 наследственным заболеванием, поражающим 50% потомства. В 1964 году доктор Кроу описал веснушки в кожных складках [8]. Национальный Институты здоровья (NIH) созвал конференцию по разработке консенсуса, чтобы установить последовательную диагностику критерии, позволяющие идентифицировать людей с NF1 (Национальные институты развития консенсуса в области здравоохранения конференции, 1988 г.). Эта знаменательная конференция заложила основы генетического анализа семей с NF1, кульминацией которого стало открытие гена NF1 у 1990 г. [3].
Распространенность NF1 составляет примерно 1:2500 до 1:3500. у отдельных лиц, независимо от этнической и расовой принадлежности [4]. Продолжительность жизни сокращается на 8–15 лет по сравнению с общей популяцией, при этом основной причиной является злокачественность смерти в возрасте до 30 лет [5].
Материалы и методы
В статье представлено описание клинического случая болезни Реклинхаузена у мальчика 11 лет.
Клинические и диагностические критерии НФ-1 Клинический диагноз требует наличия как минимум 2 из 7 критериев, подтверждающих наличие НФ-1. [6]. Многие из этих признаков не проявляются до более позднего детства или подросткового возраста; таким образом, подтверждение диагноза часто задерживается, несмотря на подозрение на НФ-1. Семь клинических критериев, используемых для диагностики НФ-1, при отсутствии альтернативных диагнозов следующие:
-
- Шесть и более пятен цвета «кофе с молоком» или гиперпигментированные пятна диаметром более 5 мм у детей препубертатного возраста и более 15 ммм в постпубертатном периоде.
-
- Подмышечные или паховые веснушки (> 2 веснушек)
-
- Две и более типичных нейрофибромы или одна плексиформная нейрофиброма
-
- Глиома зрительного нерва
-
- Две и более гамартомы радужной оболочки (узелки Лиша), часто выявляемые офтальмологом только при осмотре с помощью щелевой лампы.
-
- Клиновидная дисплазия или типичные аномалии длинных костей, такие как ложный сустав
-
- Родственники первой степени родства (например, мать, отец, брат) с НФ-1.
Больной К., 2012 года рождения (11 лет) , поступает в отделение с жалобами со слов мамы на опухолевидное образование в области левого глаза, пятна по телу. Ребенок застывает с поворотом головы слева, закатывание глазных яблок вверх, продолжительностью около 1-2 мин, с сжатием зубов.
Из анамнеза: со слов мамы болен с 2016г. Получает неоднократное лечение в Чуйской областной больнице, назначен Мелепсин 200мг по ½ таб. *2 раза в день. Отмечалось некоторое улучшение состояние затем препарат отменили самостоятельно и приступы возобновились. Данная госпитализация для дальнейшего обследования и коррекции лечения.
Акушерский анамнез: Ребенок от 2-й беременности, 2-х родов. Роды самостоятельные в сроке 39 недель. Беременность протекала на фоне ОРВИ (принимала Тайлол Хот, Инсти чай). Вес при рождении-3900,0. Закричал сразу. К груди приложен сразу, сосал удовлетворительно. Рос спокойным, голову начал держать в 2 мес., сидит -6 мес.
Данные объективного осмотра: ребенок правильного телосложения, удовлетворительного питания. Подкожно-жировой слой достаточно развит. Верхнее левое веко опущено, S-образной формы. На коже головы пятна по типу «кофе с молоком». Кожа сухая, шелушащаяся. Максимальный диаметр пятен на коже головы 1 см, на лице пятна до 2,5 мм., на спине до 0,5 мм, на груди до 2,4 см. В области живота имеется безболезненный бугорок. В подмышечной и в паховой областях имеются диффузные пятна по типу веснушек (симптом Кроува). Общее количество пятен по типу «кофе с молоком» равно 28. При надавливании не исчезают. Дыхание через нос свободное легких выслушивается везикулярное дыхание. Тоны сердца ясные, ритмичные. Шумов нет. Живот мягкий, безболезненны. Печень и селезенка не увеличены. Стул и регулярны. Неврологический статус: сознание ясное. Обращенную речь понимает. Голова обычной формы. Движение глазных яблок в полном объеме. Зрачки округлой формы, глазные щели S>D. Реакция на свет (прямая и содружественная) сохранены. Нистагма нет. Язык по средней линии во рту. Мышечный тонус не изменен. Сухожильные рефлексы средней живости D=S. Патологических рефлексов нет. Менингеальных знаков нет.
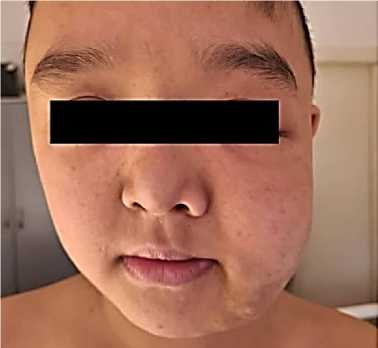
Рисунок 1. Плексиформная нейрофиброма
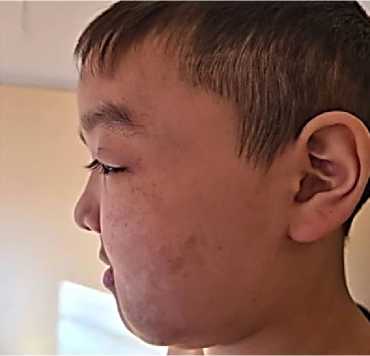
Рисунок 2. Пятна цвета «кофе с молоком»
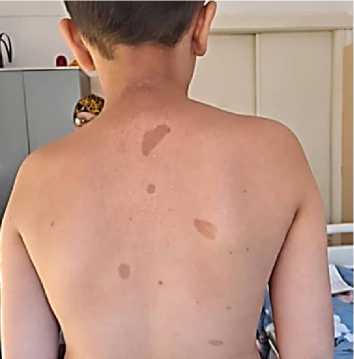
Рисунок 3. Сколиоз грудного отдела позвоничниа
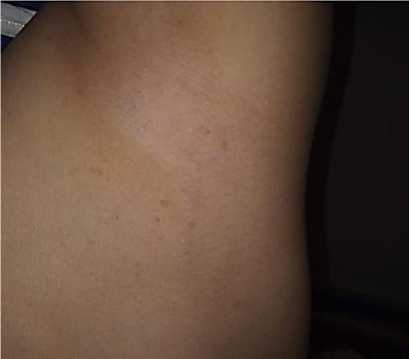
Рисунок 4. Диффузная пигментация (по типу веснушек) Симптом Кроува
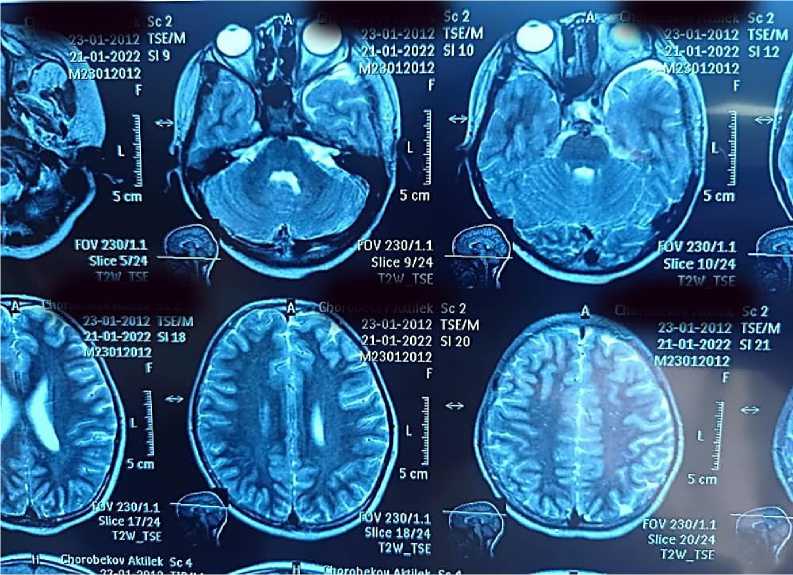
Рисунок 5. МРТ г/м от 2022 г.
МРТ г/м от 10.02.2020 г.: признаки энцефалопатии с поражением таламусов, гиппокампов и зубчатых ядер мозжечка с обеих сторон, признаки кортикальной дисплазии височной доли слева. Признаки лимфангиомы мягких тканей лица слева (Рисунок 5).
Общеклинические и инструментальные обследования:
УЗИ внутренних органов: Гепатомегалия.
Rн ОГК: S-образный сколиоз. ГОП.
Консультация узких специалистов:
Окулист: VOD=0,5. VOS=0,3. Со слов ребенка стал носить очки с 2020 г. OD-Веки б/о. Оптические среды прозрачные. На радужке до 5-6 узелков Лиша. Гл.дн: ДЗН: бледнорозовый, границы четкие. С/п из центра. Сосуды средние. OS- Верхнее веко опущено, S-образной формы. Оптические среды прозрачные. Гл.дн: ДЗН: бледно-розовый, границы четкие. С/п из центра. Сосуды средние.
Ортопед: Сколиоз грудного отдела позвоночника. Вальгусная деформация стоп.
Результаты и обсуждения
Вследствие сдавления плексиформной нейрофибромы таламусов, гиппокампов и зубчатых ядер мозжечка с обеих сторон, признаки кортикальной дисплазии височной доли слева вероятно оказало влияние на формирование генерализованных судорог. Была назначена противосудорожная терапия Мелепсин 200мг по ½ таблетке 2 раза в день, на фоне чего судороги прекратились.
Заключение
Приведенное нами наблюдение является уникальным. Для ведения пациентов с (НФ)1 и разработки эффективных методов лечения требуется совместный и междисциплинарный подход. Дальнейшие исследования в этом направлении, несомненно, будут способствовать расширению представлений к профилактике, ранней диагностике и лечению.
Список литературы Нейрофиброматоз 1 типа (болезнь Реклинхаузена). Клинический случай
- DeClue J. E. et al. Abnormal regulation of mammalian p21ras contributes to malignant tumor growth in von Recklinghausen (type 1) neurofibromatosis // Cell. 1992. V. 69. №2. P. 265-273.
- DOI: 10.1016/0092-8674(92)90407-4
- Gerber P. A., Antal A. S., Neumann N. J., Homey B., Matuschek C., Peiper M., Bölke E. Neurofibromatosis // European journal of medical research. 2009. V. 14. №3. P. 102-105.
- DOI: 10.1186/2047-783X-14-3-102
- Anderson J. L., Gutmann D. H. Neurofibromatosis type 1 // Handbook of clinical neurology. 2015. V. 132. P. 75-86.
- DOI: 10.1016/B978-0-444-62702-5.00004-4
- Huson S. M., Compston D. A., Clark P., Harper P. A genetic study of von Recklinghausen neurofibromatosis in south east Wales. I. Prevalence, fitness, mutation rate, and effect of parental transmission on severity // Journal of medical genetics. 1989. V. 26. №11. P. 704-711.
- DOI: 10.1002/ajmg.a.33139
- Rasmussen K., Møller J. Total homocysteine measurement in clinical practice // Annals of clinical biochemistry. 2000. V. 37. №5. P. 627-648.
- DOI: 10.1258/0004563001899915
- Bruni L., Califano A., Angelis De G., Montagnani A., Pisani M., Pezzarossa G., Zanca A. Preliminary results of a clinical trial relative to the use of rifamycin SV in the treatment of herpès zoster // Journal of International Medical Research. 1980. V. 8. №1. P. 1-6.
- DOI: 10.1177/030006058000800101
- Lisch K. Ueber beteiligung der augen, insbesondere das vorkommen von irisknötchen bei der neurofibromatose (Recklinghausen) // Ophthalmologica. 1937. V. 93. №3. P. 137-143.
- DOI: 10.1159/000299316
- Crowe F. W. Axillary freckling as a diagnostic aid in neurofibromatosis // Annals of Internal Medicine. 1964. V. 61. №6. P. 1142-1143.
- DOI: 10.7326/0003-4819-61-6-1142


