Ненатяжная герниопластика и абдоминопластика у пациентов с морбидным ожирением
Автор: Асланов А.Д., Логвина О.Е., Калибатов Р.М., Куготов А.Х., Эдигов А.Т., Карданова Л.Ю., Кудусов К.М., Шоно А.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Оригинальные статьи
Статья в выпуске: 2 (72), 2020 года.
Бесплатный доступ
Хирургическое лечение грыж передней брюшной стенки остается актуальной проблемой, так как грыженосительство встречается у 4-7% населения Земли и тенденции к снижению количества таких больных не отмечается. Целью исследования является проведение сравнительного анализа традиционных и ненатяжных методик герниопластики при грыжах передней брюшной стенки, совершенствование методов герниопластики, снижение частоты рецидивов и осложнений в ближайшем и отдаленном послеоперационных периодах. Проблема, связанная с избыточной массой тела, существует очень давно, но тем не менее успехи по лечению ожирения очень малы, и все больше растет количество больных с морбидным ожирением. По данным ВОЗ избыточной массой тела страдают около 30 % всего населения Земли. Все факторы, вызывающие избыточную массу тела, приводят к ослаблению мышечно-апоневротического каркаса с последующим формированием птоза живота. Для пластики передней брюшной стенки у пациентов с морбидным ожирением в современной хирургии более предпочтительны ненатяжные методики, так как по исследованиям многих авторов при натяжной герниопластике частота рецидива достигает 20-63%, в то времякак при ненатяжной пластике 8-30,3%.Материалом данного исследования стали 62 больных с морбидным ожирением, находившихся на стационарном лечении в период с 2010 по 2019 г. в хирургическом отделении №2 Республиканской клинической больницы г. Нальчика на базе Госпитальной хирургии КБГУ. В нашей работе все больные имели птоз передней брюшной стенки III (n=44) и IV (n=18) степени ожирения. Больным выполнены операции по ликвидации кожно-жирового фартука и ненатяжная абдоминопластика с использованием полипропиленовой сетки, при наличии ЖКБ производилась холецистэктомия.Как показали результаты исследования, у 38,5% больных имели место те или иные осложнения воспалительного характера. Чаще имели место такие осложнения, как серомы и лимфорея, приводящие в последствии к гнойно-воспалительным осложнениям. Это объясняется тем, что при выполнении абдоминопластики производится широкая мобилизация подкожно-жирового слоя, что существенно повышает риск развития сером и лимфореи. Больные находились на стационарном лечении от 16 до 28 дней. Все больные выписаны в удовлетворительном состоянии с рекомендациями. В аспекте функционального эффекта, благодаря оптимальной схеме предоперационной подготовки, выполнения абдоминопластики, отмечалось улучшение показателей внешнего дыхания, а осложнений со стороны сердечно-сосудистой системы не было. Все больные остались довольными полученным эстетическим результатом.
Классическая поперечная абдоминопластика, ненатяжная герниопластика, диастаз прямых мышц живота, грыжи пупочного кольца, гигантские грыжи, морбидное ожирение
Короткий адрес: https://sciup.org/142226425
IDR: 142226425 | УДК: 616-089.844 | DOI: 10.17238/issn2072-3180.2020.2.45-53
Tensioned hernioplasty and abdominoplasty in patients with morbide obesity
Surgical treatment of hernias of the anterior abdominal wall remains an urgent problem, since hernia-bearing occurs in 4-7% of the world’s population and there is no tendency to reduce the number of such patients. The aim of the study is to conduct a comparative analysis of traditional and non-tight methods of hernioplasty with hernias of the anterior abdominal wall, improve hernioplasty methods, the frequency of relapses and complications in the near and long-term postoperative periods.The problem associated with overweight has existed for a very long time, but nevertheless, advances in the treatment of obesity are very small and the number of patients with morbid obesity is growing. According to the WHO, over 30% of the world’s population suffers from overweight. All factors causing excess body weight lead to a weakening of the muscular aponeurotic framework with subsequent formation of abdominal ptosis. For plastic surgery of the anterior abdominal wall in modern surgery in patients with morbid obesity, non-tensioning methods are more preferable, since according to the studies of many authors with stretch hernioplasty, the recurrence rate reaches 20-63%, while in non-tension plastic surgery it is 8-30.3%. The aim of the study is to improve the quality of life and the results of surgical treatment of patients with morbid obesity. The material of this study was 62 patients with morbid obesity who were hospitalized in the period from 2010 to 2019 in the surgical department No. 2 of the Republican Clinical Hospital in Nalchik on the basis of Hospital Surgery of KBSU. In our work, all patients had ptosis of the anterior abdominal wall of III (n = 44) and IV (n = 18) degrees of obesity. The patient underwent surgery to eliminate the skin-fat apron and non-tension abdominoplasty using a polypropylene mesh, in the presence of cholelithiasis, a cholecystectomy was performed.As the results of the study showed, in 38.5% of patients there were some complications of an inflammatory nature, with somewhat more complications such as seromas, lymphorrhea and, as a result, purulent-inflammatory complications. This is due to the fact that patients underwent abdominoplasty in which a wide mobilization of the subcutaneous fat layer is performed and, accordingly, the risk of developing seromas and lymphorrhea is increased. Patients were hospitalized from 16 to 28 days.All patients were discharged in satisfactory condition with recommendations. In terms of the functional effect, due to the optimal scheme of preoperative preparation and abdominoplasty, an improvement in external respiration was noted, and there were no complications from the cardiovascular system. All patients were satisfied with the obtained aesthetic result.
Текст научной статьи Ненатяжная герниопластика и абдоминопластика у пациентов с морбидным ожирением
Проблема, связанная с избыточной массой тела, существует очень давно, но тем не менее, успехи по лечению ожирения очень малы, и все больше растет количество больных с морбидным ожирением. По данным ВОЗ избыточной массой тела страдают около 30 % всего населения Земли [1,2]. Причинами ожирения являются малоподвижный образ жизни, избыточное питание, беременность, которая часто приводит к диастазу прямых мышц живота, возрастные изменения, неправильная работа эндокринной системы, генетическая предрасположенность, послеоперационные гигантские вентральные грыжи. Все эти факторы вызывают ослабление мышечно-апоневротического каркаса с последующим формированием птоза живота. Избыточный вес не только вредит здоровью, но и причиняет эстетический дискомфорт больному, который заставляет прибегнуть к хирургическим методам коррекции фигуры [3]. Особое место занимает абдоминопластика – это объемное хирургическое вмешательство, направленное на иссечение избытков кожи и жировой клетчатки, на восстановление эстетических пропорций живота [4,5,6]. Как показала практика, у больных с ожирением часто встречаются грыжи передней брюшной стенки, требующие симультанной хирургической коррекции. Преимуществами данного метода оперативного вмешательства является удобный доступ ко всем органам брюшной полости, особенно при гигантских грыжах. Хирургическое лечение грыж передней брюшной стенки остается актуальной проблемой, так как грыженосительство встречается у 4-7% населения Земли и тенденции к снижению количества таких больных не отмечается [7,8,9,10,11]. Это связано с быстрым развитием хирургии и все более активным оперативным вмешательством на органах брюшной полости, осложняющимся послеоперационными вентральными грыжами в 7,5 – 24 % случаев [12]. Для пластики передней брюшной стенки в современной хирургии у пациентов с морбидным ожирением более предпочтительны ненатяжные методики, так как по исследованиям многих авторов при натяжной герниопластике частота рецидива достигает 20-63%, в то время как при ненатяжной пластике 8-30,3% [13,14,15]. Таким образом, сочетание ненатяжной герниопластики и абдоминопластики остается актуальной темой и имеет медицинское, социальное и экономичное значение [16].
Цели исследования
Улучшить качество жизни и результаты комплексного лечения пациентов с морбидным ожирением.
Материалы и методы исследования
Материалом данного исследования стали 62 больных с морбидным ожирением, находившихся на стационарном лечении в период с 2010 по 2019 г. в хирургическом отделении №2 Республиканской клинической больницы г. Нальчика на базе Госпитальной хирургии КБГУ.
Больные были распределены по возрастным периодам и половой принадлежности, что представлено в Таблице 1 и Рис. 1.
Распределение по полу и возрасту
Таблица 1
|
Пол |
Возрастные группы |
Количество |
% |
|||
|
41 – 50 |
51 – 60 |
61 – 70 |
71 – 80 |
|||
|
Мужчины |
5 |
12 |
2 |
1 |
20 |
32,2 |
|
Женщины |
15 |
18 |
6 |
3 |
42 |
67,7 |
|
Всего |
20 |
30 |
8 |
4 |
62 |
100 |
Как видно из Таблицы 1, подавляющим большинством являются женщины в возрасте от 41 до 60 лет. Как известно, это связано с гормональной перестройкой организма женщин в этот возрастной период, уменьшением количество эстрогенов, возрастными и дегенеративными изменениями яичников.
Общепринятая классификация ожирения выделяет 4 стадии заболевания, в зависимости от избытка массы тела по отношению к идеальной (высчитывается по специальным формулам). I степень характеризуется избытком на 10-29%, II степень – до 49%, III степень – до 99%, IV степень – более 100%. У больных ожирением III-IV степени, а в некоторых случаях при крайних вариантах II степени, возникает так называеI-мое морбидное ожирение, сопровождающееся изменениями со стороны сердечно - сосудистой системы, легких, органов пищеварения.
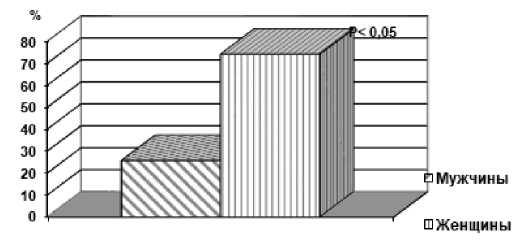
Рис. 1. Распределение больных по половому признаку
Нередко наблюдаются тахикардия, приглушенность сердечных тонов, высокая артериальная гипертензия. Из-за высокого стояния диафрагмы возникает дыхательная недостаточность (может проявляться синдромом ночных апноэ).
По степени ожирения больные распределились следующим образом:
Таблица 2
Распределение больных по степени ожирения
|
Степень ожирения |
Количество больных |
% |
|
III |
44 |
70,9 |
|
IV |
18 |
29,1 |
|
Всего |
62 |
100 |
Учитывая, что выполнялась, по сути, пластическая операция – абдоминопластика, использовалась также классифи-ь кация птоза передней брюшной стенки A. Matarasso (1989 г.): минимальный, средний, умеренный, выраженный.
I степень – минимальный птоз: минимальная расслабленность мышечно-фасциальной системы, птоза практически нет. В данном случае показано липосакция передней брюшной стенки.
II степень – средний птоз: средняя расслабленность мышечно-фасциальной системы внизу живота, незначительный птоз кожи.
-
III степень – умеренный птоз: умеренная расслабленность мышечно-фасциальной системы в нижней и (или) в верхней части живота.
-
IV степень – выраженный птоз: значительная расслабленность мышечно-фасциальной системы и выраженный птоз кожи передней брюшной стенки.
В нашей работе все больные имели птоз передней брюшной стенки III (n=44) и IV (n=18) степени.
Больным выполнены операции по ликвидации кожно-жирового фартука при морбидном ожирении. Характер выполненных вмешательств приведен в Таблице 3.
Таблица 3
|
Вид абдоминопластики |
Количество |
% |
|
Классическая |
36 |
58,1 |
|
Напряженно-боковая |
15 |
24,2 |
|
Миниабдоминопластика |
11 |
17,7 |
|
Всего |
62 |
100 |
Методика классической поперечной абдоминопластики с пересадкой пупка по Грейзлеру использовалась нами наиболее часто. Производилась мобилизация кожно-жирового лоскута до мечевидного отростка с переходом на бока до срединной подмышечной линии с проведением липэктомии, для того чтобы создать гладкие контуры в области боковых вершин раны, где обычно формируются торчащие кусочки и убрать складки на боках (Рис. 2,3,4).
Затем кожно-жировой лоскут натягивается и на срединной линии отмечается место для нового расположения пупка на коже, на 10 см от края кожи, при этом прежнее место расположения либо сшивается, либо уходит вместе с резецированным лоскутом. Для облегчения реимплантации пупка, используют следующий прием: по бокам кожи пупка с краю накладывают 2 шва нитью викрил или пролен 5.0 и проводят сквозь новое месторасположение кожи, чтобы скрепит швами его кожу с кожей пупка.
Проведена симультанная операция, в связи с наличием у них сопутствующей хирургической патологии. Распределение больных по видам проведенного симультанного вмешательства приведено в Таблице 4.
Размер дефекта апоневроза варьировал от 2 см до 25х27 см. Для ненатяжной герниопластики при грыжах различной локализации использовались сетчатые полипропиленовые эндопротезы фирмы «ЛИНТЕКС» размером от 6х11 до 30х30 см. Пластика производилось по методике sublyи по Рамиресу с расположением сетчатого протеза внутрибрюшинно. Так как внутрибрюшинное расположение сетчатого протеза создает его прямой контакт с органами брюшной полости, может привести к развитию кишечных свищей при травматизации сеткой серозной оболочки кишечника. Также серьезным осложнением использования протезов является их возможное разрушение с последующей миграцией частей протеза в полость желудочно-кишечного тракта. Для решения данной проблемы было произведено пришивание к висцеральной поверхности протеза лоскута грыжевого мешка или части большого сальника на питающей ножке. Для предотвращения образования сером произведено активное или пассивное дренирование подапоневротического, надапоневротического пространств с использованием силиконовой трубки и аппарата для лечения ран отрицательным давлением RENASYS™ GO! Дренаж из подапоневротического пространства был удален на 3-2 стуки, из надапоневротического пространства на 7-6 сутки. Время удаления дренажей зависело и от объема отделяемой жидкости.
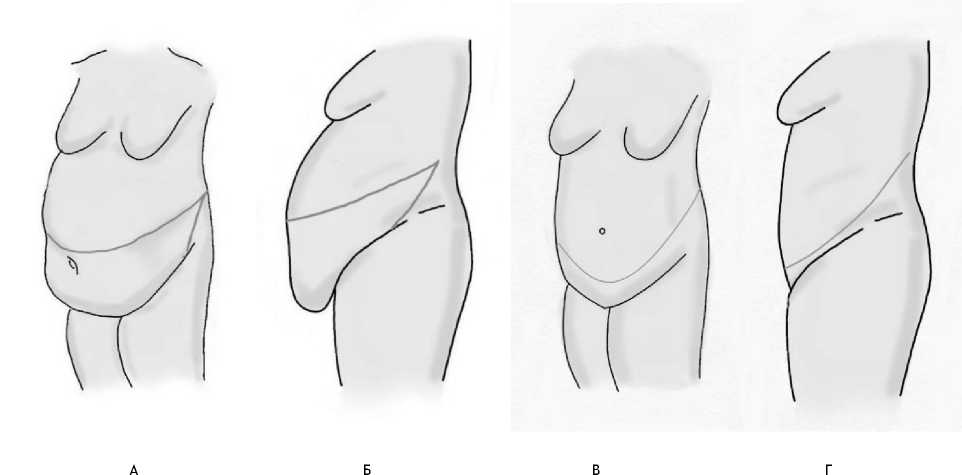
Рис. 2. Мобилизация кожно-жирового лоскута до мечевидного отростка с переходом на бока до срединной подмышечной линии.
А-границы разреза в передне-боковой проекции; Б-границы разреза в боковой проекции; В-вид больного после удаления кожно-жирового фартука в переде-боковой проекции; Г-вид больного после удаления кожно-жирового фартука в боковой проекции
А
Б
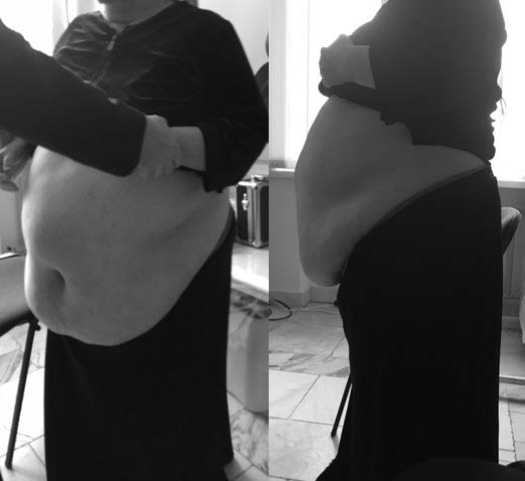
Рис.3. Вид больной до операции в передне-боковой (А) и боковой (Б) проекциях
Больная М. с диагнозом: Ожирение 3 степени. Отвислый живот. Расхождение прямых мышц живота. Пупочная грыжа. ЖКБ.
Хронический калькулезный холецистит, ремиссия. Сахарный диабет 2 типа, ст. декомпенсации.
А
Б
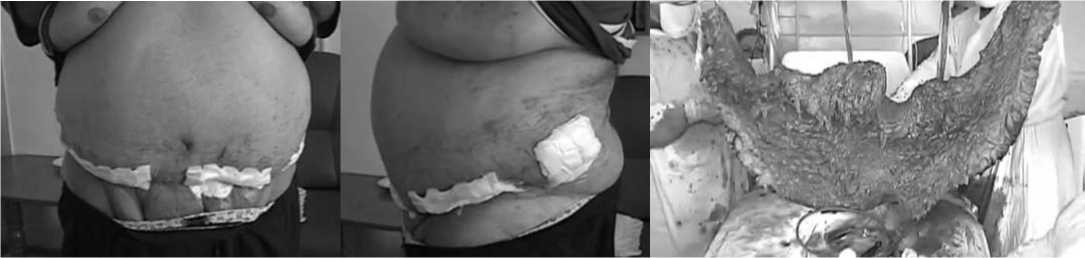
Рис. 4. Вид больного после операции в передней (А) и боковой (Б) проекциях

Рис. 5. Удаленный кожно-жировой лоскут и желчные камни
Классическая поперечная абдоминопластика по Грезлеру. Грыжесечение с ненатяжной герниопластикой с подкладкой части большого сальника на питающей ножке в области висцеральной поверхности полипропиленовой сетки. Холецистэктомия
А
Б
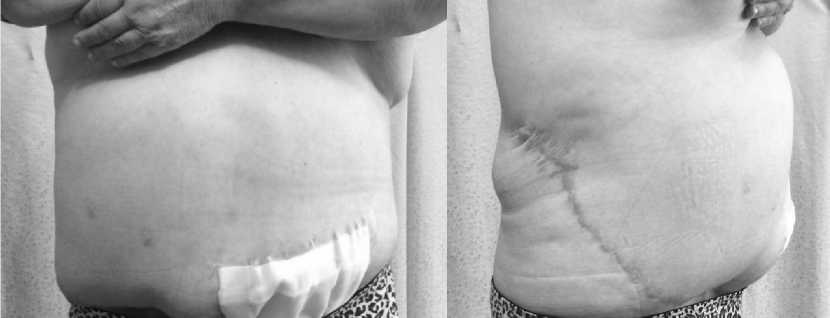
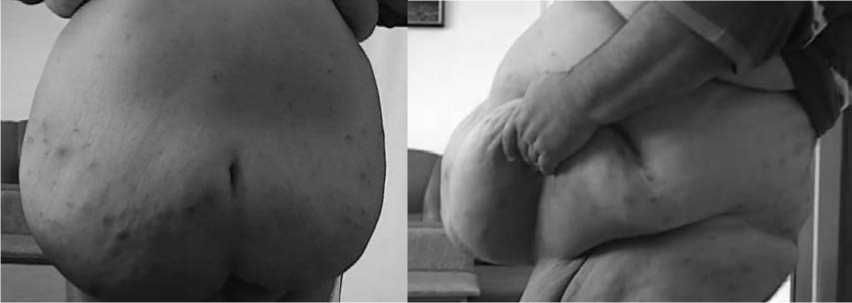
Рис. 6. Вид больного Г. до операции в передней (А) и боковой (Б) проекциях. Диагноз: Ожирение 4 степени. Отвислый живот. Расхождение прямых мышц живота
А
Б В
Рис.7. Вид больного после операции в передней (А) и боковой (Б) проекциях, В – удаленный кожно-жировой лоскут. Классическая поперечная абдоминопластика по Грезлеру. Грыжесечение с ненатяжной герниопластикой с пришиванием лоскута грыжевого мешка к висцеральной поверхности полипропиленовой сетки
Таблица 4
Распределение больных по видам проведенного симультанного вмешательства
|
Вид оперативного вмешательства |
Количество больных |
Показания к операции |
Количество хирургических доступов |
Вид анестезии |
|
Классическая поперечная абдоминопластика по Грезлеру+ненатяжная герниопластика с использованием полипропиленовой сетки |
41 |
Ожирение III степени + Грыжа передней брюшной стенки. |
1 |
Эндотрахеальный наркоз |
|
Классическая поперечная абдоминопластика по Грезлеру+ ненатяжная герниопластика с использованием полипропиленовой сетки |
9 |
Ожирение IV степени + Грыжа передней брюшной стенки |
1 |
Эндотрахеальный наркоз |
|
Классическая поперечная абдоминопластика по Грезлеру+ ненатяжная герниопластика с использованием полипропиленовой сетки+холецистэктомия |
12 |
Ожирение III-IV степени + Желчнокаменная болезнь + Грыжа передней брюшной стенки |
1 |
Эндотрахеальный наркоз |
Всем больным проведена предоперационная антибактериальная подготовка (ПАП) введением 2 граммов цефтриаксона внутривенно капельно за 30 минут до операции, с последующим введением этого препарата и в послеоперационном периоде в течение 7 дней 1 раз в день. Также для профилактики тромбоэмболических осложнений вводился гепарин 5 тыс. ЕД непосредственно перед оперативным вмешательством, эластичное бинтование конечностей. В послеоперационном периоде пациентов приучали носить эластичное белье, находится в положении наклона головы и туловища вперед при вертикальном положении, сгибание в коленных и тазобедрен- ных суставах в положении лежа для предотвращения диастаза послеоперационных швов в первые 6-7 суток.
Результаты
Говоря о результатах лечения необходимо анализировать следующие категории:
-
✓ послеоперационные осложнения,
-
✓ эстетический компонент,
-
✓ функциональный компонент.
Мы будем рассматривать каждый из этих пунктов.
Количество и характер осложнения у больных представлено в Таблице 5.
Таблица 5
Количество и характер послеоперационных осложнений
|
Характер послеоперационных осложнений |
Количество |
% |
|
Серома |
5 |
12,8 |
|
Гематома |
1 |
2,6 |
|
Лимфорея |
5 |
12,8 |
|
Гнойно-воспалительные осложнения |
4 |
10,3 |
|
Всего |
15 |
38,5 |
Как видно из Таблицы 5, у 38,5 % больных имели место те или иные осложнения воспалительного характера, причем несколько больше таких осложнений как серомы, лимфорея и, как следствие, гнойно-воспалительных осложнений. Это объясняется тем, что больным выполнялась абдоминопластика, при которой производится широкая мобилизация подкожно-жирового слоя и, соответственно, повышается риск развития сером и лимфореи.
Осложнения были обнаружены на 6-10 сутки послеоперационного периода. Больные лечились консервативно, выполняли эвакуацию содержимого, путем активного дренажа, установленного во время операции, ежедневно выполнялись асептические перевязки с различными антисептиками, 2-3 раза в сутки.
Больные, у которых развились вышеуказанные осложнения, находились на стационарном лечении от 16 до 28 койко-дней. Все больные выписаны в удовлетворительном состоянии с рекомендциями.
Эстетический компонент
У всех больных, которым выполнены абдоминопластики, получен отличный эстетический эффект, больные избавились от кожно-подкожной складки, живот стал плоским, натянутым, линия шва проходит по линии «бикини» и практически не видна. Все больные остались довольными полученным эстетическим результатом
Функциональный компонент
В аспекте функционального эффекта, благодаря оптимальной схеме предоперационной подготовки, выполнения абдоминопластики, отмечалось улучшение показателей внешнего дыхания, а осложнений со стороны сердечно-сосудистой системы не было.
Показатели спирограммы в сравнении до операции и после операции улучшились, т.е. отмечалось стабильное увеличение ДО и ЖЕЛ у всех больных.
Обсуждение
Несмотря на развитие высокотехнологической аппаратуры, совершенствование профессиональных качеств хирургов и много- летний опыт выполнения хирургической коррекции передней брюшной стенки, она все еще остается одним из самых сложных оперативных вмешательств в пластической хирургии [17].
В последние годы наблюдается развитие и совершенствование различных методов абдоминопластики. Усилия врачей направлены на получение оптимальных результатов. Однако, несмотря на то что количество осложнений сведено к минимуму, хирурги с осторожностью принимают решения о таких операциях [16,17].
Хирургическая коррекция передней брюшной стенки несет агрессивный характер и может сопровождаться различными осложнениями. Осложнения связаны с широкой мобилизацией кожно-жирового лоскута, наличием сопутствующей патологии соматического характера (метаболический синдром), зависят от реактивных способностей организма и послеоперационного изменения некоторых параметров гомеостаза. (Flageul G., 1999). Частота осложнений хирургической коррекции передней брюшной стенки достигает 30,8%. Отмечено, что у больных с ожирением число осложнений возрастает прямо пропорционально степени ожирения.
Возникновение осложнений свидетельствует о неоднозначности методики коррекции передней брюшной стенки, неполноценности некоторых технических приёмов, необходимых для предотвращения осложнений (Grazer P.M., 1989) [16,18,19].
Выводы
Причинами развития осложнений абдоминопластики являются не только исходное состояние организма (ожирение, чрезмерно развитая толщина подкожной жировой клетчатки и другие), а также и техника ее выполнения (не соблюдение комплекса профилактики, повышенная травматизация тканей в ходе операции).
Тщательная предоперационная подготовка, включающая диету, ношение бандажа, дыхательную гимнастику и антикоагулянтную терапию, является эффективной мерой профилактики осложнений раннего послеоперационного периода (тромбофлебиты нижних конечностей, ТЭЛА, дыхательной недостаточности и др.).
Проведение абдоминопластики у больных с ожирение 3 и 4 степени и наличием кожно-жирового фартука является оправданной операцией, улучшающей как эстетическое, так и функциональное состояние больных.
Абдоминопластика позволяет получить удобный доступ при проведении ненатяжной герниопластики и более свободное манипулирование при операциях на органах брюшной полости.
Сочетание ненатяжной герниопластики и абдоминопластики дают более эффективный эстетический и функциональный результат.
Мобилизация кожно-жирового фартука по бокам до средней подмышечной линии в сочетании с липосакцией позволяет получить более эстетический эффект.
Список литературы Ненатяжная герниопластика и абдоминопластика у пациентов с морбидным ожирением
- Brauman D. Liposuction abdominoplasty: an advanced body contouring technicue. D. Brauman, J. Capocci. Plast. Reconstr. Surg., 2009, Vol. 124. 5, рр. 85 - 95
- Lazar C.C. Abdominoplasty after major weight loss: improvement of life and psychological status. Lazar C.C., Clerc I., Deneuve S., Auquit - Auckbur I, Millies P.U. Obes. Surg., 2009, Vol. 19. 8, рр. 170-175.
- Logan J.M. Plastic surgery: understanding abdominoplasty and liposuction/Logan G.M., Broughton G 2nd. Aorn J., 2008, Vol. 88. 4, рр. 587 - 600.
- Abdominoplasty with direct resection of deep fat. R. R. Brink. Plast. Reconstr. Surg., 2009, Vol. 123, рр. 1597-1603.
- Мизиев И.А., Алишанов С.А. Новая технология абдоминопластики. Хирургия. Журнал им. Н.И. Пирогова. 2010. № 12. С. 65-69.
- Ramirez O. M. Abdominoplasty and abdominal wall rehabilitation: a comprehensive approach O. M. Ramirez. Plastic and reconstructive surgery, 2000, Vol. 105. 1., рр. 425-435.
- Кривощеков Е.П. Хирургия вентральных грыж. Самара: СамЛюксПринт, 2014. 152 с.
- Воровский О.О. Взаимодействие имплантированной композитной сетки с брюшиной при абдоминопластике / О.О. Воровский // Российский медико-биологический вестник имени академика И.П. Павлова. 2013. № 3. С. 118-123.
- Hope W.W. Atypical hernias: suprapubic, subxiphoid, and flank. W.W. Hope, W.B. Hooks. Surg. Clin. N. Am., 2013, Vol. 93, рр. 1135-1162.
- Epidemiology and cost of ventral hernia repair: making the case for herniaт research. B.K. Poulose. hernia, 2012, Vol. 16, рр. 179- 183.
- Грубник В.В. Современные методы лечения брюшных грыж / В.В. Грубник, A.A. Лосев, Н.Р. Баязитов. К.: Здоровье. 2001. 280 с.
- Long-term follow-up of a randomized controlled trial of suture versus mesh repair of incisional hernia. J.W. Burger. Ann Surg., 2004, Vol. 240. 4., рр. 578-583.
- Щербатых А.В., Соколова С.В., Шевченко К.В. Сравнение эффективности различных способов хирургического лечения послеоперационных вентральных грыж. Вестник экспериментальной и клинической хирургии. 2012.№ 5. С. 80-82.
- Нелюбин П.С. Выбор оптимального метода протезирующей пластики передней брюшной стенки у больных с послеоперационными и рецидивными вентральными грыжами: Дис.... канд. мед. наук. М. 2007. Доступно по: http://medical-diss.com/medicina/vybor-optimalnogo-metoda-proteziruyuschey-plastiki-peredney-bryushnoy-stenki-u-bolnyh-s-posleoperatsionnymi-i-retsidivnym [NelybinPS. Vybor optimalnogo metoda proteziruyuschey plastiki peredney bryushnoy stenki u bolnyh s posleoperatsionnymi i retsidivnym: Dis. … kand. med. nauk. M. 2007.
- Гуляев М.Г. Профилактика и лечение рецидивных вентральных грыж после аутопластических и протезирующих вмешательств: Дис....канд. мед. наук. Самара. 2015. Доступно на: http://www.samsmu.ru/files/referats/2015/gulaev/avtoreferat.pdf.
- Использование новых технологий в герниологии с абдоминопластикой. А.Д. Асланов, О.Е. Логвина, К.И. Хашхожева, Р.М. Калибатов. Кафедра госпитальной хирургии. Медицинский факультет КБГУ. Вестник РУДН, серия Медицина. 2009. №2. С.61-65
- Храпач В.В. Основы пластической и реконструктивной хирургии. Абдоминопластика. Том V. Монография. К.: Аскания. 2011. 136 с. 978-966-2203-12-7.
- ISBN: 9789662203127
- Магеррамов Д.М., Медеубеков У.Ш. Хирургическая коррекция деформации передней брюшной стенки. Реальность и перспективы (обзор литературы) // Вестник хирургии Казахстана. 2017. № 1. С. 48-53.


