Нестабильное неосложненное повреждение переходного шейно-грудного отдела позвоночника. Клиническое наблюдение и обзор литературы
Автор: Островский В.В., Лихачев С.В., Бажанов С.П., Джумагишиев Д.К., Бахарев Р.М., Зарецков В.В.
Журнал: Кафедра травматологии и ортопедии @jkto
Статья в выпуске: 3 (41), 2020 года.
Бесплатный доступ
На сегодняшний день хирургическое лечение пациентов с повреждениями, локализованными в переходном шейно-грудном отделе позвоночника, представляет собой актуальную проблему. Тактика вмешательств по настоящее время является предметом дискуссий. Это связано с технической сложностью доступа, обусловленной топографической анатомией этой области, необходимостью обеспечения высокой механической стабильности системы позвоночник-имплантат при малой площади контакта кости с металлоконструкцией, обусловленной небольшими размерами позвонков, а также с тяжестью возможных осложнений.В структуре реконструктивной хирургии данных повреждений можно выделить вмешательства, выполняемые из заднего и переднего доступов, а также комбинированные операции. Выбор методики инструментирования и оптимального типа хирургического доступа к телам позвонков переходного шейно-грудного отдела обусловлен характером повреждения, особенностями анатомии больного, и, безусловно, опытом оперирующего хирурга.Представленный клинический случай демонстрирует успешную хирургическую реконструкцию при редко встречающемся повреждении - неосложнённом переломовывихе на уровне переходного шейно-грудного отдела позвоночника. Предоперационное планирование обеспечило выбор адекватного анатомии пациента хирургического доступа. У данного пациента полностью реализованы репозиционные и стабилизирующие возможности изолированной вентральной хирургии при нестабильном повреждении переходного шейно-грудного отдела. Получены оптимальные функциональные результаты с полным восстановлением оси и стабильности позвоночника при отсутствии осложнений в послеоперационном периоде.
Переходный шейно-грудной отдел, переломовывих позвоночника, спондилосинтез
Короткий адрес: https://sciup.org/142229984
IDR: 142229984 | УДК: 611.711.5-6 | DOI: 10.17238/issn2226-2016.2020.3.31-38
Unstable uncomplicated injury of cervicothoracic junction. A clinical case report and literature review
The management of patients with injuries of the cervicothoracic junction is a challenging issue nowadays, and the surgery technique is under discussion. This is explained by the complexity of the approach due to the gross anatomy of the area as well as the need for providing good mechanical stability of the spine-implant system with a small contact area of the bone with the metal construction due to small sizes of the vertebras and the severity of possible complications.Surgical interventions with anterior and posterior approaches as well as combination surgeries are worth distinguishing among other reconstructive surgeries for this type of injuries. The choice of instrumentation and the appropriate type of surgical approach to the bodies of cervicothoracic junction vertebras depends on the type of injury, the patient’s anatomic features, and certainly the operating surgeon’s experience. The clinical case we report about is an example of successful surgical reconstruction for a rare injury - uncomplicated dislocation fracture in cervicothoracic junction. Pre-surgical planning enabled finding a surgical approach best suited to the patient’s anatomy. The repositioning and stabilizing potentials of the isolated ventral surgery for unstable injury of the cervicothoracic junction were delivered in the patient completely. The outcome involved optimal functional results with the complete recovery of the spine axis and stability with no post-surgery complications.
Текст обзорной статьи Нестабильное неосложненное повреждение переходного шейно-грудного отдела позвоночника. Клиническое наблюдение и обзор литературы
Введение. Повреждения переходного шейно-грудного отдела позвоночника требуют особого подхода к диагностике и хирургическому лечению в силу анатомических и биомеханических особенностей этой зоны. В настоящее время единого мнения о количестве позвонков, входящих в переходный шейно-грудной отдел позвоночника, не существует. По данным различных авторов он состоит из C7-Th1, C6-Th2 или C6-Th3 сегментов [1]. Переломы, локализованные на уровне C6-Th3, составляют около 3,5% всех повреждений позвоночного столба [2]. При этом в 60-83% случаев они сопровождаются неврологическим дефицитом [3]. В первую очередь это обусловлено относительно узким позвоночным каналом и небольшими резервными пространствами спинного мозга на этом уровне [4], а также особенностями кровоснабжения спинного мозга, а именно наличием зоны «водораздела». В частности, терминальные ветви позвоночных, подключичных артерий питают каудальную часть шейного утолщения спинного мозга, а ниже уровня Th4 позвонка кровоснабжение осуществляется за счет ветвей межреберных артерий [5].
Шейно-грудная переходная зона имеет и морфометрические особенности: верхнегрудные позвонки по линейным и угловым параметрам ближе к субаксиальному шейному отделу. Так, в работе Stanescu et al. (1994) на основании морфометрии 16 позвоночных столбов сделан вывод о схожести длины ножки дуги и высоты ламины С7 и Th1 позвонков. Кроме того, несмотря на статистически значимое увеличение ширины ножки Тh1 по сравнению с ножкой С7 (7,8 против 6,5 мм, р < 0,05), ширина ножки уменьшается между Th2 и Th5 таким образом, что она более напоминает шейный отдел позвоночника чем грудной [6]. Клиническим следствием подобных морфологических закономерностей является преобладание в этой переходной зоне повреждений по типу переломовывиха, оскольчатого перелома тела позвонка, а также его подвывиха в дугоотростчатых суставах. Кроме того, переход от шейного лордоза к грудному кифозу, когда мобильный шейный отдел граничит с ригидным грудным, способствует достаточно высокому риску развития посттравматической кифотической деформации.
Следует отметить, что травматические повреждения переходного шейно-грудного отдела позвоночника по типу переломовывиха достаточно редкое явление. Evans D.K. (1983) сообщает о 2,4 % данных травматических деструкций этой зоны среди 587 пациентов с осложненной травмой шейного отдела позвоночника за 26-и летний период наблюдений [7]. Nichols C.G. et al. (1987) выявил 9% подобных разрушений позвоночного столба больных с переломами шейно-грудной локализации [8]. В публикации Amin A. et al. (2005) среди 432 пациентов с позвоночно-спинномозговой травмой шейно-грудного перехода переломовывихи выявлены у 4,49% обследованных [2]. Еще более редкой ситуацией является неосложненные повреждения этой локализации. Так, в публикации Lenoir T. et al. (2006) у всех 37
пациентов диагностирован неврологический дефицит [9]. Аналогичная картина неврологического статуса 21 пациента с данным повреждением в статье Ramieri A. et al. (2011) и 6 пациентов, описанных Han Y. et al. (2017) [10,11]. Упоминание одного клинического случая неосложненной шейно-грудной дислокации встречается в работе Resnik D.K. (2002) у пациента на фоне анкилозирующего спондилита, Ohya J. et al. (2017) подробно описывает неосложненное нестабильное повреждение анкилозированного на фоне дегенеративных процессов позвоночника на уровне С7-Th1 у больного 97 лет [12,13]. Zhao L. et al. (2010) сообщает об одном неврологически интактном (ASIA E) пациенте в группе из 26 больных с переломовывихами в переходном шейно-грудном отделе [14].
Таким образом, неосложненный переломовывих на уровне переходного шейно-грудного отдела позвоночника в клинической практике встречается достаточно редко. Целью данной публикации является анализ диагностики и хирургического лечения пациента с переломовывихом С7 позвонка (С7-Th1:C(Th1:A3) N0M1 по классификации AOSpine).
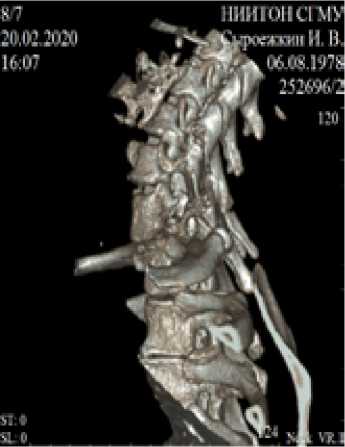
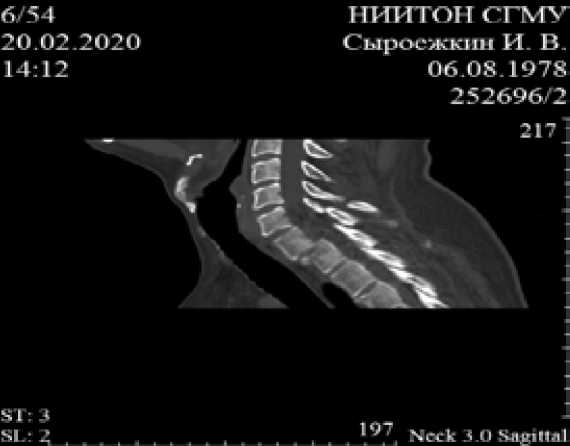
Описание клинического случая. В институт обратился пациент М., 42 лет, с жалобами на интенсивные боли в области переходного шейно-грудного отдела позвоночника, усиливающиеся в положении стоя и при движениях. Травма получена 3 недели назад в результате ДТП. Пациент был доставлен в стационар по месту жительства. После рентгенографии шейного и грудного отделов позвоночника в 2-х проекциях установлен диагноз «закрытая неосложненная травма капсульно-связочного аппарата шейного отдела позвоночника». Получал амбулаторно нестероидные противовоспалительные препараты, физиофункциональное лечение. Шейный отдел позвоночника иммобилизован воротником Шанца. Интенсивность болевого синдрома прогрессировала. Пациенту, учитывая данные анамнеза и клинического осмотра, выполнена компьютерная томография (КТ) переходного шейно-грудного отдела позвоночника (Рис. 1). Протокол исследования: тело С7 позвонка смещено кпереди на 0.8 см. Определяется перелом нижне-дорзального угла тела С7 позвонка со смещением фрагментов. Перелом передне-верхнего угла тела Th1 позвонка со смещением фрагментов. Перелом остистых отростков С6, С7 позвонков со смещением фрагментов. Оскольчатый перелом правой половины дуги, верх-не- и нижнесуставного отростка справа со смещением фрагментов. Оскольчатый перелом левого верхнесуставного отростка С7 позвонка. Определяется неконгруэнтность дугоотростчатых суставов C7-Th1. На этом уровне деформированы межпозвонковые отверстия. Отек паравертебральных мягких тканей.
Следует отметить, что на предоставленных пациентом рентгенограммах, выполненных в день травмы, признаков повреждения позвоночника не определяется вследствие наслоения «теней» головок плечевых костей на C7-Th3 позвонки (Рис. 2.)
НИИТОН СГМУ
Сыроежки! । И. В.
Об 08 1978
2 5 2696/2
6/54
20.02.202 0 14:12
*^,1 Nrck .S.O S»gii!a1
Рис. 1. Компьютерная томография переходного шейно-грудного отдела позвоночника больного М.
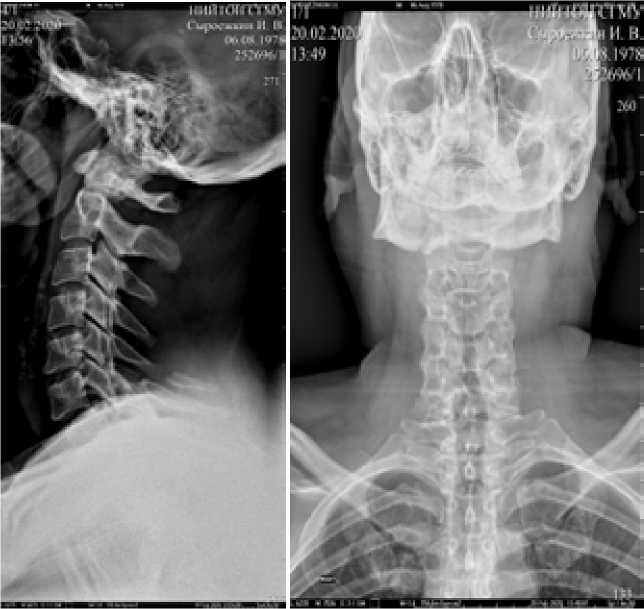
Рис. 2. Рентгенограммы шейного и переходного шейно-грудного отдела позвоночника больного М. в 2 проекциях.
Пациент осмотрен неврологом. Двигательных и чувствительных нарушений не выявлено.
По системе AOSpine повреждение классифицировано как (С7-Th1:C(Th1:A3) N0M1. Учитывая анамнез, клиническую картину, данные КТ, определившей нестабильный характер травмы, принято решение о выполнении репозиционно-стаби-лизирующего спондилосинтеза.
В ходе предоперационного планирования рассматривался вопрос выбора хирургического доступа к телам С7-Th2 позвонков.
Отсутствие необходимости выполнения манубрио- или стернотомии у данного пациента для достижения Th2 позвонка каудально было обосновано по методу Karikari I.O. (2010) [15]. Для этого при осуществлении планирования анализируется сагиттальная реконструкция КТ переходного шейно-грудного отдела позвоночника, выполненная с захватом рукоятки грудины. Самая нижняя линия, проведенная через центр межпозвонкового диска параллельно к смежным замыкательным пластинкам позвонков, проходящая выше яремной вырезки грудины, является границей хирургической доступности позвонков шейно-грудного переходного отдела позвоночника (Рис. 3). Таким образом, оптимально-достаточным доступом для выполнения спондилосинтеза у данного пациента является стандартный вариант доступа по Fielding – Stillwell [16] (Рис. 4).

Рис. 3. Схема определения хирургической доступности позвонков переходного шейно-грудного отдела позвоночника по Karikari I.O. (2010).
Операция выполнена в положении больного на спине с валиком, уложенным между лопатками вдоль оси позвоночника. Эндотрахеальный (ТВА+ИВЛ) наркоз. После обработки и отграничения операционного поля выполнен продольный разрез кожи и подкожной жировой клетчатки справа по медиальной границе проекции грудино-ключично-сосцевидной мышцы от перстневидного хряща до яремной вырезки длиной 5 см. Тупо разведены волокна подкожной мышцы шеи, идентифицирован передний край грудино-ключично-сосцевидной мышцы. Рассечен поверхностный листок глубокой фасции шеи, после пальцевой диссекции рассечена претрахеальная фасция, затем смещены латераль-но грудино-ключично-сосцевидная мышца и сосудисто-нервный пучок, а грудино-подъязычная, грудино-щитовидная мышцы, трахея и пищевод – медиально. Лигирована и пересечена нижняя щитовидная артерия. Рассечена предпозвоночная фасция. Визуализировано смещенное кпереди тело С7 позвонка. Диссекция длинных мышц шеи, скелетированы передние поверхности
С7-Th1-Th2 позвонков (Рис. 4). Дискэктомия С7-Th1, подвывих сохраняется. Дискэктомия Th1-Th2. Резекция тела Th1 позвонка. Подвывих устранен. Выполнен опорный корпородез имплантатом MESH, заполненным аутокостью резецированного тела Th1 позвонка, фиксация бисегментарной пластиной длиной 42.5 мм в сегментах С7-Th2. Контроль стабильности металлоконструкции. Рентгенконтроль. Контроль гемостаза. Рана ушита послойно. Йод, спирт, асептическая повязка. Интраоперационных осложнений нет. Продолжительность операции составила 80 минут, кровопотеря 150 мл.
Послеоперационная КТ и рентгенография представлены на рисунках 5 и 6.
Послеоперационный период без осложнений, пациент активизирован в воротнике «Филадельфия» и выписан из стационара на 10-е сутки после операции.
Амбулаторно пациент получал восстановительное лечение в объеме магнитотерапии на область вмешательства, электростимуляции паравертебральных мышц (1 месяц после выписки), затем – лечебная гимнастика под контролем методиста. Ежеквартальный рентгенологический контроль в течение года не выявил развития нестабильности металлоконструкции.
Спустя 6 месяцев после вмешательства пациент вернулся к прежней трудовой деятельности.
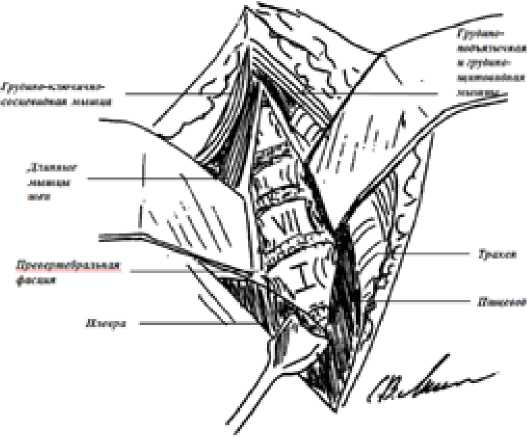
Рис. 4. Хирургический доступ к телам C7-Th2 позвонков по Fielding – Stillwell.
Дискуссия. Хирургическое лечение повреждений переходных зон позвоночника, а в частности переходного шейно-грудного отдела позвоночника, имеет свои особенности [17,18]. Это связано со сложной топографической анатомией этой области, необходимостью обеспечить высокую механическую стабильность системы позвоночник-имплантат при малой площади контакта кости с металлоконструкцией, обусловленной небольшими размерами позвонков, а также с тяжестью возможных осложнений.
В структуре реконструктивной хирургии данных повреждений можно выделить вмешательства, выполняемые из заднего и переднего доступов, а также комбинированные операции.
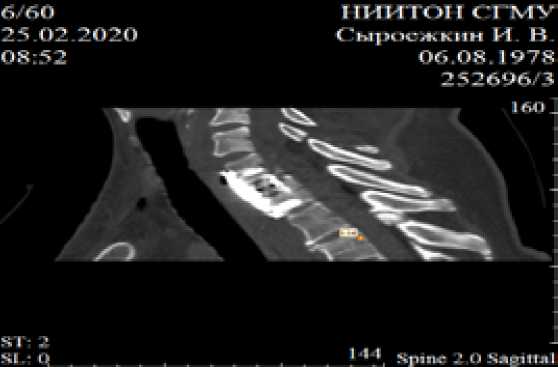
Рис. 5. Компьютерная томография переходного шейно-грудного отдела позвоночника больного М. после операции.
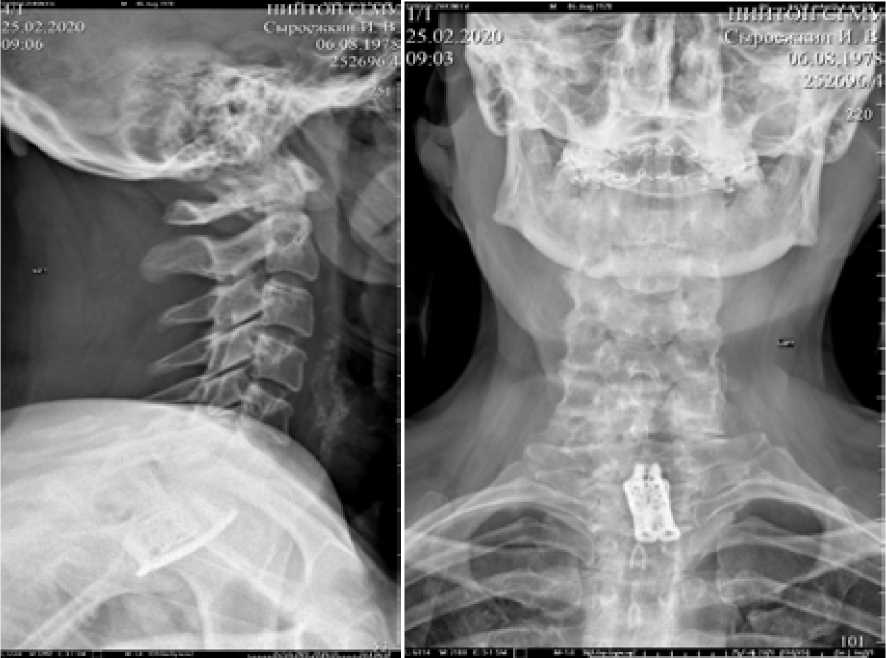
Рис. 6. Рентгенограммы переходного шейно-грудного отдела позвоночника больного М. в 2 проекциях после операции.
Дорзальное инструментирование переходного шейно-грудного отдела позвоночника выполняется из стандартного срединного заднего доступа, однако имеет свои особенности. Основные – преимущественное использование полисегментарных металлоконструкций, разнообразие техник введения винтов (транспедикулярное, в боковые массы шейных позвонков, интраламинарные винты на уровне С7, Th1, Th2), использование ламинарных крюков, необходимость применения стержней с переменным диаметром или коннекторов по типу «домино», обеспечивающих стыковку стержней различного диаметра
[19,20,21]. Наиболее адекватно изолированное применение дорзальной фиксации, по мнению Ramiery A. et al. (2011), при повреждениях типа В (по классификации Magerl) [10].
Ряд авторов считает предпочтительным и патогенетически обоснованным выполнять реконструктивное вмешательство непосредственно на телах позвонков [22-25]. При этом преимуществом вентрального подхода к хирургии повреждений переходного шейно-грудного отдела позвоночника является возможность одновременной имплантации вентральной фиксирующей системы и эндопротеза тела позвонка. Ограничива- ющим фактором выступает сложность осуществления доступа. У части пациентов для адекватного выделения передних поверхностей тел C7-Th2 позвонков достаточно доступа Fielding – Stillwell, описанного авторами в 1976 г., при этом нижняя граница доступа ограничивается вырезкой рукоятки грудины [16]. У большинства больных обнажение тел Th2-Th3 позвонков возможно только с использованием методик, предполагающих остеотомию или резекцию грудины, ребер, ключицы. Доступ к переходному шейно-грудному отделу позвоночника, основанный на срединной стернотомии, описан впервые в 1957 г. Cauchoix и Binet [26]. Для методики была характерна чрезвычайная травматичность и высокий уровень осложнений. Срединную стернотомию также использовал Hodgson A.R. et al. (1960), сообщая о 40% летальных исходов [27]. Sundaresan et al. (1984) применил трансклавикулярно-трансманубриаль-ный доступ, получив обнадеживающие результаты в виде снижения уровня ассоциированных с доступом осложнений [28]. При осуществлении доступа по Sundaresan из Т-образного кожного разреза резецируется стернальный конец правой ключицы и значительная часть рукоятки грудины. Доступ, однако, сопровождается высоким риском развития несращения ключицы, формирования нестабильности ключично – акромиального сочленения. Эволюцией доступа является описанный в 1995 г. Darling G.E. et al. вариант, включающий продольный кожный разрез и комбинацию стандартного шейного доступа с парциальной резекцией рукоятки грудины [29]. Доступ позволяет достичь Th4 позвонка каудально. В настоящее время, в зависимости от уровня повреждения, для достижения позвонков шейно-грудного переходного отдела используются преимущественно доступы, отличающиеся объемом хирургического воздействия на рукоятку грудины – от частичной резекции кости в зоне вырезки рукоятки грудины до срединной продольной остеотомии рукоятки, после чего осуществляется диссекция и ретракция органов верхнего средостения. При выполнении одноэтапных реконструктивных вмешательств из переднего доступа, как правило, выполняется субтотальная или тотальная резекция поврежденного позвонка, позволяющая осуществить адекватное устранение вертебро-медуллярного конфликта, после чего опорный корпородез реализуется костными алло- или аутотрансплантатами, имплантатами типа MESH или лифт-системами. В дополнение, в большинстве случаев, используется фиксация накостной пластиной с винтами.
Комбинированные вмешательства позволяют достичь равновесия в зоне спондилодеза, и, как следствие, более высокой стабильности. Также уменьшается объем диссекции органов средостения и обнажения передней поверхности позвоночного столба ввиду необходимости скелетирования исключительно зоны повреждения. Следует отметить также и высокие репози-ционные возможности подобного подхода. При этом продолжительность вмешательства и кровопотеря, разумеется, увеличиваются [11, 14,21,30].
Выбор варианта вентрального хирургического доступа возможен с использованием как вышеописанного способа Karikari, так и альтернативных методик, базирующихся на анализе линейных и угловых параметров [31]. По данным исследования
XU H.M. et al. (2019), у большинства пациентов доступ к позвоночнику ограничен грудиной до Th1 позвонка каудально [32].
В анамнезе пациента М, представленного в нашем клиническом примере, обращает на себя внимание не выявленная при первичном обследовании в стационаре по месту жительства нестабильная травма позвоночника. Это связано с недостаточной чувствительностью рентгенографии в отношении патологии шейно-грудного переходного отдела позвоночника. При подозрении на травму этой локализации наиболее обоснованным методом диагностики является КТ [33,34].
Анатомические особенности представленного пациента позволили из доступа Fielding – Stillwell адекватно скелетировать передние поверхности тел С7, Th1, Th2 позвонков. Предоперационное планирование по Karikari позволило избежать выполнения избыточной в данном случае манубриотомии, снизив тем самым травматичность вмешательства. Резекция тела находящегося в подвывихе Th1 позвонка обеспечила в достаточной мере мобилизацию позвоночно-двигательных сегментов C7-Th1 и Th1-Th2 и коррекцию застарелой посттравматической деформации позвоночника. Костный дефект замещен опорным имплантатом типа MESH. Использована стандартная пластина для спондилосинтеза шейногрудного отдела. Верхней базой для бисегментарной пластины послужило тело С7 позвонка, нижней - тело Th2 позвонка.
Заключение. Обязательным условием для адекватного выявления переломов и переломовывихов, локализованных в переходном шейно-грудном отделе, а также для предоперационного планирования является выполнение компьютерной и/или магнитно-резонансной томографии. Предоперационное планирование обеспечило выбор адекватного анатомии пациента хирургического доступа. Полностью реализованы репозиционные и стабилизирующие возможности изолированной вентральной хирургии при нестабильном повреждении переходного шейногрудного отдела типа С (по AOSpine). При минимальной травматичности вмешательства получен хороший рентгенологический и функциональный результат оперативного лечения, позволивший пациенту вернуться к прежней трудовой деятельности.
Островский В.В., Лихачев С.В., Бажанов С.П., Джумагишиев Д.К., Бахарев Р.М., Зарецков В.В., НЕСТАБИЛЬНОЕ НЕОСЛОЖНЕННОЕ ПОВРЕЖДЕНИЕ ПЕРЕХОДНОГО ШЕЙНО-ГРУДНОГО ОТДЕЛА ПОЗВОНОЧНИКА. КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ И ОБЗОР ЛИТЕРАТУРЫ // Кафедра травматологии и ортопедии. 2020. №3. С. 31-38. [Ostrovskij V.V., LIKHACHEV S.V., Bazhanov S.P., Dzhumagishiev D.K., Bakharev R.M., ZARETSKOV V.V. Department of Traumatology and Orthopedics . 2020. №3. pp. 31-38]
Финансирование: исследование не имело спонсорской поддержки.
Funding: the study had no sponsorship.
Список литературы Нестабильное неосложненное повреждение переходного шейно-грудного отдела позвоночника. Клиническое наблюдение и обзор литературы
- Schroeder G.D., Kepler C.K., Koerner J.D., Oner F.C., et al. Can a thoracolumbar injury severity score be uniformly applied from T1 to L5 or are modifications necessary? Global Spine J. 2015; 5 (4): P. 339-345. doi:10.1055/s-0035-1549035
- Amin A., Saifuddin A. Fractures and dislocations of the cervicothoracic junction. J Spinal Disord Tech. 2005; 18 (6): P. 499-505. doi: 10.1097/01.bsd.0000156831.76055.f0
- Vaccaro A., Cotler J.M., Lin S. Spinal disorders at the cervicothoracic junction. Spine (Phila Pa 1976). 1994; 19 (22): P. 2557-2564. doi: 10.1097/00007632-199411001-00011
- Vaccaro A.R., Nachwalter R.S., Klein G.R., Sewards J.M., et al. The significance of thoracolumbar spinal canal size in spinal cord injury patients. Spine (Phila Pa 1976). 2001; 26 (4): P. 371-376. doi: 10.1097/00007632-200102150-00013
- Rickenbacher J., Landolt A.M., Theiler K. Applied anatomy of the back. New York: Sringer-Verlag; 1985.
- Stanescu S., Ebraheim N.A., Yeasting R., Bailey A.S., Jackson W.T. Morphometric evaluation of the cervico-thoracic junction. Practical considerations for posterior fixation of the spine. Spine (Phila Pa 1976). 1994; 19 (18): P. 2082-2088. doi: 10.1097/00007632-199409150-00014
- Evans D.K. Dislocations at the cervicothoracic junction. J Bone Joint Surg Br. 1983; 65 (2): P. 124-127
- Nichols C.G., Young D.H., Schiller W.R. Evaluation of cervicothoracic junction injury. Ann Emerg Med. 1987; 16 (6): P. 640-642. doi: 10.1016/s0196-0644(87)80060-4
- Lenoir T., Hoffmann E., Thevenin-Lemoine C., Lavelle G., Rillardon L., Guigui P. Neurological and functional outcome after unstable cervicothoracic junction injury treated by posterior reduction and synthesis. Spine J. 2006; 6 (5): P. 507-513. doi: 10.1016/j.spinee.2005.12.010
- Ramieri A., Domenicucci M., Ciappetta P., Cellocco P., et al. Spine surgery in neurological lesions of the cervicothoracic junction: multicentric experience on 33 consecutive cases. Eur Spine J. 2011; 20 (Suppl 1): P. 13-19. doi: 10.1007/s00586-011-1748-z
- Han Y., Ma X.L., Hu Y.C, Miao J., et al. Circumferential reconstruction of subaxial cervical and cervicothoracic spine by simultaneously combined anterior-posterior approaches in the sitting position. Orthop Surg. 2017; 9 (3): P. 263-270. doi: 10.1111/os.12341
- Resnick D.K. Anterior cervicothoracic junction corpectomy and plate fixation without sternotomy. Neurosurg Focus. 2002; 12 (1): E7. doi:10.3171/foc.2002.12.1.8
- Ohya J., Bray D.P., Magill S.T., Vogel T.D., et al. Mini-open anterior approach for cervicothoracic junction fracture: technical note. Neurosurg Focus. 2017; 43 (2): E4. doi:10.3171/2017.5.FOCUS17179
- Zhao L.J., Xu R.M., Ma W.H., Jiang W.Y. Evaluation of the value of pedicle screws for cervicothoracic fracture-dislocation. Orthop Surg. 2010; 2 (1): P. 27-31. doi:10.1111/j.1757-7861.2009.00061.x
- Karikari I.O., Powers C.J., Isaacs R.E. Simple method for determining the need for sternotomy/manubriotomy with the anterior approach to the cervicothoracic junction. Neurosurgery. 2009; 65 (6 Suppl): E165-E166. doi: 10.1227/01.NEU.0000347472.07670.EB
- Fielding J., Stillwell W. Anterior cervical approach to the upper thoracic spine. A case report. Spine. 1976; 1: P. 158-160.
- Повреждения переходного грудопоясничного отдела позвоночника: библиометрический анализ англоязычной литературы / С.В. Лихачев, В.В. Зарецков, А.Е. Шульга, С.А. Грамма [и др.] // Хирургия позвоночника. 2018. Т. 15, № 4. С. 52-69. doi: 10.14531/2018.4.52-69.
- Хирургическое лечение пострадавших с дистракционными и трансляционными повреждениями позвоночника грудной и поясничной локализации / Дулаев А.К., Аликов З.Ю., Горанчук Д.В., Дулаева Н.М. [и др.] // Кафедра травматологии и ортопедии. 2016. Спецвыпуск. С. 95.
- Wilson P.J., Selby M.D. C7 intra-laminar screws for complex cervicothoracic spine surgery-a case series. J Spine Surg. 2017; 3 (4): P. 561-566. doi: 10.21037/jss.2017.10.05
- Kretzer R.M., Hu N., Kikkawa J., Garonzik I.A. Surgical management of two- versus three-column injuries of the cervicothoracic junction: biomechanical comparison of translaminar screw and pedicle screw fixation using a cadaveric model. Spine (Phila Pa 1976). 2010; 35 (19): E948-E954. doi: 10.1097/BRS.0b013e3181c9f56c
- Osterhoff G., Ryang Y.M., von Oelhafen J., Meyer B., Ringel F. Posterior multilevel instrumentation of the lower cervical spine: is bridging the cervicothoracic junction necessary? World Neurosurg. 2017; 103: P. 419-423.doi:10.1016/j.wneu.2017.04.029
- Lee J., Paeng S.H., Lee W.H., Kim S.T., et al. Cervicothoracic junction approach using modified anterior approach: j-type manubriotomy and low cervical incision. Korean J Neurotrauma. 2019; 15 (1): P. 43-49. doi:10.13004/kjnt.2019.15.e8
- Liu Y.L., Hao Y.J., Li T., Song Y.M., et al. Trans-upper-sternal approach to the cervicothoracic junction. Clin Orthop Relat Res. 2009; 467 (8): P. 2018-2024. doi: 10.1007/s11999-008-0469-z
- Luk K.D., Cheung K.M., Leong J.C. Anterior approach to the cervicothoracic junction by unilateral or bilateral manubriotomy: a report of five cases. J Bone Joint Surg Am. 2002; 84: P. 1013-1017. doi: 10.2106/00004623-200206000-00017
- Fuentes S., Malikov S., Blondel B., Métellus P., et al. Cervicosternotomy as an anterior approach to the upper thoracic and cervicothoracic spinal junction. J Neurosurg Spine. 2010; 12 (2): P. 160-164. doi: 10.3171/2009.9.SPINE09471
- Cauchoix J., Binet J.P. Anterior surgical approaches to the spine. Ann R Coll Surg Engl. 1957; 21: P. 234-243,
- Hodgson A.R., Stock F.E., Fang H.S., Ong G.B. Anterior spinal fusion. The operative approach and pathological findings in 412 patients with Pott’s disease of the spine. Br J Surg. 1960; 48: P. 172-178.
- Sundaresan N., Shah J., Feghali J.G. A transsternal approach to the upper thoracic vertebrae. Am J Surg. 1984; 148: 473-477.
- Darling G.E., McBroom R., Perrin R. Modified anterior approach to the cervicothoracic junction. Spine. 1995; 20: P. 1519-1521.
- Sapkas G., Papadakis S., Katonis P., Roidis N., et al. Operative treatment of unstable injuries of the cervicothoracic junction. Eur Spine J. 1999; 8 (4): P. 279-283. doi: 10.1007/s005860050174
- Teng H., Hsiang J., Wu C., Wang M., et al. Surgery in the cervicothoracic junction with an anterior low suprasternal approach alone or combined with manubriotomy and sternotomy: an approach selection method based on the cervicothoracic angle. J Neurosurg Spine. 2009; 10 (6): P. 531-542. doi: 10.3171/2009.2.SPINE08372
- Xu H.M., Hu F., Wang X.Y., Tong S.L. Magnetic resonance-based morphological features of the manubrium and the surgeons’ view line: when to use manubriotomy? World Neurosurg. 2019; Jan. doi: 10.1016/j.wneu.2019.01.055
- Jelly L.M., Evans D.R., Easty M.J., Coats T.J., et al. Radiography versus spiral CT in the evaluation of cervicothoracic junction injuries in polytrauma patients who have undergone intubation. Radiographics. 2000; 20 Spec No.: S251-S262. doi: 10.1148/radiographics.20.suppl_1.g00oc20s251
- Karahalios D.G., Mansour N.H., Girardot E.A., Turner R.C. Overcoming challenges associated with upright imaging of the cervicothoracic junction: a case report involving a novel repurposing of the O-arm. Int J Med Robot. 2013; 9 (2): P. 148-151. doi: 10.1002/rcs.1491


